29 грудня, 2021
Сучасні підходи до діагностики та лікування продуктивного кашлю в амбулаторній практиці
Кашель є найпоширенішим симптомом бронхолегеневих захворювань і найчастішою причиною звернення пацієнтів за медичною допомогою на амбулаторному етапі. Це складний захисний рефлекс, спрямований на самоочищення дихальних шляхів. Зазвичай характер кашлю змінюється залежно від стадії запального процесу, інтенсивності секреції бронхіального слизу та інших особливостей перебігу захворювання. Тому терапія кашлю потребує патогенетичного підходу та гнучкої лікувальної тактики. Розглянемо докладніше особливості діагностики та лікування захворювань, які супроводжуються продуктивним кашлем.
 Складовими захисту респіраторної системи окрім кашльового рефлексу є місцевий імунітет та адекватний мукоциліарний кліренс. Запальний процес в дихальних шляхах супроводжується збільшенням кількості слизу та підвищенням його в’язкості, що призводить до сповільнення мукоциліарного транспорту, розвитку бронхообструкції та підвищення ризику бактеріальної колонізації та легеневої інфекції. Гіперпродукція бронхіального секрету, збільшення його густини та зниження мукоциліарного кліренсу є патогенетичною основою виникнення кашлю, який є ефективним механізмом санації трахеобронхіального дерева.
Складовими захисту респіраторної системи окрім кашльового рефлексу є місцевий імунітет та адекватний мукоциліарний кліренс. Запальний процес в дихальних шляхах супроводжується збільшенням кількості слизу та підвищенням його в’язкості, що призводить до сповільнення мукоциліарного транспорту, розвитку бронхообструкції та підвищення ризику бактеріальної колонізації та легеневої інфекції. Гіперпродукція бронхіального секрету, збільшення його густини та зниження мукоциліарного кліренсу є патогенетичною основою виникнення кашлю, який є ефективним механізмом санації трахеобронхіального дерева.
В залежності від виділення мокротиння розрізняють кашель непродуктивний (сухий) і продуктивний (вологий); за тривалістю – епізодичний, короткочасний, нападоподібний і постійний; за перебігом – гострий (до 3 тижнів), підгострий (від 3 до 8 тижнів) і хронічний (понад 8 тижнів).
Гострий продуктивний кашель є характерним для пневмонії та гострого бронхіту (ГБ). Гострий непродуктивний кашель часто виникає на початку гострих респіраторних вірусних інфекцій, але надалі (зазвичай через 3-5 днів) переходить у вологий. Підгострий непродуктивний кашель розвивається після перенесених гострих респіраторних вірусних інфекцій (поствірусний кашель), супроводжує кашлюк, хламідійні та мікоплазмові інфекції дихальних шляхів.
Хронічний непродуктивний кашель характерний для кашльового варіанту бронхіальної астми (БА), еозинофільного бронхіту, гастроезофагеальної рефлюксної хвороби, хронічних запальних процесів в носоглотці, інтерстиційних захворювань легень, об’ємних процесів у середостінні, при прийомі інгібіторів ангіотензинперетворювального ферменту. Причинами хронічного продуктивного кашлю є хронічний бронхіт, хронічне обструктивне захворювання легень (ХОЗЛ), бронхоектази, БА, туберкульоз, муковісцидоз, серцева недостатність.
Гострий бронхіт
ГБ – це гостре захворювання, що розвивається за відсутності хронічного захворювання легень і характеризується кашлем (продуктивним або непродуктивним), а також іншими скаргами чи симптомами, які вказують на інфекцію нижніх відділів дихальних шляхів (відходження мокротиння, задишка, хрипи в легенях, дискомфорт або болі в грудній клітці) та не мають іншого пояснення (синусит, БА, пневмонія тощо).
У більшості випадків ГБ спричиняється вірусами (віруси грипу, парагрипу, респіраторно-синцитіальний вірус, корона-, адено-, риновіруси, метапневмовірус людини). Бактеріальна флора в етіологічній структурі ГБ на нинішній день в першу чергу представлена атиповими внутрішньоклітинними патогенами (Mycoplasma pneumoniae, Chlamydophila pneumoniae, а також Bordetella pertussis, Bordetella parapertussis).
Неінфекційними причинами ГБ є інгаляція алергенів на роботі та в побуті, тютюнопаління, вдихання аміаку й інших повітряних полютантів.
Оскільки найчастішою причиною ГБ є віруси, емпіричне призначення антибіотиків є помилкою. Проте в низці випадків їх застосування є доцільним:
- інфікування B. pertussis (контакт із хворим на кашлюк, періоди епідемічних спалахів);
- інфікування M. pneumoniae, C. pneumoniae (спалахи в закритих колективах);
- особи похилого віку (>65 років) із супутньою патологією: цукровий діабет, злоякісні захворювання, хронічна серцева недостатність, неврологічні захворювання);
- пацієнти з тривалістю лихоманки >5 днів, тахікардією >100 уд./хв, задишкою >24/хв, гнійним мокротинням, локальними вологими хрипами.
Запідозрити бактеріальну інфекцію можна за наявності низки загальних симптомів (лихоманка, озноб, інтоксикація, лімфаденопатія, артралгія, міалгія) та лабораторних ознак (лейкоцитоз, зсув вліво або нейтрофілія, лімфопенія). На користь бактеріальної інфекції свідчить підвищення рівня прокальцитоніну (>0,5 нг/л) і С‑реактивного білка (>24 мг/л).
Негоспітальна пневмонія
Пневмонія – гостре інфекційне захворювання, переважно бактеріальної етіології, яке характеризується вогнищевим ураженням респіраторних відділів легень та обов’язковою внутрішньоальвеолярною ексудацією.
Обов’язковими критеріями діагнозу негоспітальної пневмонії (НП) є наявність у хворого рентгенологічно підтвердженої вогнищевої інфільтрації легеневої тканини та не менш як двох клінічних ознак:
- гострий початок захворювання з температурою тіла >38 ºС;
- кашель із виділенням мокротиння;
- фізикальні ознаки (притуплений або тупий перкуторний звук, ослаблене та/або жорстке бронхіальне дихання, фокус дзвінких дрібнопухирцевих хрипів та/або крепітації);
- лейкоцитоз (>10×109/л) та/або паличкоядерний зсув (>10%).
Після встановлення діагнозу НП перед лікарем первинної ланки завжди постає питання: лікувати пацієнта амбулаторно або скерувати в стаціонар? Щоб визначитися з подальшою тактикою, рекомендується оцінити хворого за шкалою CRB‑65, яка передбачає оцінку клінічних параметрів: віку (>65 років); порушень свідомості; частоти дихання (≥30/хв); рівня систолічного (<90 мм рт. ст.) та діастолічного (≤60 мм рт. ст.) артеріального тиску. Враховуючи ймовірність летального наслідку, пацієнтів розподіляють на три групи за тяжкістю перебігу захворювання та відповідним місцем лікування. В амбулаторних умовах можливе лікування НП легкого перебігу (при відсутності вищезазначених несприятливих прогностичних факторів).
Розподіл пацієнтів з НП на клінічні групи визначає тактику лікування. Для проведення емпіричної антибактеріальної терапії пацієнтам з НП доцільно використовувати антибіотики, які мають: високу активність щодо основних ймовірних збудників НП; оптимальний профіль безпеки; можливість створювати високі концентрації в тканинах та біологічних рідинах органів дихання; оптимальне співвідношення вартість/ефективність; зручність у застосуванні, що сприяє дотриманню хворим відповідного режиму лікування.
Атипові мікоплазмова та хламідійна пневмонії мають специфічний перебіг, що часто є причиною діагностичних і терапевтичних помилок:
- розвиваються переважно в осіб молодого віку, епідеміологічні спалахи в ізольованих групах населення, особливо в осінньо-зимовий період;
- дебют із респіраторного синдрому (трахеобронхіт, назофарингіт, ларингіт);
- субфебрильна температура тіла;
- мізерні аускультативні дані;
- позалегеневі прояви (шкірні, суглобові, гастроентерологічні);
- відсутність лейкоцитозу та нейтрофільного зсуву в периферичній крові;
- рентгенологічно – посилення легеневого малюнка, перибронхіальна чи субсегментарна інфільтрація;
- відсутність клінічного ефекту від стартового призначення β-лактамного антибіотика.
Для підтвердження діагнозу атипової пневмонії необхідне проведення серологічних тестів або полімеразно-ланцюгової реакції.
Хронічний бронхіт
Хронічний бронхіт – дифузне прогресивне ураження бронхіального дерева з перебудовою секреторного апарату слизової оболонки та розвитком запального процесу, що супроводжується гіперсекрецією мокротиння, порушенням очисної та захисної функцій бронхів. Характеризується продуктивним кашлем тривалістю ≥3 міс упродовж 2 років поспіль за відсутності інших захворювань, які можуть спричиняти згадані симптоми. Причинами розвитку хронічного бронхіту можуть виступати як екзогенні (тютюновий дим, забруднення повітря, несприятливі умови професійної діяльності, кліматичні фактори, інфекції), так і ендогенні чинники (порушення носового дихання, вогнища інфекції верхніх дихальних шляхів, повторні гострі респіраторні захворювання та гострі бронхіти, спадкова схильність).
Принципи лікування хронічного бронхіту передбачають відмову від паління, оздоровлення довкілля, лікування вогнищ інфекції, вплив на запальний процес у бронхах у період загострень захворювання, відновлення бронхіальної прохідності, проведення санаційної бронхоскопії, загальнозміцнювальної терапії, застосування фізіотерапевтичних методів та санаторно-курортного лікування.
Хронічне обструктивне захворювання легень (ХОЗЛ)
ХОЗЛ – поширене гетерогенне захворювання, що характеризується стійкими респіраторними симптомами й обмеженням повітряного потоку, котрі зумовлені патологією дихальних шляхів та/або альвеол, яка зазвичай спричинена значним впливом шкідливих частинок або газів і внутрішніми факторами організму, включаючи аномальний розвиток легень.
Основними проявами ХОЗЛ є хронічний продуктивний кашель із виділенням слизового або слизово-гнійного мокротиння та задишка. Кашель зазвичай найбільше виражений уранці після пробудження, задишка постійно прогресує. Проте респіраторні симптоми не є специфічними для ХОЗЛ і можуть супроводжувати інші хвороби органів дихання. Для діагностики ХОЗЛ рекомендується виконати спірометрію. Відношення об’єму форсованого видиху за 1-шу секунду (ОФВ1) / форсованої життєвої ємності легень <0,70 після застосування бронходилататора підтверджує наявність стійкого обмеження повітряного потоку, а отже, й діагноз ХОЗЛ у пацієнтів із відповідними симптомами та наявністю факторів ризику розвитку хвороби.
Відповідно до Глобальної стратегії з діагностики, ведення та запобігання ХОЗЛ (GOLD) виокремлюють чотири клінічні групи пацієнтів із ХОЗЛ залежно від ризику загострень і вираженості симптомів, підходи до лікування котрих відрізняються. Алгоритм вибору початкової терапії пацієнтів з ХОЗЛ є наступним:
- група А (низький ризик загострень і низький індекс симптомів) – бронходилататор короткої або тривалої дії;
- група В (низький ризик загострень і високий індекс симптомів) – М‑холінолітик тривалої дії або β2-агоніст тривалої дії, при вираженій задишці – комбінація вказаних засобів;
- група С (високий ризик загострень і низький індекс симптомів) – М‑холінолітик тривалої дії;
- група D (високий ризик загострень і високий індекс симптомів) – М‑холінолітик тривалої дії або поєднання М‑холінолітика тривалої дії з β2-агоністом тривалої дії або комбінація β2-агоніста тривалої дії з інгаляційним кортикостероїдом.
Бронхіальна астма
БА – це гетерогенне захворювання, що характеризується хронічним запаленням дихальних шляхів і визначається наявністю в анамнезі таких респіраторних симптомів: задишка, утруднене дихання, почуття здавленості в грудях, кашель, які варіюють у часі та за своєю інтенсивністю й пов’язані з варіабельним обмеженням експіраторного потоку. Для БА характерні напади нічного або ранішнього кашлю. Напад кашлю завершується відходженням в’язкого склоподібного мокротиння. Ключовою особливістю БА є зворотність бронхіальної обструкції, яка підтверджується проведенням спірометрії з бронходилататором. Якщо показник ОФВ1 після прийому бронходилататора короткої дії зростає на >12%, це свідчить на користь БА. Лікування БА є покроковим і передбачає обов’язкове використання інгаляційних кортикостероїдів.
Туберкульоз легень
Велике значення в поліпшенні епідеміологічної ситуації з туберкульозом мають своєчасне виявлення хвороби та адекватне її лікування.
Запідозрити туберкульоз слід при наступних симптомах:
- кашель понад 2 тижні;
- кровохаркання;
- підвищена втомлюваність і слабкість;
- підвищена пітливість, особливо вночі;
- зменшення ваги тіла з невизначених причин;
- підвищення температури тіла;
- задишка при незначному фізичному навантаженні;
- біль у грудній клітці.
За наявності перелічених ознак обов’язковим є обстеження на туберкульоз легень у закладах охорони здоров’я незалежно від підпорядкованості та рівня надання медичної допомоги.
Лікування кашлю
Етіотропна терапія кашлю скерована на усунення причини кашлю (відміна препаратів, що спричиняють кашель, припинення контакту з алергеном, відмова від паління); ліквідацію патологічного процесу, що спричинив кашель (антибактеріальна терапія пневмонії й інших респіраторних інфекцій, лікування гастроезофагеального рефлюксу, компенсація хронічної серцевої недостатності тощо).
Симптоматичне лікування кашлю передбачає застосування протикашльових або прокашльових (мукоактивних) засобів. Протикашльові препарати, які пригнічують кашльовий рефлекс, застосовують у випадку сухого, надсадного, виснажуючого, непродуктивного кашлю. Мукоактивні засоби сприяють відновленню реологічних властивостей мокротиння та поліпшують дренажну функцію бронхів, тому їх призначають при вологому кашлі. За механізмом дії мукоактивні препарати поділяють на секретомоторні та муколітичні.
Секретомоторні засоби розріджують бронхіальний секрет за рахунок збільшення секреції бронхіальних залоз (переважно водного компоненту слизу), посилюють фізіологічну активність миготливого епітелію, перистальтичні рухи бронхіол, сприяючи просуванню мокротиння з нижніх відділів дихальних шляхів у верхні та його виведенню. Розрізняють секретомоторні препарати:
- рефлекторної дії;
- резорбтивної дії;
- змішаного типу.
Муколітичні засоби розріджують мокротиння внаслідок розщеплення складних муцинів, що зменшує його в’язкість і полегшує евакуацію, змінюють хімічну структуру гель-фази бронхіального секрету та не збільшують його кількість. До них належать:
- протеолітичні ферменти;
- амінокислоти з SH‑групою;
- мукорегулятори.
Поєднаним впливом на сухий і вологий кашель вигідно відрізняється препарат Ренгалін, до складу якого входять афінно очищені антитіла до медіаторів запалення – брадикініну, гістаміну та антитіла до морфіну. Ренгалін реалізує свої ефекти за рахунок модифікації ліганд-рецепторної взаємодії ендогенних регуляторів із відповідними рецепторами, забезпечуючи комплексну протизапальну, бронхолітичну, протикашльову, протинабрякову та знеболювальну дію.
Одночасний вплив Ренгаліну на брадикінінові, гістамінові й опіоїдні рецептори дає змогу вибірково знижувати збудливість кашльового центру довгастого мозку та іритантних рецепторів дихальних шляхів, впливати на периферичну ланку дуги кашльового рефлексу завдяки протизапальній дії.
При гострих респіраторних інфекціях (ГРІ) на перших етапах розвитку інфекційно-запального процесу переважає так зване сухе запалення з високою збудливістю кашльових рецепторів, що клінічно проявляється сухим, дратівливим кашлем. У цьому періоді захворювання ефект Ренгаліну більшою мірою опосередкований впливом на опіоїдні рецептори.
У разі переважання в клінічній картині ГРІ ексудативно-катарального запалення стає значущим регулювальний вплив препарату Ренгалін на брадикінінові й гістамінові рецептори, що забезпечує протизапальну та бронхолітичну дії за рахунок зменшення вираженості набряку, нормалізації відходження мокротиння, розслаблення непосмугованої мускулатури бронхіального дерева. При цьому вираженість кашльового рефлексу зберігається на фізіологічному рівні (Хамитов Р. М. и соавт., 2019).
За даними досліджень, регулююча/модифікуюча дія компонентів Ренгаліну при появі вологого кашлю не призводить до порушення евакуації мокротиння, що утворилося (Геппе Н. А. и соавт., 2017).
Ефективність Ренгаліну в терапії кашлю було неодноразово доведено результатами клінічних досліджень. Показовим є дослідження, в якому порівнювали клінічну ефективність Ренгаліну та протизапального препарату фенспіриду в лікуванні хворих на ГБ (Игнатова Г. Л., 2016). До випробування залучили дорослих пацієнтів, у яких симптоми ГБ були присутні не більше одного тижня. Пацієнти однієї групи отримували Ренгалін (у перші 3 дні – по 2 таблетки 3 р/добу, на 4-7-й день – по 1 таблетці 3 р/добу; всього на курс – 30 таблеток), другої – фенспірид (у перші 3 дні по 1 таблетці (80 мг) 3 р/добу, на 4-7-й день – по 1 таблетці 2 р/добу; всього на курс – 17 таблеток). План спостереження передбачав проведення трьох візитів упродовж 7 днів лікування. Як первинну кінцеву точку було обрано частку пацієнтів, у яких клінічні прояви бронхіту нівелювалися на момент завершення спостереження.
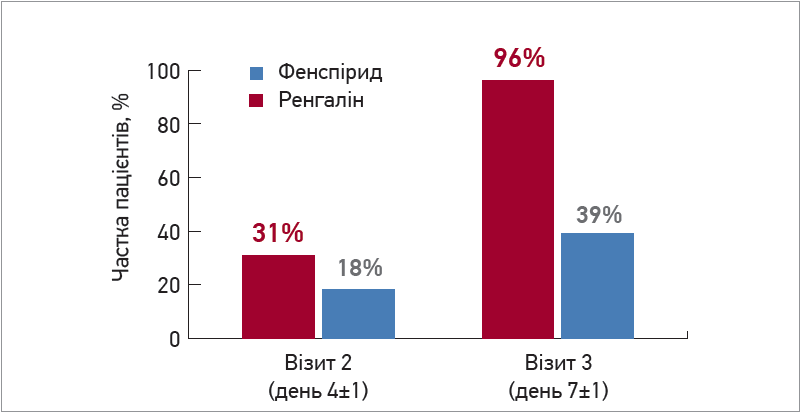
При оцінці тривалості та вираженості денного кашлю на тлі прийому Ренгаліну і прийому фенспіриду було виявлено статистично значущі відмінності між групами (p<0,001). Загалом частка пацієнтів, які видужали повністю чи мали незначні залишкові прояви кашлю (≤2 балів), становила 96% у групі застосування Ренгаліну проти 39% у групі прийому фенспіриду (рис. 1). Таким чином, клінічна ефективність Ренгаліну щодо усунення денного кашлю через 7 діб терапії виявилася приблизно у 2,5 рази вищою порівняно з такою фенспіриду.
Рис. 1. Вплив Ренгаліну та фенспіриду на частоту денного кашлю
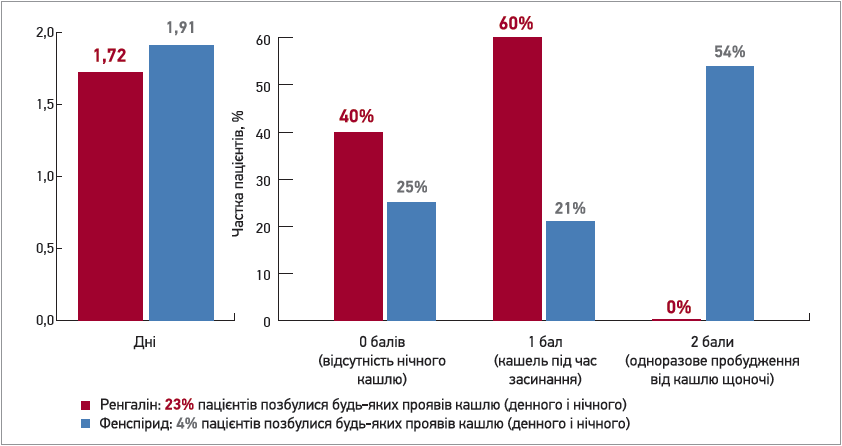
Середня тривалість нічного кашлю в групі застосування препарату Ренгалін становила 1,72±0,13 дня, а в групі фенспіриду – 1,91±0,14 дня (p>0,2). Разом із тим за порівнянної тривалості нічного кашлю Ренгалін сприяв істотнішому зниженню його вираженості, що має важливе значення для забезпечення повноцінного сну пацієнтів із ГБ (рис. 2).
Рис. 2. Вплив Ренгаліну та фенспіриду на тривалість і вираженість нічного кашлю
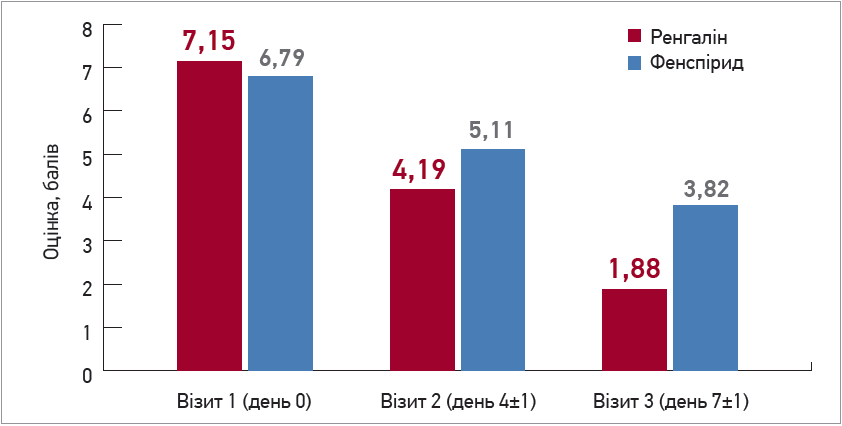
Середні значення показників денного та нічного кашлю на візиті 1 свідчили про більшу вираженість патологічного процесу в групі використання Ренгаліну. Проте вже до візиту 2 виявлено статистично значуще переважання терапевтичних ефектів Ренгаліну, а до візиту 3 середні значення сумарного кашльового індексу (умовного поняття, що відображає суб’єктивну оцінку інтенсивності як денного, так і нічного кашлю пацієнтом, виражену в балах від 0 до 5) в порівнюваних групах відрізнялися більше ніж удвічі (рис. 3). Ренгалін більше ніж у 2 рази зменшує кашльовий індекс порівняно з фенспіридом завдяки протизапальному та протинабряковому ефектам.
Рис. 3. Середні значення сумарного кашльового індексу за період спостереження
Отримані результати щодо клінічної ефективності Ренгаліну підтверджувалися динамікою аускультативних даних. Починаючи з візиту 2 аускультативна картина, характерна для ГБ, залишалася лише в 50% пацієнтів групи прийому Ренгаліну, тоді як у групі прийому фенспіриду таких пацієнтів було 86%. До візиту 3 динаміка стала ще переконливішою: жорстке дихання зберігалося лише в 15% пацієнтів групи Ренгаліну проти 61% пацієнтів групи фенспіриду (р<0,01). Ренгалін сприяє нормалізації аускультативної картини в 50% пацієнтів уже на 4-й день, у 85% – на 7-й день.
В іншому дослідженні порівнювали ефективність Ренгаліну в терапії інфекційного та постінфекційного кашлю при ГРІ в дорослих (Вершинина М. В., 2016). Пацієнтів із непродуктивним/малопродуктивним кашлем роділили на прийом препарату Ренгалін і комбінації бутамірат + гвайфенезин. Здебільшого учасники дослідження розпочали лікування кашлю на 7-8-й день від початку ГРІ.
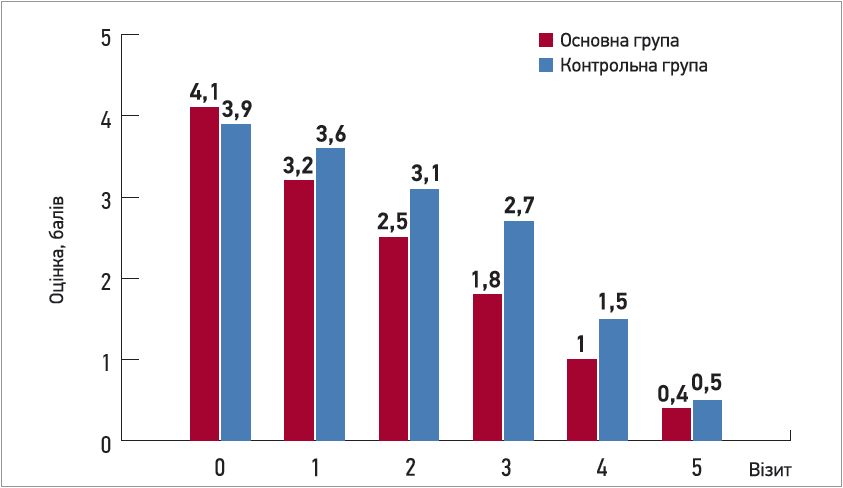
В групі застосування Ренгаліну помітна динаміка зменшення кашлю реєструвалася вже на візиті 2; натомість у пацієнтів, які отримували комбінацію бутамірат + гвайфенезин, аналогічні показники були досягнуті тільки до візиту 3. Зменшення вираженості нічного кашлю та тривалості нападів загалом на візиті 3 у хворих, які отримували Ренгалін, виявилося на 30-50% значимішим (p>0,05) (рис. 4). 80% пацієнтів з постінфекційним кашлем, які приймали Ренгалін упродовж 7 днів, не потребували подальшого лікування.
Рис. 4. Порівняльна динаміка вираженості кашлю
У групі Ренгаліну не було відзначено жодного випадку посилення кашлю, підвищення температури тіла чи інших симптомів, властивих бактеріальним ускладненням.
У 67% пацієнтів з групи лікування комбінацією бутамірат + гвайфенезин, у яких з’явилося мокротиння, незважаючи на зменшення вираженості кашлю, було зареєстровано підвищення температури тіла, що потребувало подальшого застосування антибактеріальної терапії.
Отже, застосування Ренгаліну з метою лікування постінфекційного кашлю дозволяє домогтися вираженіших терапевтичних ефектів у стислі терміни незалежно від характеру кашлю, а також запобігти розвитку бактеріальних ускладнень ГРВІ.
Згідно з інструкцією для медичного застосування Ренгалін рекомендується призначати при гострих і хронічних захворюваннях верхніх і нижніх дихальних шляхів, що супроводжуються продуктивним та непродуктивним кашлем. Ренгалін приймають по 1-2 таблетки трічі на добу (бажано тримати в роті до повного розчинення, не розжовуючи та не ковтаючи). В залежності від тяжкості стану хворого кратність прийому може бути збільшена до 4-6 р/добу.
Таким чином, Ренгалін – інноваційний препарат із протизапальною, бронхолітичною та протикашльовою дією, що:
- зменшує тяжкість кашлю з першої доби терапії в пацієнтів із ГРІ за рахунок регуляції запальних та рефлекторних механізмів;
- може застосовуватися для лікування продуктивного, малопродуктивного, непродуктивного та постінфекційного кашлю при ГРІ;
- знижує потребу в додатковій муколітичній терапії;
- добре поєднується з іншими препаратами для лікування ГРІ;
- розпочинаючи діяти з перших днів ГРІ, ефективно сприяє переходу сухого кашлю в «залишкове» покашлювання і попереджає стадію надмірного утворення мокротиння.
Оскільки Ренгалін не порушує механізмів мукоциліарного кліренсу та не пригнічує кашльовий рефлекс, його застосування сприяє евакуації бронхіального секрету та запобігає розвитку генералізації інфекційно-запального процесу. За рахунок поєднання вираженої протизапальної та бронхолітичної дії Ренгалін забезпечує швидкий терапевтичний ефект у лікуванні постінфекційного кашлю та знижує ризик розвитку вторинних бактеріальних ускладнень.