15 січня, 2022
Профілактика інсультів і тромбозів: ефективність та безпека антикоагулянтної терапії
Профілактика інсультів та тромбозів завжди є актуальною проблемою у галузі медицини, але ще більшої уваги вона потребує сьогодні – під час пандемії. Розібратися в аспектах ефективності й безпеки антикоагулянтної терапії та інши х питаннях, що хвилюють лікарів, допомагає заступник медичного директора з кардіології Медичного дому «Одрекс» (м. Одеса), к. мед. н. Борис Іванович Голобородько у доповіді, представленій на конференції для фахівців сімейної медицини Pro Family 2021, що відбулася у вересні.
х питаннях, що хвилюють лікарів, допомагає заступник медичного директора з кардіології Медичного дому «Одрекс» (м. Одеса), к. мед. н. Борис Іванович Голобородько у доповіді, представленій на конференції для фахівців сімейної медицини Pro Family 2021, що відбулася у вересні.
Відомо, що фібриляція передсердь (ФП) асоційована з підвищеним ризиком смертності та серцево-судинних захворювань (ССЗ), зокрема інсульту. У фремінгемському дослідженні було продемонстровано, що за неклапанної ФП мало місце зростання частоти розвитку інсульту більш ніж у п’ять разів порівняно з особами без ССЗ (Wolf et al., 1991). При цьому рівень смертності після ішемічного інсульту протягом 30 днів становив 34,7%, а річної – 52,4% за наявності неклапанної ФП, що вдвічі перевищувало показники у групі без ФП (Marini et al., 2005).
Безперечно, у таких випадках вкрай важливим завданням лікарів є вибір та призначення оптимальної фармакологічної терапії на всіх етапах надання медичної допомоги. При цьому слід пам’ятати, що ФП – комплексне захворювання, та ризик асоційованого з ним інсульту є дуже неоднорідним і динамічним, що потребує детальної оцінки під час кожної зустрічі з хворим. Своєю чергою інсульт – руйнівне ускладнення ФП, якому можна ефективно запобігти шляхом застосування прямих оральних антикоагулянтів (ПОАК), котрим у даній клінічній ситуації надають перевагу перед антагоністами вітаміну К (АВК).
ПОАК продемонстрували сумарну вигоду в більшості підгруп пацієнтів із ФП та різних клінічних умовах. До того ж застосування АВК ускладнюється необхідністю постійного контролю міжнародного нормалізованого відношення (МНВ), яке не завжди вдається утримати в належному терапевтичному інтервалі. Цільове значення МНВ становить 2‑3, при цьому якщо воно <2, різко зростає ризик ішемічних подій, а якщо >3 – кровотеч (Agano et al., 2012). Окрім того, недостатній контроль МНВ при застосуванні АВК асоційований із більшою ймовірністю інсульту, ніж за відсутності антитромботичної терапії у пацієнтів із ФП (Galagher et al., 2011).
Якщо розглядати динаміку використання режимів антитромботичної терапії, цікавими є дані проспективного обсерваційного міжнародного дослідження GARFIELD-AF за участю дорослих хворих на нещодавно діагностовану неклапанну ФП із 1215 медичних центрів у 35 країнах, яке проводили у період з 2010 по 2016 рр. Були отримані такі результати:
- пропорція пацієнтів без призначення антитромботичної терапії значною мірою не змінилася;
- знизилася частота застосування монотерапії антиагрегантами;
- знизилася частота використання АВК із антитромбоцитарними засобами;
- збільшилася кількість призначень ПОАК (особливо інгібіторів фактора Xа) з/без антиагрегантів.
На сьогодні більшість авторитетних світових кардіологічних товариств, як-от Європейське товариство кардіологів (ESC), Американська колегія кардіологів (АСС), Американська асоціація серця (АНА) тощо, на підставі численних клінічних досліджень (RE-LY, Rocket-AF, ARISTOTLE, ENGAGE AF-TIMI 48 та ін.) вказують на доцільність застосування ПОАК як лікування першої лінії у пацієнтів із ФП. Які ж рекомендації надає ESC щодо ведення хворих на ФП?
Для початку необхідно підтвердити наявність ФП за допомогою електрокардіограми у 12 відведеннях або ритмографу, що відображають епізод ФП протягом >30 с. Далі слід охарактеризувати ФП за такими критеріями:
- ризик інсульту (наприклад, за кількістю балів відповідно до шкали CHA2DS2-VASc);
- виразність симптомів (приміром, згідно зі шкалою EHRA);
- ступінь впливу ФП (тривалість, спонтанне припинення);
- тяжкість стану пацієнта (вік, супутні захворювання, збільшення/фіброз передсердь).
Щодо лікування пацієнтів із ФП, у настанові ESC запропоновано алгоритм АВС, де А – антикоагуляція / запобігання інсульту (потрібно визначити пацієнтів із низьким ризиком, запропонувати профілактику, оцінити ризики кровотечі, модифікувати можливі фактори ризику і обрати ПОАК), В – найкращий контроль симптомів (проаналізувати симптоми, якість життя та побажання хворого, оптимізувати контроль частоти серцевих скорочень), розглянути можливість визначення стратегії моніторингу ритму, серед яких електрична кардіоверсія, призначення антиаритміків чи абляція) та С – виразність супутніх захворювань і контроль факторів ризику ССЗ (визначити супутні захворювання та кардіоваскулярні чинники ризику, змінити спосіб життя).
При оцінюванні ризику кровотеч відповідно до шкали HAS-BLED у пацієнтів із ФП потрібно розуміти, що насамперед важливо усунути модифіковані фактори ризику. Особливої уваги потребує визначення хворих груп високого ризику для їхнього раннього обстеження та подальшого спостереження. Варто пам’ятати, що ризик кровотечі дуже динамічний, але його високий показник не є причиною для відмови від терапії ПОАК.
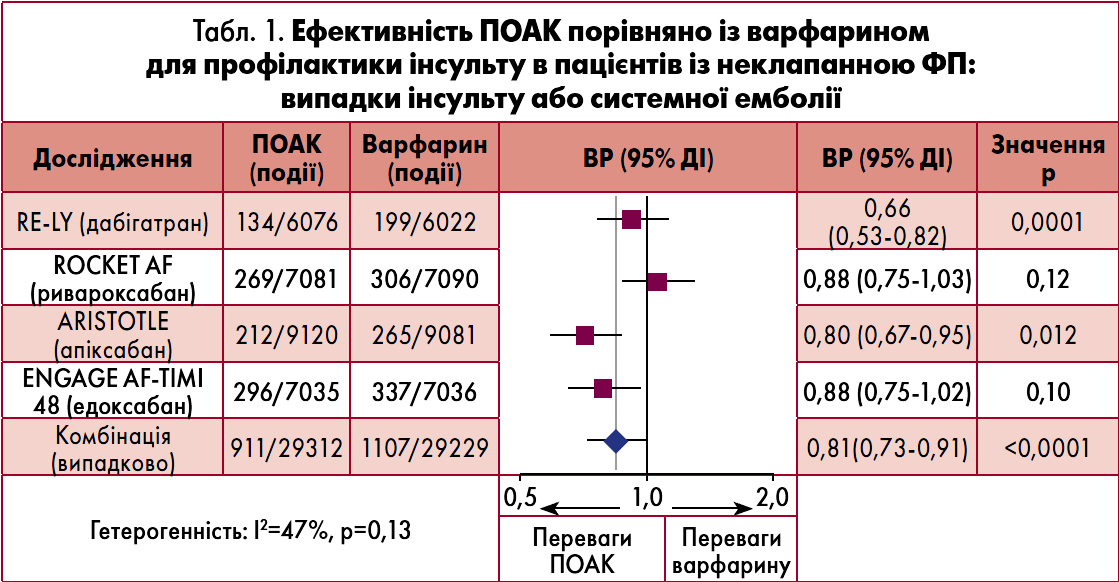
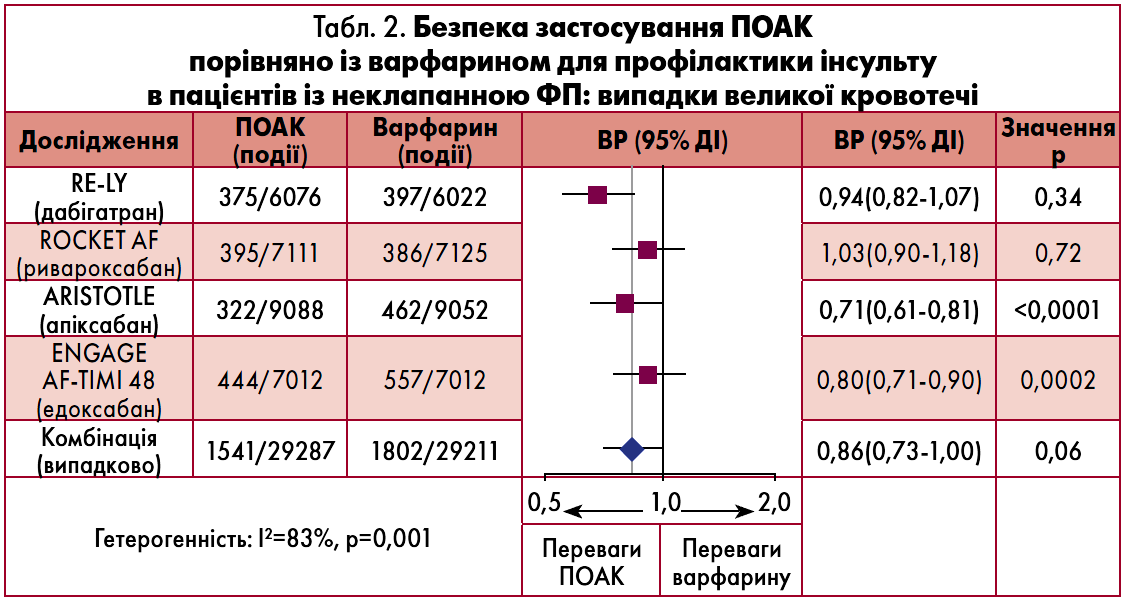
За даними метааналізу досліджень ефективності ПОАК порівняно з такою варфарину для профілактики інсульту в пацієнтів із неклапанною ФП, доведено достовірну перевагу ПОАК перед АВК. Незважаючи на те, що рандомізованих клінічних досліджень прямого порівняння різних ПОАК досі не було проведено, у метааналізі показано, що серед чотирьох представлених на фармацевтичному ринку України препаратів (дабігатран, ривароксабан, апіксабан, едоксабан) на тлі застосування апіксабану та дабігатрану частота випадків системної емболії чи інсульту нижча порівняно з іншими ліками. Обнадійливими є результати і щодо профілю безпеки апіксабану та едоксабану – великі кровотечі на тлі використання даних препаратів траплялися набагато рідше порівняно з іншими ПОАК та варфарином (табл. 1, 2) (Ruff et al., 2014).
У датському загальнонаціональному дослідженні також порівнювали ефективність та безпеку ПОАК і варфарину в 61 678 пацієнтів із ФП (Larsen et al., 2016). Відповідно до отриманих результатів, усі ПОАК є дієвими й безпечними альтернативами варфарину в реальних клінічних умовах. Однак ризик смерті, будь-якої або великої кровотечі був значно нижчим при використанні апіксабану та дабігатрану порівняно з варфарином (Larsen et al., 2016).
Для осіб із ФП, які проходять кардіоверсію, а також перед початком кожної кардіоверсії при ФП або тріпотінні передсердь рекомендоване призначення ПОАК якомога раніше. Пацієнти із ФП тривалістю ≥24 год, яким виконують кардіоверсію, мають приймати антикоагулянти упродовж не менш ніж чотирьох тижнів, навіть за умови успішної кардіоверсії та досягнення синусового ритму (ESC, 2020).
Крім того, у дослідженні NAXOS порівнювали апіксабан з АВК, ривароксабаном та дабігатраном за такими параметрами:
- ключовий показник ефективності – випадки інсульту та системної емболії;
- основний показник безпеки – епізоди великих кровотеч, що призводили до госпіталізації.
Було показано, що апіксабан виявляв переваги над різними референтами як щодо ефективності, так і безпеки (Van Ganse et al., 2020).
Борис Іванович детальніше зупинився на проблематиці COVID-коагулопатії, що вже стоїть на одному щаблі з гострим респіраторним синдромом та його ускладненнями як основними причинами смерті від коронавірусної хвороби. На цьому етапі вже проведено багато досліджень щодо ефективності застосування антикоагулянтів при COVID‑19, в яких було підтверджено, що дана група препаратів чинить сприятливий вплив на перебіг захворювання та попереджає летальні випадки (Billet, 2020).
Дані щодо застосування антитромботичної терапії для запобігання тромботичним подіям та лікування у разі виникнення на тлі COVID‑19 надали робочі групи п’ятьох поважних медичних товариств, як-то Міжнародне товариство із тромбозу та гемостазу (ISTH),
Північноамериканський форум тромбозу (NATF), Європейське товариство судинної медицини (ESVM), Міжнародний союз ангіології (IUA) та ESC. Згідно з рекомендаціями й позиційними документами вказаних спільнот, тромбози та кровотечі при респіраторній недостатності вірусної етіології становлять 53 і 16% відповідно. За тяжкому перебігу розвивається синдром дисемінованого внутрішньосудинного згортання, на тлі якого у 25% випадків за європейськими даними та у 40% за даними Китаю розвивається тромбоемболія легеневої артерії. Тож зважаючи на невтішну статистику, важливо правильно обрати ефективний та безпечний антикоагулянт.
У цьому контексті доцільно згадати систематичний огляд та метааналіз досліджень C.S. Miller et al. (2017) щодо безпеки ПОАК, за результатами якого при застосуванні апіксабану виникала найменша кількість шлунково-кишкових кровотеч, а дабігатрану – інтракраніальних геморагій.
Наприкінці доповіді Б.І. Голобородько озвучив кілька ключових висновків:
- Численні клінічні дослідження надали підґрунтя для рекомендацій щодо призначення ПОАК через схожі або кращі профілі ефективності й безпеки порівняно з АВК.
- Дані великих реєстрів довели покращання профілактики інсульту після введення у практику ПОАК без зростання частоти великих кровотеч.
- У клінічній практиці ретроспективний аналіз європейської та американської баз даних демонструє, що призначення апіксабану асоційоване зі значно нижчим ризиком як інсульту / системної емболії, так і великих кровотеч порівняно з АВК.
Підготувала Ольга Маковецька
Статтю надруковано за підтримки компанії «Пфайзер»
PP-ELI-UKR-0177
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (79) 2021 р.