25 січня, 2022
Виклики та досягнення у діагностиці та лікуванні дифузної В-великоклітинної лімфоми у світлі останніх рекомендацій Американського товариства гематології
 Однією з завершальних подій 2021 року став конгрес Американського товариства гематології (American Society of Hematology, ASH), у рамках якого були представлені численні результати клінічних досліджень. Окремі пленарні засідання виділено розгляду питань діагностики та лікування дифузної B-великоклітинної лімфоми (ДВКЛ). З метою ознайомлення гематологів України з рекомендаціями ASH-2021 та перспективами вдосконалення чинних настанов з ведення пацієнтів із ДВКЛ 21 грудня відбувся майстер-клас «Виклики та досягнення у лікуванні ДВКЛ. Новини ASH 2021», у рамках якого провідні фахівці мали можливість поділитися власним досвідом і враженнями від конгресу ASH-2021, а слухачі – задати запитання щодо дискусійних проблем діагностики та лікування ДВКЛ, які часто виникають у клінічній практиці.
Однією з завершальних подій 2021 року став конгрес Американського товариства гематології (American Society of Hematology, ASH), у рамках якого були представлені численні результати клінічних досліджень. Окремі пленарні засідання виділено розгляду питань діагностики та лікування дифузної B-великоклітинної лімфоми (ДВКЛ). З метою ознайомлення гематологів України з рекомендаціями ASH-2021 та перспективами вдосконалення чинних настанов з ведення пацієнтів із ДВКЛ 21 грудня відбувся майстер-клас «Виклики та досягнення у лікуванні ДВКЛ. Новини ASH 2021», у рамках якого провідні фахівці мали можливість поділитися власним досвідом і враженнями від конгресу ASH-2021, а слухачі – задати запитання щодо дискусійних проблем діагностики та лікування ДВКЛ, які часто виникають у клінічній практиці.
.jpg) Завідувачка науково-дослідного відділення хіміотерапії гемобластозів і ад’ювантних методів лікування Національного інституту раку (м. Київ), доктор медичних наук, професор Ірина Анатоліївна Крячок свою доповідь присвятила новітнім досягненням у лікуванні ДВКЛ, представленим на форумі ASH-2021.
Завідувачка науково-дослідного відділення хіміотерапії гемобластозів і ад’ювантних методів лікування Національного інституту раку (м. Київ), доктор медичних наук, професор Ірина Анатоліївна Крячок свою доповідь присвятила новітнім досягненням у лікуванні ДВКЛ, представленим на форумі ASH-2021.
– Однією з головних тем заходу був пошук найбільш оптимальних схем терапії ДВКЛ шляхом розроблення нових препаратів і вивчення поєднань нових класів лікарських засобів з хіміотерапією. У рамках конгресу ASH було представлено результати дослідження POLARIX за участю 879 пацієнтів з ДВКЛ, у ході якого вивчали ефективність і безпеку поєднання полатузумабу ведотину (Pola) з ритуксимабом, циклофосфамідом, доксорубіцином і преднізолоном (R-CHP). У цьому клінічному дослідженні вперше за останні роки продемонстровано статистично значущу перевагу виживаності без прогресування (ВБП) при застосуванні режиму Pola-R-CHP порівняно зі стандартною схемою R-CHOP (циклофосфамід + доксорубіцин + вінкристин + преднізолон + ритуксимаб) у хворих на ДВКЛ у 1-й лінії терапії. Крім того, у групі Pola-R-CHP відмічалося зниження ризику прогресування, рецидиву захворювання та смерті на 27% порівняно з такими у хворих, які отримували R-CHOP. Тобто результати дослідження POLARIX підтвердили ефективність використання режиму Pola-R-CHP у пацієнтів з попередньо не лікованою ДВКЛ, що може бути корисним при високому ризику прогресування чи несприятливому підтипі ABC (H. Tilly et al., 2021).
Ефективність комбінації Pola та R-ICE (іфосфамід + карбоплатин + етопозид + ритуксимаб) у пацієнтів із рецидивною чи рефрактерною (р/р) ДВКЛ активно вивчається у клінічному дослідженні III фази, в якому хворих було рандомізовано у 2 групи. Протягом двох циклів пацієнти 1-ї групи отримували терапію за схемою R-ICE, а 2-ї – Pola-R-ICE, після закінчення яких в учасників обох груп оцінювали відповідь на хіміотерапію. За наявності відповіді хворі продовжували лікування, а за відсутності вибували з дослідження. Очікується представлення результатів дослідження у вигляді 2-річної виживаності без подій та інших показників ефективності й безпеки.
Одним із перспективних напрямів лікування ДВКЛ є CAR-T-клітинна терапія, яку сьогодні розглядають як можливу опцію у пацієнтів із раннім рецидивом після 1-ї лінії терапії. У рамках конгресу ASH-2021 були представлені результати трьох ключових досліджень (ZUMA-7, TRANSFORM і BELINDA) щодо вивчення ефективності CAR-T-клітинної терапії у пацієнтів з р/р ДВКЛ у 2-й та наступних лініях. Було виявлено статистично значущі переваги застосування CAR-T-клітинної терапії щодо медіани ВБП, медіани виживаності без подій, частоти об’єктивної відповіді у дослідженнях ZUMA-7 і TRANSFORM порівняно з клінічним дослідженням BELINDA. Проте медіана загальної виживаності (ЗВ) у вказаних дослідженнях ще не досягнута. При оцінюванні профілю безпеки у цих дослідженнях було виявлено, що у пацієнтів, які отримували CAR-T-клітинну терапію, частіше відмічався розвиток цитокінового шторму та ендокринних порушень (F.L. Locke et al., 2021; A. Sternberg et al., 2021; E. Surette et al., 2021). Ефективність CAR-T-клітинної терапії також вивчають у дослідженні ZUMA-12, у якому хворим на ДВКЛ групи високого ризику прогресування призначали 2 цикли R-CHOP, а у разі отримання позитивної відповіді за даними позитронно-емісійної комп’ютерної томографії (ПЕТ-КТ) – CAR-T-клітинну терапію (S.S. Neelapu et al., 2019).
У серії клінічних досліджень сьогодні також вивчають використання біспецифічних моноклональних антитіл та їх поєднання з іншими лікарськими засобами. У рамках форуму ASH-2021 були представлені дані дослідження Ib-II фази щодо поєднаного застосування глофітамабу з Pola у хворих на р/р ДВКЛ.
Однак результати клінічних досліджень поки що не імплементовані у рекомендації Національної онкологічної мережі США (NCCN, 2021), тому сьогодні стандартом 1-ї лінії терапії ДВКЛ залишається режим R-CHOP. Подальша тактика лікування пацієнтів з р/р ДВКЛ залежить від того, чи пацієнти є кандидатами на трансплантацію гемопоетичних стовбурових клітин (ТГСК). Якщо хворі є кандидатами на ТГСК й у них отримана повна відповідь на 2-гу лінію терапії, їм проводять аутологічну чи алогенну ТГСК. При частковій відповіді на терапію додатковою опцією лікування таких пацієнтів є CAR-T-клітинна терапія. Якщо хворі не є кандидатами на ТГСК, то їм рекомендоване застосування режимів 2-ї лінії, одним із яких є Pola + бендамустин + ритуксимаб (Pola-BR). Найбільша користь від застосування Pola-BR за даними ПЕТ-оцінки повної відповіді спостерігалася у 2-й лінії терапії р/р ДВКЛ порівняно з використанням цього режиму у 3-й лінії. Це сприяло розширенню рекомендацій NCCN щодо можливості отримання Pola-BR у 2-й лінії терапії (L.H. Sehn et al., 2018; рис. 1).
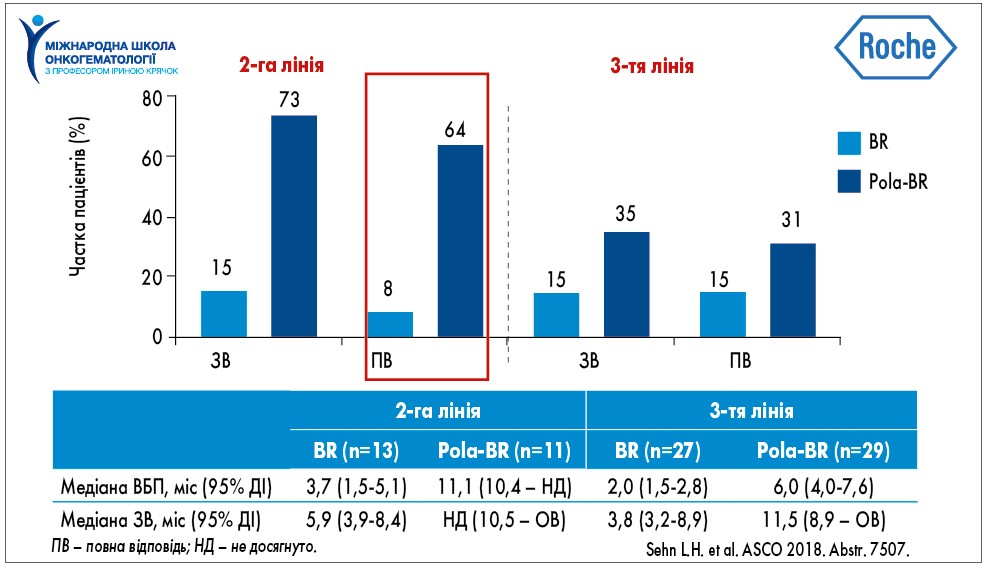 Рис. 1. ПЕТ-повна відповідь: найбільшу користь від Pola-BR пацієнти отримують у 2-й лінії терапії
Рис. 1. ПЕТ-повна відповідь: найбільшу користь від Pola-BR пацієнти отримують у 2-й лінії терапії
Проблемною категорією є пацієнти – не кандидати на ТГСК через обмеження за віком, наявністю супутніх захворювань, абсолютних чи відносних протипоказань. Для цієї групи хворих потрібно шукати нові підходи до терапії (L.S. Raut et al., 2014).
Таким чином, однією з можливих сучасних терапевтичних опцій, представлених у рамках конгресу ASH-2021 для пацієнтів з ДВКЛ, які не є кандидатами на ТГСК чи в яких розвинувся рецидив після ТГСК або не отримана повна метаболічна відповідь на терапію порятунку, є полатузумабу ведотитин.
.jpg) Керівник Центру гематології, хіміотерапії гемобластозів та трансплантації кісткового мозку Клінічної лікарні «Феофанія» Державного управління справами, завідувач кафедри клінічної лабораторної діагностики Національного університету охорони здоров’я України імені П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Вікторович Клименко виступив з доповіддю «Чи є діагностика підтипів ДВКЛ ключовою для прогнозу та призначення терапії?».
Керівник Центру гематології, хіміотерапії гемобластозів та трансплантації кісткового мозку Клінічної лікарні «Феофанія» Державного управління справами, завідувач кафедри клінічної лабораторної діагностики Національного університету охорони здоров’я України імені П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Вікторович Клименко виступив з доповіддю «Чи є діагностика підтипів ДВКЛ ключовою для прогнозу та призначення терапії?».
– ДВКЛ – гетерогенна група лімфопроліферативних захворювань, діагностика яких ґрунтується на результатах морфологічного та імуногістохімічного досліджень, а також на сучасних молекулярних техніках, що дозволяє підвищити чутливість і специфічність діагностичних методик. Одним зі стандартних методів діагностики ДВКЛ є гістологічне дослідження, що базується на ідентифікації пухлинних клітин шляхом їх фарбування гематоксиліном та еозином і дозволяє підтвердити B-клітинне походження пухлини та провести диференційну діагностику від лімфоми Беркітта та лімфоми низького ступеня злоякісності. Однією з новітніх технологій діагностики ДВКЛ є генне профілювання, яке дає змогу визначити клітинне походження ДВКЛ та прогноз у цієї групи хворих. Однак при виконанні зазначеного дослідження не всіх пацієнтів можна розподілити за GCB- чи ABC-підтипами, що створює певні труднощі у визначенні подальшої тактики їх ведення. Проте проведення імуногістохімічної діагностики з метою виділення ABC- та GCB-варіантів є доступним і безперечно цінним у прогнозуванні перебігу ДВКЛ.
Прогноз виживаності хворих на ДВКЛ залежить від наявності подвійної чи потрійної перебудови генів MYC та BCL2, BCL6 (double-hit чи triple-hit лімфоми), що визначає несприятливий перебіг ДВКЛ у цієї групи пацієнтів (рис. 2). Кращий прогноз відмічається при відсутності перебудови генів MYC, BCL2, BCL6, а дещо гірший – при double-expressor лімфомах. Серед хворих на ДВКЛ велику частку складають пацієнти з double-expressor лімфомами, а хворі на double-hit чи triple-hit лімфоми – невелику.
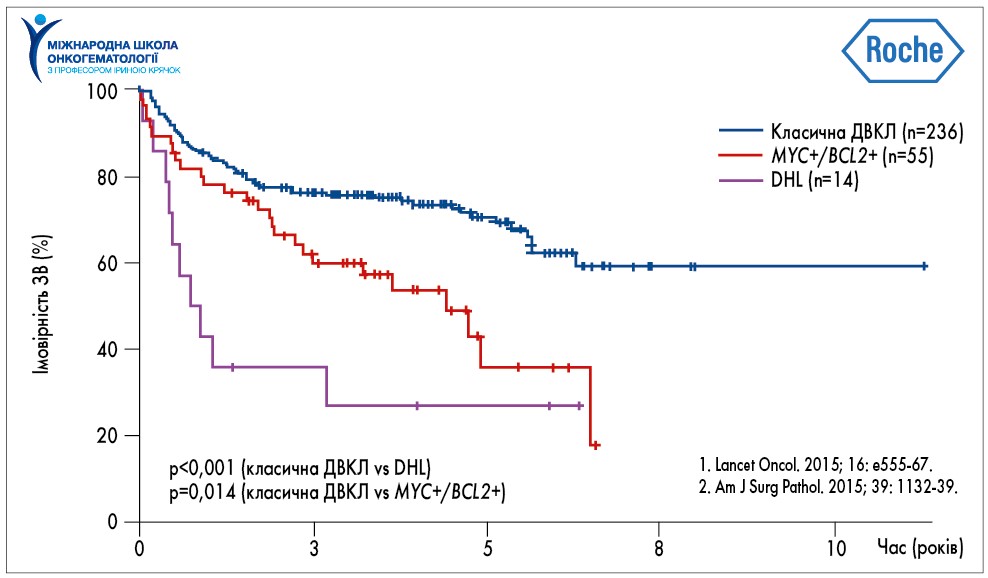 Рис. 2. Прогнозування виживаності при ДВКЛ
Рис. 2. Прогнозування виживаності при ДВКЛ
Виділення нових генетичних модифікацій при ДВКЛ триває і сьогодні, уже опубліковані дані щодо можливого впровадження новітніх методів лікування, спрямованих на певні епігенетичні модулятори, що сприятиме знищенню початкового пухлинного клону і ранньому пригніченню лімфомагенезу. Однією з таких можливих мішеней є дефект гена EP300, для вивчення якого потрібні подальші дослідження.
Одним із сучасних інструментів моніторингу відповіді на терапію ДВКЛ є визначення циркулюючої пухлинної ДНК, що дозволяє оцінити елімінацію пухлинних клітин з крові під впливом відповідного лікування. У хворих із ранньою молекулярною відповіддю (Early Molecular Response, EMR) на терапію виживаність без подій є вищою, ніж у пацієнтів з великою молекулярною відповіддю (Major Molecular Response, MMR; D.M. Kurtz et al., 2018).
У дослідженні GO29365 було показано, що поєднання Pola та BR у 2-й лінії терапії ДВКЛ характеризувалося вищою ефективністю щодо ВБП порівняно з BR у всіх підгрупах (у тому числі при ABC-підтипі та при double-expressor лімфомах). При ABC-підтипі медіана ВБП за оцінкою незалежного комітету (INV) склала 10,8 міс у групі Pola-BR проти 2,0 міс у групі BR, а при double-expressor лімфомах – 7,0 та 1,4 міс відповідно. Крім того, при ABC-підтипі ЗВ також була більшою практично у 3 рази при застосуванні комбінації Pola-BR, ніж BR, та складала 15,4 проти 4,7 міс відповідно (рис.3; L.H. Sehn et al., 2019).
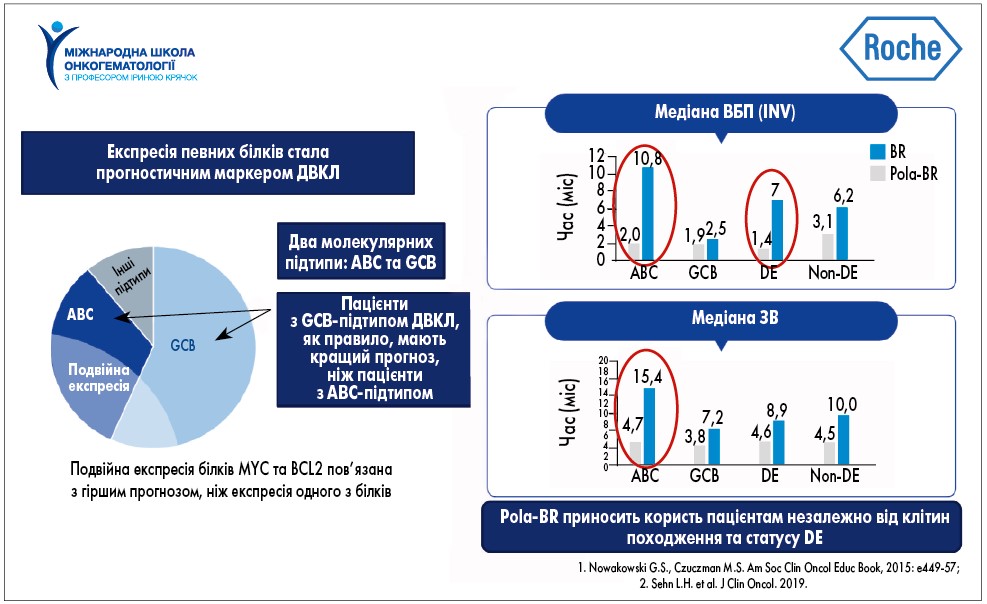 Рис. 3. Результати дослідження GO 29365: Pola-BR у 2-й лінії ефективна у всіх підгрупах пацієнтів з ДВКЛ, особливо з підтипами АВС та double-expressor (DE)
Рис. 3. Результати дослідження GO 29365: Pola-BR у 2-й лінії ефективна у всіх підгрупах пацієнтів з ДВКЛ, особливо з підтипами АВС та double-expressor (DE)
Результати дослідження GO29365 підтверджують дані клінічного дослідження POLARIX, у якому показано переваги щодо ВБП у разі застосування комбінації Pola-R-CHP порівняно з R-CHOP при ABC-підтипі та double-expressor ДВКЛ у 1-й лінії терапії (H. Tilly et al., 2021).
Таким чином, за сучасними рекомендаціями NCCN (2021), обов’язковими методами дослідження для встановлення клітинного походження ДВКЛ є імуногістохімічне дослідження, для виявлення перебудови гена MYC – каріотипування чи флуоресцентна гібридизація in situ (FISH), а при отриманні позитивного результату – визначення наявності перебудови генів BCL2 та BCL6.
 Із доповіддю «Рецидивуюча/рефрактерна дифузна B-великоклітинна лімфома: персоналізований підхід та терапевтичні опції» виступив провідний науковий співробітник відділення гематології ДУ «Інститут патології крові та трансфузійної медицини НАМН України» (м. Львів), кандидат медичних наук Лесь Миронович Лукавецький.
Із доповіддю «Рецидивуюча/рефрактерна дифузна B-великоклітинна лімфома: персоналізований підхід та терапевтичні опції» виступив провідний науковий співробітник відділення гематології ДУ «Інститут патології крові та трансфузійної медицини НАМН України» (м. Львів), кандидат медичних наук Лесь Миронович Лукавецький.
– Згідно із рекомендаціями NCCN (2021), схема R-CHOP залишається стандартом 1-ї лінії лікування ДВКЛ. Проте варто зауважити, що майже у половини пацієнтів стандартна схема 1-ї лінії є неефективною. Як відомо, 10-15% хворих мають рефрактерність до стандартної схеми R-CHOP, а частота розвитку рецидиву у перші 2 роки після лікування становить 20-25%. Враховуючи той факт, що при відсутності терапії медіана ЗВ пацієнтів з р/р ДВКЛ не перевищує 3-4 міс, критичною є необхідність у більш ефективному лікуванні р/р ДВКЛ після 1-ї лінії.
Cтандартними опціями 2-ї лінії лікування р/р ДВКЛ для пацієнтів, які не є кандидатами на ТГСК, є режими Pola-BR, ритуксимаб + хіміотерапія або участь у клінічних дослідженнях. Для перехідної групи хворих рекомендована сальвадж-терапія, після якої може бути проведена ТГСК. Для пацієнтів, які підходять для трансплантації, але не відповідають на сальвадж-терапію, та хворих, у яких спостерігається рецидив після аутологічної ТГСК, рекомендована CAR-T-клітинна терапія. При цьому режим Pola-(B)R може бути застосований як місток (bridge to CART) на перехідному етапі перед проведенням CAR-T-клітинної терапії. Якщо пацієнти не є кандидатами на проведення CAR-T-клітинної терапії, опцією вибору є режим Pola-BR або участь у клінічних дослідженнях (рис. 4).
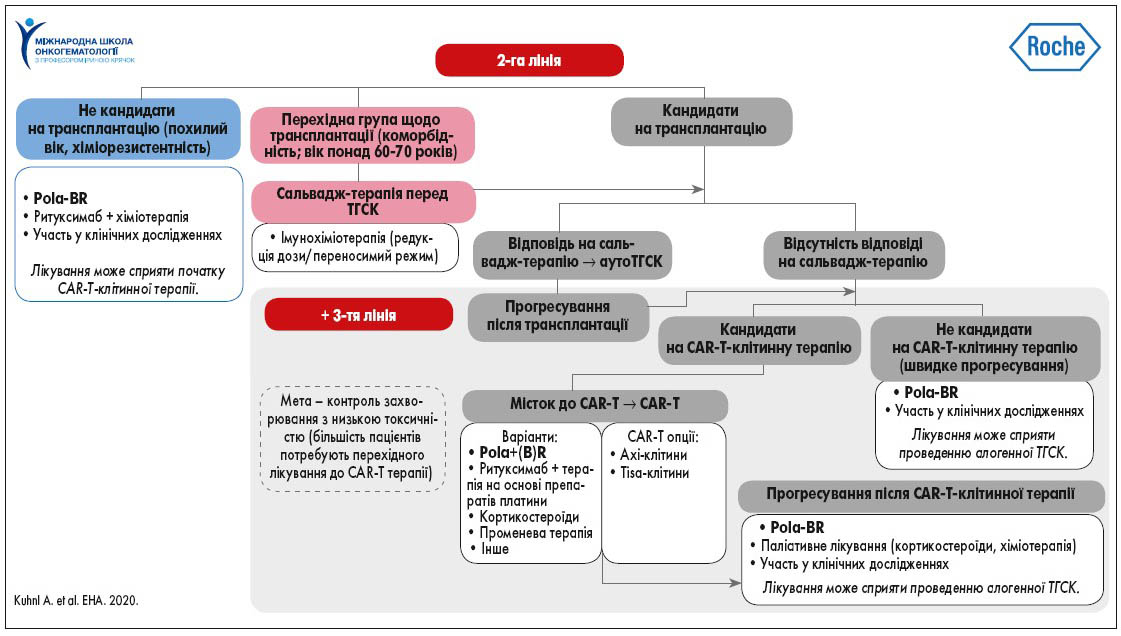 Рис. 4. Алгоритм терапії р/р ДВКЛ: 2-га та 3-тя лінії
Рис. 4. Алгоритм терапії р/р ДВКЛ: 2-га та 3-тя лінії
GO29365 є першим і єдиним рандомізованим дослідженням, у якому продемонстрована вища ефективність схеми Pola-BR, ніж BR (частота повної відповіді на лікування склала 40,0 та 17,5% відповідно; L.H. Sehn et al., 2018). Ефективність Pola-BR не залежала від попередніх ліній лікування. При цьому найкращої відповіді було досягнуто у пацієнтів, котрі отримували Pola-BR у 2-й лінії: медіана ЗВ для 2-ї і 3-ї ліній склала 18,4 та 9,5 міс, а медіана ВБП – 11,5 та 6,1 міс відповідно (L.H. Sehn et al., 2018).
 Клінічний випадок із власної практики щодо лікування швидкопрогресуючої ДВКЛ із використанням Pola-(B)R як містка до CAR-T-клітинної терапії представив лікар-гематолог лікарні Ноттінгемського університету, доцент Ноттінгемського університету (Великобританія) Крістофер Фокс.
Клінічний випадок із власної практики щодо лікування швидкопрогресуючої ДВКЛ із використанням Pola-(B)R як містка до CAR-T-клітинної терапії представив лікар-гематолог лікарні Ноттінгемського університету, доцент Ноттінгемського університету (Великобританія) Крістофер Фокс.
Клінічний випадок
Пацієнтка, 55 р.
Звернулася за медичною допомогою у зв’язку зі скаргами на двобічний набряк шиї та закладеність носа, які виникли кілька тижнів тому.
Під час проведення ПЕТ-КТ виявлено білатеральне ураження лімфатичних вузлів шиї та назофарингеальне утворення. Результати FISH засвідчили перебудову гена MYC. Загальний стан задовільний (1 за ECOG), супутньої патології не виявлено.
Діагноз: ДВКЛ, стадія ІІА.
Було вирішено розпочати лікування за схемою R-CHOP 21×6, проте відповідь на нього була частковою, про що свідчили дані ПЕТ-КТ, проведеної після завершення курсу терапії.
Наступним кроком стало проведення променевої терапії (30 Гр, 15 фракцій), через 3 міс після завершення якої на ПЕТ-КТ спостерігали ознаки прогресування хвороби, що було підтверджено результатами гістологічного дослідження.
Діагноз: рефрактерна швидкопрогресуюча ДВКЛ.
Як 2-гу лінію лікування було застосовано режим R-ICE, але вже під час першого циклу терапії спостерігали клінічні та радіологічні ознаки прогресування хвороби.
Пацієнтці планувалось проведення CAR-T-клітинної терапії, проте через швидке прогресування з метою досягнення контролю захворювання було вирішено розпочати терапію за схемою Pola-(B)R (бендамустин не застосовували у першому циклі, оскільки проводили аферез Т-клітин для CAR-T-клітинної терапії. Наступні 3 цикли схему Pola-BR призначали у стандартному варіанті). Досягнуто часткової відповіді та контролю захворювання, що дало змогу перейти до CAR-T-клітинної терапії.
 Про практичні аспекти ведення пацієнтів з р/р ДВКЛ на прикладі власного досвіду та рекомендацій розповіла доцент кафедри внутрішньої медицини Національного медичного університету імені О.О. Богомольця (м. Київ), кандидат медичних наук Оксана Андріївна Карнабеда. Свою доповідь вона розпочала із розгляду клінічного випадку.
Про практичні аспекти ведення пацієнтів з р/р ДВКЛ на прикладі власного досвіду та рекомендацій розповіла доцент кафедри внутрішньої медицини Національного медичного університету імені О.О. Богомольця (м. Київ), кандидат медичних наук Оксана Андріївна Карнабеда. Свою доповідь вона розпочала із розгляду клінічного випадку.
Клінічний випадок
Пацієнт Ф., 41 р.
Діагноз: неходжкінська В-великоклітинна лімфома, медіастинальна.
Попереднє лікування: 6 курсів терапії за протоколом DA-EPOCH-R (етопозид + преднізолон + вінкристин + циклофосфамід + доксорубіцин + ритуксимаб).
Під час проведення ПЕТ-КТ у квітні 2021 р. було підтверджено досягнення повної метаболічної відповіді, 2 бали за шкалою Deauville. Проте на контрольній магнітно-резонансній томографії (МРТ) у вересні 2021 р. зафіксовано гігантську паравертебральну пухлину на рівні Th1-Th8 із залученням та деструкцією Th4-6 та ребер III-VI зліва, що свідчило про рецидив хвороби.
– Згідно з рекомендаціями NCCN (2021), при медіастинальній р/р ДВКЛ рекомендована схема 2-ї лінії терапії Pola-BR та імунотерапія (пембролізумаб і ніволумаб + брентуксимабу ведотин).
За даними досліджень Keynote-013 та Keynote-170, частота об’єктивної відповіді при застосуванні пембролізумабу у пацієнтів із первинною медіастинальною р/р ДВКЛ склала 48 та 45%, а медіана ВБП – 10,4 та 5,5 міс відповідно (P. Armand et al., 2019).
У дослідженні P.L. Zinzani та співавт. (2019) використання схеми ніволумаб + брентуксимабу ведотин у пацієнтів із р/р ДВКЛ дозволило досягнути частоти об’єктивної відповіді 73% (повна відповідь – 37%; часткова відповідь – 37%; медіана спостереження – 11,1 міс).
Що стосується схеми Pola-BR, то вона також затверджена для лікування пацієнтів із первинною медіастинальною р/р ДВКЛ у протоколі Великобританії.
Пацієнту була призначена терапія за протоколом Pola-BR для швидкого зменшення пухлинної маси, а для оцінки ефекту імунотерапії необхідно чекати 3-4 міс (P. Armand et al.; 2019, P.L. Zinzani et al., 2019).
За даними контрольної комп’ютерної томографії після 2 курсів лікування за протоколом Pola-BR у пацієнта встановлено зменшення розмірів пухлини у превертебральному просторі зліва. Проте перед 3-м курсом лікування пацієнт захворів на COVID-19, тому терапію було відкладено.
Звернемо увагу на застосування протоколу Pola-BR у 1-му та наступних циклах. У 1-й день першого циклу вводять тільки ритуксимаб, у 2-й день – бендамустин та Pola, у 3-й – бендамустин. З 2-го по 6-й цикл терапії в 1-й день день вводять і ритуксимаб, і полатузумаб, і бендамустин, а у 2-й – тільки бендамустин. Для уникнення трансфузійних реакцій за 30 хв до застосування Pola та ритуксимабу слід проводити премедикацію (хлорфенамін у дозі 10 мг внутрішньовенно (в/в), гідрокортизон у дозі 100 мг в/в та парацетамол у дозі 1000 мг в/в). Інфузію Pola у 1-му циклі потрібно здійснювати протягом 90 хв, після чого упродовж такого самого часу пацієнт має перебувати під наглядом. При хорошій переносимості наступні інфузії Pola можна проводити протягом 30 хв, а пацієнти повинні перебувати під наглядом ще 30 хв після їх закінчення. За 15-30 хв до терапії бендамустином призначається ондансетрон у дозі 8 мг перорально або в/в.
Додаткова терапія може бути призначена при розвитку трансфузійних реакцій (зокрема, гідрокортизон, сальбутамол, петидин при інфузійній лихоманці за відсутності відповіді на терапію кортикостероїдами). Пацієнтам із високим ризиком виникнення синдрому лізису пухлини слід застосовувати алопуринол 300 мг 1 раз на добу. Курс лікування має бути якомога коротшим, щоб знизити ризик розвитку синдрому Стівенса – Джонсона та токсичного епідермального некролізу, пов’язаного з одночасним введенням алопуринолу та бендамустину. Профілактику ускладнень (інфекцій, мукозиту, загострення виразкової хвороби шлунка та дванадцятипалої кишки тощо) проводять відповідно до місцевих або національних протоколів.
Варто зауважити, що пацієнти, які отримували бендамустин, мають ризик розвитку трансфузійної реакції трансплантат проти хазяїна у разі проведення трансплантації. За необхідності такі пацієнти мають отримувати лише опромінені препарати крові.
У разі виникнення гематологічної токсичності (нейтропенії (0,5-1,0×109/л) та тромбоцитопенії (25-75×109/л) дозу бендамустину модифікують згідно з інструкцією. При розвитку нейтропенії та/або тромбоцитопенії 4 ступеня за класифікацією ВООЗ, пов’язаної з уведенням Pola та/або ритуксимабу, застосування цих препаратів слід припинити без корекції дози. У разі порушення функції нирок і печінки корекцію дози також розглядають лише для бендамустину. При розвитку периферичної нейропатії 2 та 3 ступеня за шкалою NCI-CTC (оцінюючою шкалою загальних критеріїв токсичності Національного інституту раку) слід припинити застосування Pola до зменшення вираженості нейропатії (до 1 ступеня за шкалою NCI-CTC або нижче). Якщо периферична нейропатія переходить до 1 ступеня на 14-й день циклу або раніше, потрібно відновити введення Pola у постійно зниженій дозі 1,4 мг/кг. Якщо нейропатія не зникає протягом 14 днів або рецидивує навіть при зниженні дози, застосування Pola слід припинити. При 4 ступені нейропатії лікування Pola припиняють. У разі підозри на прогресуючу мультифокальну лейкоенцефалопатію необхідно припинити введення Pola, поки діагноз не буде виключений. У разі підтвердження лейкоенцефалопатії застосування Pola слід припинити.
У рандомізоване дослідження ІІ фази, присвячене вивченню Pola, включено групу пацієнтів високого ризику, які не були кандидатами на аутологічну ТГСК і не відповіли на принаймні одну лінію терапії з приводу рецидиву ДВКЛ. Повна метаболічна відповідь, виявлена за допомогою ПЕТ-КТ, була основною кінцевою точкою дослідження, її частота становила 40,0% у групі Pola-BR і 17,5% у групі BR. Медіана ВБП дорівнювала 9,5 міс у групі Pola-BR проти 3,7 міс у групі BR (відносний ризик – ВР – 0,36; 95% довірчий інтервал – ДІ – 0,21-0,63; р<0,001). Важливою перевагою цього режиму є підвищення ЗВ: медіана ЗВ у групі Pola-BR становила 12,4 проти 4,7 міс у групі BR (ВР 0,42; 95% ДІ 0,24-0,75; р=0,002; L.H. Sehn et al., 2020).
Таким чином, схема Pola-BR продемонструвала клінічно значущу ефективність у лікуванні пацієнтів з р/р ДВКЛ, які не є кандидатами на ТГСК, про що свідчило підвищення об’єктивної відповіді та виживаності. Профіль безпеки режиму Pola-BR є прийнятним і відповідає такому BR. Управління з контролю якості харчових продуктів і лікарських препаратів США надало полатузумабу ведотину статус «прорив у терапії», а Європейське агентство з лікарських засобів (EMA) включило його до програми з пріоритетних препаратів PRIME (Priority Medicines) за показанням р/р ДВКЛ.
 Практичний досвід лікування пацієнтів із вперше встановленим діагнозом ДВКЛ висвітлила лікар-гематолог Центру гематології, хіміотерапії гемобластозів та трансплантації кісткового мозку Клінічної лікарні «Феофанія» ДУС (м. Київ) Ольга Василівна Килівник.
Практичний досвід лікування пацієнтів із вперше встановленим діагнозом ДВКЛ висвітлила лікар-гематолог Центру гематології, хіміотерапії гемобластозів та трансплантації кісткового мозку Клінічної лікарні «Феофанія» ДУС (м. Київ) Ольга Василівна Килівник.
– Протягом тривалого часу спроби підвищити ефективність схеми R-CHOP у 1-й лінії порівняно зі стандартною терапією були неефективними. Сьогодні активно вивчається застосування Pola як 1-ї лінії терапії при ДВКЛ, а також при р/р ДВКЛ та фолікулярній лімфомі. Результати дослідження GO29365 продемонстрували значну перевагу схеми Pola-BR у 2-й лінії терапії, що дало змогу очікувати ще більш вражаючі результати у 1-й лінії та стало передумовою проведення дослідження II фази GO29044. У дослідженні GO29044 порівнювали ефективність Pola-R-CHP та Pola-G-CHP (обінутузумаб + циклофосфамід + доксорубіцин + преднізолон). Частота об’єктивної та повної відповіді, підтвердженої методом ПЕТ-КТ, після закінчення терапії за схемою Pola-R-CHP, складали 91 та 78%, а після Pola-R/G-CHP – 89 та 77% відповідно. Таким чином, призначення Pola-R/G-CHP у 1-й лінії терапії ДВКЛ забезпечувало клінічну ефективність, при цьому 12-місячна ВБП складала 91%, а ЗВ – 94%. ВБП не залежала від рівня експресії CD79b (H. Tilly et al., 2019).
Отже, Pola – перший у своєму класі кон’югат антитіло – лікарський засіб до протеїну CD79b, який експресується на пухлинних клітинах у пацієнтів з ДВКЛ. У клінічному дослідженні ІІ фази у 1-й лінії лікування ДВКЛ Pola проявив значущу клінічну активність і керований профіль безпеки при введенні у комбінації з R-CHP порівняно з R-CHOP.
Отримані попередні результати рандомізованого подвійного сліпого плацебо-контрольованого дослідження ІІІ фази POLARIX, у якому порівнюють ефективність схем Pola-R-CHP + вінкристин (плацебо) та R-CHOP-Pola (плацебо), у 1-й лінії терапії хворих із ДВКЛ. Попередній аналіз через 24 міс демонструє клінічно значуще зростання кількості пацієнтів, які уникли розвитку рецидиву на фоні терапії Pola-R-CHP проти R-CHOP та зниження ризику прогресування або смерті на 27% порівняно із стандартом терапії (рис. 5).
 Рис. 5. Результати дослідження POLARIX: досягнута первинна кінцева точка у 1-й лінії терапії ДВКЛ
Рис. 5. Результати дослідження POLARIX: досягнута первинна кінцева точка у 1-й лінії терапії ДВКЛ
Курс лікування полатузумабу ведотином у складі схеми Pola-R-CHP у 1-й лінії вперше за 20 років сприяв підвищенню ВБП порівняно зі стандартом лікування (R-CHOP).
Підготували Ірина Неміш та Ольга Нестеровська
Матеріал підготовлено за підтримки ТОВ «Рош Україна».
Для розміщення в спеціалізованих виданнях, призначених для медичних закладів або спеціалістів охорони здоров’я.
Інформація для професійної діяльності медичних і фармацевтичних працівників.
Деякі схеми лікування можуть включати лікарські засоби, застосовані за межами їхніх показань та/або не зареєстровані в Україні.
Запит медичної інформації про продукти ТОВ «Рош Україна» ви можете надіслати на електронну адресу: ukraine.medinfo@roche.com.
ТОВ «Рош Україна», м. Київ, 03150, вул. Велика Васильківська, 139. Тел.: +380 (44) 354-30-40, факс: +380 (44) 354-30-41. www.roche.ua.
Повідомити про побічні явища під час лікування препаратом ТОВ «Рош Україна» або поскаржитись на якість препарату ви можете за контактними реквізитами офісу або на електронну адресу: ukraine.safety@roche.com.
M-UA-00000555
Тематичний номер «Онкологія, Гематологія, Хіміотерапія» № 6 (73) 2021 р.



