6 січня, 2023
Настанови щодо діагностування та лікування легеневої гіпертензії
Легенева гіпертензія (ЛГ) – патофізіологічний розлад, який може охоплювати численні клінічні стани та бути пов’язаний із різними серцево-судинними та респіраторними захворюваннями. Терапія ЛГ потребує багатогранного, цілісного та мультидисциплінарного підходу з активним залученням пацієнтів до партнерства з клініцистами. Оптимізація догляду за такими хворими у щоденній клінічній практиці є складною, але невід’ємною вимогою ефективного лікування ЛГ. Пропонуємо до вашої уваги огляд настанов, розроблених робочою групою з діагностики та лікування ЛГ Європейського товариства кардіологів (ESC) та Європейського респіраторного товариства (ERS) і схвалених Міжнародним товариством трансплантації серця й легенів (ISHLT) та Європейською інформаційною мережею з рідкісних респіраторних захворювань (ERN-LUNG) (Humbert et al. ESC/ERS Scientific Document Group. 2022 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension. Eur Respir J. 2022 Aug 30:2200879).
Настанови узагальнюють і оцінюють наявні дослідження для допомоги медпрацівникам у виборі найкращих стратегій лікування ЛГ і прийнятті рішень у повсякденній практиці. Однак укладачі наголошують, що остаточні рішення щодо кожного пацієнта слід приймати на підставі консультації з ним та його близькими. Застосування ліків поза затвердженими показаннями може бути зазначено в рекомендаціях, якщо результати досліджень належного рівня доказовості свідчать, що це можна вважати доцільним і пацієнти можуть мати користь рекомендованої терапії. Хоча остаточне рішення щодо конкретного пацієнта має приймати відповідальний медпрацівник.
Згідно з міждисциплінарним принципом ведення пацієнтів із ЛГ та інтерпретацією нових доказів, до робочої групи увійшли кардіологи, пневмологи, торакальний хірург, методисти та пацієнти. Комплексні рекомендації з клінічної практики охоплюють увесь спектр ЛГ зі спрямуванням на діагностику та лікування легеневої артеріальної гіпертензії (ЛАГ) і хронічної тромбоемболічної легеневої гіпертензії (ХТЕЛГ).
Як і раніше, ЛГ підрозділяється на п’ять груп:
- Легенева артеріальна гіпертензія (ЛАГ).
- Легенева гіпертензія, пов’язана з ураженням лівих відділів серця.
- Легенева гіпертензія, пов’язана із хронічним захворюванням легень.
- Хронічна тромбоемболічна легенева гіпертензія (ХТЕЛГ), часто з легеневою емболією в анамнезі.
- Легенева гіпертензія, зумовлена неясними та/або багатьма причинами (табл.).
Однією з найважливіших пропозицій 6-го Всесвітнього симпозіуму з легеневої гіпертензії (WSPH) було переглянути гемодинамічне визначення ЛГ (Simonneau, 2019). Після ретельного оцінювання нові визначення ЛГ було схвалено та розширено в настановах, зокрема перегляд порогового рівня легенево-судинного опору та визначення ЛГ, спричиненої фізичним навантаженням.
У рекомендаціях зазначається, що нижче граничне значення ще не призводить до нових терапевтичних рекомендацій, оскільки ефективність терапії ЛАГ у пацієнтів із середнім тиском у легеневій артерії (сЛАТ) 21‑24 мм рт. ст. невідома. Тож ЛАГ тепер визначається за сЛАТ > 20 мм рт. ст., але лікування рекомендовано тільки в тому випадку, якщо є докази його ефективності, тобто за сЛАТ > 25 мм рт. ст.
Діагностування легеневої гіпертензії
Як зазначають автори настанов, під час обстеження пацієнтів із підозрою на ЛГ вкрай важливо провести належне діагностування та розглянути клінічну класифікацію встановленого стану, оскільки терапевтичні стратегії щодо п’яти груп принципово різняться.
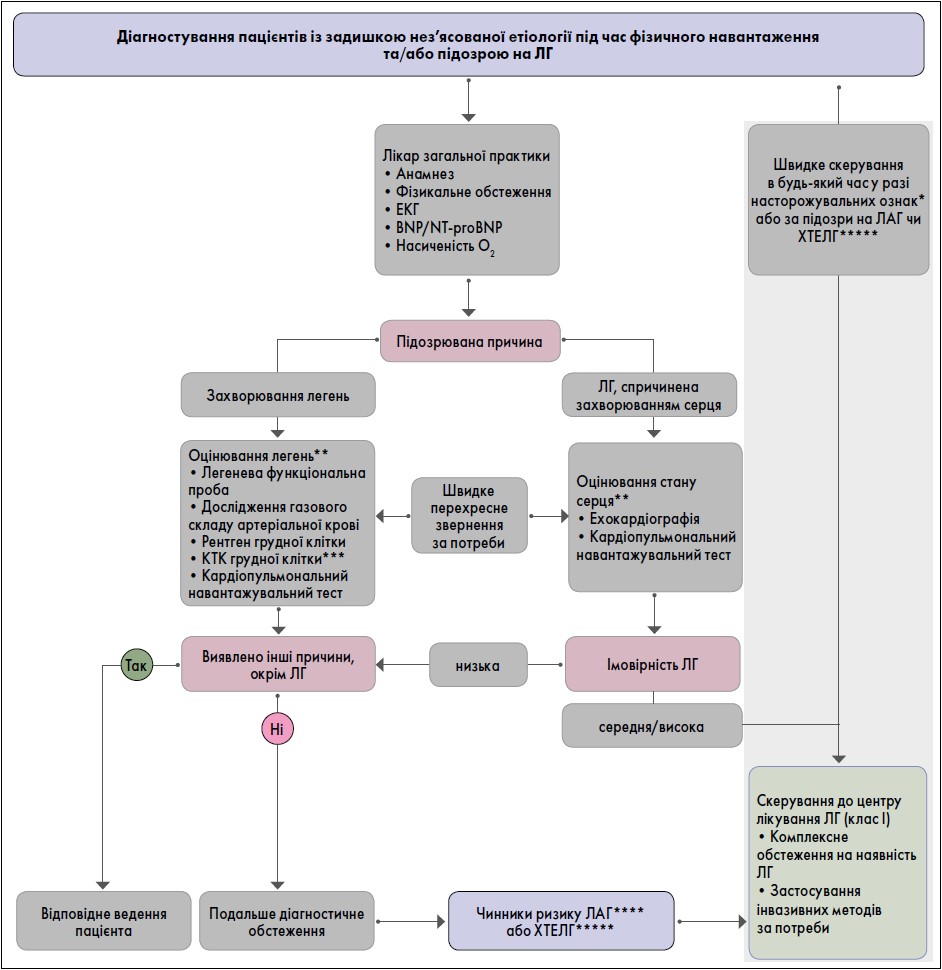
Новий діагностичний алгоритм для пацієнтів із підозрою на легеневу гіпертензію або незрозумілу задишку було повністю змінено (рисунок).
Рисунок. Діагностичний алгоритм для пацієнтів із задишкою нез’ясованого походження та/або підозрою на легеневу гіпертензію
Примітки: BNP – мозковий натрійуретичний пептид; NT-proBNP – N-кінцевий фрагмент попередника мозкового натрійуретичного пептиду; КТ – комп’ютерна томографія; ХТЕЛГ – хронічна тромбоемболічна легенева гіпертензія; ЕКГ – електрокардіограма; ЛАГ – легенева артеріальна гіпертензія; ТЕЛА – тромбоемболія легеневої артерії; ЛГ – легенева гіпертензія; * серед насторожувальних ознак швидке прогресування симптомів, різке зниження фізичної здатності, передсинкопе або непритомність за легкого навантаження, ознаки правошлунокової серцевої недостатності; ** оцінювання стану легенів і серця спеціалістом відповідно до місцевої практики; *** комп’ютерна легенева ангіографія рекомендована за підозри на ЛГ; **** зокрема, захворювання сполучної тканини (особливо системну склеродермію), портальну гіпертензію, ВІЛ-інфекцію та сімейну історію ЛАГ; ***** легенева емболія в анамнезі, постійні внутрішньосудинні пристрої, запальні захворювання кишківника, есенціальна тромбоцитемія, спленектомія, замісна тераія гормонами щитоподібної залози в високих дозах та злоякісні новоутворення.
Адаптовано за Humbert et al. ESC/ERS Scientific Document Group, 2022.
Діагноз ставиться у три кроки, подані у вигляді алгоритму:
• Крок 1. Рідкісні форми задишки. Знаючи про які, лікар загальної практики може запідозрити легеневу гіпертензію у пацієнта з відповідною клінічною картиною, ознаками серцевої недостатності, і який може бути скерований безпосередньо до центру лікування легеневої гіпертензії. За наявності насторожувальних ознак або за підозри на легеневу артеріальну гіпертензію (ЛАГ) або хронічну тромбоемболічну легеневу гіпертензію (ХТЕЛГ) пацієнт має отримати швидке скерування до центру легеневої гіпертензії.
• Крок 2. Ехокардіографія. Лікар загальної практики скеровує пацієнта із задишкою до кардіолога або пульмонолога. Пацієнт має отримати повнішу оцінку стану легень або серця зі швидким перехресним обстеженням кардіолога чи пульмонолога, якщо це необхідно.
• Крок 3. Підтвердження катетеризації правих відділів серця у центрі лікування ЛГ. Якщо у пацієнта, ймовірно, є ЛГ проміжного або високого ризику, його слід скерувати до центру лікування ЛГ для комплексного діагностичного обстеження та застосування інвазивних методів оцінювання.
Ехокардіографія є ключовим неінвазивним тестом для оцінювання стану пацієнтів із ЛГ, зокрема, нові рекомендації містять набагато докладніші кроки щодо візуалізації правих відділів серця.
Золотим стандартом у гемодинамічному оцінюванні легеневої гіпертензії є катетеризація правих відділів серця, виконувати яку рекомендовано для підтвердження діагнозу ЛГ та, особливо, ЛАГ або ХТЕЛГ, а також підтримки рішень про відповідне лікування (клас I).
Лікування та стратифікація ризику
У рекомендаціях пацієнтів класифікують як таких, що мають низький, середній або високий ризики смертності протягом року, де особи із групи високого ризику мають >20% ризику смерті впродовж згаданого терміну. Власне, триступеневе класифікаційне оцінювання ризику було уточнено після перевірки у кількох реєстрах.
Під час подальшого спостереження нині пропонується інструмент оцінювання ризику із чотирма рівнями, основаними на уточнених порогових значеннях для функціонального класу Всесвітньої організації охорони здоров’я (WHO-FC), результатах тесту із 6-хвилинною ходьбою та вмісті N-кінцевого фрагменту попередника мозкового натрійуретичного пептиду (NT-proBNP).
Пацієнтів класифікують на таких, що мають низький, проміжно-низький, проміжно-високий чи високий ризики. Зокрема, пацієнти з низьким ризиком лишаються на поточній терапії, із проміжним низьким ризиком отримують невелике коригування пероральної терапії, а з проміжним високим ризиком або високим ризиком отримують внутрішньовенне введення препаратів або скеровуються на трансплантацію легень.
У настановах 2022 р. зазначені такі самі препарати для лікування ЛГ, як і 2015-го. Це завжди один із трьох шляхів: 1) антагоністи ендотелінових рецепторів; 2) інгібітори фосфодіестерази‑5 та стимулятори гуанілатциклази; 3) агоністи рецепторів простацикліну.
Легенева артеріальна гіпертензія належить до невиліковних захворювань із високим рівнем смертності, попри приймання ліків проти дисбалансу вазоактивних чинників. Судинорозширювальні засоби, які нині використовують для лікування ЛАГ, розширюють легеневі судини, але механізм дії новітніх засобів спрямований на стінки судин. Клініцисти очікують на нові препарати, які перебувають на третій фазі випробувань. Це раліпенег, пероральний агоніст рецепторів простацикліну, та сотатерцепт – рекомбінантний білок, що містить позаклітинний домен типу рецептора активіну людини IIA, пов’язаний із Fc-доменом людського імуноглобуліну G1, діє як пастка для лігандів, для членів надродини трансформувального фактора росту (TGF)-β, відновлюючи в такий спосіб баланс між метаболічними шляхами росту та інгібування. Після введення цих препаратів у клінічну практику, на думку авторів настанов, необхідно оновити рекомендації. Власне, первинні результати випробувань третьої фази застосування препарату ралінепаг та дослідження третьої фази препарату сотатерцепту очікують наприкінці грудня.
Катетеризація правих відділів серця та тест на вазореактивність
Катетеризація правих відділів серця
Для підтвердження діагнозу ЛГ (особливо ЛАГ або ХТЕЛГ) і прийняття рішення щодо підтримувальної терапії рекомендовано виконувати катетеризацію правого серця (клас I, рівень B).
Пацієнтам із підозрюваною або відомою ЛГ необхідно виконувати катетеризацію правого серця у центрах із відповідним досвідом (клас І, рівень С).
Процедуру рекомендовано виконувати відповідно до стандартизованих протоколів, визначаючи всі гемодинамічні параметри (клас I, рівень C).
Тест на вазореактивність
Тест на вазореактивність рекомендовано пацієнтам з ідіопатичною, спадковою та асоційованою з медикаментами ЛАГ для виявлення тих, кого можна лікувати блокаторами кальцієвих каналів у високих дозах (клас I, рівень B).
Тестування на вазореактивність рекомендовано виконувати у центрах лікування ЛГ (клас I, рівень C).
Рекомендовано вважати як позитивну відповідь на тестування вазореактивності зниження середнього легеневого артеріального тиску (сЛАТ)≥10 мм рт. ст. для досягнення абсолютного значення сЛАТ≤40 мм рт. ст. із підвищеним або незміненим серцевим викидом (клас I, рівень C).
Для тестування на вазореактивність варто застосовувати інгаляції оксиду азоту, ілопросту або внутрішньовенне введення епопростенолу (клас I, рівень C).
Тестування вазореактивності для виявлення кандидатів на призначення терапії блокаторами кальцієвих каналів не рекомендовано пацієнтам із ЛАГ (окрім осіб з ідіопатичною, спадковою та асоційованою з медикаментами ЛАГ), а також тим, у кого ЛГ 2‑5-ї груп (клас III, рівень C).
Стратегії діагностування
Ехокардіографія
За підозри на ЛГ як засіб неінвазивного діагностичного дослідження першої лінії рекомендовано ехокардіографію (клас I, рівень B).
Рекомендовано визначати ехокардіографічну ймовірність ЛГ на підставі аномальної швидкості трикуспідальної регургітації та наявності інших ехокардіографічних ознак, що вказують на ЛГ (клас I, рівень B).
Відповідно до оновленого визначення щодо гемодинаміки рекомендовано підтримувати поточне порогове значення швидкості трикуспідальної регургітації (>2,8 м/с) для ехокардіографічної ймовірності ЛГ (клас I, рівень C).
Візуалізація
Пацієнтам із ЛГ нез’ясованої етіології для оцінювання наявності ХТЕЛГ рекомендовано вентиляцію / перфузію або перфузійне сканування легень (клас І, рівень С).
При обстеженні пацієнтів із підозрою на ХТЕЛГ рекомендовано КТ-ангіографію легень (клас І, рівень С).
Біохімічні, гематологічні, імунологічні дослідження, тестування на ВІЛ і оцінювання функції щитоподібної залози рекомендовано виконувати в плановому порядку всім пацієнтам із ЛАГ для виявлення супутніх станів (клас I, рівень C).
Для скринінгу на портальну гіпертензію рекомендовано виконувати ультразвукове дослідження черевної порожнини (клас I, рівень C).
Інші діагностичні тести
За початкового оцінювання стану пацієнтів із ЛГ рекомендовано виконувати тестування для визначення легеневої функції з дифузійною здатністю легень для монооксиду вуглецю (клас І, рівень С).
Пацієнтам із ЛАГ не рекомендовано відкриту або торакоскопічну біопсію легень (клас III, рівень C).
Легенева артеріальна гіпертензія і хронічна тромбоемболічна легенева гіпертензія
Системна склеродермія
Пацієнтам із системною склеродермією рекомендовано виконувати щорічне оцінювання ризику ЛАГ (клас I, рівень B).
У дорослих пацієнтів із системною склеродермією з тривалістю захворювання понад 3 роки, форсованою життєвою ємністю легень (ФЖЄЛ) ≥40% і дифузійною здатністю легень для монооксиду вуглецю 60% рекомендовано використовувати алгоритм DETECT для виявлення безсимптомних пацієнтів із ЛАГ (клас I, рівень B).
Для виключення ЛАГ у пацієнтів із системною склеродермією, у яких причина задишки лишається нез’ясованою після неінвазивного обстеження, рекомендовано виконувати катетеризацію правих відділів серця (клас І, рівень С).
Хронічна тромбоемболічна легенева гіпертензія / хронічне тромбоемболічне захворювання легень (ХТЗЛ)
Пацієнтам зі стійкою або вперше виявленою задишкою, або обмеженням фізичного навантаження після тромбоемболії легеневої артерії (ТЕЛА) рекомендовано виконувати подальше діагностичне обстеження для встановлення наявності ХТЛГ / ХТЗЛ (клас I, рівень C).
Симптоматичних пацієнтів із дефектами перфузії легень після тримісячного курсу антикоагулянтів (невідкладна терапія ТЕЛА) рекомендовано скеровувати до спеціалізованих центрів лікування ТЕЛА / ХТЕЛГ після оцінювання результатів ехокардіографії, співвідношення мозкового натрійуретичного пептиду та його N-кінцевого фрагменту (BNP/NT-proBNP) та/або результату кардіопульмонального тесту з фізичним навантаженням (клас I, рівень C).
Інші
Пацієнтам, які мають позитивний результат тесту на мутації, що спричиняють ЛАГ, і родичам першого ступеня пацієнтів зі спадковою ЛАГ рекомендовано консультування щодо ризику ЛАГ і щорічний скринінг (клас I, рівень B).
У пацієнтів, яких скеровують на трансплантацію печінки, як скринінговий тест на ЛГ рекомендовано ехокардіографію (клас І, рівень С).
Оцінювання тяжкості захворювання та ризику смерті у хворих на ЛАГ
У пацієнтів із ЛАГ рекомендовано оцінювати тяжкість захворювання за допомогою панелі даних клінічного оцінювання, тестів із фізичним навантаженням, біохімічних маркерів, ехокардіографії та гемодинамічних параметрів (клас I, рівень B).
Метою лікування пацієнтів із ЛАГ рекомендоване досягнення та підтримання профілю низького ризику за оптимізованої медикаментозної терапії (клас І, рівень В).
Для стратифікації ризику під час встановлення діагнозу рекомендовано використовувати модель із трьома стратами (низький, проміжний і високий ризики), беручи до уваги всі наявні дані, зокрема параметри гемодинаміки (клас I, рівень B).
Під час подальшого спостереження для стратифікації ризику рекомендовано застосовувати моделі чотирьох страт (низький, проміжний–низький, проміжний–високий і високий ризики) на підставі функціонального класу за класифікацією ВООЗ (WHO-FC), результату тесту із 6-хвилинною ходьбою та співвідношення BNP/NT-proBNP із додатковими змінними, врахованими за необхідності (клас I, рівень B).
Рекомендації щодо загальних заходів та особливих обставин
Загальні заходи
За медикаментозної терапії пацієнтам із ЛАГ рекомендовано виконувати фізичні вправи під наглядом тренера (клас I, рівень A).
Пацієнтам із ЛАГ рекомендовано надавати психосоціальну підтримку (клас I, рівень C).
Рекомендовано виконувати імунізацію пацієнтів із ЛАГ проти вірусу SARS-CoV‑2, вірусів грипу та Streptococcus pneumoniae (клас I, рівень C).
Пацієнтам із ЛАГ з ознаками недостатності правого шлуночка та затримкою рідини в організмі рекомендовано лікування діуретиками (клас I, рівень C).
Пацієнтам із ЛАГ, у яких тиск кисню в артеріальній крові (за результатами щонайменше двох вимірювань) становить (60 мм рт. ст.), рекомендовано застосовувати довгострокову кисневу терапію (клас I, рівень C).
У разі наявності у хворих на ЛАГ залізодефіцитної анемії рекомендовано виконувати корекцію статусу заліза (клас І, рівень С).
Пацієнтам із ЛАГ не рекомендовано застосування інгібіторів ангіотензинперетворювального ферменту (іАПФ), блокаторів рецепторів ангіотензину ІІ (БРА), інгібіторів рецепторів ангіотензину-неприлізину (ІРАН), інгібіторів натрійзалежного котранспортера глюкози 2-го типу (іНЗКТГ‑2), β-адреноблокаторів або івабрадину, якщо цього не вимагають супутні захворювання (наприклад, високий артеріальний тиск, ішемічна хвороба серця, серцева недостатність лівих відділів серця або аритмії) (клас III, рівень C).
Особливі обставини
Пацієнтам, які використовують кисень, або тим, у кого тиск кисню в артеріальній крові становить 60 мм рт. ст. на рівні моря, рекомендовано введення кисню під час подорожі літаком (клас I, рівень C).
Жінки дітородного віку
Жінки дітородного віку з ЛАГ мають отримувати консультації під час діагностування щодо ризиків і невизначеностей, пов’язаних із можливою вагітністю, зокрема рекомендації щодо її запобігання, та за потреби скеровувати їх для надання психологічної підтримки (клас I, рівень C).
Рекомендовано надавати жінкам дітородного віку з ЛАГ чіткі поради щодо застосування контрацепції, зважаючи на їх індивідуальні потреби, зокрема, щодо усвідомлення про наслідки неефективності контрацепції, які є значущими для перебігу ЛАГ (клас I, рівень C).
Жінки з ЛАГ, які планують завагітніти або завагітніли, мають отримати негайну консультацію в спеціалізованому центрі лікування ЛГ для забезпечення генетичного консультування та спільного прийняття рішень; за потреби також рекомендовано надавати психологічну підтримку пацієнткам та їхнім родинам (клас I, рівень C).
Жінкам із ЛАГ, які мають перервати вагітність, рекомендовано виконувати це в спеціалізованому центрі лікування ЛГ, де вони та їхні родини можуть отримати психологічну підтримку (клас I, рівень C).
Оскільки результати доклінічних випробувань свідчать про тератогенний потенціал ріоцигуату та антагоністів рецепторів ендотеліну, ці препарати не рекомендовано застосовувати під час вагітності (клас III, рівень B).
Лікування пацієнтів із позитивним результатом тесту на вазореактивність з ідіопатичною, спадковою або асоційованою з медикаментами легеневою артеріальною гіпертензією
Пацієнтам з ідіопатичною, спадковою або асоційованою з медикаментами ЛАГ у разі позитивної відповіді на гострі проби на вазореактивність рекомендовано застосовувати у високих дозах блокатори кальцієвих каналів (клас I, рівень C).
Пацієнтам з ідіопатичною, спадковою або асоційованою з медикаментами ЛАГ, які отримували блокатори кальцієвих каналів у високих дозах, рекомендовано здійснювати ретельне спостереження з повним переоцінюванням стану (зокрема, катетеризацію правих відділів серця) після 3‑4 місяців терапії (клас I, рівень C).
Пацієнтам з ідіопатичною, спадковою або асоційованою з медикаментами ЛАГ із I або II ФК, згідно з класифікацією ВООЗ, у разі помітного поліпшення гемодинамічних показників (сЛАТ 30 мм рт. ст. та легенево-судинним опором 4 одиниці Вуда) рекомендовано продовжувати приймати у високих дозах блокатори кальцієвих каналів (клас I, рівень C).
Початок терапії ЛАГ рекомендовано пацієнтам, у яких залишається III або IV ФК за ВООЗ, або тим, у кого немає виразного поліпшення гемодинамічних показників після лікування блокаторами кальцієвих каналів у високих дозах (клас I, рівень C).
Пацієнтам без тестування вазореактивності або тим, хто не відповів на лікування (якщо тільки вони не призначені за іншими показаннями, наприклад за хвороби Рейно) не рекомендовано блокатори кальцієвих каналів (клас III, рівень C).
Початкова комбінована терапія пероральними препаратами для лікування ідіопатичної, спадкової або пов’язаної з прийманням медикаментів ЛАГ без супутніх серцево-легеневих захворювань
Пацієнтам з ідіопатичною, спадковою або пов’язаною з прийманням медикаментів ЛАГ без супутніх серцево-легеневих захворювань рекомендовано початкову комбіновану терапію амбризентаном і тадалафілом або мацитентаном і тадалафілом (клас І, рівень В).
Як засоби початкової комбінованої терапії не рекомендовано мацитентан, тадалафіл і селексипаг (клас III, рівень B)
Комбінована кінцева точка захворюваності / смертності як основний показник результату
Для зниження ризику захворюваності / смертності рекомендовано додавати мацитентан до інгібіторів фосфодієстерази-5 або пероральних / інгаляційних аналогів простацикліну (клас I, рівень B).
Для зниження ризику захворюваності / смертності рекомендовано додавати селексипаг до антагоністів рецепторів ендотеліну (бозентан, амбризентан) та/або інгібітори фосфодіестерази‑5 (клас I, рівень B).
Для зниження ризику захворюваності / смертності рекомендовано додавати трепростиніл для перорального приймання до монотерапії антагоністами рецепторів ендотеліну або інгібітори фосфодіестерази‑5 / ріоцигуатом (клас I, рівень B).
Для зниження ризику захворюваності / смертності не рекомендовано додавати бозентан до силденафілу (клас III, рівень B).
Зміна результатів тесту із 6-хвилинною ходьбою як основним критерієм ефективності
Для поліпшення фізичної працездатності рекомендовано додавати силденафіл до епопростенолу (клас I, рівень B).
Безпека комбінованої терапії як основного критерію ефективності
Не рекомендовано поєднувати ріоцигуат та інгібітори фосфодіестерази‑5 (клас III, рівень B).
Інтенсивна терапія пацієнтів із ЛАГ
Під час ведення пацієнтів із правобічною серцевою недостатністю у відділенні інтенсивної терапії (ВІТ) рекомендовано залучати лікарів із належним досвідом, чинити вплив на причинні фактори та застосовувати підтримувальні заходи, зокрема призначення інотропних та вазопресорних засобів, інфузійну терапію та медикаментозне лікування ЛАГ (клас I, рівень C).
Трансплантація легень
Для встановлення доцільності трансплантації легень рекомендовано скеровувати потенційних кандидатів, якщо вони мають неадекватну відповідь на пероральну комбіновану терапію, про що свідчить проміжний–високий або високий ризик або показник ризику за Реєстром для оцінювання раннього та довгострокового лікування ЛАГ (REVEAL) становить >7 балів (клас I, рівень C).
Рекомендовано вносити до списку пацієнтів, які потребують трансплантації легень, осіб із високим ризиком смерті або з балом ризику за REVEAL ≥10, попри отримання оптимізованої медикаментозної терапії, що залучає підшкірне / внутрішньовенне введення аналогів простацикліну (клас I, рівень C).
ЛАГ, асоційована з медикаментами або токсинами
Рекомендовано діагностувати ЛАГ, асоційовану з прийманням ліків або впливом токсинів, у пацієнтів, які мали відповідний вплив і в яких інші причини розвитку ЛГ були виключені (клас I, рівень C).
Пацієнтам із підозрою на ЛАГ, асоційовану з ліками або токсинами, рекомендовано негайно припинити приймання причинного агента, коли це можливо (клас I, рівень C).
ЛАГ, асоційована із захворюваннями сполучної тканини
Пацієнтам із ЛАГ, асоційованою із захворюванням сполучної тканини, рекомендовано лікування основного захворювання відповідно до поточних рекомендацій (клас I, рівень A).
Пацієнтам із ЛАГ, асоційованою із захворюванням сполучної тканини, рекомендовано той самий алгоритм лікування, що й для пацієнтів із іЛАГ (клас I, рівень C).
ЛАГ, асоційована з інфекцією вірусу імунодефіциту людини
Пацієнтам із ЛАГ, пов’язаною з ВІЛ-інфекцією, рекомендовано антиретровірусну терапію відповідно до чинних рекомендацій (клас I, рівень A).
ЛАГ, асоційована з портальною гіпертензією
Проведення ехокардіографії рекомендовано пацієнтам із захворюваннями печінки або портальною гіпертензією із симптомами, що вказують на ЛГ, а також як інструмент скринінгу для осіб, стан яких оцінюють для проведення трансплантації печінки або трансюгулярного портосистемного шунтування (клас I, рівень C).
Пацієнтів із ЛАГ, асоційованою з портальною гіпертензією, рекомендовано скеровувати до центрів, які мають досвід лікування обох станів (клас I, рівень C).
Ліки, схвалені для застосування при ЛАГ, не рекомендовані пацієнтам із портальною гіпертензією та некласифікованою ЛГ (тобто підвищеним сЛАТ, високим серцевим викидом та нормальним легенево-судинним опором) (клас III, рівень C).
Закриття шунта у пацієнтів зі співвідношенням легеневого кровотоку до системного >1,5:1 на основі розрахованого легенево-судинного опору
Пацієнтам із дефектом міжпередсердної перегородки (ДМПП), дефектом міжшлуночкової перегородки (ДМШП) або незарощенням артеріальної протоки і легенево-судинним опором <3 одиниць Вуда рекомендовано закриття шунта (клас I, рівень C).
Пацієнтам із ДМПП та легенево-судинним опором >5 одиниць Вуда, попри лікування ЛАГ, закриття шунта не рекомендовано (клас III, рівень C).
ЛАГ, пов’язана з уродженою вадою серця у дорослих
Оцінка ризику
Для пацієнтів зі стійкою ЛАГ після закриття дефекту рекомендовано оцінювання ризику (клас I, рівень C).
Лікування
Симптомним пацієнтам із синдромом Ейзенменгера для підвищення фізичної здатності рекомендовано бозентан (клас I, рівень B).
Жінкам із синдромом Ейзенменгера не рекомендовано вагітніти (клас III, рівень C).
Рутинне застосування флеботомії для зниження підвищеного гематокриту не рекомендовано пацієнтам із синдромом Ейзенменгера (клас III, рівень C).
ЛАГ з ознаками ураження вен / капілярів
Для діагностування ЛАГ з ознаками венозного та/або капілярного ураження рекомендовано поєднувати клінічні та рентгенологічні результати, дослідження газового складу артеріальної крові, легеневої функціональної проби та генетичні тестування (клас I, рівень A).
Для підтвердження діагнозу спадкової венооклюзійної хвороби легень / легеневого капілярного гемангіоматозу рекомендовано виконувати ідентифікацію двоалельних мутацій гена EIF2AK4 (клас I, рівень A).
Скерування відповідних пацієнтів зі спадковою венооклюзійною хворобою легень / легеневим капілярним гемангіоматозом до центру трансплантації для обстеження рекомендовано одразу після встановлення діагнозу (клас I, рівень C).
Для підтвердження діагнозу спадкової венооклюзійної хвороби легень / легеневого капілярного гемангіоматозу не рекомендовано виконувати біопсію легень (клас III, рівень C).
Легенева гіпертензія в педіатричній популяції
Діти
Рекомендовано виконувати діагностичне обстеження, зокрема катетеризацію правих відділів серця та гострий вазореактивний тест, і лікувати дітей із ЛГ у центрах, які мають відповідну спеціалізацію (клас I, рівень C).
Комплексне обстеження дітей із ЛГ рекомендовано здійснювати для підтвердження діагнозу та специфічної етіології (подібно до обстеження дорослих, але зважаючи на вік) (клас I, рівень C).
Для підтвердження діагнозу ЛГ рекомендовано виконувати катетеризацію правих відділів серця, бажано до початку будь-якої терапії ЛАГ (клас I, рівень C).
Дітям із іЛАГ/сПАГ рекомендовано виконувати гостре вазореактивне тестування для виявлення тих, кому може бути корисна терапія блокаторами кальцієвих каналів (клас I, рівень C).
Аналогічно рекомендовано визначати позитивну відповідь на гострий вазореактивний тест у дітей і дорослих через зниження сЛАТ ≥10 мм рт. ст. до досягнення абсолютного значення сЛАТ ≤40 мм рт. ст., із підвищеним або незміненим серцевим викидом (клас I, рівень C).
Для дітей із ЛАГ рекомендовано застосовувати терапевтичну стратегію, основану на стратифікації ризику та відповіді на лікування, екстрапольовану зі стратегії у дорослих, але адаптовану до віку (клас I, рівень C).
У дітей із ЛАГ рекомендовано контролювати відповідь на лікування через послідовне встановлення панелі даних, отриманих при клінічному оцінюванні, проведенні ехокардіографії, визначенні біохімічних маркерів і застосуванні тестів на переносимість фізичного навантаження (клас I, рівень C).
Немовлята
Немовлят із бронхолегеневою дисплазією рекомендовано виконувати скринінг на ЛГ (клас І, рівень В).
Немовлятам із бронхолегеневою дисплазією та ЛГ (або з ризиком їх виникнення) перед початком терапії ЛАГ рекомендовано здійснити лікування захворювань легенів, зокрема гіпоксії, аспірації та структурних захворювань дихальних шляхів, та оптимізувати респіраторну підтримку (клас І, рівень В).
Легенева гіпертензія, пов’язана з патологією лівих відділів серця
Пацієнтам із патологією лівих відділів серця рекомендовано оптимізувати лікування основного захворювання плануванням обстеження для виявлення підозрюваної ЛГ (клас I, рівень A).
За підозри на ЛГ у пацієнтів із патологією лівих відділів серця рекомендовано виконувати катетеризацію правих відділів серця, якщо це допомагає прийняти рішення щодо лікування (клас I, рівень C).
Перед хірургічним або інтервенційним відновленням клапана пацієнтам із тяжкою тристулковою регургітацією з/без патології лівих відділів серця рекомендовано виконувати катетеризацію правих відділів серця (клас I, рівень C).
Пацієнтів із патологією лівих відділів серця та підозрою на ЛГ з ознаками тяжкого прекапілярного компонента та/або маркерами дисфункції правого шлуночка рекомендовано скеровувати до центрів лікування ЛГ для повного діагностичного обстеження (клас I, рівень C).
Для пацієнтів із патологією лівих відділів серця та комбінованою пост- і прекапілярною ЛГ із тяжким прекапілярним компонентом (наприклад, легенево-судинний опір >0,5 одиниць Вуда) рекомендовано здійснювати індивідуалізований підхід до лікування (клас I, рівень C).
Рекомендовано виконувати ретельний моніторинг стану пацієнтів із ЛГ та декількома чинниками ризику патології лівих відділів серця, які мають нормальний тиск заклинювання в легеневій артерії у спокої, але аномальну реакцію на фізичне навантаження або провокаційну дозу інфузійного розчину, якщо вони отримують препарати для лікування ЛАГ (клас I, рівень C).
Ліки, схвалені для лікування ЛАГ, не рекомендовані пацієнтам із ЛГ, асоційованою з патологією лівих відділів серця (клас III, рівень A).
Легенева гіпертензія, пов’язана із захворюванням легень та/або гіпоксією
За підозри на ЛГ у пацієнтів із захворюванням легень рекомендовано виконати ехокардіографію та інтерпретувати результати в поєднанні з даними дослідження газового складу артеріальної крові, легеневою функціональною пробою, зокрема дифузійну здатність легень для монооксиду вуглецю, та КТ (клас I, рівень C).
Пацієнтам із захворюванням легень і підозрою на ЛГ рекомендовано оптимізувати лікування основного захворювання легень і, за показаннями, гіпоксемії, розладів дихання уві сні та/або альвеолярної гіповентиляції (клас I, рівень C).
Якщо у пацієнта із захворюванням легень є підозра на тяжку ЛГ або якщо немає впевненості щодо призначення терапії ЛГ, рекомендовано скерувати його до центру лікування ЛГ (клас I, рівень C).
Для пацієнтів із захворюваннями легень і тяжкою ЛГ рекомендовано здійснювати індивідуалізований підхід до лікування (клас І, рівень С).
Рекомендовано скеровувати відповідних пацієнтів із захворюваннями легень і ЛГ для оцінювання можливості трансплантації легень (клас I, рівень C).
Пацієнтам із захворюванням легень і підозрою на ЛГ рекомендовано виконувати катетеризацію правих відділів серця, якщо очікується, що її результати допоможуть прийняти рішення щодо лікування (клас I, рівень C).
Не рекомендовано застосування амбризентану пацієнтам із ЛГ, пов’язаною з ідіопатичним фіброзом легень (клас III, рівень B).
Пацієнтам із ЛГ, пов’язаною з ідіоматичною інтерстиціальною пневмонією, не рекомендовано застосування ріоцигуату (клас III, рівень B).
Не рекомендовано застосування препаратів для лікування ЛАГ пацієнтам із захворюваннями легень і нетяжкою ЛГ (клас III, рівень C).
Хронічна тромбоемболічна легенева гіпертензія / хронічне тромбоемболічне захворювання легень без легеневої гіпертензії
Хронічна тромбоемболічна легенева гіпертензія
Усім пацієнтам із ХТЕЛГ рекомендовано пожиттєве приймання антикоагулянтів у терапевтичних дозах (клас I, рівень C).
Пацієнтам із ХТЛГ рекомендовано виконувати тестування на антифосфоліпідний синдром (клас I, рівень C).
Пацієнтам із ХТЛГ та антифосфоліпідним синдромом рекомендовано застосовувати антикоагулянтну терапію антагоністами вітаміну К (клас I, рівень C).
Рекомендовано, щоб команда фахівців із лікування ХТЕЛГ обстежувала всіх пацієнтів із ХТЕЛГ для оцінювання мультимодального підходу до терапії (клас I, рівень C).
Легеневу ендартеректомію рекомендовано як лікування вибору для пацієнтів із ХТЕЛГ та фіброзною обструкцією легеневих артерій, яку можна усунути у хірургічний спосіб (клас I, рівень B).
Балонну ангіопластику легеневої артерії рекомендовано пацієнтам, які неоперабельні або мають залишкову ЛГ після легеневої енартеректомії та дистальні обструкції, які можна усунути в такий спосіб (клас I, рівень B).
Ріоцигуат рекомендовано симптомним пацієнтам із неоперабельною ХТЕЛГ або персистуючою / рецидивною ЛГ після легеневої ендартеректомії (клас I, рівень B).
Рекомендовано тривале спостереження пацієнтів після легеневої ендартеректомії та балонної ангіопластики легеневої артерії, а також хворих на ХТЕЛГ, яким призначено медикаментозну терапію (клас I, рівень C).
Центри лікування легеневої гіпертензії
Рекомендовано, щоб у центрах лікування ЛГ надавали допомогу мультидисциплінарні команди (кардіолог, пневмолог, ревматолог, медсестра, рентгенолог, психологічна та соціальна підтримка, відповідна експертиза на вимогу) (клас I, рівень C).
Рекомендовано, щоб центри лікування ЛГ мали прямі зв’язки та схеми швидкого скерування до інших установ, що здійснюють генетичне консультування, легеневу ендартеректомію / балонну ангіопластику легеневої артерії, трансплантацію легень, лікування вроджених вад серця у дорослих пацієнтів (клас I, рівень C).
Рекомендовано, щоб центри лікування ЛГ здійснювали реєстр пацієнтів (клас I, рівень C).
Рекомендовано, щоб центри лікування ЛГ співпрацювали з асоціаціями пацієнтів (клас I, рівень C).
Підготувала Наталія Купко
Оригінальний текст документа читайте на сайті www.escardio.org