7 травня, 2023
Лікування аритмій як засіб профілактики когнітивних розладів
Іноді легше поставити хворого на ноги, ніж встановити діагноз…
Т. Гіцгер
 Попри успіхи та можливості сучасної фармакотерапії, когнітивні розлади (КР) належать до найпоширеніших синдромів, із якими доводиться мати справу лікарю у повсякденній амбулаторно-поліклінічній практиці.
Попри успіхи та можливості сучасної фармакотерапії, когнітивні розлади (КР) належать до найпоширеніших синдромів, із якими доводиться мати справу лікарю у повсякденній амбулаторно-поліклінічній практиці.
Останнім часом значний інтерес викликає проблема порушень серцевого ритму та провідності як чинника ризику розвитку КР. Ураження головного мозку розглядається як один із найважливіших критеріїв додаткового ризику серцево-судинних ускладнень у хворих з аритміями. Це пов’язано як із високою поширеністю аритмій серед осіб похилого віку, так і з характером специфічного ураження церебральних судин.
Нині дедалі більш пильну увагу привертає проміжна стадія розвитку КР, коли вони ще досягають ступеня деменції, але вже виходять за межі вікової норми. Тривалість цієї стадії може коливатися у значних часових межах – від кількох місяців до багатьох десятиліть [12]. Раніше ці розлади нерідко трактували як вікові зміни, проте сьогодні їх розглядають як продромальну стадію важкого когнітивного дефекту та застосовують визначення «помірні когнітивні розлади» (ПКР) [6, 11].
Враховуючи роль аритмій у розвитку ПКР та деменції, важливим є рання діагностика початкових проявів розладів вищих мозкових функцій, які тривалий час можуть залишатися єдиною клінічною ознакою неврологічного неблагополуччя. Наявні нині дані клінічних досліджень дають змогу стверджувати, що модифікація чинників ризику та лікування, розпочаті на більш ранньому етапі, можуть виявитися ефективними і допоможуть затримати подальше погіршення когнітивних функцій (КФ) [18].
Значний інтерес викликає вплив на КФ препаратів, що призначають для корекції аритмій. Сьогодні для лікування серцевих аритмій використовують як медикаментозні, так і хірургічні методи лікування. Є два основні медикаментозні напрями лікування пацієнтів із фібриляцією передсердь (ФП): контроль ритму і контроль ЧСС. Відновлення синусового ритму дає змогу не лише зменшити кардіологічну симптоматику та покращити якість життя пацієнтів, а й відновити скоротливу функцію міокарда, запобігти виникненню тяжких ускладнень. У науковій літературі практично немає праць, присвячених дослідженню динаміки КР у пацієнтів із ФП завдяки проведенню успішної фармакологічної кардіоверсії.
Упродовж останніх десятиліть використання електрокардіостимуляторів (ЕКС) для ефективної немедикаментозної корекції порушень ритму серця набуло значного поширення у світі [1, 9]. Зокрема, 1969 року Misui описав симптомокомплекс своєрідних патологічних ознак і суб’єктивних відчуттів, властивих хворим із встановленим ЕКС – «синдром кардіостимуляції» (pacemaking syndrome), клінічна картина якого охоплює переважно симптоми недостатності мозкового кровообігу, астенічного симптомокомплексу і сегментарної вегетативної дисфункції. Власне, патогенез синдрому ЕКС не цілком зрозумілий. Пояснити його лише зниженням серцевого викиду не вдається, оскільки при двокамерній програмованій кардіостимуляції з достатнім хвилинним об’ємом кровообігу в багатьох хворих його ознаки залишаються. Очевидно, патологічні відчуття пов’язані з комплексом причин: клапанна регургітація, ретроградне проведення, вплив передсердних і серцево-судинних рефлексів, сегментарні вегетативно-судинні порушення. Синдром ЕКС виникає у 25‑65% хворих [10]. Насамперед слід звернути увагу на те, що саме синкопальні стани часто є підставою для імплантації ЕКС, проте неадекватна кардіостимуляція сама собою спричиняє синкопальні стани. Ішемічний інсульт у хворого зі встановленим ЕКС, як правило, перебігає тяжче. Можна передбачити, що імплантація ЕКС не знижує ризику розвитку мозкового інсульту, але значною мірою стабілізує роботу серця і покращує якість життя [2, 3, 7, 20].
У вітчизняній і закордонній літературі можна знайти лише поодинокі відомості про вплив імплантації ЕКС на КФ [4, 8, 13‑16]. Початково побутували суперечливі думки про вплив імплантованих у камери серця електродів, що призводять згодом до структурних змін і нібито індукують гемореологічні зрушення з подальшим розвитком КР. Зокрема, у дослідженні M. Weigl et al. (2006) продемонстровано збільшення параметрів психомоторної швидкості при нейропсихологічному тестуванні у пацієнтів після імплантації ЕКС [19].
Раніше A. P. Jabourian et al. (1995) фіксували покращення показників уваги, слухо-мовленнєвої та зорової пам’яті у подібній групі пацієнтів. Хоча при цьому стан церебрального кровотоку і, відповідно, механізм відновлення КФ після вищезгаданого втручання не проаналізовано [17].
Дані, отримані у дослідженнях Е. К. Казакової (2015), засвідчили, що за оцінювання MoCA-тесту найбільшою мірою знижувалися показники, які характеризують стан зорово-конструктивних і виконавчих навичок, пам’яті. На тлі імплантації ЕКС і появи регулярного серцевого ритму відбувався регрес КР у пацієнтів із синдромом слабості синусового вузла. Під час оцінювання динаміки когнітивного статусу через 3 місяці після імплантації ЕКС у 40% пацієнтів фіксували покращення за тестування параметрів пізнавальної сфери.
За нейровізуалізаційними даними визначалися кістозно-гліозні ділянки змін у задньо-лобних і тім’яних частках, що опосередковують порушення пам’яті та візуально-просторових функцій. Основні скарги у групі обстежених: запаморочення, непритомність, хиткість під час ходи, які виникали внаслідок зниження гемоциркуляції у головному мозку під час зниження ЧСС і серцевого викиду [5].
Суперечливі дані про застосування антиаритмічної терапії у первинній і вторинній профілактиці КР. Уточнення цих даних і створення уніфікованого алгоритму вибору тактики ведення пацієнтів з аритміями необхідно для оптимізації лікування пацієнтів зі згаданою патологією. Раннє розпізнавання КР дає змогу своєчасно проводити лікувальні заходи, спрямовані на запобігання прогресуванню КР та інвалідизації пацієнтів з аритміями. Зниження КФ у пацієнтів з аритміями має бути підставою для детального соматичного обстеження та активної терапії основного захворювання. Низка прикладів підтверджують ефективність антиаритмічної терапії щодо покращення КФ у пацієнтів з аритміями.
Клінічний випадок 1
Покращення КФ у пацієнтки з пароксизмом ФП
Пацієнтка Т., 52 роки, госпіталізована до кардіологічної клініки зі скаргами на відчуття серцебиття і перебоїв у серцевій діяльності, зниження толерантності до фізичних навантажень, задишку за помірних фізичних навантажень, періодичний біль голови, втому, погіршення пам’яті, порушення концентрації уваги.
Анамнез: близько 5 років хворіє на гіпертонічну хворобу та ішемічну хворобу серця. Гіпотензивні препарати приймає регулярно. Протягом останнього року за запису електрокардіограми (ЕКГ) зафіксовано передсердну екстрасистолію. Вперше 2018 року зареєстровано пароксизм ФП. Бригада ШМД на дому відновила синусовий ритм (СР) аміодароном. Після консультації кардіолога: із протирецидивною дією рекомендовано бісопролол (5 мг/добу). Попри регулярне приймання лікарських засобів, раптово відчула серцебиття та перебої в серцевій діяльності. Лікар ШМД на ЕКГ виявив пароксизм ФП.
Пацієнтку було доставлено до ВМКЦ ЗР і госпіталізовано у ВРІТ кардіологічної клініки.
Освіта вища. Немає шкідливих звичок. Цукровий діабет заперечує. Батько помер у віці 55 років від інфаркту міокарда.
Неврологічний статус: свідомість ясна, правильно орієнтована в місці, часі та просторі, емоційно стійка. Черепно-мозкові нерви – без особливостей. М’язова сила в кінцівках збережена. Сухожилкові й періостальні рефлекси з верхніх і нижніх кінцівок живі, симетричні. Патологічних рефлексів немає.
Порушень чутливості не виявлено. Зокрема, наявна легка дискоординація в пальце-носовій пробі з обох боків. У позі Ромберга теж є легка нестійкість. Менінгеальних знаків немає.
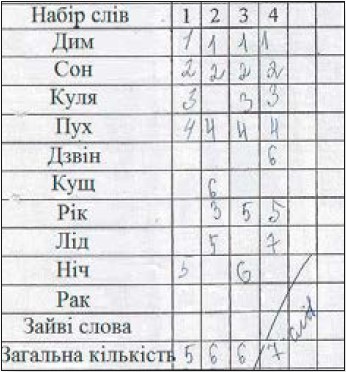
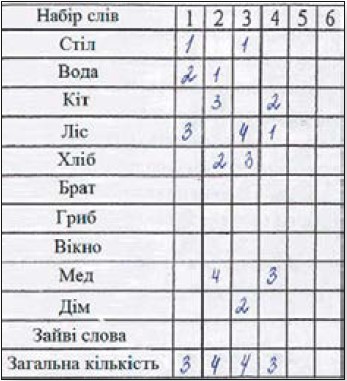
Нейропсихологічне тестування до відновлення СР: коротка шкала оцінювання психічного статусу (КШОПС) – 26 балів (3 бали пацієнтка втратила у субтесті «концентрація уваги і рахунок», 1 бал – у субтесті «мовленнєві функції» під час повторення граматично складної пропозиції), зниження бала КШОПС отримано через субтести, що вимагають збереження уваги на високому рівні; батарея тестів для оцінювання лобної дисфункції (БТЛД) – 14 балів (2 бали пацієнтка втратила у субтесті «динамічний праксис» і по балу – у субтестах «проста і ускладнена реакції вибору»); шкала деменції Маттіса (ШДМ) – 130 балів (найбільше балів втрачено у субтестах «увага», «конструктивний праксис» і «пам’ять»); тест «10 слів» (обсяг короткочасної й довготривалої пам’яті знижений: 1-ше відтворення – 4 слова, 2-ге відтворення – 5 слів, 3-тє відтворення – 6 слів; відстрочене відтворення – 6 слів); тест «5 слів» (обсяг короткочасної та довготривалої пам’яті знижений: 1-ше відтворення – 2 слова, 2-ге відтворення – 3 слова; відстрочене відтворення – 4 слова), порушення короткочасної пам’яті, імовірно, мало вторинний характер внаслідок порушення уваги; літеральні асоціації – 9 слів, категоріальні асоціації – 11 слів; тест орієнтації ліній – 22 бали; тест «недомальовані предмети» – 8 балів; тест малювання годинника – 8 балів (це свідчило про зниження зорово-просторового і симультанного гнозису); тест зв’язку цифр і літер (блок А – 51 секунда, блок Б – 112 секунд, що свідчило про зниження уваги); бостонський тест називання (літеральні підказки – 3 бали, категоріальні підказки – 2 бали).
Отже, за класифікацією КР у пацієнтки на момент звернення є легкі КР (ЛКР).
Рівень тривожності визначено як помірний: реактивна тривожність (РТ) становить 38 балів, особистісна тривожність (ОТ) – 34 бали.
Депресії не виявлено: оцінка за шкалою Бека – 9 балів.
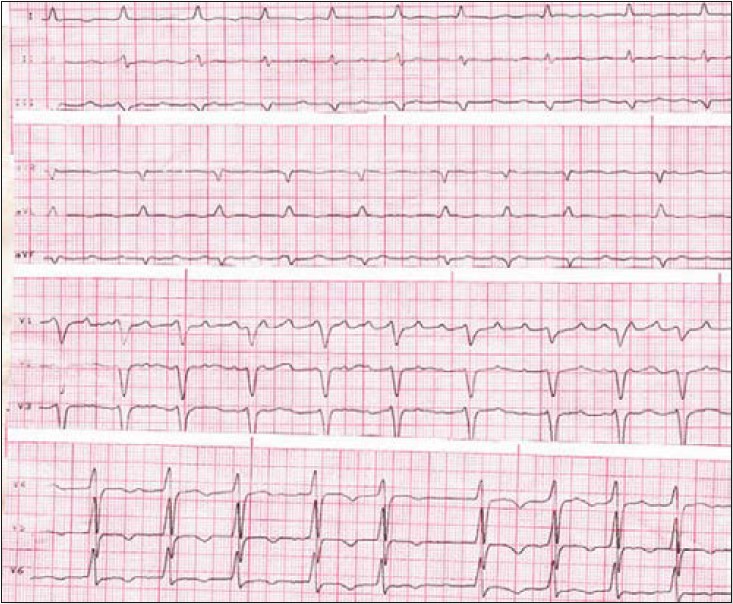
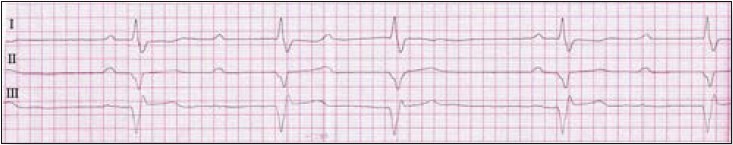
ЕКГ: ФП із ЧСС на рівні шлуночків 120/хв, ознаки гіпертрофії ЛШ, інверсія зубця Т у V4–V6 (рис. 1).
Рисунок 1. ЕКГ пацієнтки Т. під час звернення
Клінічний діагноз: ІХС. Дифузний кардіосклероз. Персистуюча форма фібриляції передсердь. Пароксизм фібриляції передсердь, тахісистолічний варіант. СН І (NYHA ІІ ФК) зі збереженою фракцією викиду лівого шлуночка. Атеросклероз аорти. Гіпертонічна хвороба ІІ ст., 2-й ступінь. Гіпертензивне серце. Ризик 3. Ожиріння I ст.
Через тривалість аритмії до 48 годин і рідкі пароксизми ФП обрано тактику контролю ритму. СР відновився у перші години від початку госпіталізації на тлі довенної інфузії розчину аміодарону (300 мг).
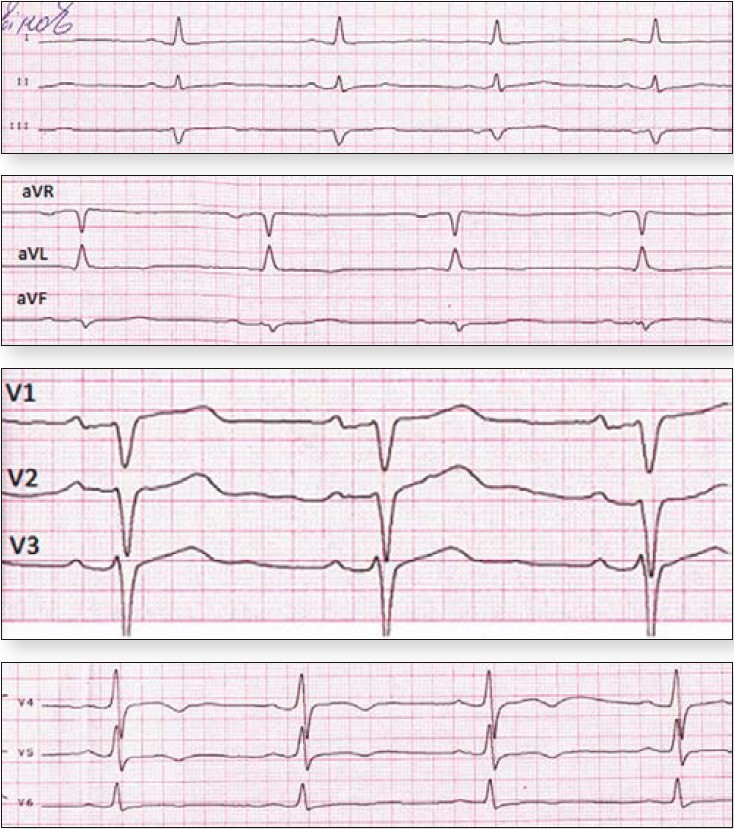
На ЕКГ зафіксовано СР із ЧСС на рівні шлуночків 76 за хвилину, метаболічні зміни в міокарді (рис. 2).
Рисунок 2. ЕКГ пацієнтки Т. після медикаментозної кардіоверсії
Нейропсихологічне тестування після відновлення СР: КШОПС – 28 балів, БТЛД – 17 балів, ШДМ – 138 балів. Тест «10 слів»: 1-ше відтворення – 5 слів, 2-ге відтворення – 6 слів, 3-тє відтворення – 6 слів; відстрочене відтворення – 7 слів (рис. 3).
Рисунок 3. Тест «10 слів» пацієнтки Т. після відновлення СР
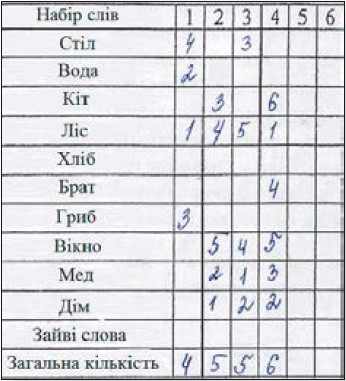
Тест «5 слів»: 1-ше відтворення – 4 слова, 2-ге відтворення – 5 слів; відстрочене відтворення – 5 слів. Літеральні асоціації – 13 слів, категоріальні асоціації – 15 слів. Тест орієнтації ліній – 25 балів, тест «недомальовані предмети» – 10 балів, тест малювання годинника – 9 балів (рис. 4).
Рисунок 4. Тест малювання годинника пацієнтки Т. після відновлення СР
Тест зв’язку цифр і літер: блок А – 38 секунд, блок Б – 84 секунди, що свідчило про нормалізацію уваги. Бостонський тест називання: літеральні підказки – 1 бал, категоріальні підказки – 0 балів.
Рівень тривожності визначено як низький: РТ становила 28 балів, ОТ – 26 балів. Депресії не виявлено: оцінка за шкалою Бека – 7 балів.
Отже, у пацієнтки розвиток і ступінь КР асоційовані із наявністю аритмії. При цьому порушення КФ мали зворотний характер, регресувавши на тлі відновлення синусового правильного ритму, що полягало в покращенні пам’яті, уваги, швидкості мовлення, зорово-просторового і симультанного гнозису, мовленнєвої активності, а також емоційного статусу. Ці дані є вагомим аргументом на користь застосування стратегії контролю ритму серцевої діяльності як ефективного методу профілактики розвитку та прогресування КР.
Клінічний випадок 2
Покращення КФ у пацієнта з повною АВ блокадою
Пацієнт С., 70 років, госпіталізований зі скаргами на загальну слабкість, запаморочення, шум у вухах, нудоту, різкі коливання АТ, погіршення зору, хиткість під час ходи, тремор і тяжкість у нижніх кінцівках. Має труднощі при запам’ятовуванні інформації, не в змозі засвоїти нову інформацію, відчуває зниження концентрації уваги та швидку втому. Ці симптоми пацієнт розцінював як ознаки вікових порушень.
Анамнез: у жовтні 2009 року переніс інфаркт міокарда. Понад 10 років має підвищення АТ до 160/90 мм рт. ст. Регулярно приймає гіпотензивні та антитромботичні препарати. Зі слів пацієнта, погіршення стану трапилося впродовж останніх чотирьох днів, коли відчув вищезазначені скарги, двічі знепритомнів (напади МАС).
Бригада ШМД доставила до ВМКЦ ЗР. Госпіталізований у ВРІТ кардіологічної клініки.
Освіта вища. Шкідливих звичок немає. Цукровий діабет заперечує.
Неврологічний статус: свідомість ясна, контактний, правильно орієнтований у місці, часі. Окорухових розладів немає. Ковтання, фонація, мовлення не порушені. Визначаються рефлекси орального автоматизму з обох боків. Парезів немає. М’язовий тонус у нормі. Відзначається зниження колінних і ахілкових рефлексів, D = S, патологічних пірамідних знаків немає. Розладів чутливості не встановлено. Динамічні координаторні проби виконує невпевнено. У позі Ромберга нестійкий. Менінгеальних знаків немає.
Нейропсихологічне тестування до імплантації ЕКС: КШОПС – 25 балів (помилки у субтестах «рахунок», «повторення речення», «запам’ятовування» (із трьох слів відтворив тільки два)); БТЛД – 14 балів (по балу пацієнт втратив у субтестах «швидкість мовлення», «динамічний праксис», «проста та ускладнена реакції вибору»); ШДМ – 120 балів (найбільше балів втрачено у субтестах «увага», «конструктивний праксис» і «пам’ять»). Тест «10 слів»: 1-ше відтворення – 3 слова, 2-ге відтворення – 4 слова, 3-тє відтворення – 4 слова; відстрочене відтворення через 30 хв – 3 слова. Під час виконання тесту «10 слів» виявлено зменшення обсягу оперативної пам’яті, порушення процесу запам’ятовування з тенденцією до відтворення слів, прочитаних на початку переліку (рис. 5).
Рисунок 5. Тест «10 слів» пацієнта С.
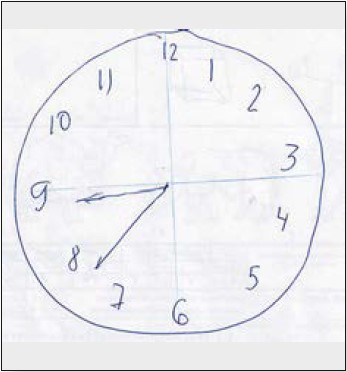
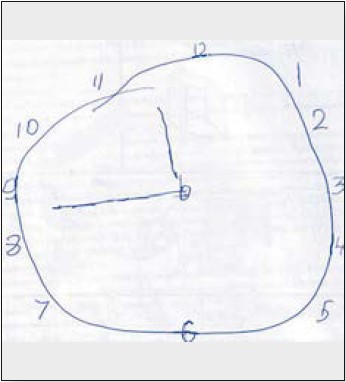
Тест «5 слів»: 1-ше відтворення – 2 слова, 2-ге відтворення – 2 слова; відстрочене відтворення через 30 хв – 2 слова. Літеральні асоціації – 7 слів, категоріальні асоціації – 9 слів. Тест орієнтації ліній – 19 балів, тест «недомальовані предмети» – 7 балів, тест малювання годинника – 7 балів. Під час виконання тесту малювання годинника виявлено експресивність (цифри винесено за межі циферблату), час вказано неточно, замість стрілок – намальовані лінії (рис. 6).
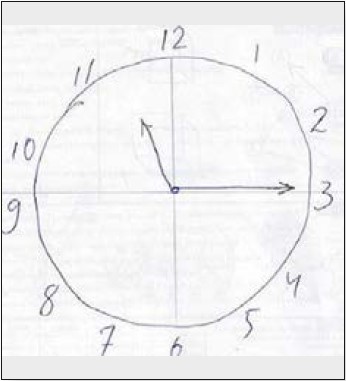
Рисунок 6. Тест малювання годинника пацієнта С.
Тест зв’язку цифр і літер: блок А – 63 секунди, блок Б – 135 секунд, що свідчило про зниження уваги. Бостонський тест називання: літеральні підказки – 6 балів, категоріальні підказки – 4 бали.
За результатами тестування встановлено порушення КФ за усіма шкалами, які визначено як ПКР. Порушення РТ (45 балів), ОТ (42 бали) і депресії (16 балів) – помірні.
ЕКГ: повна АВ блокада із ЧСС 55/хв, ознаки повної блокади правої ніжки пучка Гіса, рубцеві зміни по задній стінці ЛШ, ознаки гіпертрофії ЛШ (рис. 7).
Рисунок 7. ЕКГ пацієнта С.
Клінічний діагноз: Ішемічна хвороба серця. Стенокардія напруги стабільна ІІ ФК. Дифузний і постінфарктний (2009 р.) кардіосклероз. Атріовентрикулярна блокада III ступеня. Повна блокада правої ніжки пучка Гіса. СН – ІІА. Атеросклероз аорти. Гіпертонічна хвороба ІІІ стадії, 2-й ступінь. Гіпертензивне серце. Ризик 4.
Через наявність повної АВ блокади з нападами МАС, імплантований постійний ЕКС у режимі DDDR. Після імплантації постійного ЕКС самопочуття хворого покращилося. На ЕКГ зафіксовано ритм ЕКС із ЧСШ 70 уд./хв, зубці р слідують у правильному ритмі із частотою 78 на хвилину. Офісний АТ становить 150/85 мм рт.ст.
Нейропсихологічне тестування на 14-ту добу після імплантації ЕКС: КШОПС – 26 балів (найвиразніші зміни отримано за субтестами «рахунок» і «пам’ять»), БТЛД – 15 балів, ШДМ – 125 балів. Тест «10 слів»: 1-ше відтворення – 4 слова, 2-ге відтворення – 5 слів, 3-тє відтворення – 5 слів; відстрочене відтворення через 30 хв – 6 слів (рис. 8).
Рисунок 8. Тест «10 слів» пацієнта С.
Тест «5 слів»: 1-ше відтворення – 3 слова, 2-ге відтворення – 3 слова; відстрочене відтворення через 30 хв – 3 слова. Літеральні асоціації – 10 слів, категоріальні асоціації – 12 слів. Тест орієнтації ліній – 22 бали, тест «недомальовані предмети» – 8 балів, тест малювання годинника – 9 балів (рис. 9).
Рисунок 9. Тест малювання годинника пацієнта С.
Тест зв’язку цифр і літер: блок А – 52 секунди, блок Б – 117 секунд. Бостонський тест називання: літеральні підказки – 3 бали, категоріальні підказки – 2 бал. Зниження ступеня тяжкості РТ (47 балів), ОТ (36 балів) і депресії (18 балів). Отже, у пацієнта на тлі імплантації ЕКС когнітивні функції покращились до рівня ЛКР.
Імплантація ЕКС у пацієнта з повною АВ блокадою сприяла покращенню відновлення пам’яті, уваги, швидкості мовлення, зорово-просторового і симультанного гнозису, мовленнєвої активності. Проте відзначили й збільшення рівня РТ і депресії, що було пов’язано з переживаннями пацієнта з приводу перенесеного втручання, із відчуттям власної неповноцінності через імплантацією ЕКС і труднощами адаптації до нових умов життя. У віддаленому періоді встановлено позитивний вплив імплантації ЕКС на емоційний стан пацієнта. Власне, усунення аритмії, відчуття «захищеності» пацієнта зі встановленим ЕКС сприяло зниженню рівня тривожності. У пацієнта виявлено підвищення рівня оптимізму, а також впевненості у сприятливому результаті лікування.
Висновки
Порушення серцевого ритму і провідності – коригований чинник ризику КР. Нормалізація серцевого ритму в пацієнтів з аритміями, що основана на адекватній і своєчасній антиаритмічній терапії, є однією з ефективних умов попередження не тільки інсульту, а й КР.
Успішна фармакологічна кардіоверсія чинить оптимізуючий ефект на когнітивні функції пацієнтів із пароксизмом ФП завдяки зменшенню гіперсимпатикотонії, що зумовлює покращення центральної та церебральної гемодинаміки. Сприятливий ефект імплантації постійного ЕКС на КФ пацієнтів на тлі повної АВ блокади дають змогу вважати ЕКС не тільки як ефективний метод лікування брадиаритмій, а й як засіб, що має церебропротективний вплив, який зрештою зменшує ризик розвитку деменції у згаданій категорії пацієнтів.
Оцінка стану когнітивних функцій може бути використана як один із додаткових показників ефективності постійної ЕКС у пацієнтів із брадиаритміями. Пацієнти з аритміями, загрозливими за розвитком когнітивного дефіциту, потребують регулярного спостереження кардіолога і невролога. Проведення лікувально-профілактичних заходів (корекція керованих чинників ризику, лікування фонової патології, адекватна антиаритмічна терапія) слід індивідуалізувати у кожному клінічному випадку, ретельно зважуючи кардіальну і церебральну безпеку.
Список літератури знаходиться в редакції.