1 липня, 2023
Ведення пацієнтів із гострим риносинуситом на первинній ланці
 Риносинусит – один із найпоширеніших діагнозів в амбулаторній практиці. Це захворювання характеризується рецидивувальним перебігом, тому сімейні лікарі мають дотримуватися суворо регламентованого алгоритму ведення пацієнтів із риносинуситом. У березні відбувся черговий семінар із безперервного професійного розвитку «Академія сімейного лікаря. Захворювання дихальних шляхів, алергізація та антибіотикорезистентність», у роботі якого взяли участь провідні українські науковці, спеціалісти-практики. Завідувачка кафедри оториноларингології з курсом хірургії голови та шиї Івано-Франківського національного медичного університету, доктор медичних наук, професор Іванна Василівна Кошель виступила з доповіддю «Гострі риносинусити (ГР) у практиці сімейного лікаря: алгоритм та зони відповідальності».
Риносинусит – один із найпоширеніших діагнозів в амбулаторній практиці. Це захворювання характеризується рецидивувальним перебігом, тому сімейні лікарі мають дотримуватися суворо регламентованого алгоритму ведення пацієнтів із риносинуситом. У березні відбувся черговий семінар із безперервного професійного розвитку «Академія сімейного лікаря. Захворювання дихальних шляхів, алергізація та антибіотикорезистентність», у роботі якого взяли участь провідні українські науковці, спеціалісти-практики. Завідувачка кафедри оториноларингології з курсом хірургії голови та шиї Івано-Франківського національного медичного університету, доктор медичних наук, професор Іванна Василівна Кошель виступила з доповіддю «Гострі риносинусити (ГР) у практиці сімейного лікаря: алгоритм та зони відповідальності».
– ГР – одна з найпоширеніших патологій людства. Дорослі переносять від 2 до 5 епізодів цього захворювання на рік, діти – від 7 до 10 епізодів на рік. Водночас ГР – одна з основних причин необґрунтованого призначення антибіотиків (до 65%). За даними США, риносинусит є одним із 10 найдороговартісніших захворювань. Прямі та опосередковані витрати на ГР і хронічний риносинусит складають 30 млрд дол./рік.
Чинними медико-технологічними документами в Україні, що регламентують медичну допомогу за ГР, є наказ Міністерства охорони здоров’я (МОЗ) України № 499 від 16.07.2014 р. УКП «Гострі респіраторні інфекції» (у редакції наказу МОЗ України від 11.02.2016 р. № 85 «ГРС») і наказ МОЗ України № 85 від 11.02.2016 р. «Клінічна настанова та протокол первинної, вторинної та третинної медичної допомоги при гострому риносинуситі».
ГР у дорослих, згідно з EPOS (2020), визначається як раптова поява ≥2 симптомів, одним з яких є закладеність носа / утруднене носове дихання або виділення з носа (передня чи задня ринорея), а також біль / тиск у ділянці обличчя, зниження або втрата нюху. Тривалість симптомів – до 12 тиж.
ГР у дітей визначається як раптова поява ≥2 симптомів: закладеність носа / утруднене носове дихання, виділення з носа, кашель (у денний або нічний час). Тривалість симптомів – також до 12 тиж.
B EPOS (2020) як результат співпраці професійних і пацієнтських організацій уперше представлено систему інтегрованого ведення, орієнтовану на особистість. Вона містить 3 компоненти: впровадження участі фармацевта, участь пацієнта у форматі відповідального самолікування, консультації лікарів усіх рівнів медичної допомоги.
В ЕРОЅ (2020) уперше набув практичного втілення сучасний підхід до лікування та профілактики захворювань верхніх дихальних шляхів: «надання правильного лікування людині, яка його потребує, щоразу в необхідний час».
Система інтегрованого ведення має 3 щаблі: самолікування / консультація фармацевта, первинна ланка медичної допомоги, вторинна / третинна ланки медичної допомоги, при цьому основним компонентом лікування ГР є лікар первинної ланки.
В основі діагностики ГР для лікарів первинної ланки лежить оцінка типових симптомів захворювання, визначених під час співбесіди чи телефоном. Важливо усвідомлювати, що для встановлення діагнозу риносинуситу не потрібно оглядати порожнину носа та використовувати додаткові методи обстеження.
Інтегроване ведення пацієнта із ГР лікарем первинної ланки передбачає 4 кроки.
На 1-му кроці проводиться виявлення симптомів, що виникли гостро на тлі повного здоров’я:
- закладеність носа / утруднене носове дихання;
- виділення з носа (ринорея чи постназальне затікання);
- ± біль / тиск у ділянці обличчя;
- ± зниження / втрата нюху (кашель у дітей).
На лікаря первинної ланки покладається відповідальність провести початкову диференційну діагностику. Насамперед це стосується алергічного риніту, для якого характерні молодий вік пацієнта, коротка тривалість, сезонність загострення, водянисті виділення з носа, пароксизмальне чхання, закладеність носа та свербіж, неефективність протокольного лікування. За підозри алергічного риніту слід дотримуватися протоколу надання медичної допомоги пацієнтам із цим захворюванням.
До інших диференційно-діагностичних маркерів належать одонтогенний синусит (однобічні прояви, стоматологічні втручання на верхній щелепі в анамнезі, наявність причинного зуба), наявність стороннього тіла в носі (однобічні прояви, дитячий вік, забарвлені гнійні виділення, можливо із кров’ю), пухлинні процеси порожнини носа та приносових пазух (однобічні прояви, старший вік, кровотечі, однобічна адентія).
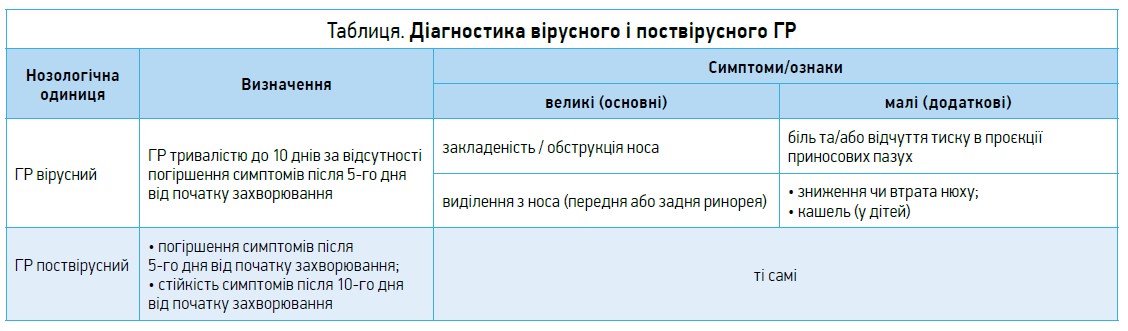
Діагностика ГР
При діагностиці ГР (табл.) і подальшому веденні пацієнтів слід зауважити таке:
- ГР вірусний – це звичайна застуда, яка уразила слизову оболонку носа та слизових пазух і яка має характерний перебіг;
- поширеність ГР поствірусного складає 17-21% від кількості вірусного;
- прийом антибіотиків не надає жодної переваги в профілактиці виникнення гострого бактеріального риносинуситу (ГБРС).
На 2-му кроці інтегрованого ведення пацієнта лікарем первинної ланки проводиться виявлення можливого ГБ за використання методики кількісного визначення (доступно в європейській аптечній мережі). Діагноз установлюється за наявності ≥3 із таких симптомів: температура ≥38 °C, друга хвиля захворювання, однобічна локалізація, гострий біль, підвищення показників ШОЕ/СРБ.
На 3-му кроці проводиться виявлення таких загрозливих симптомів, як періорбітальний набряк або гіперемія, виражений набряк м’яких тканин обличчя, екзофтальм, двоїння в очах, зниження гостроти зору, виражений одно- чи двобічний головний біль, втрата свідомості. В разі виявлення цих симптомів потрібно отримати негайну консультацію спеціаліста.
На 4-му кроці інтегрованого ведення пацієнта із ГР з’ясовується, який за рахунком на цей момент спостерігається епізод захворювання протягом року. Якщо в хворого спостерігається ≥3 епізоди після вірусного чи бактеріального риносинуситу за останній рік, він потребує консультації оториноларинголога, а також ендоскопічного огляду, оскільки необхідно з’ясувати причину рецидивувального перебігу (хронічні захворювання порожнини носа, анатомічні аномалії тощо). В інших випадках (якщо це 1-2-й епізод) призначається лікування бактеріального риносинуситу.
Лікування ГР на етапі «Самолікування / консультація фармацевта» проводиться за наявності >2 симптомів ГР, одним з яких є закладеність носа / утруднене носове дихання або виділення з носа (ринорея, постназальне затікання) ± біль / тиск у ділянці обличчя ± зниження / втрата нюху <10 днів. Самолікування включає рекомендації для пацієнта / дистанційне консультування, використання деконгестантів <10 днів (у дорослих пацієнтів), НПЗП/парацетамол, фітотерапію, препарати цинку (пастилки), вітамін С, сольовий назальний спрей / краплі, при цьому антибіотики протипоказані.
Дуже часто через 2 тиж самолікування в пацієнтів залишаються симптоми риносинуситу, що потребує допомоги сімейного лікаря, який має установити етіопатогенетичну форму захворювання.
На рівні первинної ланки медичної допомоги пацієнту призначаються інтраназальні кортикостероїдні препарати (спреї), деконгестанти <10 днів (у дорослих пацієнтів), фітотерапія, сольовий назальний спрей.
Водночас сімейний лікар повинен зважати на можливі симптоми ГБРС (>3 із таких: температура тіла >38 °C, загальне нездужання, симптоми переважно є однобічними, гострий біль, підвищені ШОЕ/СРБ).
Отже, консультація оториноларинголога необхідна в 3 випадках:
- ≥3 випадки ГР поствірусного за рік;
- неефективність антибактеріальної терапії при ГР бактеріальному;
- наявність загрозливих симптомів (періорбітальний набряк / еритема, виражений головний біль, набряк у проєкції лобних пазух, зміщення очного яблука, двоїння в очах, офтальмоплегія, симптоми менінгіту тощо).
В останньому випадку консультація оториноларинголога проводиться терміново.
Висновки
- ГР – одне з найпоширеніших захворювань людства. На ГР дорослі страждають від 2 до 5 епізодів на рік, діти – від 7 до 10 епізодів на рік.
- Поствірусний риносинусит зустрічається в 17-21% хворих на ГР вірусний.
- Бактеріальний риносинусит зустрічається серед пацієнтів із ГР досить рідко (0,5-2%).
- Центральною ланкою надання медичної допомоги за діагнозу ГР є сімейний лікар.
- Прецизійне лікування можливе лише за умови чітко сформульованого діагнозу (вірусний, поствірусний, бактеріальний).
- Наявність типових симптомів ГР поствірусного є основною причиною необґрунтованого призначення антибіотиків.
- Призначення антибіотиків при небактеріальних формах ГР не надає жодної переваги у профілактиці виникнення ГР бактеріального.
- Відтерміноване призначення антибіотиків у рамках прецизійного лікування значно знижує частоту необґрунтованого призначення антибактеріальних препаратів.
Підготував Олександр Соловйов
Медична газета «Здоров’я України 21 сторіччя» № 10 (546), 2023 р.