11 липня, 2023
Ожиріння в дорослих: Стандарти медичної допомоги
Стаття Збірника клінічних рекомендацій у форматі PDF
Затверджено Наказом Міністерства охорони здоров’я України № 427 від 03.03.2023 р.
Розділ І. Організація надання медичної допомоги дорослим пацієнтам з ожирінням
Положення стандарту медичної допомоги
Ведення пацієнта з ожирінням або надлишковою масою тіла (НадМТ) спрямоване на розуміння індивідуальних життєвих обставин і первинних причин ожиріння, що дає можливість розробити персоналізовані плани з їх подальшою інтеграцією в довгострокове терапевтичне спостереження таких осіб.
Обґрунтування
Упереджені уявлення щодо маси тіла (МТ) у закладах охорони здоров’я (ЗОЗ) можуть знизити якість медичної допомоги пацієнтам з ожирінням. Ключовим фактором зменшення упередженості, стигматизації та дискримінації в ЗОЗ є усвідомлення працівниками власного ставлення до людей з ожирінням та організація надання таким пацієнтам раціональної медичної допомоги відповідно до алгоритму ведення пацієнтів з ожирінням (рис.1). Рекомендовано зібрати докладний анамнез для виявлення первинних причин збільшення МТ, а також фізичних, психічних і психосоціальних бар’єрів. Доведена ефективність застосування багатокомпонентних програм медичної допомоги, які мають передбачати персоналізовані стратегії лікування ожиріння.
 Рис. 1. Алгоритм ведення пацієнта з ожирінням
Рис. 1. Алгоритм ведення пацієнта з ожирінням
Критерії якості медичної допомоги
Обов'язкові:
- ЗОЗ для лікування осіб з ожирінням мають бути обладнані спеціальним устаткуванням, наприклад: спеціальними стільцями, кушетками й обладнанням для зважування та проведення інших обстежень (ваги до 250 кг, тонометр із великою манжетою, довга сантиметрова стрічка). ЗОЗ, які надаватимуть медичну допомогу пацієнтам з ожирінням, ІМТ яких перевищує 40 кг/м2, необхідно мати доступ до спеціального обладнання, зокрема великих ліжок і пристроїв для променевих обстежень.
- Медичним працівникам треба брати дозвіл у пацієнтів перед обговоренням проблем НадМТ або проведенням антропометричних вимірювань.
- Пропагувати цілісний підхід до МТ і власного здоров’я з акцентом на поведінкові особливості пацієнтів, зосереджуючися на модифікації способу життя й основних причинах збільшення МТ, але уникаючи стигматизації та надто спрощених формулювань, як-от «їжте менше та рухайтеся більше».
- Для боротьби з НадМТ й ожирінням потрібно першочергово застосовувати поведінкові заходи (харчування, фізичні вправи, спосіб життя), які можна поєднувати з фармакотерапією.
Бажані:
- Планувати програму контролю МТ на основі особистих уподобань пацієнта стосовно харчування, вихідного рівня фізичної форми, стану здоров’я та способу життя.
- Необхідне усвідомлення лікарями та пацієнтами ризиків циклічності коливань МТ і приймати стратегії, орієнтовані на стійкі зміни, щоб якнайдовше зберегти навички здорового способу життя.
- Проводити спільні обговорення з мотиваційними співбесідами задля пристосування планів дій до життєвої ситуації людей таким чином, щоб вони були керованими, підтримували поліпшення фізичного й емоційного здоров’я та контроль МТ.
- Викладачі бакалаврських, аспірантських і безперервних навчальних програм для працівників первинної медичної допомоги (ПМД) мають проводити курси та ділитися клінічним досвідом для усунення прогалин у навичках, знаннях доказів і ставлення, необхідних для впевненого й ефективного підтримання людей з ожирінням.
Розділ ІІ. Діагностика НадМТ або ожиріння в дорослих
Положення стандарту медичної допомоги
Діагноз «надлишкова маса тіла» або «ожиріння» у дорослих встановлюють на підставі розрахунку ІМТ. Окрім цього важливим є оцінка ризиків для здоров’я, асоційованих із НадМТ або ожирінням, яка має проводитися за допомогою обчислення ІМТ й обхвату талії (ОТ) разом із загальноклінічним обстеженням.
Обґрунтування
ІМТ та ОТ є найоб’єктивнішими показниками для встановлення діагнозу НадМТ або ожиріння в дорослих. Проте треба враховувати, що показник ІМТ у дорослих осіб із високим умістом м’язової маси може бути менш надійним свідченням наявності ожиріння. Також НадМТ або ожиріння є фактором ризику тяжкого перебігу коморбідної патології, тому є необхідним виявлення та оцінка супутніх захворювань.
Критерії якості медичної допомоги
Обов’язкові:
1. Кожному дорослому пацієнту, який звертається з приводу будь-якої патології, проводити антропометричні вимірювання: МТ (під час кожного візиту), зріст (якщо це: перший візит, дорослий пацієнт молодше 25 років, літній пацієнт – кожні 2-3 роки), з наступним обчисленням ІМТ та вимірюванням ОТ.
2. НадМТ або ожиріння в дорослих пацієнтів діагностують на основі ІМТ, який розраховують за формулою: маса (кг)/зріст (м2) відповідно до класифікації НадМТ (табл. 1).
3. Оцінку ризиків для здоров’я, асоційованих із НадМТ або ожирінням, проводять за допомогою розрахунку ІМТ та ОТ (табл. 2).
4. Під час огляду пацієнта також потрібно оцінити таке:
- усі наявні симптоми;
- усі причини, що лежать в основі НадМТ або ожиріння;
- харчові звички;
- наявність будь-яких коморбідностей (наприклад, ЦД 2 типу, артеріальної гіпертензії (АГ), серцево-судинних захворювань (ССЗ), остеоартриту, дисліпідемій та апное під час сну);
- наявність будь-яких факторів ризику, виявлених під час оцінки ліпідного профілю (бажано визначеного натще), вимірювання АТ і визначення рівня глікованого гемоглобіну (HbA1c);
- спосіб життя (харчування та фізичну активність);
- усі психосоціальні стреси; усі чинники з боку довкілля, суспільства та сім’ї, у тому числі сімейний анамнез НадМТ або ожиріння і коморбідних станів; бажання та мотивацію людини змінювати спосіб життя; потенціал зменшення МТ щодо поліпшення здоров’я;
- усі психологічні проблеми; усі проблеми в стані здоров’я та прийом лікарських засобів;
- роль сім’ї та соціальних працівників у підтриманні осіб з обмеженими можливостями навчання у спробах змінити спосіб життя.
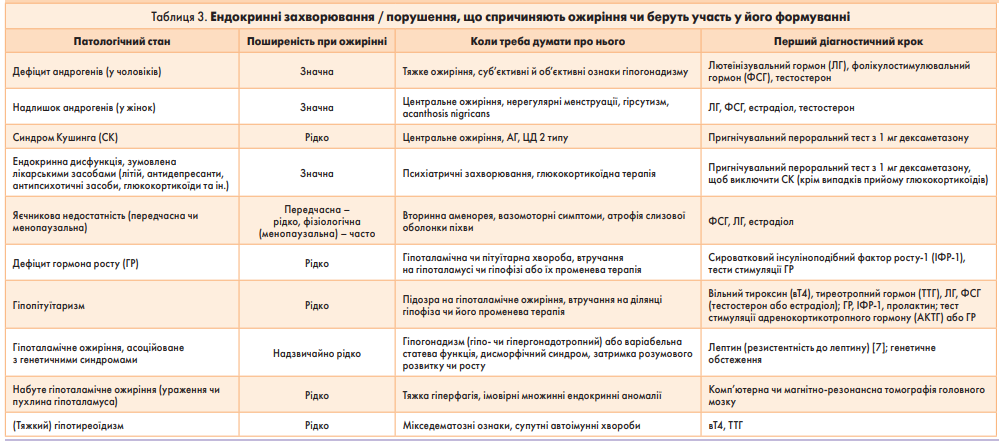
5. Провести диференційну діагностику з ендокринними захворюваннями / порушеннями, що спричиняють ожиріння чи беруть участь у його формуванні (табл. 3).
Бажані:
- Проводити психологічний скринінг усіх пацієнтів із НадМТ або ожирінням щодо наявності порушень психічного здоров’я за допомогою стандартизованих опитувальників наявності тривоги та депресії (відповідно до чинних галузевих стандартів у сфері охорони здоров’я).
- У разі наявності показань спрямовувати пацієнтів до спеціаліста з психічного здоров’я.
- Задля визначення м’язової і/або жирової маси тіла пацієнтам може бути рекомендовано зважування на вагах-імпендансометрі.
Розділ ІІІ. Профілактика ожиріння в дорослих
Положення стандарту медичної допомоги
Профілактика ожиріння направлена на запобігання ускладненням та захворюванням, асоційованим із НадМТ та ожирінням у дорослих пацієнтів.
Обґрунтування
Доведено ефективність універсальних засобів профілактики ожиріння, які потрібно починати застосовувати в дитинстві та продовжувати протягом життя людини.
Критерії якості медичної допомоги
Обов’язкові:
- Сприяти і брати участь у постійній освітній роботі щодо здорового харчування та фізичної активності дорослих і громади взагалі; заохочувати проведення освітніх заходів щодо здорового харчування.
- Рекомендувати пацієнтам дотримуватися здорової харчової поведінки та здорового вибору в харчуванні, зокрема: уникати споживання висококалорійних, бідних на поживні речовини харчових продуктів (наприклад, підсолоджені, енергетичні, фруктові напої, більшість страв «фаст-фуд», або продукти з додаванням столового цукру, продукти з високим умістом жиру та трансжирів, або харчові продукти з високим умістом солі, висококалорійні закуски); заохочувати до споживання цільних фруктів, овочів, молочних продуктів із низьким умістом жиру, цільнозернових злаків; тривалість основного прийому їжі 20-30 хв і 10-20 хв – на перекуси.
- Рекомендувати всім пацієнтам щонайменше 150 хв енергійної фізичної активності впродовж тижня для поліпшення метаболічного здоров’я та зменшення ймовірності розвитку ожиріння. Заохочувати людей, які мали ожиріння та зменшили МТ, до фізичної активності 60-90 хв на день у більшість днів тижня для уникнення повторного збільшення маси тіла.
- З обережністю призначати препарати, які можуть вплинути на масу тіла пацієнта, віддавати перевагу альтернативним препаратам, які не чинять впливу на МТ пацієнта. Якщо ж альтернативи немає, лікарю треба обговорити ризик із пацієнтом і контролювати збільшення МТ.
- Рекомендовано пацієнту під час зниження МТ контролювати прогрес за допомогою періодичних зважувань, щонайменше один раз на тиждень із наступним документуванням результату задля відстеження динаміки зміни МТ.
- Застосовувати детальніші рекомендації щодо харчування та фізичної активності через більші ризики збільшення МТ для певних категорій пацієнтів, а саме: вагітні жінки або жінки в період менопаузи, пацієнти, які відмовляються від куріння, пацієнти, які мають тривожно-депресивні розлади, пацієнти зі зміненими біоритмами (позмінна або нічна робота).
Бажані:
- Застосовувати комплексні втручання щодо зміни поведінки, спрямовані на запобігання ожирінню. Такі програми мають бути інтегровані в програми на рівні громади, щоб охопити найширшу аудиторію.
- Якщо людина (або члени її сім’ї чи особи, що за нею доглядають) не відчуває, що готова діяти саме зараз, поясніть, що порада та підтримання будуть доступні й будь-коли в майбутньому. Надайте контактну інформацію, щоб людина могла звернутися до вас, коли рішення буде принято.
- Заохочуйте партнера/партнерку людини до підтримання будь-яких програм і контролю маси тіла.
Розділ IV. Лікування ожиріння
Положення стандарту медичної допомоги
Лікування людей із НадМТ або ожирінням має бути комплексним, персоналізованим і довгостроковим та потребує насамперед змін у харчуванні, фізичній активності та поведінкової терапії. Окрім цього, за необхідності, може застосовуватися фармакологічне та хірургічне лікування.
Обґрунтування
Доведено, що персоналізована довгострокова модифікація способу життя, яка охоплює поведінкову терапію, зміни в харчуванні та фізичній активності, має позитивний вплив щодо зменшення МТ, поліпшення якості і тривалості життя в людей з ожирінням. Тому таким пацієнтам слід рекомендувати інтенсивні, адекватні віку і традиціям, сімейно-орієнтовані модифікації способу життя, що сприяють зниженню ІМТ. Поведінкова терапія допомагає визначити готовність людини до змін і виявити потенційні перешкоди для досягнення цих змін. Доцільно використовувати фармакотерапію і/або хірургічне лікування в пацієнтів, які не досягли цільового показника зниження МТ за допомогою лише модифікації способу життя.
Критерії якості медичної допомоги
Обов’язкові:
1. Поведінкова терапія.
Впроваджуйте до поведінкових утручань у дорослих такі стратегії:
- самостійний моніторинг поведінки;
- контроль стимулів; встановлення цілей;
- сповільнення прийому їжі; забезпечення соціального підтримання; вирішення проблем;
- асертивність (навичка впевненості людини в собі); перебудова мислення (модифікація думок);
- підкріплення позитивних змін;
- профілактика рецидивів;
- зміни поведінки в разі повторного набору МТ.
2. Фізична активність.
Врахувати поточний рівень фізичної активності та здатність виконувати навантаження. Заохочувати людей зменшити кількість часу, проведеного за неактивними заняттями на кшталт перегляду телевізійних програм, користування комп’ютером або відеоігор.
Рекомендовано оптимальний вид фізичної активності, наприклад:
- активність, яку легко впровадити в щоденне життя (швидка ходьба, садівництво, велоспорт);
- програми навантажень під керівництвом тренера;
- інші види фізичної активності: плавання, ходьба (певна кількість кроків щодня), ходьба сходами.
Аеробна фізична активність (30-60 хв вправ помірної чи високої інтенсивності в більшість днів тижня).
3. Харчування.
Пропонувати дорослим із будь-якою МТ персоналізовані рекомендації щодо харчування так, щоб вони відповідали індивідуальним цінностям, уподобанням і цілям лікування. Дієтичний підхід має бути безпечним, ефективним, адекватним щодо складу нутрієнтів, культурно прийнятним і доступним для тривалого дотримання, відповідно до Алгоритму лікувального харчування при веденні пацієнтів з ожирінням (рис. 2).
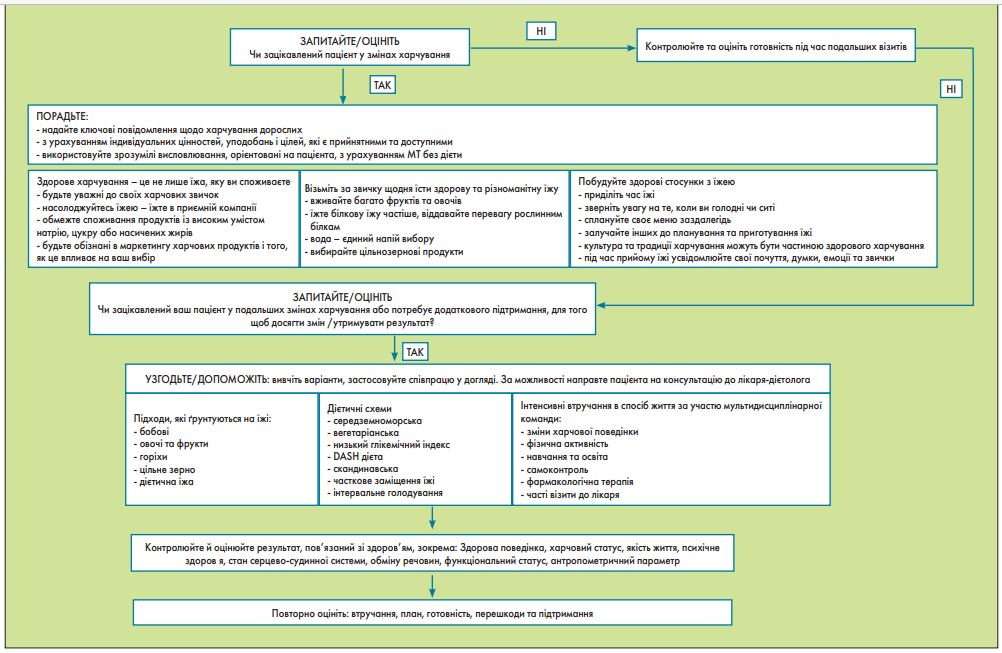 Рис. 2. Алгоритм лікувального харчування при веденні ожиріння
Рис. 2. Алгоритм лікувального харчування при веденні ожиріння
Рекомендовано одну з таких, із врахуванням індивідуальних уподобань, дієт:
- середземноморський режим харчування для поліпшення контролю глікемії, рівнів ХС ЛПВЩ і ТГ, зменшення частоти серцево-судинних подій, зниження ризику виникнення ЦД 2 типу та збільшення реверсії метаболічного синдрому з незначним впливом на МТ й ОТ;
- вегетаріанська дієта для поліпшення глікемічного контролю, ліпідних показників крові, у тому числі ХС ЛПНЩ, і зниження МТ, ризику розвитку ЦД 2 типу, захворюваності та смертності від ішемічної хвороби серця (ІХС);
- дієтичний режим із низьким глікемічним індексом знижує МТ, впливає на контроль глікемії, рівень ліпідів крові, у тому числі рівень ХС ЛПНЩ, АТ, ризик розвитку ЦД 2 типу й ІХС;
- дієтичні підходи для досягнення контролю АГ, зменшення МТ й ОТ, поліпшення рівня АТ, рівнів ліпідів, у тому числі ХС ЛПНЩ, рівня С-реактивного протеїну (СРП), контролю глікемії та зниження ризику розвитку ЦД, ССЗ, ІХС та інсульту;
- скандинавський режим харчування для зниження МТ та її відновлення, зниження рівня АТ, ліпідів крові, у тому числі ХС ЛПНЩ, апо-B, ХС не-ЛПВЩ, зменшення ризику серцево-судинної та загальної смертності;
- часткові заміни їжі (один-два прийоми їжі на добу як частина втручання з обмеженням умісту калорій) для зменшення МТ, ОТ, рівня АТ та поліпшення контролю глікемії.
Періодичне чи постійне обмеження калорій забезпечує досягнення певного, але короткочасного зниження МТ. Дуже низькокалорійна дієта може бути багатокомпонентною стратегією зі зменшення МТ, але, перш ніж її призначити, необхідно обговорити ризики та переваги цієї дієти.
4. Фармакологічне лікування.
Розглянути доцільність медикаментозного лікування лише після застосування й оцінки результатів зміни харчування, підвищення фізичної активності та поведінкового підходу.
Розглянути доцільність фармакотерапії в осіб, які не досягли цільового показника втрати МТ або досягли плато на тлі змін харчування, фізичної активності та поведінки. Розпочати фармакотерапію необхідно після обговорення з пацієнтом її потенційних переваг та обмежень, у тому числі механізму дії, побічних ефектів і вимог щодо моніторингу на тлі лікування, а також потенційного впливу на мотивацію людини. Фармакотерапія може застосовуватися не лише для продовження зменшення МТ, а й для підтримання досягнутої її втрати. Якщо є сумніви щодо адекватності вживання певних мікронутрієнтів, треба розглянути доцільність додаткового застосування вітамінів і мінералів, зокрема для вразливих груп населення, наприклад осіб похилого віку, які належать до групи ризику неповноцінного харчування, і молодих людей, які потребують вітамінів і мінералів для росту та розвитку.
Моніторуйте ефект лікування і підкріплюйте його порадами щодо способу життя та прихильності під час регулярних контрольних оглядів. Фармакотерапію для втрати МТ можна використовувати в осіб з ІМТ ≥30 кг/м2 або ІМТ ≥27 кг/м2 та ускладненнями, пов’язаними з надлишком жиру в організмі. Фармакотерапія має поєднуватися з лікувальною дієтотерапією, фізичною активністю та психологічними методами. Для фармакотерапії ожиріння використовують препарати ліраглутид та орлістат.
Для осіб, які мають НадМТ або ожиріння та потребують фармакотерапії через інші патологічні стани, рекомендовано обирати лікарські засоби, що не асоціюються з набором МТ.
5. Усі методи зміни способу життя мають оцінюватися під час візиту пацієнта до лікаря. Спочатку 1 раз на місяць для визначення динаміки змін МТ, ІМТ та ОТ впродовж декількох місяців до повного розуміння з боку пацієнта. За відсутності змін потрібно переглянути причини недосягнення цільових показників. Темп бажаного схуднення становить 400-900 г/тиж, або 3-4 кг/місяць. Цільові показники: ІМТ – 25 кг/м2, ОТ для чоловіків – 94 см, для жінок - 80 см. Усі зміни мають бути закріплені повторною інформованою згодою.
6. Хірургічне лікування.
Баріатрична хірургія може бути показана пацієнтам, які мають ожиріння та коморбідну патологію, що загрожує їхньому здоров’ю. Проводити баріатричну хірургію лише за таких умов:
- ожиріння ІІІ ступеня (ІМТ ≥40 кг/м2);
- ожиріння ІІ ступеня (ІМТ 35-39,9 кг/м2) з тяжкими супутніми захворюваннями і метаболічними порушеннями (наприклад, АГ та ЦД 2 типу) за низької ефективності терапевтичних програм;
- хворі з ожирінням ІІ ступеня без супутніх захворювань і метаболічних порушень;
- хворі з ожирінням І ступеня (ІМТ 30-34,9 кг/м2 ) із супутніми захворюваннями та метаболічними порушеннями.
Формуючи показання до баріатричної операції враховують не лише наявність і ступінь вираженості соматичних супутніх захворювань і метаболічних порушень, а й психічні розлади (депресія, розлади харчової поведінки, пограничні розлади особистості тощо), пов’язані з ожирінням.
Бажані:
- Для корегування проблем психічного здоров’я, пов’язаних з ожирінням, необхідна спільна робота медичних психологів, психотерапевтів і лікарів інших спеціальностей.
- Заохочувати пацієнтів підвищувати рівень фізичної активності, навіть якщо в результаті МТ не знижуються, оскільки це має низку інших переваг для здоров’я (наприклад, зниження ризику розвитку ЦД 2 типу та ССЗ), та дотримуватися рекомендованих рівнів активності для підтримання здорової МТ, застосовуючи спланований підхід та узгоджені цілі.
- Пацієнти з ожирінням мають отримувати індивідуальну лікувальну дієтотерапію, яку призначає дієтолог (за можливості) для поліпшення показників МТ та ІМТ, ОТ, контролю глікемії, рівнів ліпідів і АТ.
- Надавати інформацію щодо програм підтримання пацієнтів.
- Пропонувати підтримання в збереженні досягнутої втрати МТ людям, яким медикаментозне лікування було відмінене. Якщо вони не досягли цільового показника МТ, їхня впевненість у собі та віра у власну здатність змінитися можуть бути низькими.
- Фармакотерапію можна використовувати для тривалого зниження МТ, якого досягають завдяки здоровому способу життя, та для запобігання її збільшенню.
Текст адаптовано й уніфіковано відповідно до стандартів тематичного випуску медичної газети «Здоров’я України».
Повну версію дивіться: https://www.dec.gov.ua/mtd/ozhyrinnya-u-doroslyh/
Тематичний номер «Діабетологія. Тиреоїдологія. Метаболічні розлади» № 2 (62) 2023 р.