28 вересня, 2023
Алгоритм ведення пацієнтів із гострим коронарним синдромом на амбулаторному етапі допомоги
 У практиці амбулаторного етапу надання допомоги при гострому коронарному синдромі (ГКС) нерідко припускаються типових помилок, які погіршують перебіг патологічного стану та результати подальшого лікування. Тому важливо чітко розуміти принципи лікувальної тактики при ГКС як на догоспітальному етапі надання медичної допомоги, так і на етапі реабілітації. У липні відбулася Друга науково-практична конференція з міжнародною участю «Внутрішня медицина в умовах сучасних викликів». Старший науковий співробітник ДУ «Національний науковий центр «Інститут кардіології, клінічної та регенеративної медицини ім. М. Д. Стражеска НАМН України» (м. Київ), доктор медичних наук Ярослав Михайлович Лутай виступив із доповіддю «Ведення пацієнта з ГКС: амбулаторний етап допомоги».
У практиці амбулаторного етапу надання допомоги при гострому коронарному синдромі (ГКС) нерідко припускаються типових помилок, які погіршують перебіг патологічного стану та результати подальшого лікування. Тому важливо чітко розуміти принципи лікувальної тактики при ГКС як на догоспітальному етапі надання медичної допомоги, так і на етапі реабілітації. У липні відбулася Друга науково-практична конференція з міжнародною участю «Внутрішня медицина в умовах сучасних викликів». Старший науковий співробітник ДУ «Національний науковий центр «Інститут кардіології, клінічної та регенеративної медицини ім. М. Д. Стражеска НАМН України» (м. Київ), доктор медичних наук Ярослав Михайлович Лутай виступив із доповіддю «Ведення пацієнта з ГКС: амбулаторний етап допомоги».
Є певна етапність надання допомоги при ГКС. Вона починається під час доставки пацієнта в кареті швидкої допомоги (перші 120 хв), продовжується у відділенні інтенсивної терапії, далі – в інфарктному відділенні (до 28-го дня), санаторії (з 29-го дня) та кабінеті кардіолога поліклініки. При цьому важливим кроком у лікуванні ГКС є допомога на амбулаторних етапах.
Діагноз ГКС установлюється за підозри на гострий інфаркт міокарда (ГІМ), пов’язаний із тромбозом коронарної артерії. Ініціація атеротромбозу відбувається внаслідок ускладнень атеросклерозу через активацію тромбоцитів, які утворюють так званий білий тромб після розриву атеросклеротичної бляшки. Оскільки тромбоцити є важливою складовою в розвитку ГКС, на сьогодні саме антитромбоцитарна терапія є основною в лікуванні пацієнтів із цим станом.
Надалі активація тромбоцитів призводить до активації каскаду згортальної системи крові. Внаслідок цього додатково до білого тромбу утворюється червоний тромб, який може частково перекривати просвіт коронарної артерії, після чого в пацієнта може розвинутися ГКС без елевації сегмента ST (NSTEMI), який потім трансформується в ІМ без Q або нестабільну стенокардію. За статистикою, кількість таких пацієнтів становить 60-75%. У разі повної оклюзії коронарної артерії розвивається ГКС з елевацією сегмента ST (STEMI). Цей стан призводить до розвитку великовогнищевого (Q) ІМ; кількість таких пацієнтів становить 25-40%.
Існують певні відмінності між пацієнтами зі STEMI та NSTEMI. Зокрема, пацієнти зі STEMI старші за віком, мають триваліший анамнез ішемічної хвороби серця, в минулому частіше переносили ГІМ або реваскуляризацію, мають більшу кількість супутніх захворювань (артеріальна гіпертензія, цукровий діабет, хронічна серцева недостатність, дисліпідемія та ін.). Незважаючи на те що такі пацієнти мають сприятливіший госпітальний період захворювання, їх виживання є нижчим за виживання пацієнтів із NSTEMI.
Діагностика ГКС включає визначення клінічної картини захворювання та виконання електрокардіографії (ЕКГ важливо записати протягом перших 10 хв після того, як пацієнт озвучив скарги на біль у грудній клітці). Треба мати на увазі, що зміни на ЕКГ у пацієнтів із ГКС можуть мати дуже динамічний характер. Тому важливо проводити повторне ЕКГ‑дослідження.
Також важливо визначати маркери пошкодження міокарда (тропонін та ін.); проте слід пам’ятати, що підвищення рівня маркерів відбувається лише через певний час.
Додатковими методами діагностики ГКС є ехокардіографія, що дає змогу оцінити порушення сегментарної скоротливості, та коронарографія, за допомогою якої можна виявити коронарні артерії, в котрих відбувся тромбоз.
Лікування ГКС на догоспітальному етапі передбачає:
- обмеження активності (бажано дотримуватися ліжкового режиму);
- проведення ЕКГ‑моніторування (важлива наявність дефібрилятора);
- використання кисню (тільки при сатурації <90%);
- застосування ацетилсаліцилової кислоти (АСК) 150-300 мг;
- проведення знеболення (опіоїди, транквілізатори; тільки пацієнтам із рефрактерним болем, починати треба з мінімальних доз);
- використання нітратів (ангінозний біль, ознаки гострої лівошлуночкової недостатності, неконтрольована гіпертензія);
- застосування β-блокаторів (згідно з протоколом усім пацієнтам за відсутності протипоказань; ЅTЕМІ – за відсутності ознак гострої серцевої недостатності, атріовентрикулярної блокади, брадикардії та рівня систолічного артеріального тиску >120 мм рт. ст.; у разі NЅТЕМІ – за наявності принаймні двох критеріїв: вік >70 років, артеріальний тиск <120 мм рт. ст., частота серцевих скорочень >110/хв);
- спрямування пацієнта в клініку, де є можливість катетеризації.
Пацієнтам із NSTEMI не рекомендовано рутинне призначення інгібіторів Р2Y12 у разі, якщо планується раннє інвазивне втручання та при невідомій коронарній анатомії.
Пацієнтам зі STEMI потужний блокатор Р2Y12-рецепторів (прасугрель, тикагрелор) або клопідогрель, якщо перші два недоступні чи протипоказані, рекомендований перед проведенням (або принаймні під час) черезшкірної транслюмінальної коронарної ангіопластики з тривалістю терапії протягом 12 міс за відсутності протипоказань, як-от підвищений ризик кровотеч (Collet J. P., Thiele H. et al., 2020; Ibanez B., James S. et al., 2018).
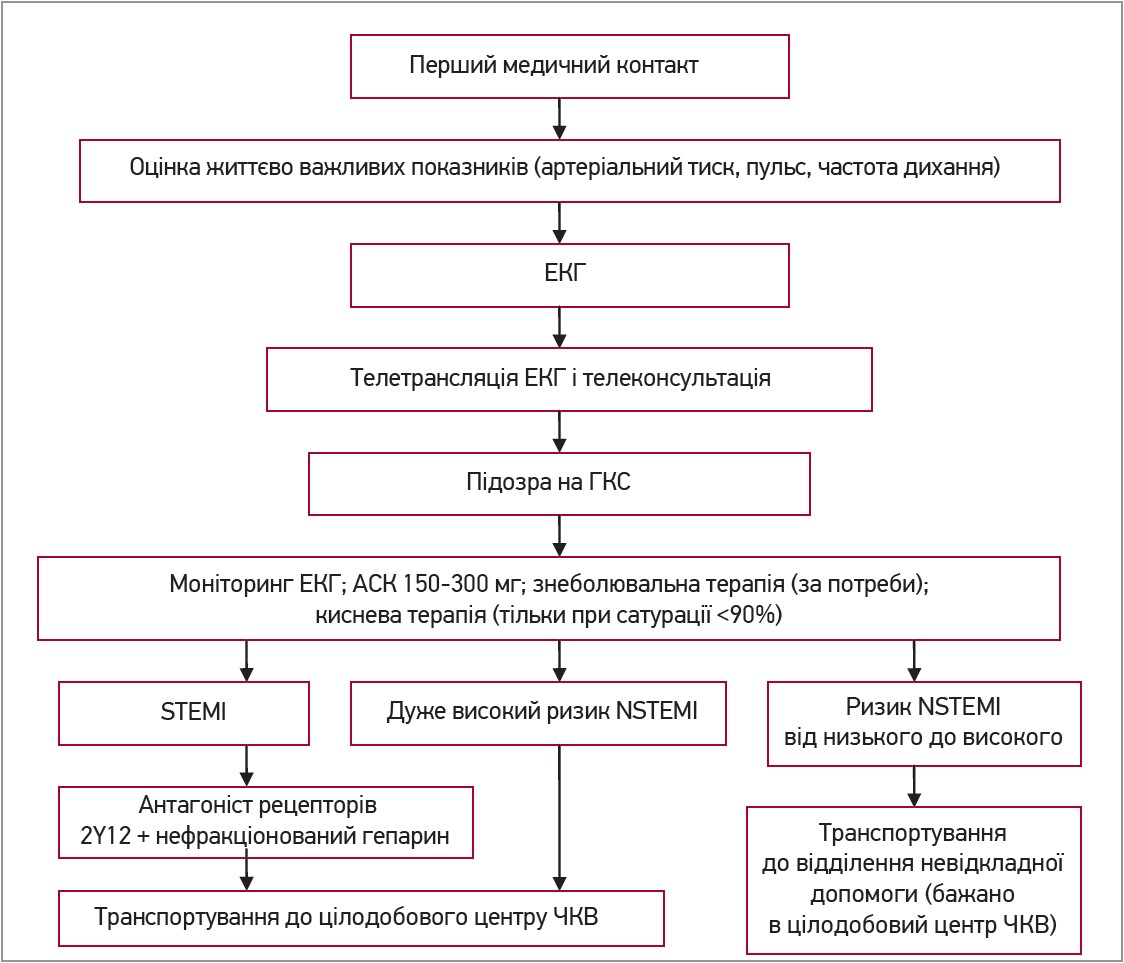
Польськими кардіологами розроблено схему догоспітального лікування пацієнтів із ГКС (рекомендації бригадам швидкої медичної допомоги) (Kubica J. et al., 2022) (рис. 1).
|
Таблиця. Рекомендації щодо довгострокового фармакологічного лікування після ГКС без елевації сегмента ST (за винятком антитромботичних препаратів) |
||
|
Рекомендації |
Клас |
Рівень |
|
Статини рекомендовано всім пацієнтам із ГКС без елевації сегмента ЅТ. Метою є зниження рівня ХС ЛПНЩ на ≥50% від вихідного значення та/або досягнення концентрації ХС ЛПНЩ |
І |
А |
|
Якщо цільове значення ХС ЛПНЩ не досягається через 4-6 тиж при максимально переносимій дозі статину, рекомендується комбінація з езетимібом |
І |
В |
|
Якщо цільове значення ХС ЛПНЩ не досягається через 4-6 тиж, незважаючи на терапію статином та езетимібом у максимально переносимій дозі, рекомендується додати інгібітор PCSK9 |
І |
В |
|
Якщо поточний епізод ГКС без елевації сегмента ST із рецидивом, що стався менш ніж через |
IIb |
B |
Рис. 1. Догоспітальне лікування пацієнтів із ГКС
Реперфузійна терапія показана всім пацієнтам зі стійкою елевацією сегмента ЅТ і симптомами ішемії ≤12 год; стратегія первинного черезшкірного коронарного втручання (ЧКВ) рекомендована та має переваги перед фібринолізисом у встановлених часових рамках (клас рекомендації І, рівень доказів А). За відсутності протипоказань рекомендовано починати високоінтенсивну ліпідознижувальну терапію якомога раніше та підтримувати її тривалий час (І, А). Рекомендовано визначати ліпідний профіль у всіх STEMI‑пацієнтів якомога швидше після госпіталізації (І, С) (ESC, 2017).
При використанні статинів треба орієнтуватися не на їхню гіполіпідемічну дію, а на плейотропні ефекти, як-от пригнічення активації тромбоцитів і згортання крові, покращення ендотеліальної функції, біодоступності NO тощо (Liao J. K., 2005).
За даними метааналізу, раннє використання статинів у пацієнтів із ГКС (найкраще – до виконання ЧКВ) значно підвищує їхню ефективність (Navarese E. P. et al., 2014).
Згідно з клінічною консенсусною заявою Асоціації невідкладної серцево-судинної допомоги (ACVC) у співпраці з Європейською асоціацією превентивної кардіології (EAPC) та Робочою групою з фармакотерапії серцево-судинної системи Європейського товариства кардіологів (ESC) використання статинів має бути раннім і потужним (Strike Early and Strong). Рекомендується призначення одразу комбінованої терапії високоінтенсивним статином та езетимібом пацієнтам, які мають початковий рівень холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) >1,8.
Ведення пацієнта з ГКС після виписки зі стаціонару також має свої особливості. Цьогоріч опубліковано «Стратегії антитромботичної терапії в пацієнтів зі встановленою коронарною атеросклеротичною хворобою: спільний клінічний консенсус Європейської асоціації черезшкірних серцево-судинних втручань (EAPCI), ACVC та EAPC».
Основною стратегією антитромботичної терапії в пацієнтів із ГКС, яким виконувалася первинна ЧКВ і які не мають високого ризику кровотеч, є комбінація АСК і тикагрелору протягом 3 міс із подальшим скасуванням АСК і проведенням монотерапії тикагрелором. За високого ризику кровотеч, який визначається за шкалою PRECISE-DAPT або академічною шкалою, призначають комбінацію АСК і клопідогрелю протягом 1 міс із подальшою монотерапією клопідогрелем або тикагрелором. Лише невеликій кількості пацієнтів, які мають дуже високий тромботичний ризик, призначається АСК із прасугрелем протягом 12 міс. Тим пацієнтам із ГКС, яким не виконувалася ЧКВ, призначають основну терапію (АСК + тикагрелор) протягом 12 міс. Основним препаратом для пролонгування терапії пацієнтам із хронічним коронарним синдромом із попереднім ІМ (>12 міс) також залишається тикагрелор (Valgimigli M. et al., 2023).
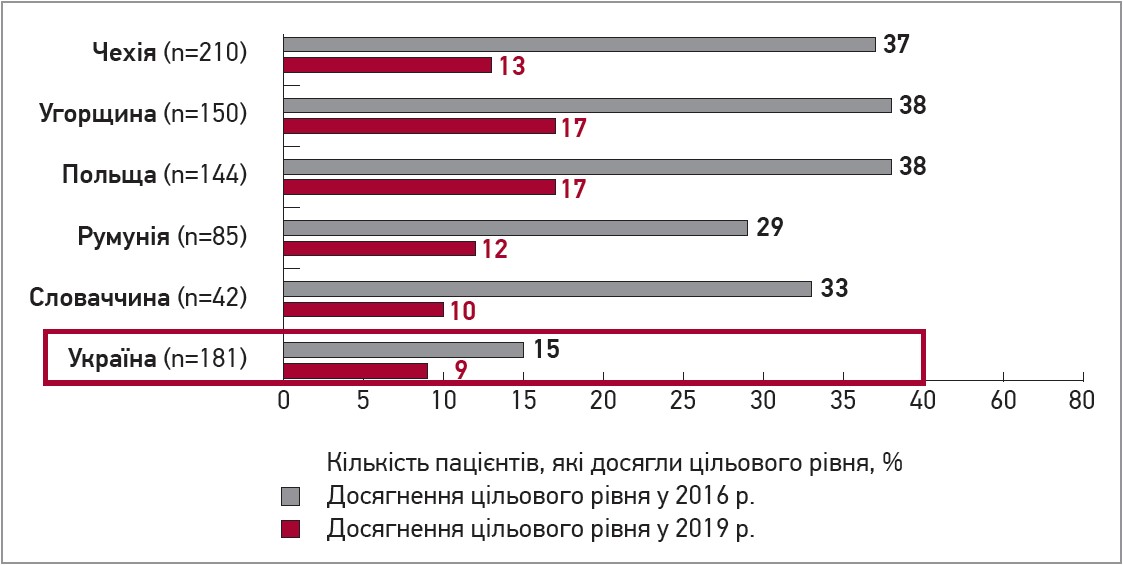
На жаль, в Україні дуже часто не досягаються цільові значення ХС ЛПНЩ. За даними обсерваційного дослідження DA VINCI, у якому взяли участь 2154 пацієнти з Центральної та Східної Європи (Чехія, Угорщина, Польща, Румунія, Словаччина, Україна; червень 2017 р. – листопад 2018 р.), лише 9% українських пацієнтів досягали цільового рівня після проведення вторинної профілактики (Vrablik M., Seifert B., Parkhomenko A. et al., 2021) (рис. 2).
Рис. 2. Частка пацієнтів, які досягли цільових значень ХС ЛПНЩ на тлі вторинної профілактики
Серед інших препаратів для лікування ГКС інгібітори ангіотензинперетворювального ферменту (АПФ) рекомендовано з першої доби ГІМ у пацієнтів з ознаками серцевої недостатності, дисфункцією лівого шлуночка, цукровим діабетом або переднім ГІМ. Також інгібітори АПФ слід розглянути в усіх пацієнтів за відсутності протипоказань. Блокатори рецепторів ангіотензину (БРА) є альтернативою інгібіторам АПФ у пацієнтів із серцевою недостатністю або систолічною дисфункцією лівого шлунка, за непереносимості інгібіторів АПФ. Антагоністи мінералокортикоїдних рецепторів рекомендовано пацієнтам із фракцією викиду лівого шлуночка <40% і серцевою недостатністю або цукровим діабетом, які вже отримують інгібітори АПФ і β-блокатори, за відсутності порушень функції нирок або гіперкаліємії (Collet J. P., Thiele H. et al., 2020; Ibanez B., James S. et al., 2018; Flather M. D. et al., 2000).
У нещодавньому дослідженні, метою якого було визначити прогностичну значущість оптимальної медикаментозної терапії після ГКС (були включені 9375 пацієнтів, які вижили протягом 30 днів після ЧКВ), усі учасники отримували 5 класів препаратів (АСК, інгібітори Р2Y12, β-блокатори, інгібітори АПФ або БРА та статини) й були розподілені на 3 групи: оптимальної терапії (пацієнти отримували препарати всіх 5 класів), група терапії, близької до оптимальної (препарати 4 класів), і група неоптимальної терапії (препарати 3 класів). Смертність у віддаленому періоді залежно від терапії становила: в групі оптимальної терапії – 8,2%, у групі терапії, близької до оптимальної, – 10,5%, у групі неоптимальної терапії – 16,8% (Yudi M. B. et al., 2020).
Підготував Олександр Соловйов