10 жовтня, 2023
Фіксовані комбінації на основі блокаторів рецепторів ангіотензину ІІ в настановах із лікування артеріальної гіпертензії (ESH, 2023)
Артеріальна гіпертензія (АГ) є найпоширенішим серцево-судинним захворюванням у світі, оскільки, за даними Всесвітньої організації охорони здоров’я, вражає 1,28 млрд дорослих віком 30-79 років, причому ⅔ із них мешкають у країнах низького та середнього рівнів достатку. Станом на 2019 р. загальносвітова поширеність АГ у дорослих становила 34% для чоловіків і 32% для жінок.
Підвищення артеріального тиску (АТ) тісно асоціюється зі зростанням ризику інсульту, ішемічної хвороби серця (ІХС), серцевої недостатності, хронічної хвороби нирок. Ця закономірність спостерігається в усіх вікових та етнічних групах. Робоча група Prospective Studies Collaboration Group установила, що на кожні 20 мм підвищення офісного систолічного АТ (САТ) чи на кожні 10 мм підвищення офісного діастолічного АТ (ДАТ) ризик фатальних гострих форм ІХС та інсульту подвоюється. Це обумовлює важливість своєчасного й повноцінного контролю АТ.
У дорослих осіб віком 18-79 років фармакотерапію АГ потрібно починати за офісного САТ ≥140 мм рт. ст. та/або ДАТ ≥90 мм рт. ст., у хворих віком ≥80 років – за офісного САТ ≥160 мм рт. ст. (можна розглядати доцільність фармакотерапії при САТ 140-160 мм рт. ст.). За наявності анамнезу серцево-судинних захворювань (передусім ІХС) медикаментозне лікування розпочинають при САТ ≥130 та/або ДАТ ≥80 мм рт. ст.
Первинною ціллю антигіпертензивного лікування є зниженням АТ до <140/90 мм рт. ст. (для всіх пацієнтів). Якщо фармакотерапія добре переноситься, показники АТ варто знижувати до 130/80 мм рт. ст. чи навіть нижче за винятком деяких клінічних станів (наприклад, хронічної хвороби нирок), за яких докази переваг нижчого АТ відсутні. Знижувати АТ до <120/70 мм рт. ст. недоцільно. У пацієнтів віком ≥80 років офісний САТ варто знижувати до 140-150 мм рт. ст., а ДАТ – до <80 мм рт. ст.; за хорошої переносимості лікування САТ можна знижувати до 130-139 мм рт. ст.
Як і в минулій редакції рекомендацій Європейського товариства гіпертензії (ESH, 2018), для лікування АГ радять застосовувати препарати основних п’яти класів: інгібітори ангіотензинперетворювального ферменту (ІАПФ), блокатори рецепторів до ангіотензину ІІ (БРА), блокатори кальцієвих каналів (БКК), тіазидні/тіазидоподібні діуретики та β-блокатори (ББ).
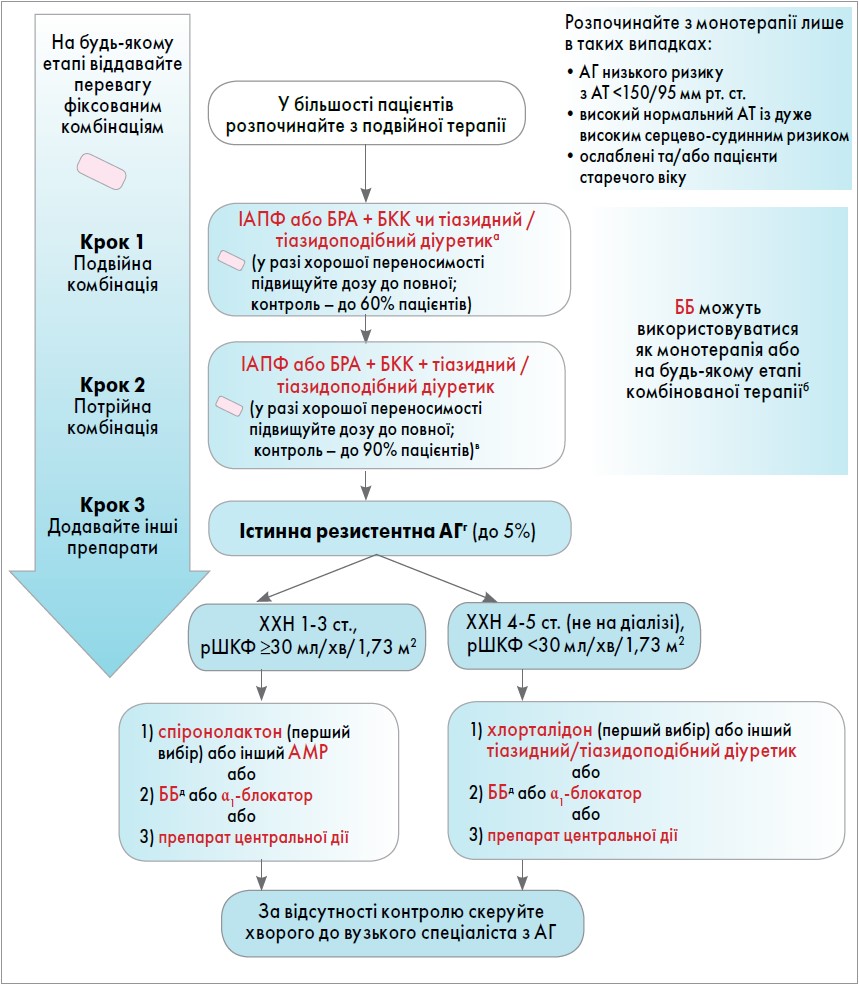
Абсолютній більшості пацієнтів з АГ слід розпочинати лікування з подвійної комбінації препаратів, що забезпечує вищі показники ефективності та кращу переносимість. Різний механізм дії складників комбінації дає змогу вплинути на різні ланки патогенезу АГ, реалізуючи потужнішу дію при менших дозах. Окрім того, початок одразу з двокомпонентної комбінації дає можливість досягти зниження АТ швидше, ніж призначення монотерапії, а докази свідчать, що час до досягнення контролю АТ є важливою детермінантою клінічних наслідків, особливо в пацієнтів високого ризику. При невдачі подвійної комбінації рекомендується змінити стартовий препарат на інший двокомпонентний засіб, збільшити дозу або призначити трикомпонентну комбінацію препаратів (рис.).
Рис. Стратегія лікування АГ
Примітки:
а розгляньте перехід на петльовий діуретик, якщо швидкість клубочкової фільтрації (ШКФ) становить 30-45 мл/хв/1,73 м2; якщо ШКФ <30 мл/хв/1,73 м2, призначте петльовий діуретик;
б ББ варто призначати відповідно до рекомендацій і за низки певних патологічних станів;
в контроль із досягненням показника <140/90 мм рт. ст.;
г коли САТ становить ≥140 мм рт. ст. чи ДАТ становить ≥90 мм рт. ст. за умови, що: було застосовано трикомпонентну комбінацію блокатора ренін-ангіотензинової системи (ІАПФ або БРА), БКК і тіазидного/тіазидоподібного діуретика в максимальних рекомендованих і переносимих дозах; адекватний контроль АТ було підтверджено амбулаторним моніторингом або, за його недоступності, домашнім моніторингом;
різні причини псевдорезистентної АГ (зокрема, незадовільна прихильність до лікування) та вторинну гіпертензію було виключено;
д мають використовуватися раніше на будь-якому етапі терапії за наявності відповідних показань.
Лікування двома антигіпертензивними препаратами має призначатися у вигляді фіксованої комбінації (ФК), оскільки зменшення кількості таблеток для щоденного прийому достовірно покращує прихильність до лікування та збільшує ймовірність досягнення контролю АТ. У наш час наявність різних дозувань ФК усунула такий недолік фіксованої терапії, як негнучкість – неможливість підвищити дозу однієї активної речовини незалежно від іншої.
Оптимальними комбінаціями для початку антигіпертензивного лікування вважають поєднання ІАПФ або БРА з БКК або тіазидним/тіазидоподібним діуретиком. Такі ФК нині широко доступні й мають різні дозування, що забезпечує гнучкість призначення та легкість у підвищенні дози. Застосування комбінацій такого типу мінімізує ймовірність розвитку побічних ефектів монотерапії діуретиками чи БКК (гіпокаліємії та периферичних набряків відповідно). Крім того, блокада ренін-ангіотензинової системи є важливою складовою стратегії лікування для багатьох груп пацієнтів (особи з діабетом, гіпертрофією лівого шлуночка, хронічною хворобою нирок тощо). Такі комбінації, як БКК у поєднанні з діуретиком, також мають потужну доказову базу. Обираючи між ІАПФ і БРА, слід пам’ятати, що БРА мають аналогічну ІАПФ антигіпертензивну дію та протекторний ефект, але відмінність між цими засобами полягає в профілі переносимості: БРА притаманна частота побічних ефектів на рівні плацебо. У зв’язку із цим БРА мають найнижчу ймовірність передчасного припинення лікування серед усіх класів антигіпертензивних препаратів.
У розділі, присвяченому окремим фенотипам АГ, рекомендації приділяють увагу нічній АГ, яку визначають за середнім АТ ≥120/70 мм рт. ст., зафіксованим під час нічних годин за допомогою амбулаторного моніторингу. Деякі дослідження продемонстрували, що нічний АТ виступає кращим предиктором несприятливих наслідків АГ, у тому числі кардіоваскулярних катастроф і смертності, ніж денний чи навіть добовий. Пацієнти з нічною АГ мають більшу ймовірність розвитку структурних змін серця та каротидних артерій, аніж особи з нічною нормотензією. Для лікування нічної АГ запропоновано хронотерапевтичний підхід, який передбачає призначення антигіпертензивних препаратів увечері. У разі лікування не ФК, а окремими препаратами, пацієнти розділяють прийом ліків на ранішній і вечірній, що може забезпечувати рівномірніший профіль АТ протягом доби, а також уникнути вживання діуретиків у вечірній час. Відповідно до результатів дослідження TIME пацієнти можуть самостійно обирати, коли приймати препарати, а лікарям варто розглянути призначення ліків на ніч у осіб із задокументованим високим нічним АТ.
За розрахунками експертів, 5% загальної гіпертензивної популяції мають істинну резистентну АГ (РАГ), яка не відповідає на належну модифікацію способу життя та лікування оптимальними чи максимальними переносимими дозами трьох антигіпертензивних препаратів (тіазидного/тіазидоподібного діуретика, блокатора ренін-ангіотензинової системи та БКК). Для встановлення діагнозу РАГ потрібно отримати докази високої прихильності до лікування та виключити основні причини вторинної АГ.
У пацієнтів із РАГ спостерігається вищий ризик опосередкованого АГ ураження органів, хронічної хвороби нирок і передчасних кардіоваскулярних подій. Ефективне лікування РАГ має поєднувати зміни способу життя (зменшення вживання натрію й алкоголю, впровадження регулярної фізичної активності, нормалізація маси тіла), скасування препаратів, здатних підвищувати АТ, раціоналізацію поточного лікування та додавання інших антигіпертензивних препаратів до поточної потрійної терапії. Зокрема, в ході раціоналізації можна замінити тіазидний діуретик на потужніший тіазидоподібний препарат із більшою тривалістю дії, наприклад індапамід чи хлорталідон (якщо швидкість клубочкової фільтрації перевищує 30 мл/хв). Оптимальним четвертим препаратом при РАГ вважається спіронолактон. Інший стероїдний антагоніст мінералокортикоїдних рецепторів – еплеренон – є менш потужним, тому застосовується лише за непереносимості спіронолактону. Іншими альтернативами виступають бісопролол, доксазозин подовженого вивільнення та препарати центральної дії (клонідин). Пацієнтам із хронічною хворобою нирок IV-V стадій і РАГ або неконтрольованою АГ для досягнення контролю АТ доцільно призначати хлорталідон у дозі 12,5-25 мг/добу (перша лінія), інший тіазидний/тіазидоподібний діуретик, ББ, α1-блокатор або препарат центральної дії. Паралельно з контролем АТ в осіб із РАГ слід лікувати коморбідні стани (ожиріння, обструктивне апное уві сні).
Довідка «ЗУ»
Лікарям України добре відомі такі фіксовані комбінації, як Діокор і Діфорс (Acino Group, Швейцарія). Діокор містить валсартан і гідрохлортіазид у дозах 80/12,5 або 160/12,5 мг, а Діфорс – амлодипін і валсартан у дозах 5/80 або 5/160 мг. Існує також Діфорс XL із дозовим співвідношенням 10/160 мг.
Сполучення БРА з тіазидним діуретиком або БКК уже давно визнано одними з оптимальних комбінацій для лікування АГ. Молекула валсартану в складі Діокору та Діфорсу не лише робить вагомий внесок у антигіпертензивний ефект цих комбінацій, а й запобігає розвитку ускладнень діуретичної терапії, передусім гіпокаліємії, та застосування БКК (периферичних набряків). Комбінації валсартан + амлодипін і валсартан + гідрохлортіазид є добре вивченими в клінічних дослідженнях; прогнозованість їхньої дії та побічних ефектів полегшує роботу лікаря, а наявність різних доз дає можливість максимально ретельно індивідуалізувати терапію АГ для кожного пацієнта.
Своєю чергою, препарат Таліпрес® (Acino Group, Швейцарія) містить хлорталідон у дозах 25 або 50 мг. Нові рекомендації Європейського товариства кардіологів (2023) вказують, що тіазидоподібні діуретики, у т. ч. хлорталідон, мають тривалішу дію. Відповідно до цих рекомендацій, обираючи доповнювальний діуретик при РАГ, слід віддавати перевагу саме хлорталідону, оскільки він ефективно знижує АТ й альбумінурію в осіб з АГ і хронічною хворобою нирок високих стадій (Agarwal R. et al., 2021), а також забезпечує кращий антигіпертензивний ефект, ніж амлодипін і лізиноприл (за результатами масштабного дослідження ALLHAT, 2002).
Підготувала Лариса Стрільчук
UA-DIOC-PUB-092023-081