23 жовтня, 2023
Епітеліальний бар’єр і пробіотики: як побудувати стіну на кордоні з хворобами
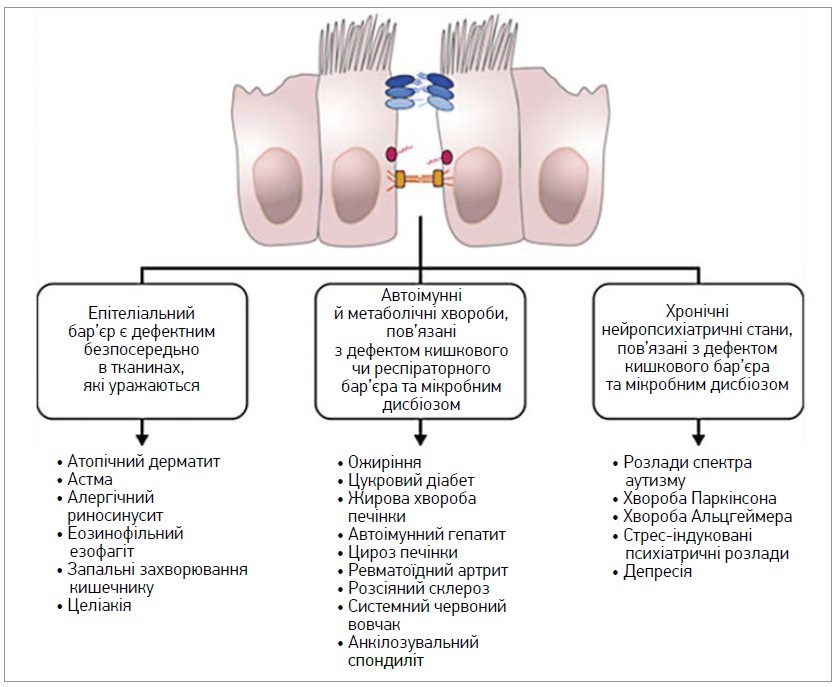
Починаючи з 1960-х років історія відзначилася пандемічним зростанням алергічних, автоімунних і нейродегенеративних захворювань, які на сьогодні вражають понад 2 млрд людей. Після 2000 р. знялася хвиля нових патологій - харчової алергії, еозинофільного езофагіту й анафілаксії. Загалом ці «хвороби цивілізації» можна розділити на три групи (рис. 1); окрему позицію займає харчова алергія (ХА), яка має спільні риси всіх трьох груп. На сьогодні проведено низку детальних досліджень, які свідчать, що ці захворювання можуть розвиватися або погіршуватися внаслідок запальних чи алергічних реакцій у відповідь на дисбіотичні зміни і пов’язаного порушення цілісності кишкового епітелію («синдром дірявої кишки»). Так з’явилася гіпотеза епітеліального бар’єра, яка доповнює відомі гігієнічні гіпотези та надає перспективні мішені для профілактики й лікування.
Рис. 1. Деякі хвороби, пов’язані з порушеним епітеліальним бар’єром (адаптовано за Akdis C.A., 2021)
Гігієнічні гіпотези
У 1989 р. британський лікар Девід Страхан висунув, власне, «гігієнічну гіпотезу», згідно з якою контакти з певними інфекційними чинниками, як-от кишкові бактерії чи гельмінти, у ранньому дитинстві захищають від алергії шляхом посилення імунної системи, а нестача таких контактів призводить до погіршеної імунологічної толерантності. Часове «вікно» для таких контактів починається ще до народження і закінчується у шкільному віці.
Патофізіологічне підґрунтя цієї гіпотези полягає в тому, що повторювані інфекції стимулюють відповідь Т‑хелперів 1 типу (клітинний імунітет) замість характерної для алергії відповіді, опосередкованої Т‑хелперами 2 типу (гуморальний імунітет; супроводжується підвищеними рівнями інтерлейкінів 4 і 5, еозинофілією). Гігієнічною гіпотезою, тобто покращенням гігієнічних умов, пояснювали зростання впродовж ХХ сторіччя алергічних захворювань, а також широкого спектра неалергічних розладів, як-от запальні захворювання кишечнику, діабет 1 типу, розсіяний склероз, депресія тощо.
У 2003 р. Грехам Рут запропонував «гіпотезу старих друзів», яка краще пояснювала зв’язок між мікробною експозицією та алергічно-запальними розладами. Ця гіпотеза стверджує, що імунна система людини для нормального розвитку потребує контакту не зі збудниками застуди, грипу, кору чи інших дитячих інфекцій, які еволюціонували відносно недовго, протягом останніх 10 тис. років, а з мікробами, котрі вже були присутні впродовж еволюції ссавців і людини і могли зберігатися в невеликих групах мисливців-збирачів у вигляді мікробіоти, латентних інфекцій або безсимптомного носійства. Сучасним втіленням гігієнічної гіпотези можна вважати «гіпотезу біорізномаїття» фінського лікаря Тарі Хаатела (2019), яка передбачає таке: що вищим є різномаїття мікробних видів у певному просторі, то менш домінантним є їхнє існування, що сприяє підтриманню балансу імунної системи. Гіпотеза біорізномаїття, подібно до гігієнічної, підтримує ідею, що тісніші контакти з природним середовищем збагачують мікробіоту.
Утім, вищезазначені гіпотези мають низку недоліків і не можуть повністю пояснити зростання алергічних й автоімунних захворювань. Приміром, знезараження води у великих містах країн Заходу почали впроваджувати в 1920-хх рр., хоча епідемія астми й алергії стала помітною лише в 1960-х рр. Ба більше, поширеність алергічної астми дотепер зростає в деяких азійських й африканських регіонах із низькими стандартами гігієни. Дослідження мігрантів, які переїхали з бідних країн в економічно розвинені регіони, засвідчили стрімке зростання поширеності алергічної патології, а також автоімунних захворювань, зокрема діабету 1 типу й розсіяного склерозу. Загалом останні дослідження вказують на те, що важливішими за громадську гігієну є такі фактори, як домашні умови проживання, застосування антибіотиків, дієтичні вподобання, урбанізація і забруднення повітря.
Гіпотеза епітеліального бар’єра
Уперше зв’язок між епітеліальним бар’єром і хронічними захворюваннями був встановлений на початку 1990-х років під час вивчення целіакії та запальних захворювань кишечнику. Пізніше цю причетність продемонстрували для астми, атопічного дерматиту, алергічного риносинуситу та ХА. Патофізіологічний механізм, що лежить в основі гіпотези епітеліального бар’єра, полягає в тому, що пошкоджений епітелій є схильним до проникнення бактерій і дисбіозу. Своєю чергою, бактеріальна транслокація спричиняє запалення прилеглих тканин, і це може мати дуже різні наслідки – від локальних патологій (приміром, атопічний дерматит) до хронічних метаболічних чи автоімунних захворювань, як-от цукровий діабет, ожиріння, нейродегенеративні захворювання. На додаток до патогенних бактерій і алергенів, існують численні «сучасні» фактори, які, з одного боку, пошкоджують епітелій і підвищують його проникність, а з іншого – в разі порушеного епітеліального бар’єра потрапляють всередину організму з непередбачуваними віддаленими наслідками. До таких факторів належать аніонні сурфактанти й детергенти, сигаретний дим, емульгатори в оброблених продуктах харчування, мікрочастинки пластику тощо.
Як працює епітеліальний бар’єр?
Існують три основні епітеліальні бар’єри – шкіра, дихальні шляхи і шлунково-кишковий тракт (ШКТ). Найважливішим є кишковий бар’єр, оскільки він має найбільшу площу – 250-300 м2 (приблизно як тенісний корт; як порівняти з 50-75 м2 для легеневого та 1,5-2 м2 для шкірного бар’єрів) і містить найбільшу кількість коменсальних бактерій.
Статичний епітеліальний бар’єр складається з кишкових епітеліальних клітин (КЕК), котрі взаємодіють одна з одною через складну багатошарову систему. В апікальному міжклітинному просторі КЕК білки щільних з’єднань утворюють навколоклітинні бар’єри та пори, які регулюють транспорт іонів і молекул. Ближче до базолатеральної сторони КЕК навколоклітинний транспорт обмежується адгезивними контактами, десмосомами та щілинними контактами.
Епітеліальні щільні з’єднання – це мультипротеїновий комплекс, що утворює вибірково проникний «замок» і слугує кордоном між апікальним і базальним відділами. Щільні з’єднання підтримують цілісність епітеліального бар’єра і водночас регулюють проникність іонів, нутрієнтів і води.
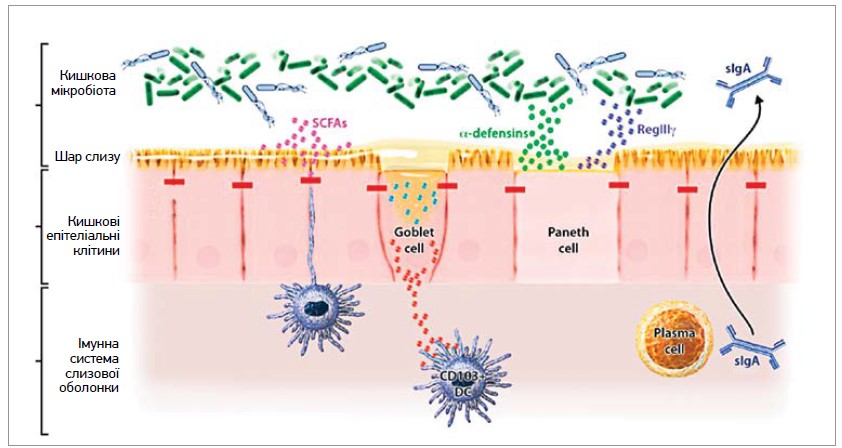
Динамічна частина кишкового бар’єра складається з мікрофлори, слизу, а також продуктів епітеліальних та імунних клітин, які секретуються у просвіт кишки (рис. 2). Кишкова мікробіота бере участь у метаболічних, нутритивних та імунологічних процесах макроорганізму, захищає від патогенів, сприяє розвитку, дозріванню та нормальній роботі моторної і сенсорної функцій ШКТ.
Рис. 2. Структура кишкового бар’єра (адаптовано за Samadi N. і співавт., 2018)
Зрештою кишковий епітелій укритий товстим шаром слизу, основною складовою якого є великі молекули глікопротеїнів. Слиз, що секретується келихоподібними клітинами, слугує важливим фізичним і біохімічним бар’єром, «пасткою» для шкідливих молекул і мікробів.
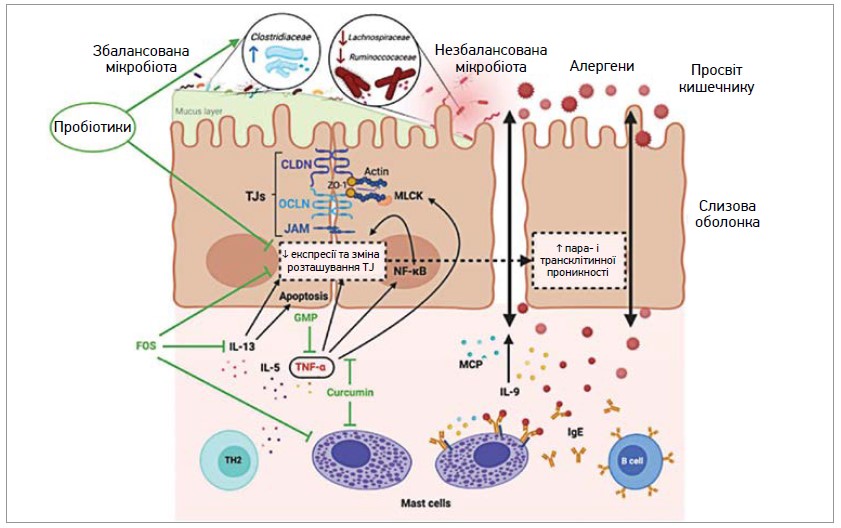
Щодо захворювань, пов’язаних із порушенням епітеліального бар’єра, зараз інтенсивно вивчаються патомеханізми атопічної патології. Зокрема, у низці досліджень продемонстрований зв’язок між підвищеною кишковою проникністю і ХА. Встановлено, що пацієнти з атопічними станами аномально реагують на харчові алергени. Системні симптоми ХА розвиваються залежно від типів імунних комплексів, які формуються у відповідь на антигени. Підвищена кишкова проникність в разі ХА дозволяє алергенам проходити крізь епітеліальний бар’єр і стимулювати підслизову імунну систему (рис. 3). Вивільнення цитокінів і медіаторів запалення ще більше посилює деградацію епітеліального бар’єра і формує хибне коло з подальшим підвищенням кишкової проникності.
Рис. 3. Підвищена кишкова проникність при ХА та модулювальні ефекти пробіотиків, пребіотиків і деяких компонентів їжі (адаптовано за Salinas E. і співавт., 2021)
Як можна посилити кишковий епітеліальний бар’єр?
Очевидним способом збереження цілісності кишкового епітеліального бар’єра є уникнення стимулів, які його порушують, утім, не всі вони є такими, що їх можливо модифікувати. Перелічимо лише деякі стимули, для яких в експериментальних і клінічних дослідженнях встановлений шкідливий влив на кишковий епітеліальний бар’єр: акролеїн (харчовий токсин), старіння, алкоголь, антациди, антибіотики, хіміотерапія, порушення циркадіанних ритмів, кортикостероїди, емульгатори, голодування, фруктоза, гліадин (білок пшениці), дієта з високим вмістом солі, жирів або вуглеводів, дієта з низьким вмістом клітковини, гіперглікемія, нестероїдні протизапальні препарати, психологічний стрес, куріння, підсолоджувачі, травма чи хірургічне втручання, вітамін С і т. д.
Цілісність кишкового епітеліального бар’єра безпосередньо пов’язана з кишковим мікробіомом, а саме його кількісним і якісним складом. У багатьох дослідженнях – на підтвердження гігієнічних гіпотез – встановлено, що оптимальному мікробіому сприяють природні пологи, грудне вигодовування, контакт із домашніми тваринами, наявність рідних братів чи сестер, збалансована дієта (достатнє вживання клітковини, ферментованих продуктів, домашня їжа), а також вживання пре- і пробіотиків.
Відповідно до гігієнічних гіпотез і гіпотези епітеліального бар’єра, серед відомих пробіотичних мікроорганізмів найперспективнішими для профілактики і лікування захворювань, пов’язаних із «дірявим кишечником», є бактерії роду Bacillus.
По-перше, ці бактерії широко представлені в ґрунті й інших природних середовищах, що робить їх складовою екологічного ландшафту, з яким людина історично взаємодіяла. Завдяки здатності утворювати спори Bacillus із високою імовірністю потрапляють в організм людини з водою і їжею в менш гігієнічних умовах, забезпечуючи постійний низькоінтенсивний вплив, який «навчає» імунну систему.
По-друге, рід Bacillus є дуже давнім, є докази того, що ці бактерії існують сотні мільйонів років, а отже, з огляду на довгостроковий вплив через ґрунт і їжу, еволюціонували разом із ссавцями і людиною.
Зрештою, в експериментальних і клінічних дослідженнях доведено, що пробіотики на основі Bacillus підвищують цілісність кишкового епітеліального бар’єра і є ефективними у веденні різноманітних гастроінтестинальних, метаболічних, інфекційних, автоімунних і алергічних захворювань.
Перспективним напрямом є використання суміші видів Bacillus – B. subtilis, B. amyloliquefaciens, B. licheniformis, B. pumilus та B. megaterium, що забезпечує комплексну стратегію підвищення цілісності кишкового епітеліального бар’єра. Завдяки дещо різним функціям кожен вид бактерій робить свій внесок у досягнення цієї мети. Так, B. subtilis виробляє коротколанцюгові жирні кислоти, які живлять слизову оболонку кишечнику і посилюють експресію білків щільних з’єднань, котрі закривають проміжки між епітеліальними клітинами. B. amyloliquefaciens підвищує вироблення муцину, зміцнюючи слизовий шар, який діє як перша лінія захисту від патогенів. B. licheniformis також підтримує слизовий бар’єр, але додає ще один рівень захисту, виробляючи речовини, які безпосередньо пригнічують патогенні мікроби. B. pumilus продукує молекули з антимікробними властивостями, що допомагає підтримувати збалансоване мікробне середовище. Зрештою, B. megaterium виробляє вітаміни групи В та амінокислоти, котрі сприяють відновленню клітин і нормальному функціонуванню слизової оболонки кишечнику.
За спільного використання ці види Bacillus можуть виявляти синергічні ефекти. Приміром, протизапальні властивості одного виду можуть бути посилені протимікробною дією іншого, що забезпечить стійкіший кишковий бар’єр. Подібним чином різні види можуть виробляти ширший спектр необхідних поживних речовин, забезпечуючи всебічну підтримку клітинам слизової оболонки кишечнику. Отже, комплексна дія цих п’яти видів Bacillus створює цілісний підхід до підтримки міцного кишкового епітеліального бар’єра, що не тільки покращує здоров’я кишечнику, а й дозволяє «побудувати стіну» на кордоні з численними хронічними хворобами.
Експертна думка
 На міжнародному конгресі «Треті наукові читання пам’яті професора А.С. Свінціцького «Внутрішня медицина: наука та практика», що відбувся 4-6 жовтня 2023 року у м. Києві, про зв’язок мікробіому кишечнику із захворюванням печінки розповіла заслужений лікар України, завідувачка гастроентерологічного відділення, науковий співробітник ДНУ «Центр інноваційних медичних технологій НАН України» (м. Київ) Олена Михайлівна Бака.
На міжнародному конгресі «Треті наукові читання пам’яті професора А.С. Свінціцького «Внутрішня медицина: наука та практика», що відбувся 4-6 жовтня 2023 року у м. Києві, про зв’язок мікробіому кишечнику із захворюванням печінки розповіла заслужений лікар України, завідувачка гастроентерологічного відділення, науковий співробітник ДНУ «Центр інноваційних медичних технологій НАН України» (м. Київ) Олена Михайлівна Бака.
Відомо, що змінений мікробом кишечнику чинить несприятливий вплив на багато органів і систем організму людини. Зокрема, він є одним з основних механізмів, спільних для низки захворювань печінки різної етіології. Цьому сприяють певні патофізіологічні процеси, загальні для багатьох захворювань печінки, до яких належать синдром надмірного бактеріального росту та дисбактеріоз кишечнику; дисфункція кишкового бар’єра й аномальна кишкова проникність; зміни первинного і вторинного профілів жовчних кислот; зміна мікробних метаболітів, спричинена дисбактеріозом кишечнику.
Загалом функціонування печінки та кишечнику знаходиться в тісному взаємозв’язку згідно осі «кишечник-печінка». З одного боку, продукти, що утворюються в кишечнику (метаболіти господаря та/або мікробіомів, мікроб-асоційовані молекулярні структури), транспортуються до печінки через ворітну вену, негативно впливаючи на її функцію, з іншого – печінка через жовчовивідний тракт транспортує до кишечнику солі жовчних кислот і антимікробні молекули (IgA, ангіогенін І), які регулюють кишковий мікробом. Важливу роль в описаному взаємозв’язку відіграє стан фізіологічного кишкового бар’єра. В нормі кишковий бар’єр відмежовує кишкову мікробіоту та не дозволяє проникати метаболітам мікроорганізмів до кровотоку. В разі розвитку запальних процесів проникність кишкового бар’єра підвищується, що сприяє транслокації мікробних метаболітів та їх посиленому надходженню до печінки. Останні провокують розвиток запальних процесів у печінці, що зумовлює із часом виникнення та подальше прогресування стеатозу, а також стеатогепатиту. Водночас спостерігається порушення синтезу жовчних кислот та їхнього регулювального впливу на кишковий мікробом, а прояви дисбіозу лише посилюються – механізм «хибного кола» замикається.
Коменсальні бактерії та пробіотики сприяють збереженню цілісності кишкового бар’єра, завдяки чому здатні запобігати транслокації мікробних метаболітів, захищаючи тим самим і печінку, тому сьогодні нормалізація мікрофлори кишечнику й відновлення цілісності кишкового бар’єра вважаються важливим напрямом профілактики і лікування захворювань печінки.
Із цією метою рекомендовано застосовувати пробіотичні препарати. Серед значної кількості засобів цієї групи на особливу увагу заслуговує Ремедіум, що містить унікальну комбінацію спор 5 видів Bacillus. Ці мікроорганізми разом із кишковою мікрофлорою здатні формувати складну тимчасову біоплівку з високою адгезією до слизової оболонки кишечнику, що забезпечує її надійний захист.
Підготував Олександр Гладкий
Медична газета «Здоров’я України 21 сторіччя» № 18 (554), 2023 р