28 жовтня, 2023
Вірусні пневмонії в дітей
 Епідеміологія позалікарняних пневмоній (ПП) на сучасному етапі характеризується тенденцією до зростання захворюваності та летальності в усьому світі. За даними Всесвітньої організації охорони здоров’я (ВООЗ), щорічно у світі діагностуються 155 млн випадків ПП серед дитячого населення. 29 вересня відбулися Сідельниковські читання – Всеукраїнська науково-практична конференція «Актуальні питання педіатрії», де виступила лікар-педіатр, дитячий алерголог, доцент кафедри педіатрії № 2 Національного медичного університету ім. О.О. Богомольця (м. Київ), кандидат медичних наук Вікторія Євгенівна Хоменко з доповіддю на тему «Вірусні пневмонії в дітей».
Епідеміологія позалікарняних пневмоній (ПП) на сучасному етапі характеризується тенденцією до зростання захворюваності та летальності в усьому світі. За даними Всесвітньої організації охорони здоров’я (ВООЗ), щорічно у світі діагностуються 155 млн випадків ПП серед дитячого населення. 29 вересня відбулися Сідельниковські читання – Всеукраїнська науково-практична конференція «Актуальні питання педіатрії», де виступила лікар-педіатр, дитячий алерголог, доцент кафедри педіатрії № 2 Національного медичного університету ім. О.О. Богомольця (м. Київ), кандидат медичних наук Вікторія Євгенівна Хоменко з доповіддю на тему «Вірусні пневмонії в дітей».
ПП залишається актуальною проблемою в педіатрії. В епоху зростання резистентності до антибіотиків обґрунтоване доказове лікування ПП у дитячому віці є особливо важливим. За наявності ознак вірусної етіології ПП (або за відсутності ознак бактеріальної) можна відмовитися від призначення антибактеріального лікарського засобу як першої лінії терапії або скасувати будь-яку вже розпочату протимікробну терапію. ПП діагностується приблизно у 20 з 1000 дітей першого року життя, у 34-40 з 1000 дітей дошкільного віку, в шкільному віці (5-9 років) її частота знижується до 20, а в підлітковому віці (9-15 років) – до 10 випадків на 1000 дітей. За статистикою Міністерства охорони здоров’я (МОЗ) України, на гострі ПП в Україні щорічно хворіють близько 80 тис. дітей. Пневмонія є частою причиною смерті дітей віком до 5 років у всьому світі. Щорічно від пневмонії у світі помирають близько 1,8 млн дітей. В Україні ПП у структурі дитячої летальності посідає третє місце після перинатальної патології та вроджених вад розвитку.
Етіологія
За даними різних авторів, у дітей молодшого віку від 50 до 75% ПП мають вірусну етіологію. Достовірних критеріїв діагностики вірусної пневмонії не існує, тому варто опиратися на сукупність даних (клінічні симптоми, вік, результати лабораторних обстежень, зокрема полімеразно-ланцюгової реакції (ПЛР), ультразвукового дослідження (УЗД) та рентгенографії). Вірусно-бактеріальну етіологію ПП визначали у 8,2-23% пацієнтів британські дослідники, у 28,2% – французькі, у 3% – швейцарські.
Щодо етіології, то в епідсезон 2018-2019 рр. 63% випадків були вірусного походження, 37% – іншого. У 2019-2020 рр. вірусне походження пневмоній відзначалося в 64,5% випадків, а 35,5% були зумовлені іншими причинами. У 2020-2021 рр. на вірусну пневмонію припадало 86%, 14% – на іншу етіологію. У 2021-2022 рр. 71,6% пневмоній мали вірусне походження, всі інші етіологічні чинники становили 28,4%. В епідсезоні 2022-2023 рр. вірусна пневмонія відзначалася в 77,7% випадків. Загалом у період із 2018 по 2023 р. вірусна етіологія ПП становила 72,6%. Етіологічний спектр збудників у разі вірусної пневмонії також значно коливався: в епідсезон 2018-2019 рр. переважали метапневмовірус, вірус грипу А, респіраторно-синцитіальний (РС) вірус, аденовірус, кір, аденовірус + вірус кору, неідентифіковані збудники; у 2019-2020 рр. – аденовірус, риновірус, віруси грипу А й парагрипу, РС-вірус, риновірус + вірус парагрипу; у 2020-2021 рр. – метапневмовірус, бокавірус, віруси грипу А й парагрипу, РС-вірус; у 2021-2022 рр. – РС-вірус, аденовірус, бокавірус, метапневмовірус, вірус грипу А; в останньому епідсезоні 2022-2023 рр. вагому роль у розвитку пневмонії відіграли риновірус, РС-вірус, вірус грипу А, аденовірус, метапневмовірус, вірус парагрипу та ін.
У міжепідемічний період у 2019 р. серед чинників ПП відзначалися вірус парагрипу, РС-вірус, M. pneumoniae, C. pneumoniae тощо. У 2021 р. було виявлено вірус парагрипу, аденовірус, вірус парагрипу + РС-вірус, риновірус, SARS-CoV‑2, C. pneumoniae, неідентифіковані віруси та бактерії. У ході порівняння пацієнтів із вірусною пневмонією та бактеріальною з’ясувалося, що серед дітей із вірусними пневмоніями щеплених пневмококовою вакциною було майже в 3 рази більше.
Віруси зумовлюють розвиток пневмонії в 14-35% випадків. Пневмонії вірусної етіології найчастіше трапляються в дітей до 5 років. РС-вірус є найчастішою причиною пневмонії в дітей до 3 років. У молодших вікових групах етіологічним чинником можуть виступати віруси парагрипу, грипу, аденовірус. Значна кількість захворювань на пневмонію зумовлена змішаною інфекцією (8-40%). Виникнення, розвиток, перебіг і наслідки пневмонії залежать від вірулентних властивостей збудника та від ступеня імунної реакції макроорганізму на інфекцію. У патогенезі пневмонії розрізняють декілька послідовних фаз розвитку патологічного процесу.
Діагностика
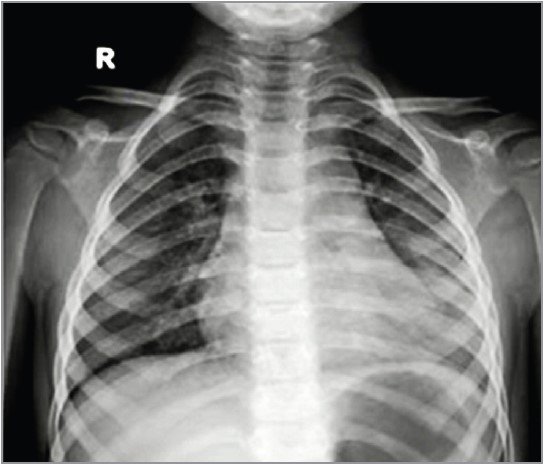
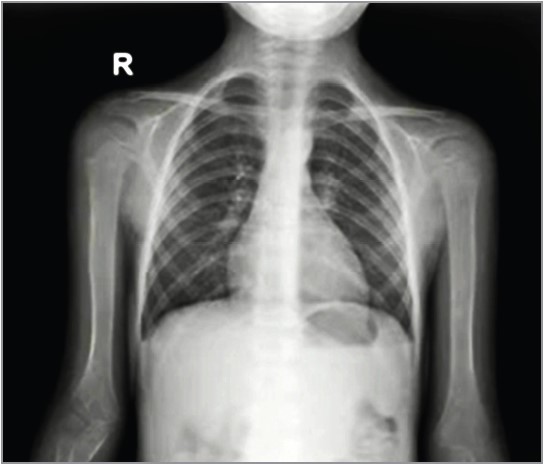
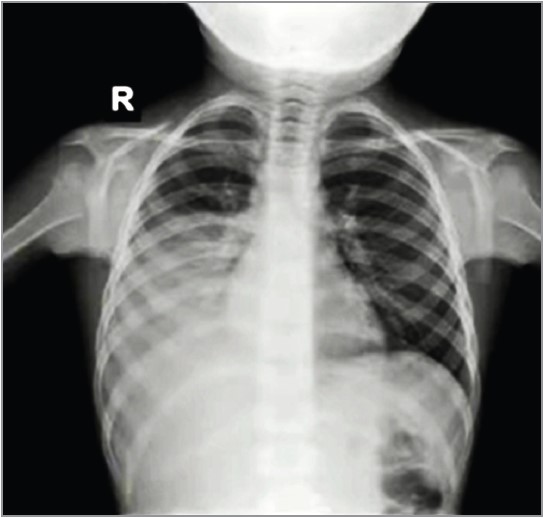
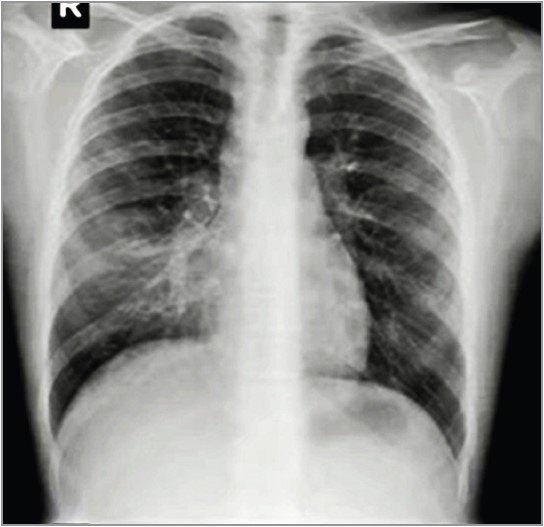
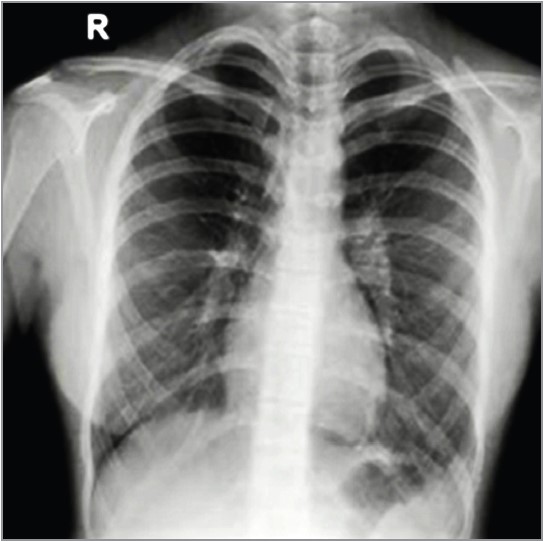
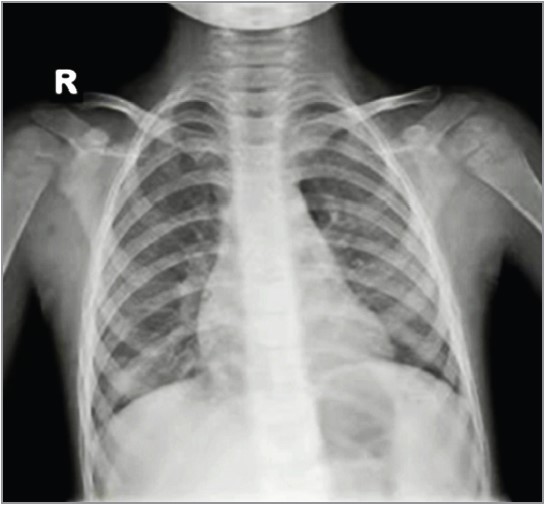
Клінічними симптомами ПП є кашель, тахіпное, лихоманка, локальні хрипи, асиметрія або зміна аускультативних даних, а також показники пульсоксиметрії. Рентгенографію було виконано в 107 пацієнтів (клінічна настанова МОЗ України, настанови США та Великої Британії не рекомендують проводити рентгенологічне обстеження за нетяжкої ПП). Відзначалися характерні інфільтративні зміни, вогнищеві або сегментарні, на тлі посилення легеневого малюнка з ущільненим коренем через набряклі прикореневі лімфовузли (рис. 1, 2). За вогнищевої пневмонії також виявляється гомогенна інфільтративна тінь унаслідок сумації окремих дрібних вогнищ. Дітям із клінічними ознаками пневмонії рекомендується виконувати рентгенографію органів грудної клітки (ОГК), коли клінічні результати є неоднозначними, підозрюються ускладнення, як-от плевральний випіт, або пневмонія є тривалою й не реагує на протимікробні препарати (рис. 3, 4). Рентгенографія ОГК є необов’язковою за неускладненої ПП у разі лікування в амбулаторних умовах. Рентгенографія ОГК у двох проєкціях (задньопередній і бічній) має бути проведена у хворих із підозрюваною або документованою гіпоксемією чи значним респіраторним дистресом, а також за підозри на ускладнений перебіг пневмонії (рис. 5, 6). Повторна рентгенографія ОГК має бути виконана тільки за відсутності позитивної динаміки від антибактеріальної терапії протягом 48-72 год, а також за підозри на розвиток ускладнень. Повторну рентгенографію ОГК потрібно виконати через 4-6 тиж після перенесеної пневмонії хворим із рецидивною пневмонією, а також за підозри на анатомічні аномалії або аспірації стороннього тіла.
Рис. 1. Рентгенограма ОГК хлопчика 4 років із риновірусом і пневмококовим щепленням, без антибіотикотерапії
Рис. 2. Рентгенограма ОГК хлопчика 6 років з аденовірусом, без пневмококового щеплення, з антибіотикотерапією
Рис. 3. Рентгенограма ОГК хлопчика 9 років із правобічною лобарною пневмонією, правобічним плевритом, без щеплення
Рис. 4. Рентгенограма ОГК дівчинки 14 років із Mycoplasma pneumoniae
Рис. 5. Рентгенограма ОГК дівчинки 15 років із діагностованою Mycoplasma pneumoniae після 4-денного лікування антибіотиками цефалоспоринової групи, без позитивної динаміки
Рис. 6. Рентгенограма ОГК хлопчика 6 років із РС-вірусом і щепленням Превенаром, без антибіотикотерапії
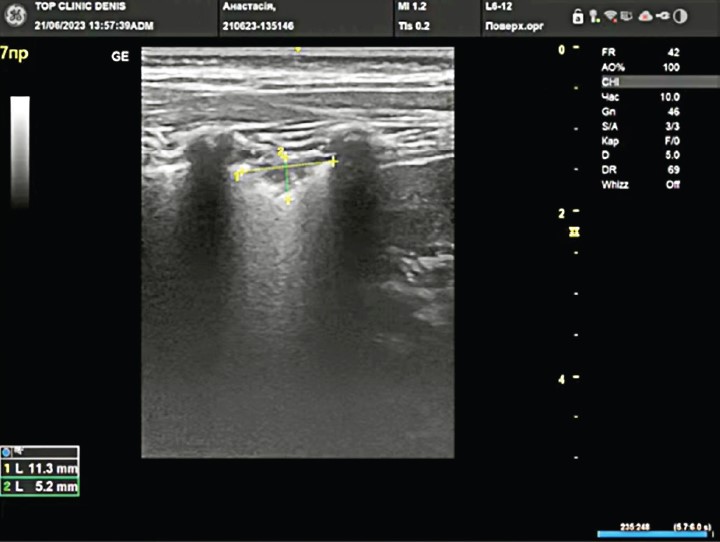
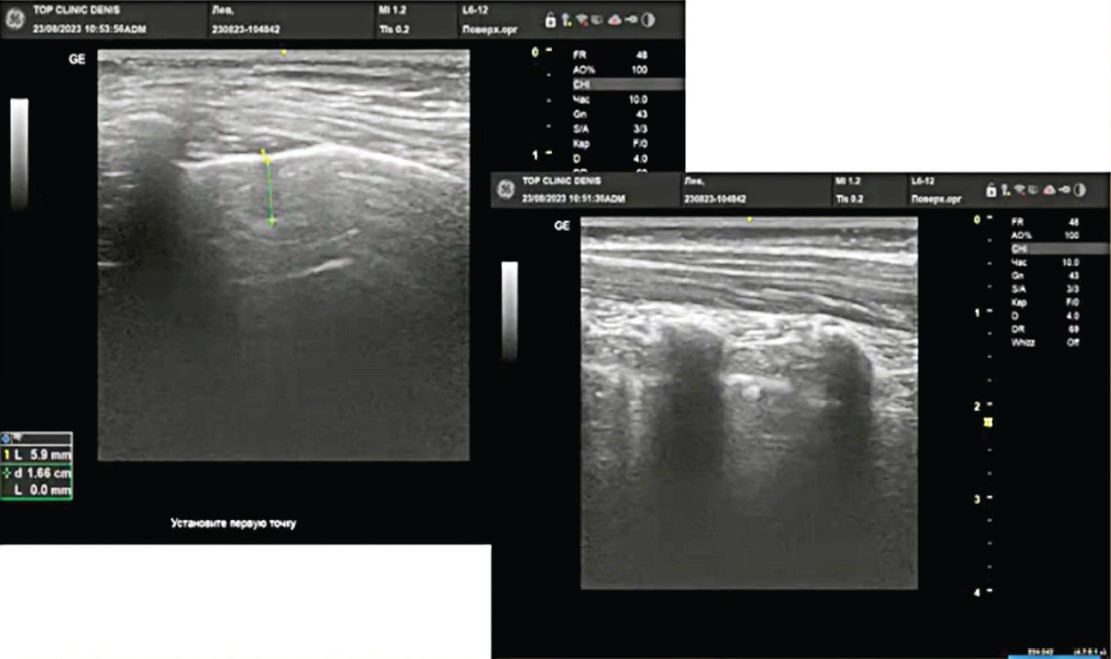
УЗД легень було виконано 29 дітям. Чутливість і специфічність сонографії є вищою, ніж рентгенографії (але для пневмонічних уражень, що досягають плевральної лінії, 90% – субплевральні консолідації) (рис. 7). Вірусну пневмонію діагностували в 137 пацієнтів (72,6%) із ПП з характерною клінічною картиною (початок із симптомів гострої респіраторної вірусної інфекції, часто – бронхообструктивний синдром); із незміненим аналізом крові; визначеним методом ПЛР вірусом; характерними рентгенологічними симптомами (білатеральні інтерстиційні інфільтрати, локальне посилення легеневого малюнка з перибронхіальною інфільтрацією); УЗ-ознаками (локальне або дифузне потовщення субплевральних інтерлобулярних септ – В-лінії – маркери інтерстиційного набряку, альвеолярна консолідація – полісегментарна двобічна, аваскулярність) (рис. 8). Перше УЗД легень і плевральних порожнин доцільно проводити дітям із тяжкими пневмоніями та плевропневмонією відразу при надходженні до стаціонара, безпосередньо після виконання стандартного рентгенологічного дослідження легень у двох проєкціях. У період реконвалесценції при формуванні фібринотораксу проводити ехографічне дослідження легень доцільно 1 раз на 10 днів.
Рис. 7. Сонограма дівчинки 2 років із ПП і повним щепленням, ПЛР – парагрип 3 типу, не отримувала антибіотиків. Візуалізовано ділянку консолідації
Рис. 8. Сонограма легень хлопчика віком 2 роки 2 міс із такими симптомами: температура тіла – 38,2 ºC, нежить, кашель; під час госпіталізації – тахіпное, ослаблене дихання над правою легенею, SaO2 – 92-93%, бронхообструктивний синдром, аналіз крові в нормі. Щеплений за календарем ВООЗ. В анамнезі за 1,5 міс – 10-денна терапія аугментином бактеріального бронхіту. Лікування антипіретиками, аерозольна терапія з Беродуалом і Пульмікортом, киснева підтримка в першу добу
Результати досліджень свідчать, що комплексне УЗД є методом вибору для оцінки патологічних змін у легенях і плевральних порожнинах у дітей, при цьому показники діагностичної ефективності цього методу при пневмоніях такі: чутливість – 93,4-98%, специфічність – 80-97,7%.
Метод ПЛР дає змогу ідентифікувати віруси у 80% дітей із пневмонією та визначати атипову флору. Зважаючи на ризики ускладнень, інвазивні методи діагностики (прямий забір легеневої тканини, бронхоскопія) використовують в окремих випадках у тяжких пацієнтів. Визначення бактеріальних культур мокротиння є неточним і складним методом дослідження в педіатрії. Визначення антигенів до пневмокока в сечі – неточний метод, спостерігається високий рівень хибнопозитивних результатів у дітей.
Мультиплексне ПЛР-тестування носоглоткового слизу було проведено в 116 дітей із пневмонією: людський метапневмовірус виявлено у 20 випадках, РС-вірус – у 29, вірус парагрипу – в 14, аденовірус – у 21, риновірус – у 9, людський бокавірус – у 4, коронавірус – 0, M. pneumoniae – у 18, C. pneumoniae – у 12 (у 9 дітей – підтвердження сероконверсією IgG). У 12 дітей – грип А (швидкий тест). Кір був причиною пневмонії у 2 дітей (2018 р.). Пневмонію виявили в 3 дітей серед 98 із позитивними результатами на РНК й антиген SARS-CoV‑2.
Висновки
У результаті аналізу етіологічних чинників ПП можна стверджувати, що ПЛР-тестування та сонографія допомагають у діагностиці вірусних пневмоній. В етіологічному спектрі ПП переважають віруси (РС-вірус, аденовірус, метапневмовірус). Рік у рік змінюється спектр вірусних збудників і відзначається зростання частки вірусних пневмоній. Завдяки з’ясуванню вірусної етіології пневмонії в амбулаторних пацієнтів було можливим не застосовувати антибіотики за умови повного щеплення та регулярного спостереження. Визначення атипових збудників ПП дає змогу призначити адекватну антибактеріальну терапію та є необхідним для сповільнення росту антибіотикорезистентності. Серед вакцинованих проти пневмококової інфекції відсоток бактеріальних пневмоній є нижчим.
Підготувала Ольга Забродська
Медична газета «Здоров’я України 21 сторіччя» № 18 (554), 2023 р