21 листопада, 2023
«Плавник акули» на ЕКГ як предиктор летального наслідку
26 серпня відбулася Всеукраїнська науково-практична онлайн-конференція «Нове про головне: кардіологічні алгоритми у коморбідних хворих». Із цікавими доповідями, розрахованими передусім на лікарів-практиків терапевтичних напрямів (лікарі загальної практики, кардіологи, терапевти, ендокринологи, неврологи), виступили провідні українські фахівці. Жвавий відгук аудиторії викликала доповідь доцента кафедри терапевтичних дисциплін і сімейної медицини факультету післядипломної освіти Вінницького національного медичного університету ім. М.І. Пирогова, кандидата медичних наук Юлії Вікторівни Мазур, присвячена нетиповим змінам на електрокардіограмі (ЕКГ) у пацієнтів із гострим коронарним синдромом (ГКС).
 Доповідачка зазначила, що в пацієнтів із гострим болем у грудній клітці та підозрою на ГКС дуже часто виявляють інші захворювання. Ще 2001 року група американських дослідників опублікувала результати дослідження, метою якого було визначити, в якої частки пацієнтів, госпіталізованих із підозрою на гострий інфаркт міокарда (ГІМ), дійсно верифікують гостру оклюзію коронарних артерій (Brady W.J. et al., 2001). Виявилося, що серед усіх пацієнтів, госпіталізованих із підозрою на ГІМ, це захворювання було підтверджено за допомогою електрофізіологічних методів діагностики лише в 15% випадків. У 85% пацієнтів реєструвалися такі захворювання та стани, як гіпертрофія лівого шлуночка (25%), блокада лівої ніжки пучка Гіса (15%), доброякісна рання реполяризація (12%), блокада правої ніжки пучка Гіса (5%), аневризма лівого шлуночка (3%), гострий перикардит (1%), підйом сегмента ST невизначеної етіології (17%) та ін.
Доповідачка зазначила, що в пацієнтів із гострим болем у грудній клітці та підозрою на ГКС дуже часто виявляють інші захворювання. Ще 2001 року група американських дослідників опублікувала результати дослідження, метою якого було визначити, в якої частки пацієнтів, госпіталізованих із підозрою на гострий інфаркт міокарда (ГІМ), дійсно верифікують гостру оклюзію коронарних артерій (Brady W.J. et al., 2001). Виявилося, що серед усіх пацієнтів, госпіталізованих із підозрою на ГІМ, це захворювання було підтверджено за допомогою електрофізіологічних методів діагностики лише в 15% випадків. У 85% пацієнтів реєструвалися такі захворювання та стани, як гіпертрофія лівого шлуночка (25%), блокада лівої ніжки пучка Гіса (15%), доброякісна рання реполяризація (12%), блокада правої ніжки пучка Гіса (5%), аневризма лівого шлуночка (3%), гострий перикардит (1%), підйом сегмента ST невизначеної етіології (17%) та ін.
Як гіпо-, так і гіпердіагностика ГІМ може мати дуже сумні наслідки. Зокрема, близько 25% усіх випадків NSTEMI (ГКС без елевації сегмента ST) мають хибнонегативні діагностичні висновки. На практиці це означає пропуски оклюзій коронарних артерій, несвоєчасне проведення реперфузії, що призводить до 2-разового підвищення рівня смертності. Серед них близько половини випадків становлять так звані нерозпізнані еквіваленти STEMI.
Від 15 до 35% установлених випадків STEMI мають хибнопозитивні результати. Гіпердіагностика STEMI теж має свої негативні наслідки, оскільки асоціюється з ризиками ятрогенної шкоди та зайвою витратою ресурсів.
Сьогодні парадигма ГІМ зазнала суттєвих змін. Передусім підкреслюється значення основної патології/субстрату – оклюзії коронарної артерії, а не сурогатної ознаки – елевації сегмента ST. Оклюзійний інфаркт міокарда визначають як гостру коронарну оклюзію або субоклюзію з недостатнім колатеральним кровообігом, коли без екстреної катетеризації та своєчасної реперфузії міокард зазнає неминучого некрозу. Пацієнти з ГІМ (єдині, хто отримує користь від екстреної реперфузійної терапії) можуть мати або не мати типових ознак ішемічного пошкодження міокарда у вигляді підйому сегмента ST на ЕКГ.
До типових електрофізіологічних ознак порушення реґіонарного кровотоку відносять такі:
- поява елевації сегмента ST ≥2 мм у суміжних відведеннях (≥1 мм у всіх відведеннях, окрім V2 та V3; ≥2,5 мм у V2 та V3 у чоловіків віком менш як 40 років; ≥2 мм у V2 та V3 у чоловіків віком понад 40 років; ≥1,5 мм у V2 та V3 у жінок незалежно від віку);
- патологічний зубець Q;
- зміни зубця Т (широкий або «-»);
- реципрокна депресія ST (70% передніх ІМ супроводжуються реципрокною депресією у ІІ, ІІІ й aVF);
- амплітуда ST або Т щонайменше в одному відведенні може дорівнювати або перевищувати амплітуду QRS.
Нерідко трапляються й нетипові зміни на ЕКГ, які виникають у разі гострої оклюзії, зокрема ЕКГ-патерн «плавник акули».
«Плавник акули» є смертоносною знахідкою на ЕКГ, про яку Ви повинні знати!
Розгляньмо декілька таких записів ЕКГ у пацієнтів із підозрою на ГКС.
Клінічний випадок № 1
75-річний чоловік раптово впав через зупинку серця під час шопінгу в супермаркеті з дружиною. Свідки події, що пройшли медичну підготовку, почали відразу виконувати серцево-легеневу реанімацію та викликали швидку допомогу. Персонал швидкої виявив у чоловіка фібриляцію шлуночків. До прибуття в клініку було проведено інкубацію та тричі виконано розряд дефібрилятора, після чого почав реєструватися повільний ідіовентрикулярний ритм без пульсу.
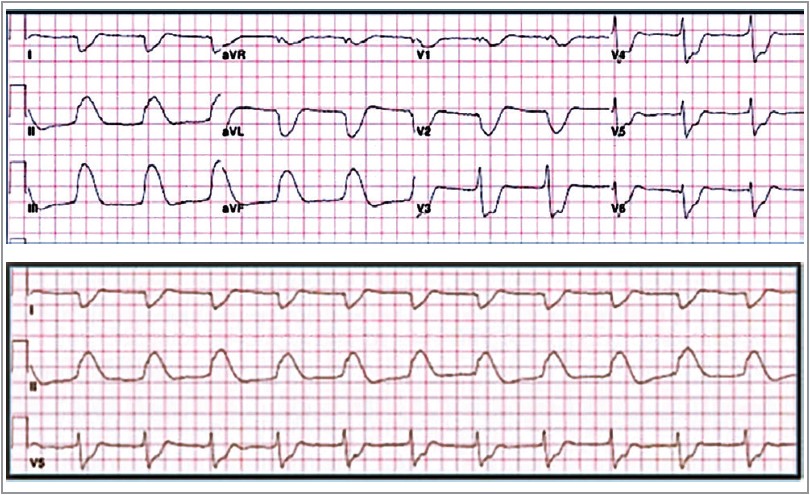
Приліжкова ехокардіографія показала зменшення фракції викиду на тлі зниженої кінетики міокарда. Після інфузії вазопресорів, бікарбонату, реполяризувальної суміші та відновлення власної гемодинаміки було проведено запис стандартної ЕКГ (рис. 1).
Рис. 1. Стандартна ЕКГ після інфузії вазопресорів, бікарбонату, реполяризувальної суміші та відновлення гемодинаміки
Помітно широкі шлуночкові комплекси в усіх відведеннях, зубець Р не верифікується. Було зроблено висновок, що пацієнт має прискорений ідіовентрикулярний ритм. Чи насправді це так?
Найперше впадають в око дуже широкі комплекси QRS. У нормі їх ширина становить 0,1-0,11 мс за швидкості запису 25 мм/хв. У нашому випадку їхня ширина дорівнює 0,42, що в 4 рази перевищує норму. Отже, маємо широкі регулярні комплекси QRS із частотою близько 65/хв.
У разі комплексів QRS такої ширини передусім слід подумати про токсичний вплив (передозування трициклічними антидепресантами або електролітні порушення, наприклад гіперкаліємія). Насправді це не широкі комплекси QRS, а їх комбінація із сегментом ST, що має виражений підйом над ізолінією.
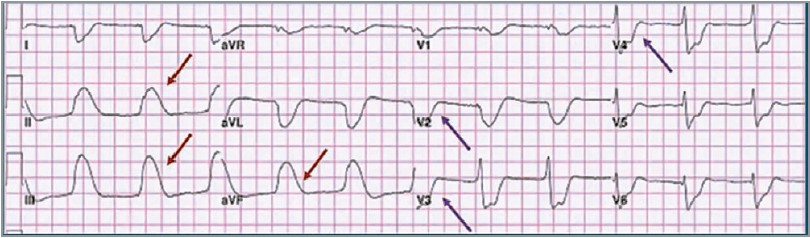
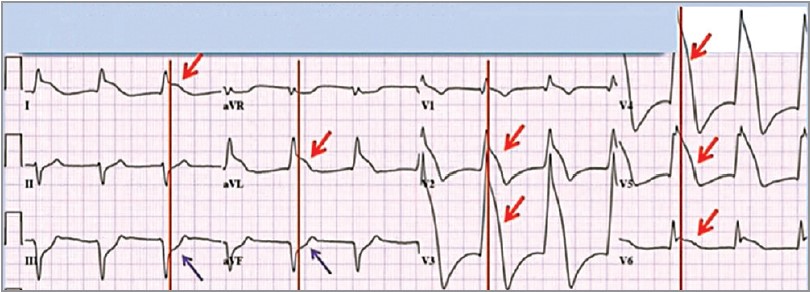
Отже, маємо вузловий ритм із вираженою елевацією ST у відведеннях ІІ, ІІІ й aVF (червоні стрілки) з масивною реципрокною депресією ST у відведеннях І, aVL і грудних відведеннях (фіолетові стрілки) (рис. 2). Також спостерігається депресія ST у перикардіальних відведеннях, максимально виражена у відведеннях V2-V4, що може свідчити про залучення задньої стінки. Можна зробити висновок, що на цій ЕКГ спостерігається картина широкого нижньозаднього ІМ із підйомом сегмента ST, можливо, з інфарктом правого шлуночка.
Рис. 2. ЕКГ-ознаки широкого нижньозаднього ІМ із підйомом сегмента ST
Перед тим як робити остаточні висновки, потрібно уважно перевірити, чи дійсно всі комплекси QRS розширені в усіх відведеннях. Ключем до розуміння того, що ці комплекси є вираженим відхиленням ST, є визначення закінчення QRS. Проблема в тому, що при такій унікальній морфології ГКС комплекс QRS і сегмент ST зливаються в результаті екстремального відхилення сегмента ST і стають ледь помітними. Слід пам’ятати: якщо ви можете знайти закінчення QRS в одному відведенні, то можете знайти його в будь-яких інших відведеннях.
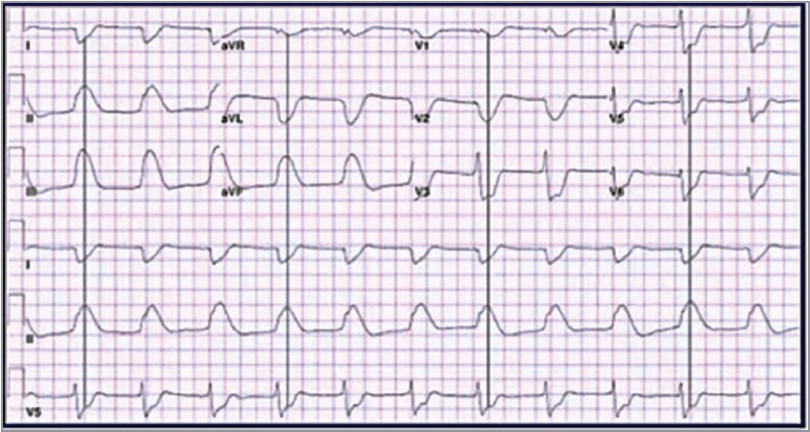
Спочатку потрібно переглянути всі 12 відведень і знайти те, де найчіткіше вимальовується закінчення комплексу QRS. У нашому випадку це відведення V5, яке найкраще демонструє початок і закінчення QRS. Оскільки всі відведення записуються синхронно, то все, що нам потрібно зробити, – просто намалювати вертикальну лінію (точки J) у V5, що дасть змогу знайти ту саму точку в будь-якому іншому відведенні. Та сама ЕКГ із вертикальними лініями, проведеними з точки J, матиме такий вигляд (рис. 3).
Рис. 3. Розміщення комплексів QRS у різних відведеннях відносно вертикалі
Якщо спочатку визначити межі QRS у V5 і V4, а потім перенести їх на широкі шлуночкові комплекси, можна зрозуміти, що тут є виражена елевація сегмента ST (позначено фіолетовим кольором) і його виражена реципрокна депресія (червоні стрілки) (рис. 4).
Рис. 4. ЕКГ-патерн «плавник акули» – елевація ST і реципрокна депресія ST
Команда кардіологів не була знайома з подібними змінами на ЕКГ, тому версія про гіперкаліємію продовжувала залишатися робочою гіпотезою. Пацієнту через гастральний зонд було введено аспірин і тикагрелор. Після екстреного аналізу крові на електроліти концентрація калію виявилася в межах фізіологічних значень. Незважаючи на нормальний результат лабораторного дослідження, кардіологи продовжували розглядати гіперкаліємію як причину виявлених порушень, тому проведення коронароангіографії відтерміновувалося (варто зазначити, що лабораторії нерідко дають помилкове підвищення рівня К+ у зв’язку з гемолізом зразка, тоді як помилкове визначення нормального рівня К+ є надзвичайною рідкістю). Пацієнту ввели кілька доз кальцію, інсуліну, глюкози та кілька ампул бікарбонату натрію без будь-якої відповіді чи покращення стану. Згодом розвинулася брадикардія й було прийнято рішення розпочати трансвенозну електрокардіостимуляцію.
У ході встановлення електрода виникла повторна зупинка серця, після чого було проведено заходи серцево-легеневої реанімації до відновлення самостійного кровообігу та перфузії. Враховуючи стан шоку, що не усувався, зрештою було вирішено виконати ангіографію. Дослідження виявило повну тромботичну оклюзію правої коронарної артерії. Під час спроб відкрити та стентувати артерію в пацієнта знову виникла зупинка серця. На жаль, цього разу реанімувати пацієнта не змогли.
Якщо на ЕКГ ми бачимо елевацію та депресію сегмента ST, то оклюзія там, де елевація!
Клінічний випадок № 2
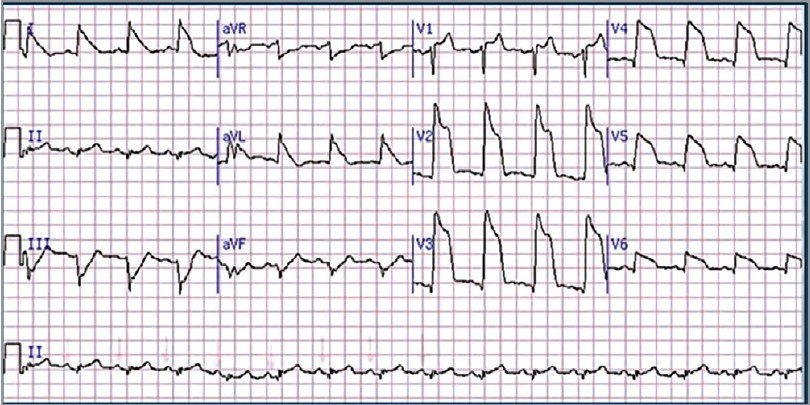
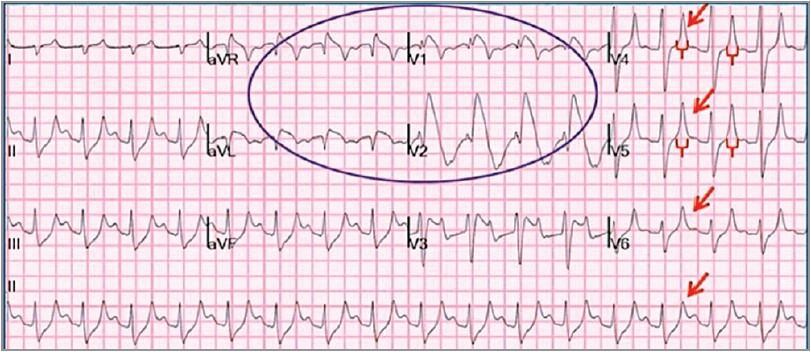
На цій ЕКГ присутні широкі шлуночкові комплекси QRS і синусовий ритм. Якщо уважно розглянути всі відведення, то можна помітити, що у відведенні V1 шлуночкові комплекси вузькі (рис. 5).
Рис. 5. Широкі шлуночкові комплекси QRS і синусовий ритм на ЕКГ
Оскільки всі відведення записуються одночасно, ми можемо провести умовні лінії початку та закінчення комплексу QRS, порівнявши їх з іншими відведеннями. Можна помітити, що широкі шлуночкові комплекси насправді є комплексами QRS, які зливаються з вираженою елевацією сегмента SТ. На нижній частині ЕКГ є виражена реципрокна депресія сегмента SТ, що формує на ЕКГ відповідний патерн «плавника акули» (рис. 6). За результатами ангіокоронарографії було підтверджено повну оклюзію передньої міжшлуночкової гілки.
Рис. 6. ЕКГ-патерн «плавник акули»
Клінічний випадок № 3
На ЕКГ відзначаються широкі шлуночкові комплекси, проте у ІІ стандартному відведенні ці комплекси вузькі. Ритм не синусовий (прискорений, ідіовентрикулярний). Згаданим вище методом знаходимо межі комплексів QRS. Варто звернути увагу на виражену елевацію сегмента SТ (червоні стрілки) та його реципрокну депресію (фіолетові стрілки), тобто спостерігається «плавник акули» (рис. 7).
Рис. 7. ЕКГ-патерн «плавник акули»
Ще раз про диференційну діагностику
Якщо шлуночкові комплекси широкі, а ритм не синусовий, насамперед слід подумати про гіперкаліємію. Утім, особливістю ЕКГ за гіперкаліємії є високий шпилеподібний зубець Т з вузькою основою (червоні стрілки) в грудних відведеннях (рис. 8). У пацієнтів із ГКС такої графіки зубця Т ми зазвичай не виявимо.
Рис. 8. Особливості зубця Т за гіперкаліємії
Клінічний випадок № 4
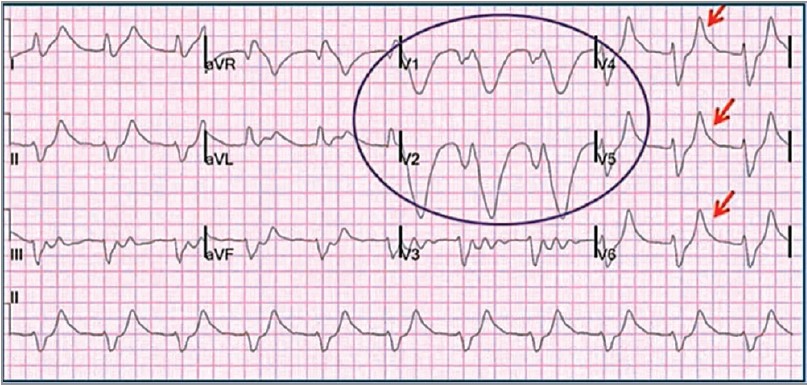
Спостерігається ЕКГ-патерн «гойдалка, що лякає» в правих прекардіальних відведеннях (обведено фіолетовим). Однак у відведеннях V4-V6 відзначаються високі зубці Т (червоні стрілки), що свідчать про гіперкаліємію (рис. 9). Слід пам’ятати: високий зубець Т може траплятися й за ГКС, тому потрібно вміти розпізнавати, чи високий зубець Т є наслідком гіперкаліємії, чи він має коронарне походження. При гіперкаліємії зубець Т високий і вузький (нагадує за формою Ейфелеву вежу). При гострому коронарному синдромі високий зубець Т матиме заокруглену верхівку та широку основу (як Собор святого Петра у Ватикані).
Рис. 9. Особливості ЕКГ за гіперкаліємії
Де пошкодження, а де реципрокність?
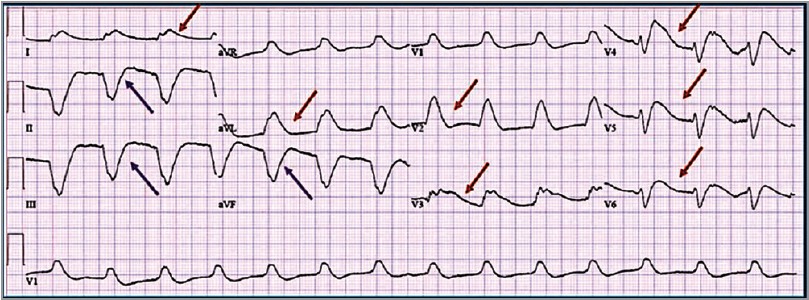
Пошкодження локалізується саме в тих відведеннях, де є елевація сегмента SТ. У нашому випадку це відведення І, aVL, V2-V6 (червоні стрілки). Тобто ця ЕКГ свідчить про наявність гострого широкого передньобічного ІМ. Відповідно, реципрокність сегмента SТ виникає на протилежній задній стінці міокарда (рис. 10).
Рис. 10. Локалізація ішемії за ЕКГ-патерну «плавник акули»
Клінічний випадок № 5
Наступна ЕКГ схожа на попередню. Є елевація сегмента SТ (тобто пошкодження) у відведенні І, aVL і в грудних відведеннях (червоні стрілки). У цьому випадку маємо передньобічну локалізацію гострого ІМ (рис. 11).
Рис. 11. Локалізація ішемії за ЕКГ-патерну «плавник акули»
Клінічний випадок № 6
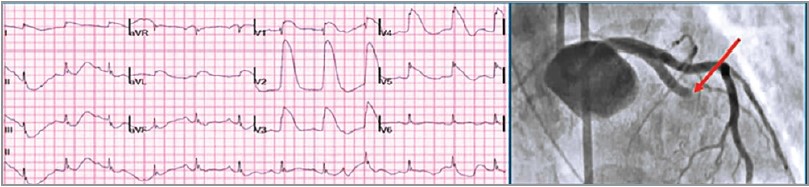
На ЕКГ пацієнта спостерігається виражена елевація сегмента SТ у грудних відведеннях. Проведена ангіокоронарографія свідчить про повну оклюзію передньої міжшлуночкової гілки лівої коронарної артерії (червона стрілка) (рис. 12).
Рис. 12. ЕКГ-ознаки оклюзії передньої міжшлуночкової гілки лівої коронарної артерії
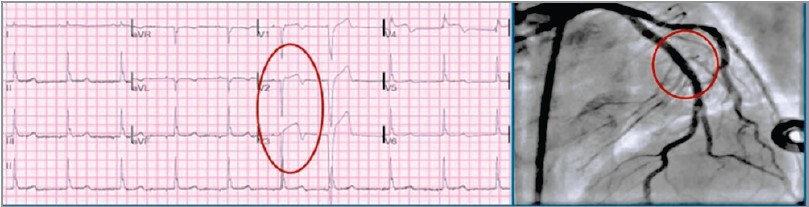
Після проведення реперфузії (стентування) на ЕКГ спостерігаються ранні ознаки реперфузії: зменшення елевації сегмента SТ, а також інверсія зубця Т у грудних відведеннях (обведення червоним) (рис. 13). Про відновлення кровотоку свідчать і результати ангіокоронарографії (рис. 13).
Рис. 13. Ранні ознаки реперфузії на ЕКГ та ангіокоронарографії
Підсумовуючи доповідь, Ю.В. Мазур іще раз наголосила, що ЕКГ у разі гострої оклюзії коронарного русла може бути нетиповою. Причиною виникнення патерну «плавник акули» на ЕКГ є гостра оклюзія магістральних коронарних артерій (або пошкодження міокарда в пацієнта з клінічною смертю), що призводить до кардіогенного шоку, фатальних аритмій і раптової смерті. Щоби правильно інтерпретувати ці зміни, потрібно ретельно вивчати кожне відведення та зіставляти отримані результати з даними інших досліджень (ехокардіографія, коронароангіографія). Лише вчасна допомога (екстрена реперфузія) дає шанс зберегти таким пацієнтам життя.
Підготував В’ячеслав Килимчук
Медична газета «Здоров’я України 21 сторіччя» № 19 (555), 2023 р