6 лютого, 2024
Управління ризиками від первинної до вторинної профілактики серцево-судинних захворювань
За матеріалами V Конференції «Ліпідної школи Асіно» (27 листопада 2023 р.)
Наприкінці листопада поточного року у форматі прямого ефіру відбулася V Конференція «Ліпідної школи Асіно», під час якої провідні українські науковці мали змогу розглянути актуальні питання первинної та вторинної профілактики серцево-судинних захворювань (ССЗ), сучасні підходи до лікування гіперхолестеринемії та інноваційні фармацевтичні технології.
Новини статинотерапії: сучасний погляд на застосування статинів
Завідувачка кафедри кардіології, лабораторної та функціональної діагностики Харківського національного університету імені В.Н. Каразіна, д.мед.н., професорка Віра Йосипівна Целуйко.
 До появи статинів жоден із представників класів гіполіпідемічних препаратів не мав впливу на прогноз ССЗ. Усе змінилось 29 років тому, коли в рандомізованому дослідженні зниження рівня холестерину у 4444 пацієнтів з ішемічною хворобою серця (ІХС) (скандинавське дослідження виживаності, симвастатин) було доведено, що вплив на ліпідний обмін забезпечує поліпшення прогнозу (Group SSSS, 1994).
До появи статинів жоден із представників класів гіполіпідемічних препаратів не мав впливу на прогноз ССЗ. Усе змінилось 29 років тому, коли в рандомізованому дослідженні зниження рівня холестерину у 4444 пацієнтів з ішемічною хворобою серця (ІХС) (скандинавське дослідження виживаності, симвастатин) було доведено, що вплив на ліпідний обмін забезпечує поліпшення прогнозу (Group SSSS, 1994).
Статини є не лише гіполіпідемічними, а й антиатеросклеротичними препаратами, які поліпшують прогноз. Вони мають плейотропні ефекти, зокрема протизапальний, а також пригнічують апоптоз, гіпертрофію, оксидативний стрес тощо. Власне, за минулі 30 років погляд на використання статинів суттєво змінився: від застосування виключно у хворих на ІХС із гіперхолестеринемією до призначення всім пацієнтам із ІХС незалежно від рівня холестерину (ХС).
Наступним кроком було призначення статинів усім пацієнтам з атеросклеротичним ураженням будь-якої локалізації, незалежно від ІХС. Сьогодні статини є базовим лікуванням. До того ж поява нових препаратів, які чинять ефективний вплив на показники ліпідного обміну, своєю чергою, змінила погляд фахівців на цільові рівні ХС ліпопротеїнів низької щільності (ЛПНЩ). Зокрема, для здорових осіб це 2,2 ммоль/л; хворих високого ризику – 1,8 ммоль/л; з атеросклерозом – 1,4 ммоль/л; з атеросклерозом екстремально високого ризику – 1,0 ммоль/л.
Отже, кожен наступний крок у розумінні ролі статинів призводив до агресивнішої терапії та застосування вищих доз із досягненням цільового рівня ХС ЛПНЩ – що нижче, то краще. Навіть у розвинених країнах, зокрема у США, попри те, що частка осіб, які приймають статини для контролю рівня ХС у крові для профілактики або зменшення ризику серцево-судинних подій, значно зросла, простежуються неоптимальні тенденції призначення високоінтенсивних статинів, хоча відомо, що приймання статинів у високих дозах максимізує результати лікування.
За даними шведського реєстру хворих з артеріальною гіпертензією (АГ) (n=13 191), первинна профілактика за допомогою статинів на етапі первинної медичної допомоги була пов’язана зі зниженням ризику смертності від усіх причин, серцево-судинних захворювань (ССЗ), а у жінок також із меншим ризиком інфаркту міокарда (ІМ) (Andersson et al., 2023).
Щодо впливу статинів на рівень артеріального тиску (АТ), то дані метааналізу рандомізованих контрольованих досліджень (РКД) продемонстрували, що використання статинів сприяло зниженню як систолічного АТ (САТ), так і діастолічного АТ (ДАТ) (Liu et al., 2023).
Крім того, було встановлено, що гіпотензивні ефекти застосування статинів не залежать від їх здатності знижувати рівень ХС ЛПНЩ. Загалом незначний антигіпертензивний ефект статинотерапії може сприяти зниженню ризику ССЗ.
Це може бути клінічно значущим у пацієнтів із середнім або високим серцево-судинним ризиком. Зокрема, в осіб із захворюваннями нирок інтенсивний контроль рівня ХС ЛПНЩ (<1,8 ммоль/л) асоціюється з нижчим ризиком ускладнень, ніж у пацієнтів із неадекватним контролем вмісту ліпідів (ХС ЛПНЩ ≥3,4 ммоль/л) (Zhou et al., 2023).
Як відомо, цукровий діабет (ЦД) 2-го типу також є показанням до призначення статинотерапії. За рекомендаціями Американської діабетичної асоціації (ADA, 2023), у хворих на ЦД віком від 40 до 75 років із високим серцево-судинним ризиком, рівень ХС ЛПНЩ має бути знижений на ≥50% проти вихідного рівня, що сприятиме надалі поліпшенню перебігу хвороби. Результати останніх досліджень ефективності застосування аторвастану і розувастатину в пацієнтів з ІХС (n=4400) свідчать, що дещо кращим гіполіпідемічний ефект був у групі приймання розувастатину (1,8 ммоль/л), ніж аторвастатину (1,9 ммоль/л). Натомість у групі терапії розувастатином була вищою частота нових випадків ЦД, що потребувало призначення протидіабетичних препаратів (7,2 проти 5,3% відповідно), при цьому щодо сумарної кінцевої точки (смертність від усіх причин, ІМ, інсульту та будь-якої коронарної реваскуляризації через 3 роки) не виявлено достовірної різниці між групами (Kim et al., 2023).
Тобто в дорослих з ІХС лікування розувастатином і аторвастатином продемонструвало порівнянну ефективність щодо сукупного результату смерті від усіх причин, ІМ, інсульту та коронарної реваскуляризації. Отже, важливо не лише, який саме препарат призначати, а також його дозування, що має забезпечити гіполіпідемічний ефект, сприяючи виразнішому результату.
Віра Йосипівна наголосила, що часто лікарі не призначають пацієнтам максимальну дозу статинів або зменшують її через побоювання побічних ефектів. Тож перед призначенням пацієнту статинів слід перевірити функцію печінки, визначити вміст креатинфосфокінази (КФК) із повторним аналізом через 6‑8 тижнів.
За даними метааналізу 14 РКД щодо впливу застосування статинів на жировий гепатоз печінки, останні продемонстрували кращий ефект за плацебо, зокрема щодо рівнів аланінамінотрансферази (АЛТ) та аспартатамінотрансферази (АСТ). Призначення статинів сприяло також поліпшенню функції печінки. Дослідники дійшли висновку, що застосування статинів суттєво поліпшувало біохімічні показники функції печінки у хворих на неалкогольний гепатоз (Zhou et al., 2023). Нині показання до призначення статинів невпинно розширюються. Зокрема, за даними метааналізу 19 клінічних досліджень (n=22 906), присвячених застосуванню статинів за ревматоїдного артриту (РА), застосування статинів знижувало активність захворювання (Ren et аl., 2023). Результати сумарного аналізу продемонстрували, що приймання статинів знижує швидкість осідання еритроцитів (ШОЕ). Так, за результатами 12 досліджень, встановлено зниження рівнів С-реактивного протеїну в пацієнтів із РА. За даними комбінованого аналізу, використання статинів зменшувало кількість уражених суглобів. До того ж автори семи досліджень повідомили про зниження частоти серцево-судинних подій внаслідок статинотерапії.
Як зазначила пані професорка, Управління з контролю за якістю харчових продуктів і лікарських засобів США (FDA) вилучило протипоказання до застосування статинів як під час планування, так і самої вагітності з огляду на значні докази не підтвердження надмірного тератогенного ризику або інших несприятливих наслідків (Poornima et al., 2023). Водночас FDA не рекомендує рутинне використання статинів під час вагітності. Їх приймання дозволено жінкам із сімейною гіперхолестеринемією, іншим серйозним підвищенням рівня ХС ЛПНЩ або встановленим (попереднім) атеросклеротичним ССЗ (АССз), коли користь переважає будь-які ризики.
Слід пам’ятати, що несприятливі наслідки переважно характерні для застосування ліпофільних статинів (як-от аторвастатин), ніж для гідрофільних (наприклад, правастатин). Вочевидь, нижчий ризик у разі приймання гідрофільних статинів може бути наслідком меншої здатності проникати через плаценту.
За даними дослідження, несприятливі неонатальні результати були менш ймовірними в підгрупі 174 жінок, які продовжували приймання статинів упродовж усієї вагітності, порівняно з 395учасницями, які припинили статинотерапію після підтвердження зачаття. Також однією з актуальних тем кардіоонкології сьогодні є вплив статинів на рак (Symvoulidis et al., 2023).
Послідовність впливу на атерогенну гіперхолестеринемію: сучасні підходи
Професорка кафедри внутрішньої медицини № 3 Дніпровського державного медичного університету, д.мед.н. Олена Акиндинівна Коваль.
 Щодо реалій призначення гіпохолестеринемічної терапії в Україні та підходів до її популяційного поліпшення, доцільним є перехід з інших статинів на розувастатин як потужний представник зазначеного класу препаратів. За результатами національного дослідження GO-OD (2020‑2023), 1529 хворих з ІХС, які мали стенокардію, 78,14% отримували статини (аторвастатин [38,8%] у середній дозі 24,8 мг; розувастатин [51,1%] у середній дозі 18,3 мг; симвастатин [10%] у середній дозі 24 мг). Національні дані підтвердили ефективність застосування генерика (препарату Клівас) та його біоеквівалентність оригінальному розувастатину, а також достатність досягнення нових цільових рівнів ліпідів.
Щодо реалій призначення гіпохолестеринемічної терапії в Україні та підходів до її популяційного поліпшення, доцільним є перехід з інших статинів на розувастатин як потужний представник зазначеного класу препаратів. За результатами національного дослідження GO-OD (2020‑2023), 1529 хворих з ІХС, які мали стенокардію, 78,14% отримували статини (аторвастатин [38,8%] у середній дозі 24,8 мг; розувастатин [51,1%] у середній дозі 18,3 мг; симвастатин [10%] у середній дозі 24 мг). Національні дані підтвердили ефективність застосування генерика (препарату Клівас) та його біоеквівалентність оригінальному розувастатину, а також достатність досягнення нових цільових рівнів ліпідів.
Олена Акиндинівна відзначила дуже зважений підхід до гіполіпідемічної терапії в рекомендаціях Американського коледжу кардіологів (АСС) і Американської асоціації серця (АНА) (2023). Зокрема, як можливу ціль додано терапію середніми дозами статинів (також рекомендовано і комбінації). Соціально значущою є терапія генеричними статинами, а також езетимібом. При цьому лікування фібратами та біодобавками з ейкозапентаєновою кислотою не показано. Натомість зазначено послідовність застосування бемпедоєвої кислоти, інклісірану, інгібіторів PСSK9.
У рекомендаціях Європейського товариства кардіологів (ESC) та Європейського атеросклеротичного товариства (EAS) щодо гіполіпідемічної терапії у пацієнтів із гострим коронарним синдромом (ГКС) групи дуже високого ризику зазначено, якщо цільовий рівень ХС ЛПНЩ не досягнуто після 4‑6 тиж. терапії статинами в максимально переносимій дозі, слід додати езетиміб (клас рекомендації І, рівень доказовості В) (ESC/EAS, 2019). Своєю чергою, відповідно до рекомендацій ESC щодо ліпідознижувальної терапії у хворих на ГКС, то її розпочинають незалежно від значень ХС ЛПНЩ із призначення високих доз потужних статинів (клас рекомендації І) або комбінації статинів з езетимібом (клас рекомендації ІІb) (ESC, 2023).
У настановах польських авторів наголошується, що виокремлення груп високого та екстремального ризику дає змогу сформувати інші цілі гіполіпідемічної терапії (Maciej et al., 2021). Зокрема, у цих пацієнтів слід досягати нижчих рівнів ХС ЛПНЩ (<1,0 ммоль/л) або ХС не-ліпропротеїнів високої щільності (ХС-неЛПВЩ) (<1,8 ммоль/л). При цьому гіполіпідемічна терапія передбачає комбінування гіполіпідемічних препаратів, на кшталт інноваційних засобів.
Крім того, значна частка пацієнтів із високим ризиком або дуже високими рівнями ХС ЛПНЩ потребує додаткового лікування (ESC, 2019).
Пацієнтам, що не досягають цільових показників ХС ЛПНЩ, рекомендовано призначати комбіновану терапію з езетимібом.
Також пані Олена акцентувала увагу на лікуванні статином з езетимібом, яке зазначено першим в усіх рекомендаціях послідовної комбінованої гіпохолестеринемічної терапії. Це пояснюється тим, що езетиміб завдяки своєму механізму дії потенціює вплив статину. Застосування езетимібу пригнічує всмоктування ХС на щітковій облямівці тонкої кишки за допомогою транспортера ХС білка Німана-Піка С1, сприяючи зменшенню надходження ХС до печінки з утворенням його етерів як транспортної форми і збільшенню виведення ХС із крові (Brar et al., 2004).
Водночас статин специфічно пригнічує синтез ХС у печінці. Послідовне зниження всмоктування ХС зі зменшенням його синтезу в печінці сприяє зниженню рівнів загального ХС, тригліцеридів (ТГ) і ХС ЛПНЩ, а також підвищенню вмісту ХС ЛПВЩ. У відповідь на зниження надходження ХС на поверхні печінки підвищується експресія рецепторів ЛПНЩ, що, своєю чергою, посилює кліренс ХС ЛПНЩ із крові. Обидва препарати діють на основні моменти обміну ХС в організмі, а саме на синтез ендогенного ХС у печінці (статин), і на зменшення надходження холестерину із їжею (езетиміб). У такий спосіб досягається потенціювання гіполіпідемічного ефекту. При цьому дозування обох препаратів може бути зменшено, відповідно знизиться частота побічних явищ.
У подвійному сліпому рандомізованому дослідженні застосування комбінації симвастатину та езетимібу (IMPROVE-IT) хворих після ГКС (n=19 144) було рандомізовано для приймання симвастатину 40 мг / езетимібу 10 мг (n=9077) або симвастатину 40 мг (n=9067). Після першого року лікування впродовж 3 років вторинні кінцеві точки (нефатальний ІМ, інсульт, смерть від серцево-судинних [СС] причин, госпіталізація з приводу нестабільної стенокардії тощо) були значно нижчими у групі застосування статину / езетимібу, ніж за монотерапії. Первинна кінцева точка (ризик ІМ, геморагічного інсульту, сукупної смерті від СС-причин, частота великих СС-подій) через 7 років становила 32,7% у групі приймання комбінованої терапії та 34,7% – за монотерапії. Щодо третинних кінцевих точок, то у групі приймання комбінованої терапії спостерігали зниження на 16% ризику фатального ІМ, на 19% – ургентної реваскуляризації, на 14% – будь-якого інсульту, на 21% – ішемічного інсульту (Giugliano et al., 2017).
У хворих із ЦД у дослідженні IMPROVE-IT встановлено найбільше зниження відносного ризику ІМ (24%) та ішемічного інсульту (39%) (Giugliano et al., 2017). Кращі результати щодо багатосудинного атеросклерозу отримано у групі застосування комбінованої терапії (Bonaca et al., 2018). Через обмежену ефективність симвастатину відзначається скорочення його використання. Нині є великий пул досліджень, присвячених застосуванню розувастатину, зокрема 14 досліджень за участю 12 427 хворих (Chilbert et al., 2022).
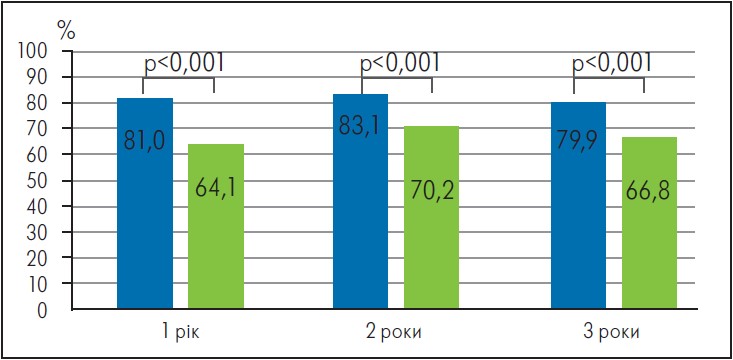
У межах дослідження RACING вивчали ефективність приймання статинів середньої інтенсивності (розувастатин) у комбінації з езетимібом проти монотерапії статинами високої інтенсивності в пацієнтів із/без ЦД та АССЗ. Первинним результатом була 3-річна комбінація СС-смерті, серйозних СС-подій (МАСЕ) або нефатального інсульту. Серед загальної кількості пацієнтів 1398 (37,0%) на початку дослідження мали ЦД. Частота досягнення первинного результату становила 10,0 і 11,3% серед пацієнтів із ЦД, рандомізованих для комбінованої терапії езетимібом проти високоінтенсивної монотерапії статинами. Пов’язане з непереносимістю припинення лікування або зменшення дози досліджуваного препарату виявлено в 5,2 і 8,7% пацієнтів у кожній групі відповідно (р=0,014). Рівнів ХС ЛПНЩ <70 мг/дл через 1, 2 і 3 роки досягли 81,0; 83,1 і 79,9% пацієнтів у групі застосування комбінованої терапії езетимібом і 64,1; 70,2 і 66,8% – за високоінтенсивної монотерапії статинами (р<0,001) (рис. 1). Комбінована терапія статинами середньої інтенсивності (розувастатин) з езетимібом є прийнятною альтернативою статинам високої інтенсивності, якщо останні не переносяться або потрібне подальше зниження рівня ХС ЛПНЩ у пацієнтів із ЦД і ССЗ (Lee et al., 2023).
Рис. 1. Рівні ХС ЛПНЩ (<70 мг дл,%) у пацієнтів із ЦД у групах комбінованої терапії розувастатином та езетимібом (синій колір) і високоінтенсивної монотерапії статином (зелений колір)
Адаптовано за Lee S.M. et al., 2023.
За даними дослідження впливу комбінованої терапії езетимібом і розувастатином на регресію коронарного атеросклерозу у хворих з ІХС (n=51), комбінація розувастатину (5 мг) й езетимібу (10 мг) сприяла значному поступовому зниженню об’єму коронарних бляшок порівняно з монотерапією розувастатином (5 мг). Також у групі застосування комбінованої терапії пацієнти досягали додаткового зниження рівня ХС ЛПНЩ (Masuda et al., 2015).
У багатоцентровому дослідженні щодо ефективності монотерапії статинами, комбінованої терапії статином та езетимібом у вигляді окремих препаратів, а також комбінованої терапії езетимібом і статином у вигляді фіксованих комбінацій встановлено, що саме фіксована комбінація розувастатину й езетимібу в одній пігулці забезпечувала значущу користь для досягнення цільових рівнів ХС ЛПНЩ і запобігання МАСЕ на популяційному рівні (рис. 2, 3) (Farnier et al., 2022). Комбіновану терапію статином та езетимібом рекомендовано пацієнтам високого і дуже високого ризику як основний стандарт лікування для швидшого досягнення зниження рівня ХС ЛПНЩ >50%. Провідні фахівці радять відійти від «високоінтенсивного лікування статинами» та «парадигми очікування та спостереження». Замість цього слід призначати всім пацієнтам із дуже високим і надзвичайно високим ризиком комбіновану терапію як основний стандарт лікування (Ray et al., 2022).
Рис. 2. Середні значення рівня ХС ЛПНЩ (ммоль/л) у групах високоінтенсивної монотерапії (червоний колір), терапії статином та езетимібом в окремих пігулках (зелений колір) і терапії фіксованою комбінацією розувастатину й езетимібу (синій колір)
Адаптовано за Farnier M. et al., 2022.
Рис. 3. Зменшення ризику (%) МАСЕ у групі терапії розувастатином та езетимібом в окремих пігулках (синій колір) та у групі терапії фіксованою комбінацією розувастатину й езетимібу (помаранчовий колір)
Адаптовано за Farnier M. et al., 2022.
Олена Акиндинівна наголосила на безпеці комбінацій статину та езетимібу та зауважила, що за терапії розувастатином та езетимібом (Клівас Плюс) побічні явища є нечастими (виняток становить підвищення рівнів печінкових ферментів, що є загальним для всіх представників класу статинів, а також втома, міалгії, метеоризм тощо). Підсумовуючи, вона додала, що терапія статинами лишається наріжним каменем для всіх груп хворих з АССЗ. Клінічно доцільним є застосування потужного статину (розувастатин) у середніх або максимальних терапевтичних дозах залежно від клінічного випадку. Власне, комбінована терапія розувастатином та езетимібом (Клівас Плюс) потенціює клінічні переваги статинотерапії без зменшення безпеки лікування, а також сприяє зниженню частоти побічних явищ за умов поганої переносимості високих доз статинів. Загалом терапія генеричними статинами з додаванням езетимібу (або без нього) має соціальне значення.
Клівас Дуо: дуопіл для вторинної профілактики ССЗ
Лікар-кардіолог Медичного центру «Техномед» (м. Дніпро), к.мед.н. Сергій Володимирович Романенко.
 Близько 9% СС-подій у європейських країнах асоційовані з низькою прихильністю до терапії, яка є одним із самостійних чинників СС-ризику. Тоді як прихильність до СС-терапії поліпшує прогноз, зокрема супроводжується зниженням СС та загальної смертності за умов прихильності до терапії понад 80% (Chowdhury et al., 2013).
Близько 9% СС-подій у європейських країнах асоційовані з низькою прихильністю до терапії, яка є одним із самостійних чинників СС-ризику. Тоді як прихильність до СС-терапії поліпшує прогноз, зокрема супроводжується зниженням СС та загальної смертності за умов прихильності до терапії понад 80% (Chowdhury et al., 2013).
Сьогодні дуопіл і поліпіл – один зі шляхів розв’язання проблеми прихильності пацієнта до лікування. Щодо статинів, то є обернена залежність між комлаєнсом і смертністю після ІМ: низька прихильність до статинотерапії після ІМ збільшує смертність.
Якщо використання аспірину у вторинній профілактиці є стандартом лікування, підходи до антитромботичної терапії у пацієнтів без СС подій залишається опціональним насамперед у популяції ЦД, що ґрунтується на результатах дослідження ASCEND, у якому пацієнти із ЦД без СС-подій (n=15 480) отримували ацетилсаліцилову кислоту (АСК) або плацебо протягом 7,5 року. Терапія АСК знижувала частоту первинної кінцевої точки (МАСЕ), проте асоціювалася зі збільшенням ризику великих кровотеч (Bowman et al., 2018).
Відповідно до загальних рекомендацій з антитромбоцитарної терапії ESC, у пацієнтів із ЦД і високим / дуже високим СС-ризиком АСК у низьких дозах може бути призначена для первинної профілактики, якщо немає відповідних протипоказань (клас рекомендації IIb, рівнь доказовості A) (ESC, 2021).
У настанові ESC (2023) щодо менеджменту ССЗ у пацієнтів із ЦД зазначено, що в цій популяції без симптомного АССЗ чи вагомого ураження органів-мішеней рекомендовано оцінювати 10-річний СС-ризик за допомогою шкали Score2-Diabetes (клас рекомендації І, рівень доказовості В). При цьому є потреба в інформації щодо належності пацієнта до регіону Європи (рівень захворюваності), статі, віку на момент оцінювання ризику та встановлення діагнозу ЦД, куріння, АТ, рівнів загального ХС та ХС ЛПНЩ, глікованого гемоглобіну та розрахункової швидкості клубочкової фільтрації (рШКФ). Цей розрахунок є необхідним для розуміння цільового рівня ХС ЛПНЩ та вибору цукрознижувальної терапії. Відповідаючи на запитання, з яким саме статином комбінувати АСК, доповідач розглянув доказову базу застосування різних комбінацій статинів із зазначеною діючою речовиною. У дослідженні LIPID додавання правастатину зменшувало ризик кінцевої точки (СС-смерть, нефатальний ІМ, аортокоронарне шунтування, черезшкірні коронарні втручання, інсульт) на 24%. Тоді як у дослідженні GREACE комбінація аторвастатину з АСК сприяла зниженню частоти СС-смерті, нефатального ІМ, нестабільної стенокардії та інсульту на 51% (Hennekens et al., 2004; Athyros et al., 2005).
Що потужнішим є статин, то більшим є сенс його комбінації з АСК. Профілактичні ефекти АСК у поєднанні з різними статинами щодо ССЗ вивчали у популяційному дослідженні у США. Терапія АСК у комбінації з розувастатином була ефективнішою для профілактики окремих ССЗ, зокрема застійної серцевої недостатності, ІХС, стенокардії та серцевого нападу, ніж АСК у поєднанні з іншими статинами. Комбінація АСК із розувастатином, аторвастатином і симвастатином знижувала відповідно на 76, 72 і 60% ризик розвитку ІХС; на 70, 63 і 52% – ризик розвитку гострої серцево-судинної події. У межах вторинної профілактики у пацієнтів із перенесеними ССЗ комбінація АСК із розувастатином знижувала на 53% ризик ХСН, на 76% – ІХС та стенокардії, на 70% – ІМ. Порівняно з прийманням лише АСК, співвідношення шансів для ССЗ становило 0,43; 0,69; 0,44; 0,34 і 0,64 для комбінованого АСК та аторвастатину, ловастатину, правастатину, розувастатину та симвастатину відповідно. Лікування статинами в поєднанні з АСК має очевидну перевагу порівняно з монотерапією АСК щодо запобігання ССЗ. Зважаючи на такі дані у пацієнтів із/без ЦД, як стать, вік, рівень фізичної підготовки, комбіноване застосування АСК і розувастатину демонструвало найбільший профілактичний ефект порівняно з АСК у поєднанні з іншими статинами (Liu et al., 2023).
Ефективною комбінацією статину й АСК для зниження ризику ССЗ є Клівас Дуо – сучасний кардіологічний дуопіл, до складу якого входить розувастатин (5, 10 і 20 мг), а також АСК (100 мг). Серед переваг дуопілу є те, що кожен компонент міститься в окремій пігулці, зважаючи на його фізико-хімічні властивості; активні речовини не взаємодіють між собою; дотримуються умови для всмоктування та оптимальної біодоступності кожної активної речовини. Клівас Дуо (розувастатин 20 мг/АСК100 мг) – це стандартна стратегія для більшості пацієнтів після перенесених СС-подій. Своєю чергою, Клівас Дуо на основі статину помірної інтенсивності (розувас татин 5 або 10 мг/АСК 100 мг) доцільно призначати в разі непереносимості статинів високої інтенсивності або за ризику побічних ефектів; літнім пацієнтам (>75 років) навіть у вторинній профілактиці; особам з ішемічною серцевою недостатністю (СН) стадії С зі зниженою фракцією викиду лівого шлуночка (ФВЛШ), а також за умови утримання цільових рівнів ХС ЛПНЩ на тлі статинотерапії помірної інтенсивності.
Сучасні фармацевтичні технології у лікуванні пацієнтів з атеросклерозом
Професорка кафедри клінічної фармакології Інституту підвищення кваліфікації спеціалістів фармації Національного фармацевтичного університету (м. Харків), д.мед.н. Наталія Володимирівна Бездітко.
 Як зауважила пані Наталія, за тривалого застосування препарату до нього висувають особливі вимоги:
Як зауважила пані Наталія, за тривалого застосування препарату до нього висувають особливі вимоги:
- Молекула діючої речовини має мати переваги порівняно з іншими аналогами з тієї самої фармакологічної групи.
- Наявна доказова база щодо ефективності й безпеки використання діючої речовини (переваги оригіналу).
- Сучасна технологія виробництва лікарської форми.
- Наявні дослідження біоеквівалентності (дані якості генерика та можливості застосування його як взаємозамінного лікарського засобу).
Якісний генерик – це ефективна терапія. Розувастатин має певні переваги порівняно з іншими статинами, зокрема, щодо загальної та СС-смерті. Так, за даними дослідження, кількість хворих на гіперхолестеринемію, у яких вдалося досягти цільового рівня ХС ЛПНЩ <2,6 ммоль/л на тлі терапії різними статинами в еквівалентних дозах, становила 82% в разі застосування розувастатину (10 мг), 74% – аторвастатину (20 мг) і 66% – симвастатину (40 мг). Зокрема, у дослідженні JUPITER терапія розувастатином достовірно знижувала на 54% ризик розвитку ІМ (Ridker et al., 2008).
Клівас – препарат розувастатину вітчизняного виробництва, що обумовлює економічні переваги перед оригіналом. Безумовно, що економічний аспект не має передувати клінічній ефективності та безпеці препарату. Клівас виготовляють за сучасною технологією, що підтверджено належними сертифікатами. Розчинність та всмоктування розувастатину в шлунково-кишковому тракті залежить від рН (Alshora et al., 2016).
Щодо фіксованої комбінації розувастатину й езетимібу (Клівас Плюс), то вона є доцільною як із клінічної, так і з фармацевтичної точки зору – поєднання цих двох речовин із гіполіпідемічною дією, але різним механізмом дії, забезпечує синергію, тобто суттєве посилення ефекту порівняно з тим, який кожна з речовин має окремо (навіть у разі збільшення дозування монотерапії). Експериментально доведено, що розчинність і біодоступність кожного компонента не змінюється за поєднання в одній таблетці – додавання езетимібу жодним чином не позначається на розчинності й біодоступності розувастатину, і навпаки (Athanassiou et al., 2011).
Для розширення можливостей індивідуалізованої терапії фіксована комбінація Клівас Плюс має різний вміст: розувастатин представлений у дозі 10 /20 мг, тоді як доза езетимібу є сталою – 10 мг.
Щодо комбінації розувастатину з АСК (Клівас Дуо), то технологічно вона є досить складною і являє собою дуопіл – сучасний високотехнологічний лікарський засіб, представлений желатиновою капсулою, всередині якої містяться дві окремі таблетки (а не одна таблетка з двома діючими речовинами, як у звичайних комбінованих препаратів). Кожна діюча речовина відокремлена від іншої, тож будь-яка взаємодія між ними неможлива. При цьому кожна діюча речовина поєднана з оптимальними для неї допоміжними речовинами. Це сприяє тому, що фармакокінетика лишається повністю незмінною, тобто такою, яка притаманна діючій речовині у вигляді монопрепарату. Якщо треба збільшити кількість діючих речовин, можна скористатися поліпілом, який містить АСК (100 мг), аторвастатин (20 мг), раміприл (2,5‑10 мг).
Сучасні фармацевтичні технології забезпечують можливості індивідуалізованої гіполіпідемічної терапії: якісний вітчизняний гіполіпідемічний препарат (Клівас), якісний гіполіпідемічний комбінований препарат (Клівас Плюс), а також високотехнологічні дуопіл (Клівас Дуо) та поліпіл (Триномія).
Зменшення поліпрагмазії як спосіб збільшення ефективності терапії
Завідувачка кафедри кардіології, лабораторної та функціональної діагностики Харківського національного університету імені В.Н. Каразіна, д.мед.н., професорка Віра Йосипівна Целуйко.
 З одного боку, якщо компоненти, поєднані в одній пігулці, мають доказову базу щодо впливу на прогноз, а з іншого – різні механізми дії, то йдеться про поліпіли. Вони принципово відрізняються від комбінованої таблетки, де дві діючі речовини мають однакову точку впливу (як-от два антигіпертензивні засоби). Коли йдеться про два препарати різних класів із різним механізмом дії, які мають різні патогенетичні механізми, то це поліпіл.
З одного боку, якщо компоненти, поєднані в одній пігулці, мають доказову базу щодо впливу на прогноз, а з іншого – різні механізми дії, то йдеться про поліпіли. Вони принципово відрізняються від комбінованої таблетки, де дві діючі речовини мають однакову точку впливу (як-от два антигіпертензивні засоби). Коли йдеться про два препарати різних класів із різним механізмом дії, які мають різні патогенетичні механізми, то це поліпіл.
Всесвітня федерація серця (WHF, 2023) подала заявку на внесення поліпілів як життєво важливих методів лікування до «Переліку основних лікарських засобів ВООЗ» та створила Експертну групу з комбінації фіксованих доз щодо розширення впровадження комбінованої терапії фіксованими дозами ССЗ. Що більшою є кількість пігулок, то меншою є прихильність до терапії та слабшим їхній ефект.
За даними дослідження SECURE, у якому оцінювали ефективність поліпілу CNIC, що містить ключові компоненти (АСК – 100 мг; раміприл – 2,5; 5 або 10 мг; аторвастатин – 20/40 мг), була пов’язана з поліпшенням результатів у вторинній профілактиці СС-смерті та ускладнень після ІМ. Пацієнтів, які перенесли ІМ протягом попередніх 6 міс., було рандомізовано у групи застосування поліпілу або звичайного лікування. Як основний комбінований результат вважали СС-смерть, нелетальний ІМ 1-го типу, нелетальний ішемічний інсульт або термінову реваскуляризацію. Як ключову вторинну кінцеву точку розглядали поєднання СС-смерті, нелетального ІМ 1-го типу чи нелетального ішемічного інсульту.
Загалом 2499 пацієнтів пройшли рандомізацію та перебували під спостереженням у середньому впродовж 36 міс. Подія первинного результату відбулася у 118 із 1237 пацієнтів (9,5%) у групі приймання поліпілу та у 156 із 1229 (12,7%) – за звичайного лікування. Ключову вторинну подію зафіксовано у 101 пацієнта (8,2%) у групі застосування поліпілу та у 144 осіб (11,7%) – за звичайного лікування.
Прихильність до терапії (за повідомленнями пацієнтів) була вищою в групі приймання поліпілу, тоді як побічні ефекти мали подібні показники. Дослідники дійшли висновку, що завдяки лікуванню поліпілом пацієнти після ІМ мали нижчий ризик серйозних СС-подій, ніж за звичайного лікування (Castellano et al., 2022).
Щодо зниження захворюваності та смертності застосування поліпілу CNIC ефективніше в пацієнтів похилого віку після ІМ порівняно зі звичайним лікуванням: зниження ризику рецидиву CCЗ у групі поліпілу на 24% і СС-смерті – на 33%. На думку керівника проєкту, Валентина Фустера, цей результат було отримано насамперед завдяки прихильності до терапії.
У багатьох дослідженнях підтверджено підвищення прихильності до терапії завдяки використанню поліпілів, зокрема Триномії у SECURE. Нині є потужна доказова база використання поліпілів як за первинної, так і вторинної профілактики (Araujo et al., 2023; Castelano et al., 2023; Biondi-Zoccai, 2023).
За отриманими результатами, приймання поліпілів ефективніше за окремі пігулки. У метааналізі 18 РКД (n=20 463) оцінювали ефективність поліпілів щодо зниження СС-чинників ризику. Використання поліпілів асоціювалося зі статистично значущим зниженням САТ, ДАТ і рівня загального ХС, а також поліпшувало прихильність осіб із високим ризиком або підтвердженим діагнозом ССЗ (Hennawi et al., 2023).
Переваги застосування поліпілів для збільшення прихильності до лікування в первинній і вторинній профілактиці ССЗ вивчали в систематичному огляді РКД. За його результатами, поліпіл є ефективною, безпечною і практичною стратегією для поліпшення прихильності до лікування в осіб із ризиком ССЗ (Lopez-Lopez et al., 2023).
У консенсусному документі експертів щодо узагальнення даних застосування поліпілів зазначено, що, попри велику кількість доказів підтвердження використання поліпілів як стратегії для запобігання церебральним захворюванням та ССЗ, їх досі недостатньо залучають у клінічну практику (Araujo et al., 2023).
Використання поліпілів у пацієнтів із ССЗ асоціюється з нижчою СС-смертю і кращою прихильністю до терапії, а також із помірним зниженням САТ і рівня ХС ЛПНЩ порівняно зі звичайним лікуванням. Отже, застосування поліпілів можна вважати кращим варіантом для цієї категорії пацієнтів (Rivera et al., 2023).
Панельна дискусія
? Чи має вплив на ефективність лікування час приймання статину (ранок / день / вечір)?
Сергій Романенко (С.Р.): Час застосування статинів мав значення в разі застосування препаратів нетривалої дії цієї групи (симвастатину та його попередників). Симвастатин бажано приймати ввечері, оскільки максимальна активність синтезу ХС у печінці відбувається в нічний час. Для аторвастатину й розувастатину (як для препаратів тривалої фармакологічної дії), зовсім не принципово, коли їх приймати – уранці чи увечері. Щодо біодоступності, то лише ефективність розувастатину не залежить від вживання їжі (симвастатин і аторвастатин не слід приймати під час їди).
Олена Коваль (О.К.): Щодо поліпілу, то АСК можна приймати і зранку, і увечері, але краще – на ніч.
Наталія Бездітко (Н.Б.): Якщо АСК приймати ввечері, то пацієнт матиме додатковий гіпотензивний ефект.
О.К.: Одна з моїх останніх пацієнток є прикладом сімейної гіперхолестеринемії: дуже стрункої статури, при цьому рівень ТГ становить 10 ммоль/л. Інший випадок – спортивна родина без шкідливих звичок, класична атерогенна дисліпідемія. Безумовно, що значну роль відіграє генетична складова, але й описано класичні аутоімунні форми атеросклерозу з агресивним перебігом, які не пов’язані з ожирінням.
С.Р.: Суто практичний аспект – час голодування перед здаванням аналізу. Якщо пацієнт не дотримувався 8‑10-годинного голодування, то насамперед це матиме вплив на рівень ТГ, а також на рівень ХС ЛПНЩ.
Отже, якщо лікаря насторожує невідповідність між фенотипом пацієнта і показниками ліпідограми, слід перевірити, «скільки вершків з’їла людина напередодні аналізу».
О.К.: У разі сімейної дисліпідемії час голодування напередодні здавання аналізу слід збільшувати до 12 год.
О.К.: Гіпотиреоз слід коригувати, оскільки він є найчастішою причиною дисліпідемій. Для уникнення поліпрагмазії доцільно робити це послідовно, проте протипоказань для приймання розувастатину за гіпотиреозу немає.
Н.Б.: Із фармакологічної точки зору немає обґрунтування до такого протипоказання.
С.Р.: Гіпотиреоз є чинником, що може збільшувати ризик статин-асоційованих м’язових симптомів. Прямого протипоказання немає. Водночас, розувастатин у дозі 40 мг протипоказано пацієнтам зі схильністю до міопатії або рабдоміолізу. Своєю чергою, гіпотиреоз є одним із чинників ризику міопатії / рабдоміолізу.
О.К.: Це також залежить від дозування: розувастатин у менших дозах не збільшуватиме зазначені ризики. У такому випадку можна призначити Клівас Плюс зі зниженою дозою розувастатину: він не зменшує частоту міопатій, на відміну від комбінації статину з бемпедоєвою кислототю, але й не збільшує її.
С.Р.: Сучасний підхід до призначення омега‑3 поліненасичених жирних кислот полягає у тому, що якщо пацієнт із гіпертригліцеридемію не відчуває покращення на тлі високоінтенсивної статинотерапії, то згідно із сучасними рекомендаціями слід призначати докозагексаєнову кислоту (представник класу омега‑3) у дозуванні 2 г двічі на добу. На жаль, у вітчизняних настановах немає цього положення.
На мою думку, призначати омега‑3 (1 г двічі на добу) недоцільно. Загалом призначення омега‑3 – це вплив на кінцеві точки, зокрема для зменшення частоти реваскуляризації. Отже, якщо за максимальної дози статину рівні ТГ лишаються підвищеними, доцільно розглянути призначення омега‑3 в адекватних дозах або фібратів. Якщо цільових рівнів ХС ЛПНЩ досягнути не вдається, то до статину слід додати езетиміб.
С.Р.: Відповідно до сучасних рекомендацій, розгорнутий біохімічний аналіз крові, що дає змогу виявити порушення жирового обміну в організмі та оцінити ризик ССЗ слід виконувати що 8 тижнів (за терапії розувастатином, який є найпотужнішим представником класу статинів, це можна зробити раніше). При цьому варто брати до уваги, що призначення контрольних аналізів є одним з інструментів комплаєнсу.
Н.Б.: Клівас Дуо технологічно виготовлений так, що діючі речовини представлено окремими таблетками, які не взаємодіють одна з одною. Щодо АСК, то відомо лише про її взаємодію з нестероїдними протизапальними засобами, оскільки вони конкурують за вплив на циклооксигеназу, саме тому інтервал між їх прийманням має становити щонайменше 2‑4 год. Стосовно інших лікарських засобів – із фармакологічної точки зору застережень щодо їх використання з АСК немає.
С.Р.: У протоколах численних досліджень застосування статинів, зокрема у вторинній профілактиці, під час проведення яких пацієнти також приймали АСК, не зазначено спеціальний час вживання цих препаратів, отже, це не матиме впливу на результати лікування.
С.Р.: Для первинної профілактики ССЗ слід розрахувати СС-ризик за таблицею SCOR2 чи її різновидами, а також цільовий рівень ХС ЛПНЩ. Якщо у пацієнта цей показник вищий за цільовий – призначати статинотерапію.
О.К.: Як правило, процес зниження рівня ХС триває 4‑6 тиж. У разі, якщо в пацієнта відбулось раптове зниження рівня ХС, слід розглянути інші причини, які могли зумовити б це, зокрема інфекційний або запальний процес.
Підготувала Олександра Демецька
UA-TRIN-KOL-012024-097.