18 квітня, 2024
Ефективність і безпека підвищення дозування антигістамінних препаратів ІІ покоління в лікуванні неконтрольованої хронічної спонтанної кропив’янки
Хронічна кропив’янка (ХК) – це патологія, яка характеризується рецидивними нестійкими висипаннями з/без ангіоневротичного набряку, які виникають мало не щодня впродовж більш як 6 тиж [1]. Розрізняють два варіанти ХК – хронічна індукована кропив’янка (ХІК), або фізична кропив’янка, зумовлена певними фізичними подразниками, такими як тиск, тепло або холод, і більш поширена хронічна спонтанна кропив’янка (ХСК), яка розвивається у 80-90% випадків і характеризується відсутністю відомих екзогенних чинників і причин [2]. На це захворювання страждає від 0,5 до 1% населення світу, переважно особи жіночої статі [3]. Повторні симптоми часто призводять до порушень сну та чинять виражений негативний вплив на якість життя (QoL) [4].
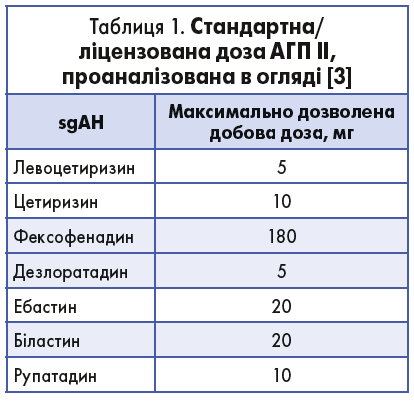
Попри те що точний механізм розвитку ХСК залишається нез’ясованим, відомо, що в патогенез захворювання залучені опасисті клітини і гістамін як основний медіатор запалення. Отже, антигістамінні препарати (АГП) є препаратами першої лінії терапії цього стану, а АГП ІІ покоління (АГП ІІ) рекомендовані завдяки мінімальним антихолінергічним і седативним властивостям, відсутності міжлікарської взаємодії, а також довшому періоду напіввиведення [1]. Однак майже в 60% пацієнтів за допомогою стандартної дозволеної дози АГП ІІ не вдається досягти контролю захворювання (табл. 1) [3, 5]. У цій категорії пацієнтів відповідно до міжнародних рекомендацій із лікування ХК рекомендовано підвищення дози АГП ІІ учетверо вище стандартної, з тривалістю очікування відповіді на призначення такої дози впродовж від 2 до 4 тиж [1, 6]. Необхідність такого режиму лікування потребує більше ретельного перегляду профілю безпеки високих доз АГП ІІ, оскільки два з перших на ринку АГП ІІ – астемізол і терфенадин – були вилучені з продажу через потенційну кардіотоксичність [7].
Ця стаття має на меті переглянути ефективність і профіль безпеки підвищених доз АГП ІІ, базуючися на доказах, щоб сприяти раціональнішому їх використанню.
Методи дослідження
В рамках аналізу даних доказової бази, було проведено комплексний пошук літератури щодо підвищення дози АГП ІІ у багатьох базах даних (PubMed, EMBASE, MEDLINE та Google scholar) за допомогою ключових слів (окремо і в комбінації) та елементів MeSH (Medical Subject Headings; медичні предметні рубрики), а також термінів, що не належать до MeSH, такі як «хронічна спонтанна кропив’янка», «хронічна ідіопатична кропив’янка» та «збільшення дози», «антигістамінні препарати другого покоління», «цетиризин», «фексофенадин», «левоцетиризин», «дезлоратадин», «ебастин», «біластин», «рупатадин». Використовували всі типи статей, крім тих, що не були опубліковані англійською мовою. Переліками використаної літератури послуговувалися для пошуку додаткових статей.
Дані за системою SORT (Strength of Recommendation Taxonomy; класифікація рівнів доказовості), розробленою редакторами журналів сімейної медицини та первинної медичної допомоги США (такими як American Family Physician, Family Medicine, Journal of Family Practice та British Medical Journal USA), оцінювали за трибальною шкалою на основі якості методології, а саме: рівень I – орієнтовані на пацієнта докази високої якості; рівень II – орієнтовані на пацієнта докази обмеженої якості; рівень III – інші докази, у тому числі консенсусні рекомендації, думки чи тематичні дослідження [9]. Клінічний рівень рекомендацій був розроблений на основі найкращих доступних доказів і класифікувався таким чином: A – рекомендація на основі послідовних доказів рівня 1; B – рекомендація базується на послідовних дослідженнях рівня 2 або 3 або екстраполяції досліджень рівня I; C – рекомендація на основі досліджень рівня 4 або екстраполяції досліджень рівня II або III; D – рівень доказів 5 або непослідовні та непереконливі дослідження на будь-якому рівні [8]. Для клінічного застосування на основі консенсусу рівні рекомендацій можна розцінювати так: A – рекомендовано; B – може бути рекомендовано; C – може бути рекомендовано; D – може бути розглянуто.
Обговорення
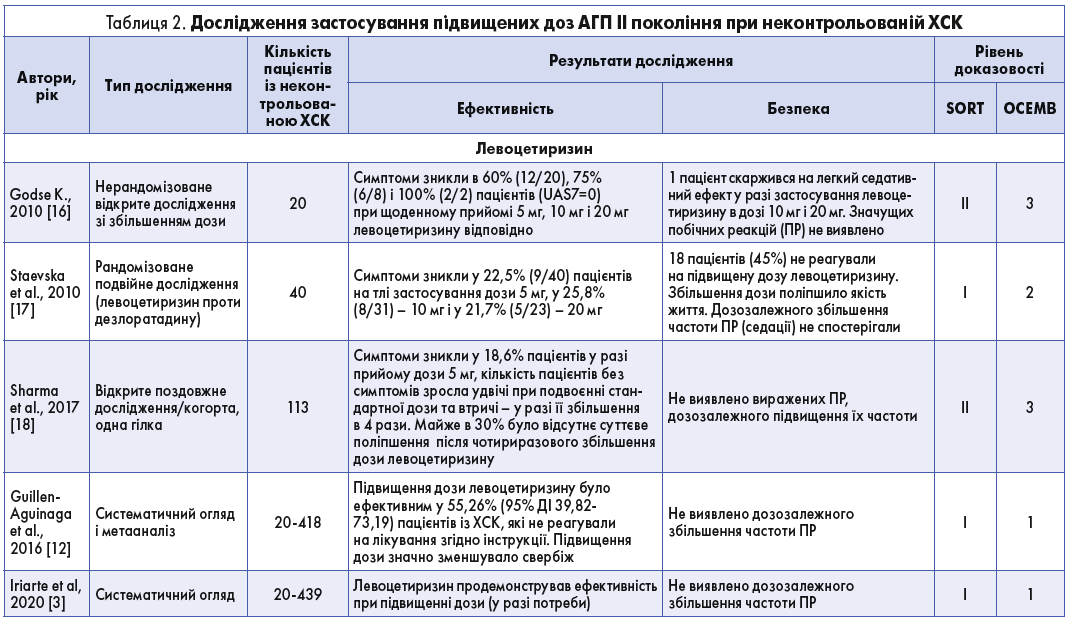
Було проведено декілька досліджень з оцінки користі та профілю безпеки АГП ІІ при застосуванні доз, вищих за рекомендовані, з різними результатами. У рамках цієї публікації зупинимося більш детально на такому представнику АГП ІІ, як левоцетиризин. Отже, результати досліджень, що стосуються конкретно левоцетиризину, наведено в таблиці 2 [3, 10-21].
Ефективність і безпека левоцетиризину
Дехто з авторів зазначали поліпшення клінічної картини та якості життя на тлі застосування підвищеної дози левоцетиризину (до 4 разів, тобто 20 мг/добу) при послідовному призначенні пацієнтам, в яких не вдалося досягти контролю за допомогою стандартної дози препарату [16-18]. Sharma та співавт. повідомили, що в разі підвищення дози в 4 рази відсутність суттєвого поліпшення стану спостерігали лише в 30% пацієнтів [18].
Крім того, було встановлено, що левоцетиризин є ефективнішим (p<0,05) у порівнянні з дезлоратадином у разі збільшення стандартної дози в 4 рази (20 мг/добу) [17]. Результати метааналізу і нещодавно проведеного систематичного огляду також підтвердили більшу ефективність вищих доз левоцетиризину [3, 12].
В усіх дослідженнях седативний ефект підвищених доз левоцетиризину був помірним і виявлявся лише в невеликого відсотка осіб. Staevska та співавт. повідомили про відсутність змін/зменшення седації у 75% осіб, що, імовірно, пояснюється поліпшенням якості сну і бадьорості вдень, толерантністю до седативних властивостей препарату [17]. Безпеку з боку серцево-судинної системи було продемонстровано при збільшенні стандартної дози вшестеро, при цьому не спостерігали будь-якого подовження інтервалу QT або розвитку аритмії [7].
Існує рекомендація ступеня А, згідно з якою рекомендовано підвищення дози левоцетиризину при рефрактерній ХСК. Згідно з низкою міжнародних рекомендацій із лікування ХК, дозу препарату можна безпечно збільшити в 4 рази (20 мг/добу) без розвитку будь-яких виражених побічних ефектів.
Підвищення дози в особливих групах пацієнтів
Донедавна не було даних літератури щодо застосування підвищених доз АГП ІІ для лікування ХСК в особливих груп населення, таких як педіатричні хворі та пацієнти літнього віку. Однак нещодавно Gabrielli та співавт. і Sarita та співавт. задокументували ефективність і безпеку підвищених доз АГП ІІ у дітей [35, 36].
Висновки
Хоча було проведено декілька досліджень із застосування підвищених доз АГП ІІ при неконтрольованій ХСК, результати не є однозначними для різних препаратів. Щодо підвищення доз левоцетиризину, цетиризину, фексофенадину і біластину наявні рекомендації ступеня А, тоді як для дезлоратадину і ебастину – рекомендації ступеня В. Застосування високих доз, імовірно, чинить значний вплив на свербіж, але не на кількість пухирів [12]. Окрім підтримання контролю ХСК вказані препарати також поліпшують якість життя та сну в пацієнтів. Згідно з рекомендаціями дозу левоцетиризину і біластину дозволено безпечно підвищувати до 4 разів, а дозу фексофенадину – до 3 разів. Підвищення дози цетиризину може призвести до посилення дозозалежної седації. Застосування жодного препарату, навіть у високих дозах, не пов’язане із системними ускладненнями, у тому числі з кардіотоксичністю.
Статистичної різниці в частоті розвитку небажаних ефектів і седації в разі прийому стандартних або вищих доз не виявлено. Однак пацієнти часто негативно сприймають підвищення дози АГП ІІ, оскільки стурбовані через можливі довгострокові шкідливі наслідки, втрату ефективності та розвиток залежності [37]. Таким чином, необхідне адекватне консультування, щоб обґрунтувати збільшення доз АГП ІІ у пацієнтів цих груп за відсутності контролю на тлі застосування стандартних доз. Щоб підтвердити або спростувати запропоновані нами рекомендації, засновані на доказах, необхідні подальші широкомасштабні та добре сплановані випробування з дотриманням поточних рекомендацій із лікування.
Реферативний огляд статті I. Podder et al. Efficacy and Safety of Up-dosed Second-generation Antihistamines in Uncontrolled Chronic Spontaneous Urticaria: A Review, J Clin Aesthet Dermatol, 2023.
Підготувала Дарина Павленко
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 1 (66) 2024 р.