21 квітня, 2024
Експертиза медичних термінів: ЛЗ vs ДД
 Через розширення на фармацевтичному ринку асортименту торгових найменувань лікарських засобів (ЛЗ) і дієтичних добавок (ДД) усе більшої актуальності набуває проблема якості цих продуктів та їх місця в лікарських призначеннях. Під час вибору між цими видами продуктів лікарю-практику важливо враховувати всі переваги й недоліки щодо умов їхнього виробництва, а також ступеня доказовості ефективності та безпеки. У лютому відбувся майстер-клас «SMART-діагностика та лікування хвороб нирок і сечовивідних шляхів». Завідувачка кафедри фармакології Національного медичного університету ім. О.О. Богомольця (м. Київ), професор Ганна Володимирівна Зайченко та завідувач відділення внутрішньої патології вагітних Державної установи «Інститут педіатрії, акушерства і гінекології НАМН України» (м. Київ), член‑кореспондент НАМН України, доктор медичних наук, професор Володимир Ісаакович Медведь виступили зі спільною доповіддю «Експертиза медичних термінів: ЛЗ vs ДД».
Через розширення на фармацевтичному ринку асортименту торгових найменувань лікарських засобів (ЛЗ) і дієтичних добавок (ДД) усе більшої актуальності набуває проблема якості цих продуктів та їх місця в лікарських призначеннях. Під час вибору між цими видами продуктів лікарю-практику важливо враховувати всі переваги й недоліки щодо умов їхнього виробництва, а також ступеня доказовості ефективності та безпеки. У лютому відбувся майстер-клас «SMART-діагностика та лікування хвороб нирок і сечовивідних шляхів». Завідувачка кафедри фармакології Національного медичного університету ім. О.О. Богомольця (м. Київ), професор Ганна Володимирівна Зайченко та завідувач відділення внутрішньої патології вагітних Державної установи «Інститут педіатрії, акушерства і гінекології НАМН України» (м. Київ), член‑кореспондент НАМН України, доктор медичних наук, професор Володимир Ісаакович Медведь виступили зі спільною доповіддю «Експертиза медичних термінів: ЛЗ vs ДД».
Розробка ЛЗ – складний відповідальний поцес
Продукти, які сьогодні використовують лікарі в своїх фармакотерапевтичних технологіях, розподіляються на ЛЗ, ДД і медичне харчування. Як ЛЗ, так і ДД можуть вироблятися з рослинної сировини, тобто належати до фітопрепаратів. Проте слід пам’ятати, що ЛЗ призначені, як правило, для лікування, а ДД – для профілактики нутритивного дефіциту та збагачення раціону харчування.
ЛЗ розробляються на фармацевтичних виробництвах за суворими законами, що контролюються державними та міжнародними директивами, а також сертифікуються. ЛЗ проходять доклінічні (4-6 років) і клінічні (3-6 років) випробування. Виробництво ЛЗ здійснюється на підставі ліцензії за технологічним регламентом із додержанням вимог фармакопейних статей та інших державних стандартів, а також технічних умов з урахуванням міжнародних норм (наразі до виробництва й імпорту ліків в Україні застосовуються вимоги Належної виробничої практики – GMP).
Відмінності в реєстрації ЛЗ і ДД
Державна реєстрація – обов’язкова процедура з допуску до застосування ЛЗ в Україні, яка включає подання низки документів (реєстраційного досьє, документів щодо дотримання стандартів якості та фармаконагляду). Крім того, кожна партія лікарських засобів має проходити аналітичний контроль щодо відповідності реального складу лікарської форми тому, що зазначено в документації.
ДД (застаріла назва – БАД) можуть виконувати профілактичну роль і вживаються додатково до звичайного раціону харчування; на відміну від ЛЗ реєстрація ДД згідно із суворими законодавчими нормами не потрібна. ДД розробляються на підставі аналізу емпіричних даних за власними рецептурами. Можуть вироблятися на різних підприємствах харчової, фармацевтичної та біотехнологічної промисловості (при тому не завжди сертифікованих). Для ДД не потрібна реєстрація згідно із суворими законодавчими нормами, які висуваються для ЛЗ (реєстраційне досьє, документи щодо дотримання стандартів якості та фармаконагляду), а також моніторинг побічних ефектів. Для виведення ДД на ринок достатньо отримати висновок служби держпродспоживнагляду. Для цього достатньо надати такі документи, як технічні умови – нормативний документ, що містить інформацію про призначення та склад, а також протокол про проведення лабораторних досліджень щодо відсутності екологічних забруднювачів. Водночас ДД підлягають обов’язковій санітарно-епідеміологічній експертизі (наказ Міністерства охорони здоров’я України від 09.10.2000 р. № 247), a їхня реалізація може здійснюватися аптеками, дієтичними відділами магазинів або спеціалізованими торговельними закладами.
Принципові відмінності між ЛЗ та ДД щод реєстрації та обігу на фармацевтичному ринку узагальнено в таблиці.
|
Таблиця. ДД і ЛЗ: принципові відмінності в реєстрації та обігу |
||
|
Етап |
Лікарський засіб (засіб для лікування, профілактики чи діагностики хвороб) |
Дієтична добавка |
|
1. Контроль якості (сертифікати GMP, GLP); аналітичний контроль реального вмісту готової форми |
Потрібен |
Не вимагається |
|
2. Клінічні дослідження І-ІV фази |
Потрібні |
Не вимагаються |
|
3. Наукова брошура (вичерпне досьє із фармакокінетики, фармакодинаміки, дозування, показань та обмежень, ПР) |
Потрібна |
Не вимагається |
|
4. Контроль за побічними реакціями (фармаконагляд) |
Потрібен |
Не вимагається |
|
5. Аналітичний контроль |
Потрібен для кожної партії |
Не потрібен взагалі |
|
6. Санітарно-гігієнічний контроль |
Потрібен |
Потрібен |
|
7. Контроль відповідності до законодавства |
Потрібен |
Потрібен |
Проблеми із забезпеченням належної якості ДД
Незважаючи на наявність законодавчого регулювання обігу ДД на ринку України, державний контроль за їхнім обігом потребує вдосконалення відповідно до вимог часу. ДД не вимагають аналітичного контролю відповідності реального складу ДД і складу, зазначеному в технічних умовах, і це створює умови для численних порушень. Наявні прогалини дають можливість недобросовісним суб’єктам господарювання допускати численні зловживання, зокрема не дотримуватися регламентованого вмісту ДД, не здійснювати реєстрації ЛЗ і реалізовувати їх під видом ДД. Серед порушень, що становлять загрозу для життя і здоров’я людей, можуть бути наявність у ДД активних фармацевтичних інгредієнтів, у т. ч. рецептурних, які можуть використовуватися винятково для виготовлення ЛЗ; відсутність у складі ДД заявлених поживних речовин (у т. ч. білків, жирів, вуглеводів, вітамінів, мінеральних речовин) або інших речовин із поживним чи фізіологічним ефектом; невідповідність маркування ДД установленим вимогам, зокрема зазначення, що вони мають лікувальний ефект. Система державного контролю потребує удосконалення шляхом установлення чітких механізмів введення в обіг ДД, а також вимог до поживних речовин (у т. ч. білків, жирів, вуглеводів, вітамінів, мінеральних речовин) або інших речовин із поживним чи фізіологічним ефектом, що можуть використовуватися для виробництва ДД. Саме тому наразі вживають відповідних заходів, у т. ч. розроблено проєкт Закону України «Про внесення змін до деяких законів України щодо удосконалення регулювання виробництва та обігу ДД».
Особливості виробництва фітопрепаратів
До основних проблем виробництва фітопрепаратів, що можуть вплинути на ефективність і безпеку фітотерапії, належать відсутність стандартизації сировини, недосконала стандартизація виробництва, значні коливання вмісту біологічно активних речовин в екстрактах, відсутність біохімічної сталості готових лікарських форм (неможливість проведення клінічних випробувань за GCP).
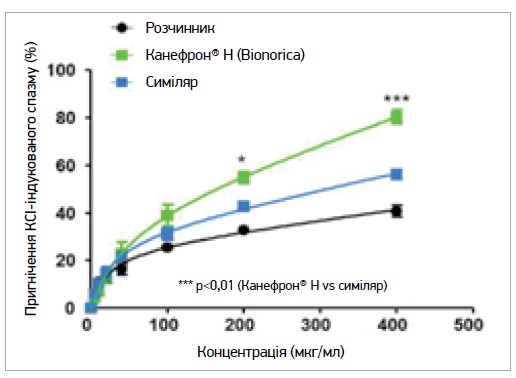
Сучасні фітопрепарати (ЛЗ рослинного походження) розподіляються на 4 групи: оригінальні моно- чи комбіновані екстракти (наприклад, фітонірингові ЛЗ, до яких застосовують сувору систему контролю якості, – від вирощування рослин до клінічних випробувань); фітосиміляри (копії) – схожі на оригінальні фітопрепарати, але без патентування, доведення унікальних фармацевтичних, терапевтичних властивостей екстрактів; напівсинтетичні аналоги виділених із рослин індивідуальних біологічно активних речовин (кверцетин, ресвератрол, індол‑3-карбінол, куркумін); комбінації фітоекстрактів із синтетичними АФІ. Фітопрепарати, розроблені за принципом фітонірингу, відрізняються високою якістю, що підтверджується багатоступеневим контролем якості – від фітосировини до готового ЛЗ, наявністю доказової бази високого рівня щодо ефективності та безпеки. Так, порівняння спазмолітичної активності препарату Канефрон® Н і нестандартизованої композиції тих самих ботанічних видів виявило значно вищу ефективність Канефрону Н. Еквівалентні спазмолітичний та протизапальний ефекти досягаються вдвічі меншими концентраціями Канефрону Н (Зупанець І. А. та співавт., 2014) (рис.).
Рис. Порівняння спазмолітичної активності Канефрону Н, розчинника та симіляра
Основні проблеми якості ДД, що не контролюються аналітично
Відсутність лабораторної аналітики спричиняє такі проблеми, як субституція компонента (заміна одного компонента продукту на дешевший) та модифікація складу чи контрманіпуляція (додавання компонента до продукту, не передбаченого документацією).
Використання ДД сумнівної якості можуть мати негативні наслідки, як-от відсутність ефективності, поява небажаних побічних реакцій або проявів токсичності при застосуванні рекомендованої дози чи за передозування, ефект плацебо, погіршення здоров’я внаслідок відсутності лікувального впливу за перебігом хвороби. Наприклад, лише нещодавно Управлінням з контролю за якістю продуктів харчування та лікарських засобів США (FDA) встановлено науково обґрунтований безпечний рівень епігалокатехін‑3-галату в ДД зеленого чаю; оцінку токсичності було проведено лише після випадків летальних уражень печінки внаслідок вживання високих дозувань екстракту зеленого чаю.
Чому лікарі призначають ДД
Причинами призначення ДД лікарями можуть бути вплив реклами та неетичної промоції, брак інформації про засіб (це ЛЗ або ДД), апріорна впевненість у безпечності, власний досвід користування, відсутність відповідних знань. Проте ДД, особливо виготовлені належним чином, із дотриманням суворих вимог щодо якості, з відповідним складом, притаманним цьому продукту, є важливим інструментом оздоровлення на етапі реабілітації та профілактики різних патологічних станів.
Поради щодо призначення ДД лікарем-практиком
- Слід збагачувати харчовий раціон пацієнта ДД із макро- чи мікронутрієнтами, пробіотичними м/о. Дози активних речовин мають дорівнювати добовій фізіологічній нормі споживання певного нутрієнта.
- ДД призначаються не для лікування, а для оптимізації раціону харчування при конкретному стані організму.
- Важливо звертати увагу на виробництво (мають бути вироблені на сертифікованих підприємствах, краще фармацевтичних) і контролювати відповідність вимогам безпеки FDA чи інших регуляторних органів.
- Необхідно перевіряти маркування: на упаковці має бути зазначено про те, що це не є ЛЗ.
- Слід уважно вивчати інформацію на листку-вкладишу про властивості та показання до призначення, протипоказання, взаємодію із ЛЗ тощо.
Доказова фітомедицина
У 1988 р. в Університеті McMaster (Канада) виникла ідея «Медицина, що ґрунтується на доказах» (засновником вважається англійський епідеміолог Арчі Кокрейн, який жив у ХІХ ст.): підхід до медичної практики, за якого рішення щодо застосування профілактичних, діагностичних і лікувальних заходів ухвалюються з огляду на наявні докази їхньої ефективності й безпеки. Основна особливість доказової медицини – критична оцінка наявних доказів. Важливими інструментами доказової медицини є когортні дослідження (ІІА), рандомізовані контрольовані дослідження (ІВ), метааналізи (ІА).
До переваг доказової медицини, які додають успішності лікарю, належать обґрунтованіший процес ухвалення рішень, кращі результати лікування для пацієнтів, тісніша співпраця між лікарем і хворим, стандартизація надання допомоги (гарантія, що всі хворі отримують однаковий стандарт медичної допомоги), прогнозований результат.
Сьогодні розвиток доказової фітомедицини вважається пріоритетним напрямом в оздоровленні населення, запобіганні гострим і хронічним захворюванням та поліпшенні якості життя.
Приклад доказової фітомедицини: для профілактики (і навіть альтернативного лікування) гострої неускладненої інфекції сечових шляхів EAU рекомендує використовувати альтернативні антибіотикам ліки, в тому числі посилається на Канефрон® Н з огляду на дослідження CanUTI7 – порівняння ефективності препарату Канефрон® Н vs фосфоміцину трометамолу за неускладненого циститу: серед фітопрепаратів альтернативної терапії ефективність, зіставну з антибіотиком, доведено саме для препарату Канефрон® Н. Сила наукового доказу рівня – ІВ (Florian M. Wagenlehner et al., 2018).
Підготував Олександр Соловйов
Медична газета «Здоров’я України 21 сторіччя» № 5 (566), 2024 р