23 квітня, 2024
Погляди на терапію глюкокортикоїдами в ревматології: епоха конвергенції
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик.
ГК є одним з основних і найчастіше застосовуваних класів імуносупресивних препаратів у всьому світі, які використовуються для лікування численних захворювань. Згідно з даними дослідження Waljee та співавт. (2017), кожному п’ятому дорослому, який застрахований у США, хоча б один раз у житті з тих чи інших причин призначали пероральні ГК на нетривалий термін. Сьогодні ревматологія – одна з галузей медицини, де більшість пацієнтів для успішного лікування потребують призначення ГК, хоча ставлення лікарів до терапії ГК не завжди було прихильним.
Понад 70 років тому (19 квітня 1949 р.) Філіп Хенч і його колеги опублікували новаторську роботу, присвячену успішному лікуванню 14 хворих на РА сполукою Е (зараз відомою як кортизон) (Hench et al., 1949). У 1955 р. перші синтетичні ГК – преднізон і преднізолон (Bunim et al., 1955) – були дозволені до використання в медицині; наступними дуже швидко стали метилпреднізолон та дексаметазон. Однак уже на початку 1950-х рр. розуміли, що тривалий прийом ГК (особливо у високих дозах) може зумовити виникнення побічних ефектів, як-от остеопороз, артеріальна гіпертензія, підвищений ризик розвитку інфекцій, діабет 2 типу, збільшення маси тіла та розвиток кушингоїдного синдрому (Strehl et al., 2016). Відтоді було докладено багато зусиль для оптимізації лікування цими препаратами: визначення оптимального дозування та схеми лікування, створення рекомендацій щодо їхнього застосування для лікування різних захворювань, розробка інструментів для моніторингу токсичності, які постійно вдосконалюються (Buttgereit et al., 2002; Smolen et al., 2017; Miloslavsky et al., 2017). Крім того, зараз тестується декілька різних ГК‑зберігальних стратегій, а також розробляються інноваційні ГК або ліганди ГК‑рецепторів, які мають краще співвідношення користь/ризик, ніж звичайні ГК (Buttgereit et al., 2008; Buttgereit et al., 2010; Buttgereit et al., 2013; Buttgereit et al., 2019). Важливі висновки були зроблені в 2007 р., коли стало зрозуміло, що ГК мають хворобомодифікувальні терапевтичні ефекти, оскільки вони не лише зменшують клінічні ознаки та симптоми запалення, а й уповільнюють рентгенологічне прогресування захворювання в хворих на РА (Kirwan et al., 2007).
Безсумнівно, ГК чинять позитивний терапевтичний вплив, але ці препарати також мають високий потенціал для запуску побічних ефектів. Із цієї причини думки щодо використання ГК довгий час коливалися між рішучим схваленням і вираженим несприйняттям; проте амплітуда цих коливань зменшилася, коли накопичилося більше даних щодо співвідношення користь/ризик для цих препаратів. Деякі лікарі та пацієнти ще досі позиціонують себе більше «за» або більше «проти» лікування ГК, але загалом, здається, ми вже дійшли до епохи зближення думок щодо використання ГК у медичній практиці. В цій статті представлено поточні конвергентні погляди щодо оптимального застосування ГК при РА, РПМ і васкуліті великих судин, описано складну взаємодію запалення, вплив на нього ГК (із фокусом на кістці), а також висвітлено нові стратегії щодо помірного застосування ГК, розробки стратегії об’єктивного вимірювання їхньої токсичності, поточний стан розробки лігандів ГК‑рецепторів.
Ставлення до ГК
РА є хронічним системним запальним захворюванням, що уражає 0,5-1,0% дорослих у розвинених країнах (Buttgereit et al., 2015). Проте, незважаючи на досягнення в розробці таргетної терапії РА, для його лікування ще досі часто призначають ГК. Для інших ревматичних захворювань, включаючи гігантоклітинний артеріїт (ГКА) (найчастіша форма первинного васкуліту із частотою 18 на 100 тис. осіб, а також РПМ, що уражає до 113 на 100 тис. осіб північноєвропейського походження віком ≥50 років), ГК усе ще є першою лінією терапії (Buttgereit et al., 2016).
Ревматоїдний артрит
Актуальні рекомендації
M. Boers у листі, опублікованому в 2012 р., справедливо розкритикував рекомендації Американської колегії ревматологів (ACR, 2008; зміни 2012) за нездатність належно вирішити проблему місця ГК у лікуванні РА. Отже, до рекомендацій ACR (2015) включено інформацію про оптимальне застосування препаратів ГК у найменшій можливій дозі, а також упродовж найкоротшого можливого терміну лікування з метою забезпечення найкращого співвідношення користь/ризик для пацієнтів, хворих на РА. Зокрема, така рекомендація була запропонована, щоб розглянути можливість додавання до початкової схеми лікування хворобомодифікувальними антиревматичними препаратами (ХМАРП) пацієнтів із РА (з помірною або високою активністю захворювання) низьких доз ГК (≤10 мг/день преднізону чи в еквіваленті) або в хворих, котрі не відповідають на лікування традиційними синтетичними ХМАРП (тсХМАРП), біологічними ХМАРП (бХМАРП). Нетривалий термін застосування ГК (визначається як <3 міс лікування) також рекомендовано розглядати для лікування загострень захворювання (Singh et al., 2016).
Поточні рекомендації EULAR щодо застосування ГК при РА (Smolen et al., 2016) схожі на такі ACR (Singh et al., 2016), але мають дещо іншу історію. В рекомендаціях EULAR (2010) для лікування РА за допомогою тсХМАРП і бХМАРП з огляду на дані вищезазначеного дослідження 2007 р. (Kirwan et al., 2007) зауважено, що ГК мають не лише протизапальні властивості, а й хворобомодифікувальні. Саме тому відповідно до EULAR (2010) рекомендовано застосування ГК як початкове короткочасне лікування низькими та помірно високими дозами в поєднанні з монотерапією тсХМАРП (або в комбінації із тсХМАРП) із подальшим швидким зниженням дози ГК (протягом 3-6 міс) аж до відміни останніх (Smolen et al., 2010). Це формулювання відображає той факт, що як довгострокове, так і середньострокове застосування ГК у хворих на РА може спричинити небажані наслідки. В оновленні 2016 р. (Smolen et al., 2017) зазначено, що для перехідної терапії використовується декілька лікувальних стратегій із застосуванням ГК: пероральні дози преднізону до 30 мг в еквіваленті щодня, одноразова внутрішньом’язова (в/м) ін’єкція метилпреднізолону в дозі 120 мг або одноразова внутрішньовенна (в/в) пульс-терапія метилпреднізолону в дозі 250 мг. Це означає, що ГК слід розглядати як перехідну терапію під час ініціювання або зміни тсХМАРП, отже, ГК треба приймати стільки, скільки необхідно до досягнення максимального ефекту від терапії тсХМАРП (Smolen et al., 2017). З іншого боку, ця рекомендація свідчить про те, що ГК недоцільно застосовувати як перехідну терапію у випадку застосування бХМАРП або цільових синтетичних ХМАРП, оскільки ці лікувальні підходи зазвичай швидко надають ефект, а також мають додатковий ризик інфекційних ускладнень. В оновленні 2016 р. замінено фразу «до 6 міс» на «короткочасні ГК», оскільки вважалося, що не існує доказів на підтримку попередньої рекомендації (Smolen et al., 2014). Слід зауважити, що термін «короткостроковий» наразі не має чіткого визначення в термінах тижнів або місяців. Зрозуміло, що необхідно уникати тривалого застосування ГК у дозах >5 мг/добу (3-6 міс і довше) (Strehl et al., 2016) через можливі небажані наслідки (Ramiro et al., 2017; Chatzidionysiou et al., 2017).
Альтернативні погляди
Деякі ревматологи розглядають застосування дуже низьких доз ГК у довгостроковій перспективі (в ідеалі дози від 2 до 4 мг/день) – реалістичний терапевтичний варіант для пацієнтів із РА. Ця думка підтримується реальними даними когортних досліджень. Наприклад, у випробуванні профілю переносимості ГК для пацієнтів із раннім РА (тривалість захворювання <6 міс) 386 із 602 пацієнтів (64,1%) отримували низькі дози преднізолону (в середньому 3,1±2,9 мг/добу) впродовж усього часу спостереження (медіана – 7 років) (Roubille et al., 2017). Для оцінки профілю безпеки ГК дослідники оцінювали показники загальної смертності, серцево-судинних захворювань (у т. ч. ішемії міокарда, цереброваскулярних подій, серцевої недостатності), тяжкої інфекції, переломів серед учасників дослідження, а також повідомили про задовільний профіль безпеки при застосуванні дуже низьких доз ГК за раннього активного РА. Схожі результати отримано в дослідженні CAPEA, в якому серед 669 хворих на ранній РА 77% на початку лікування отримували ГК у початкових дозах від <7,5 до >20 мг преднізолону на добу, після чого 47% пацієнтів продовжили прийом ГК і через 2 роки (Albrecht et al., 2016). У дослідженні дорослих, хворих на РА, проаналізовано дані 3699 пацієнтів, відібраних із бази Австралійської асоціації ревматологів (Black et al., 2017). У цій когорті ймовірність використання пероральних ГК із часом зменшилася з 55% між 2001 і 2005 рр. до 39% між 2012 і 2015 рр. Цікавим є те, що між 2008 і 2015 рр. використання ГК зменшилося лише на 3% (Black et al., 2017), що може свідчити про досягнення плато щодо цих терапевтичних опцій.
Однак знизився не лише відсоток пацієнтів, які постійно приймають ГК, а й середня добова доза також змістилася в бік необхідного мінімуму для забезпечення ефекту терапії. Наприклад, 48,3% із 8084 пацієнтів із національної бази Німецького колаборативного центру артриту отримували ГК у загальній середній дозі 5 мг/добу в еквіваленті до преднізону (8,5% одержували добову дозу <5 мг; 37,7% – 5-7,5 мг і тільки 2,1% – >7,5 мг) (Albrecht et al., 2017) відповідно до чинних рекомендацій (Smolen et al., 2017; Singh et al., 2016).
У сукупності аналіз цих досліджень (Buttgereit et al., 2017; Roubille et al., 2017; Albrecht et al., 2016; Black et al., 2017; Albrecht et al., 2017) підкреслює два основні факти. По-перше, підхід до зниження дози ГК до відміни чи до найнижчої ефективної дози широко використовується. По-друге, в певного відсотка хворих на РА застосовуються ГК у більшій чи меншій дозі, тому закономірно виникають запитання про те, чи достатньо докладають зусиль лікарі та пацієнти для елімінації ГК і чи можливе в довгостроковій перспективі використання комбінованої терапії ХМАРП та низьких доз ГК як ефективнішої стратегії порівняно із застосуванням ХМАРП у вигляді монотерапії.
Васкуліт
Ревматична поліміалгія
В чинних рекомендаціях EULAR/ACR (2015) зазначено, що в хворих на РПМ ГК, а не нестероїдні протизапальні препарати (НПЗП) слід використовувати як терапію першої лінії. Виняток становлять випадки, які потребують короткочасного застосування НПЗП для лікування станів, пов’язаних із болем (Dejaco et al., 2015), що підкреслює важливу роль ГК при лікуванні цього захворювання (Buttgereit et al., 2016). Терапію ГК рекомендовано розпочинати з мінімальної ефективної дози в межах 12,5-25 мг/добу (в еквіваленті до преднізону) щодня та дотримуватися ефективної індивідуальної тривалості прийому ГК, але не менше 12 міс (Dejako et al., 2015). Найвища доза із запропонованого діапазону може бути рекомендована пацієнтам із високим ризиком рецидиву та низьким ризиком розвитку побічних ефектів. У хворих із супутніми захворюваннями (цукровий діабет, остеопороз, глаукома) чи іншими факторами ризику розвитку побічних ефектів на тлі терапії ГК перевагу слід надавати меншій дозі препарату. Через 4-8 тиж лікування пероральну дозу необхідно поступово знизити до 10 мг/добу в еквіваленті до преднізону. Після досягнення ремісії дозу слід ще більше знизити. Відповідні рекомендації було також передбачено для лікування рецидивів РПМ (Butgereit et al., 2015; Dejaco et al., 2015) (табл.).
|
Таблиця. Сучасні рекомендації щодо застосування ГК при васкулітах (адаптовано за F. Buttgereit, 2020) |
|||
|
Вид терапії |
Ревматична поліміалгія |
Гігантоклітинний артеріїтa |
Артеріїт Такаясуб |
|
Терапія індукції |
Розпочати пероральний прийом ГК |
Розпочати пероральний прийом ГК |
Розпочати пероральний прийом ГК |
|
Зниження ГК |
Впродовж 4-8 тиж знизити дозу |
Впродовж 2-3 міс знизити дозу ГК |
Впродовж 2-3 міс знизити дозу ГК до 15-20 мг/добу, згодом - до ≤10 мг/добу через рік |
|
Лікування рецидивів |
Збільшити дозу ГК до такої, яка була |
У випадку повного рецидиву – |
У випадку повного рецидиву – підвищити дозу ГК до 40-60 мг/добу, за часткового рецидиву – до останньої ефективної дози |
|
Примітки: a існують спеціальні рекомендації EULAR для лікування пацієнтів з ураженням органа зору при ГКА, а також для ІІ фази лікування (Hellmich et al., 2020); |
|||
Отже, остаточне рішення щодо лікування окремого пацієнта ГК потребує оцінки та врахування активності захворювання, факторів ризику розвитку побічних явищ, пов’язаних з їхнім застосуванням, супутніх захворювань, прийому інших препаратів, наявності рецидивів в анамнезі, тривалості терапії.
Васкуліт великих судин
Васкуліт великих судин (ГКА, артеріїт Такаясу) може спричиняти серйозні ускладнення, включаючи сліпоту, формування аневризми аорти та стеноз судин. Саме тому дуже важливо швидко діагностувати цей стан і призначити лікування. Рекомендації EULAR щодо цього були оновлені в 2018 р. (Hellmich et al., 2020). Хворі на ГКА та артеріїт Такаясу зазвичай добре відповідають на терапію високими дозами ГК (40-60 мг/день рекомендується для індукції ремісії). У хворих на ГКА, які мають гостру втрату зору чи сліпоту, що швидко минає (amaurosis fugax), рекомендовано розглянути застосування дуже високих доз ГК (0,25-1 г метилпреднізолону в/в щодня протягом 3 днів) (Hellmich et al., 2020). Такі дози гарантують, що всі глюкокортикоїдні рецептори зайняті, отже, можна очікувати на максимальний геномний ефект (Buttgereit et al., 2002). Крім того, виникнення негеномних ефектів (Strehl et al., 2017) потенційно сприяє терапевтичному успіху. Додаткові терапевтичні переваги від застосування високих доз ГК досягаються такими механізмами, як неспецифічні взаємодії ГК із клітинними мембранами та негеномними ефектами, опосередкованими як цитозольними, так і мембранозв’язаними ГК‑рецепторами (Matteson et al., 2016). Після досягнення клініко-лабораторної ремісії рекомендовано поступове зниження дози ГК (Hellmich et al., 2020) до цільової 15-20 мг/добу протягом 2-3 міс, а також ≤5 і ≤10 мг/день для ГКA та артеріїту Такаясу (відповідно через 1 рік).
Такі рекомендації необхідно розглядати як певний компроміс між ризиком розвитку рецидиву та побічних явищ на тлі терапії ГК. Наприклад, при ГКА рецидиви часто виникають на зниженні дози ГК (у 34-75% пацієнтів) (Hellmich et al., 2020). Отже, триваліше лікування високими дозами ГК може знизити частоту рецидивів, однак при цьому збільшиться ризик побічних ефектів, пов’язаних із застосуванням ГК. І навпаки, занадто швидке зниження дози ГК підвищує ризик рецидивів, що, своєю чергою, потребує збільшення дози, а це зумовлює вищий кумулятивний вплив ГК, який також збільшує ризик розвитку побічних ефектів, пов’язаних з їхнім застосуванням. Саме тому будь-які рішення щодо призначення ГК мають бути індивідуальними для хворого.
Ставлення до несприятливих впливів
Вищезазначені клінічні приклади чітко ілюструють постійну необхідність використання ГК у практиці лікаря-ревматолога. Однак невизначеність щодо фактичного співвідношення користі та ризику використання цих препаратів може вплинути на оптимальну ефективність лікування хворих, яким показана терапія ГК (Buttgereit et al., 2017).
Чи існує безпечна доза?
Широке використання ГК поставило запитання про те, чи існує безпечна доза для тривалого застосування в пацієнтів із ревматичними захворюваннями. З метою аналізу чотирьох найтривожніших побічних ефектів, пов’язаних із застосуванням ГК (втрата кісткової маси, гіперглікемія та/або діабет, серцево-судинні захворювання, інфекція), EULAR створено багатопрофільну групу фахівців і пацієнтів із ревматичними захворюваннями (Streh et al., 2016). У 2016 р. група (Streh et al., 2016) дійшла висновку, що ризик розвитку побічних явищ для більшості пацієнтів, які довгостроково (≥3-6 міс) отримують лікування ГК у низьких дозах (в еквіваленті до преднізону ≤5 мг/добу), є низьким, однак збільшується в дозуванні >10 мг/добу. При дозах від 5 до 10 мг/добу для визначення наявного та майбутнього ризику шкоди необхідно враховувати індивідуальні характеристики пацієнта (вік, стать, генетична схильність, супутні захворювання, супутнє лікування та спосіб життя). Наприклад, для 72-річної жінки із РПМ прийом 7,5 мг/добу преднізону протягом >6 міс не спричинить шкоди для здоров’я кісток, якщо вона достатньо вживала вітаміну D і кальцію, виконувала вправи для зміцнення м’язів і отримувала лікування бісфосфонатами або остеоанаболічними препаратами. Ризик шкоди тієї самої дози ГК на здоров’я її кісток був би високим, якби в неї був сімейний анамнез щодо остеопорозу, низька маса тіла, низька мінеральна щільність кісток, переломи в анамнезі, а також якщо вона відмовилася від прийому вітаміну D і антиостеопоротичних препаратів.
Результати звіту робочої групи EULAR (Streh et al., 2016) зіставні з даними, отриманими під час ретроспективного когортного дослідження, яке включало 16 762 хворих на РА, де було проаналізовано показники загальної смертності та смертності від окремих причин на тлі лікування ГК (Movahedi et al., 2016). Підсумки цього дослідження показали, що доза ГК <5 мг/добу (еквівалентна до преднізону) не була пов’язана з підвищеним ризиком смерті, тоді як зі збільшенням дози цей ризик зростав (Movahedi et al., 2016). Незважаючи на ці висновки, питання існування безпечної тривалої дози все ще достеменно невизначено через відсутність переконливих доказів щодо ризику шкоди довгострокового застосування ГК; результати дослідження часто суперечливі чи мають упереджене ставлення (Streh et al., 2016).
Як щодо індукованого ГК остеопорозу?
Термін «остеопороз, спричинений ГК» часто використовується не за призначенням. Це доречно в експериментальних умовах; наприклад, 1 дослідження показало, що 5 мг преднізону на день сприяло зниженню відновлення кісток у здорових жінок у постменопаузі, впливаючи в такий спосіб на кісткову масу та/або міцність кісток (Ton et al., 2005). Однак такі висновки мало стосуються клінічної медицини, можуть дещо вводити в оману, адже здорові люди зазвичай не лікуються ГК. Наприклад, у ревматології ГК застосовуються для зменшення запалення при ревматичних захворюваннях; це складніший сценарій, ніж у здорової людини.
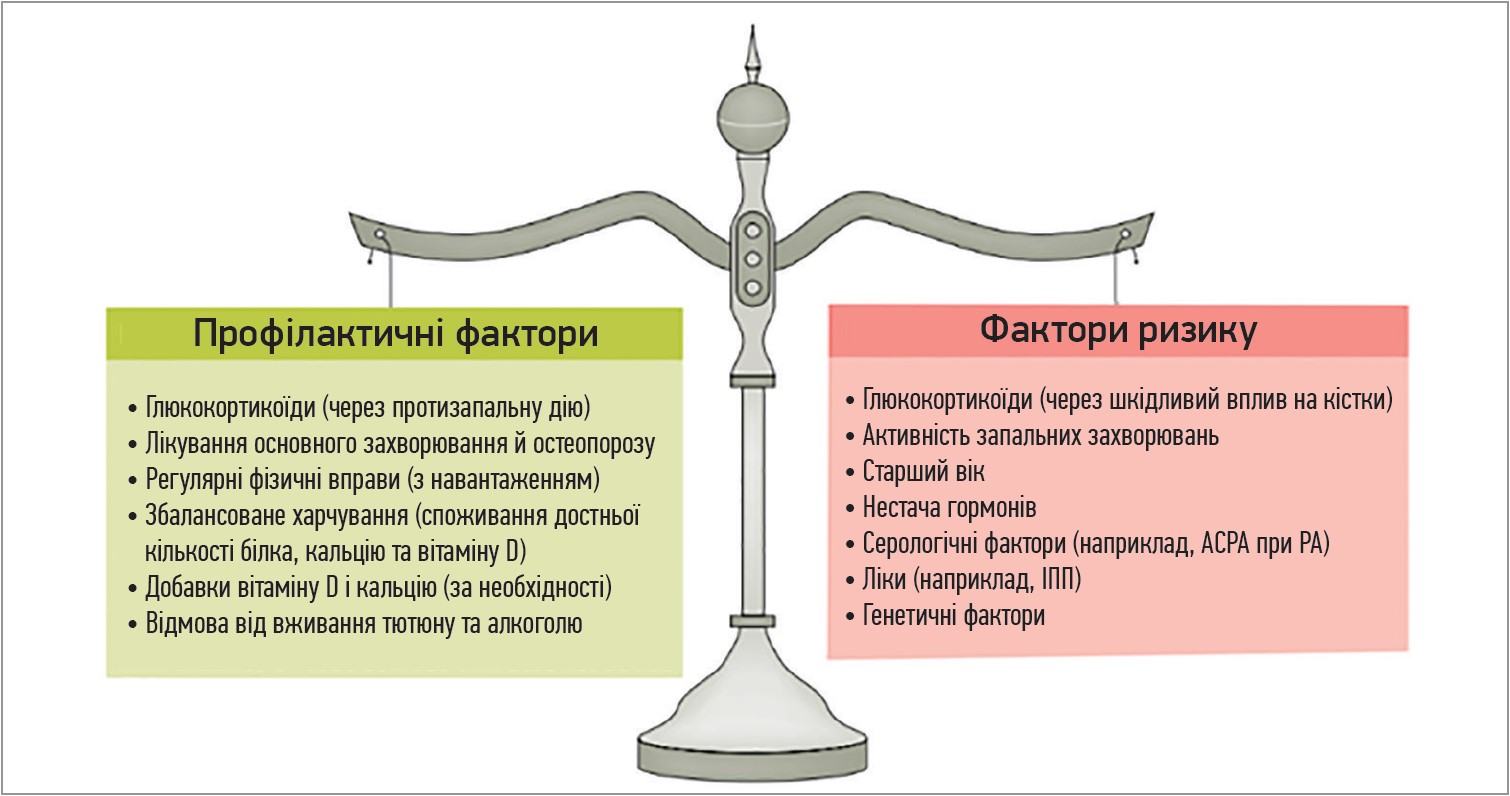
В сучасній клінічній практиці хворі на РА, периферичний спондилоартрит, системний червоний вовчак, васкуліт та інші запальні захворювання часто отримують ГК, які можуть чинити шкідливий вплив на кістку. ГК порушують формування кісток шляхом прямого пригнічувального впливу на остеобласти, а також негативно стимулюють остеокласти, впливають на остеоцити та опосередковано змінюють функції статевих залоз і нервово-м’язової системи (Rizzoli et al., 2015). Саме тому на тлі лікування ГК може статися швидка втрата кісткової тканини, що сприяє підвищеному ризику переломів (Rizzoli et al., 2015). Однак існує думка, що запалення, яке супроводжує ревматичні захворювання, також сприяє крихкості кісток (Briot et al., 2017; Ozen et al., Buttgereit et al., 2011). Проте в більшості людей спостерігається комплексна ситуація, що поєднує у собі як фактори ризику, так і профілактики, а застосування ГК у такому випадку одночасно стає і фактором ризику, і профілактичним фактором (рис.). З огляду на це здебільшого недоречно використовувати термін «ГК-індукований остеопороз», оскільки не тільки ГК впливають на крихкість кісток у пацієнтів із запальними захворюваннями.
Рис. Фактори, які впливають на ламкість кісток, пов’язану з остеопорозом, при ревматичних захворюваннях
(адаптовано за Buttgereit F., 2020)
Примітки: ІПП – інгібітори протонної помпи; ACPA – антитіла до циклічного цитрулінованго пептиду.
У більшості хворих на ревматичні захворювання спостерігається поєднання факторів ризику та профілактичних факторів, які впливають на крихкість кісток, пов’язану з остеопорозом. Застосування ГК одночасно є як і фактором ризику, так і профілактичним фактором, причому послаблення системного запалення (на тлі застосування найменшої дози ГК) і супутнє підвищення фізичної активності може певною мірою переважити можливий негативний вплив на кістку. Крім того, слід підкреслити, що схожі міркування можна застосувати до будь-яких запальних захворювань. Постійно висока запальна активність негативно впливає не лише на кістки, а й на серцево-судинну систему та енергетичний обмін (Buttgereit, 2011). Підвищений ризик розвитку інфекції у пацієнтів із РА залежить від особливостей його патофізіології, впливу супутніх хвороб і лікування препаратами ГК (Listing et al., 2013), при цьому слід зауважити, що під час лікування хворих найменшою ефективною дозою ГК одночасно чинять протизапальний та імуномодулювальний ефекти, які позитивно впливають на основне захворювання і нівелюють запалення супутніх (остеопороз, атеросклероз, небажані метаболічні ефекти), знижують притаманні, але дозозалежні побічні ефекти.
Майбутні підходи
Незважаючи на прогрес у розумінні нами ГК, усе ще лишаються відкритими питання додаткової оптимізації лікування цими препаратами. По-перше, важливим напрямом клінічних досліджень сьогодні є ретельне випробування ГК‑зберігальних підходів. Дослідження SEMIRA (Burmester et al., 2019) і GiACTA (Stone et al., 2017) – яскраві приклади таких підходів. По-друге, важливим завданням є об’єктивна оцінка токсичності ГК, яка потребує правильного визначення співвідношення користь/ризик для цього лікування. Індекс токсичності ГК (Miloslavsky et al., 2017) може бути відповідним інструментом для досягнення цієї мети. По-третє, наразі на різних стадіях вивчаються нові ліганди ГК‑рецепторів із метою створення та подальшого застосування в медичній практиці ліків із покращеним співвідношенням користі й ризику порівняно зі звичайними препаратами ГК.
Мета ІІІb/IV фази рандомізованого плацебо-контрольованого дослідження (РКД) SEMIRA – проінформувати клініцистів щодо переваг і ризиків зниження дози ГК при РА, результати якого були представлені на конгресі EULAR (2019) (Burmester et al., 2019). Згідно з результатами, тривалий прийом преднізолону (24 тиж) у підтримувальній дозі 5 мг сприяв кращому контролю захворювання порівняно з повною відміною препарату, 77% пацієнтів продовжували прийом преднізолону, але лише 65% хворих, які знижували преднізолон, досягли основної другої кінцевої точки терапії (утримання низької активності захворювання без рецидивів і без підтвердження недостатності надниркових залоз, яка потребує замісної терапії). Крім того, в групі пацієнтів, котрі знижували ГК, спостерігалося більше побічних ефектів порівняно із групою із тривалим прийомом преднізолону, хоча загальна переносимість була схожою; повідомлень про клінічні ознаки недостатності надниркових залоз і смерть не зафіксовано.
Загалом початкові результати дослідження SEMIRA демонструють, що продовження прийому преднізолону в дозі 5 мг/день забезпечує кращий контроль захворювання, ніж зниження ГК, що може вплинути на майбутні рекомендації щодо оптимального застосування ГК у пацієнтів із РА.
Мета дослідження GiACTA – дослідити ефект тоцилізумабу на частоту рецидивів у пацієнтів із ГКА під час зниження дози ГК (Stone et al., 2017; Unizony et al., 2013). У цьому РКД 251 пацієнта розподілили на 4 групи: перші 2 – на прийом тоцилізумабу 162 мг підшкірно щотижня чи кожні 2 тиж у комбінації з ГК; 3 і 4 – отримували плацебо в комбінації з преднізолоном, дозу якого зменшували протягом 26 або 52 тиж. Показники стійкої ремісії після відміни ГК на 52-му тиж порівнювали серед 4 різних схем лікування як первинні та основні вторинні кінцеві точки. Загалом стійка ремісія спостерігалася в >50% пацієнтів обох груп тоцилізумабу та в <20% хворих обох груп плацебо. Іншим суттєвим результатом було те, що кумулятивна середня доза преднізолону протягом усього часу дослідження (52 тиж) була розподілена навпіл у результаті додавання тоцилізумабу порівняно із плацебо: 1862 мг у кожній групі тоцилізумабу проти 3296 мг (у групі плацебо + 26-тижневе зниження преднізолону) та 3818 мг (у групі плацебо + 52-тижневе зниження преднізолону). Цей результат свідчить про високий терапевтичний потенціал такого підходу лікування (тоцилізумаб + ГК).
Розробка ліків
Підтвердженням того, що хронобіологія відіграє помітну роль при РА (Buttgereit et al., 2015) став розвиток хронотерапії, яка полягає у застосуванні лікарського засобу з модифікованим або відтермінованим вивільненням преднізону, що успішно себе зарекомендував у пацієнтів із РА. Цей препарат оптимізує терміни терапії ГК із метою зниження нічного підвищення концентрації IL‑6 у крові, що зумовлює зниження ранкової скутості та болю порівняно із такою самою дозою ГК, прийнятою зранку (Buttgereit et al., 2008; Buttgereit et al., 2010; Buttgereit et al., 2013; Alten et al., 2010; Alten et al., 2015). Інший підхід, спрямований на покращення терапії ГК, – розробка агоністів ГК‑рецепторів із кращим співвідношенням користь/ризик порівняно зі звичайними ГК, як-от ліпосомальні ГК, інноваційні ліганди ГК‑рецепторів (Strehl et al., 2017; Safy et al., 2017; Buttgereit et al., 2018). Так, у ІІ фазі РКД упродовж 12 тиж оцінювали ефективність препарату Fosdagrocorat (PF‑04171327) – першого в своєму класі перорального селективного та з високою спорідненістю дисоційованого агоніста ГК‑рецепторів (DAGR) (Buttgereit et al., 2019). Серед 323 хворих за середнього та тяжкого РА Fosdagrocorat у дозах 10 або 15 мг мав таку саму ефективність, як преднізон у дозі до 10 мг, і профіль безпеки, схожий на такий 5 мг преднізону. Ці результати (Buttgereit et al., 2019) загалом підтверджують те, що DAGR можуть мати схожу ефективність зі звичайними ГК, однак зі зменшенням негативних наслідків. M. Safy та співавт. (2017) у систематичному огляді щодо ефективності й безпеки пероральних селективних модуляторів ГК‑рецепторів порівняно із ГК за всіх форм артриту дійшли висновку, що існує недостатньо доказів стосовно переваг пероральних селективних модуляторів ГК‑рецептора над звичайними ГК з огляду на співвідношення користь/ризик. Автори також зазначили, що розробка багатьох із цих препаратів припиняється вже під час доклінічної фази (Safy M. et al., 2017).
Висновки
Після років дебатів у ревматології досягнуто певного консенсусу стосовно лікування ГК. У нинішній вік конвергенції існує широке переконання, що ГК є цінними, широко доступними лікарськими засобами, які швидко діють і переважно добре переносяться при короткочасному застосуванні в низьких дозах. Проте широкий спектр їхніх несприятливих ефектів і кумулятивна токсичність підкреслюють важливість керуватися певними принципами їхнього застосування:
- ГК необхідно використовувати лише для лікування симптомів або захворювань, щодо яких є опубліковані докази об’єктивної терапевтичної користі;
- застосовувати ГК потрібно лише тоді, коли специфічна терапія недостатня, неефективна чи протипоказана;
- обирати треба такий ГК, шлях і дозу, які максимізують користь та мінімізують ризик для пацієнта;
- моніторинг реакції на терапію ГК необхідно проводити за допомогою об’єктивних критеріїв, пов’язаних із конкретною терапевтичною метою;
- тривалість терапії ГК має бути достатньою для досягнення бажаної відповіді, але не довше ніж це необхідно;
- прийом ГК треба припинити, коли досягнуто максимальної користі, якщо виникають ускладнення або якщо об’єктивна терапевтична мета не досягається впродовж очікуваного часу;
- під час терапії ГК необхідно постійно проводити моніторинг побічних ефектів, пов’язаних із прийомом ГК.
Від редакції
Представлений матеріал наочно демонструє, що ГК залишаються центральною ланкою терапії ревматичних захворювань. Особливе місце в схемах лікування різних захворювань посідає метилпреднізолон, багаторічна історія застосування якого свідчить про його високу ефективність та безпеку. Під час вибору препаратів метилпреднізолону також важливо враховувати їхню якість та відповідність міжнародним стандартам. Таким вимогам повністю відповідає Медрол компанії Pfizer.
Стаття друкується в скороченні.
Buttgereit F. Views on glucocorticoid therapy in rheumatology: the age of convergence. Nature Reviews. Rheumatology, April 2020; vol. 16, р. 239-246.
Переклала з англ. Людмила Суржко
Стаття надрукована за підтримки компанії «Пфайзер».
PP-MED-UKR-0104
Медична газета «Здоров’я України 21 сторіччя» № 6 (567), 2024 р