20 травня, 2024
Підходи до антибактеріальної терапії при основних захворюваннях ЛОР-органів
 Захворювання ЛОР-органів надзвичайно поширені, тому будь-який спеціаліст (особливо лікар первинної ланки) обов’язково має справу із зазначеною патологією у своїй повсякденній роботі. Війна зумовила різке зростання захворюваності на гострі респіраторні патології та збільшення частки хворих із вторинними бактеріальними інфекціями. Отже, зросла частота використання антибактеріальних засобів (АБ), що в цій ситуації не завжди є обґрунтованим.
Захворювання ЛОР-органів надзвичайно поширені, тому будь-який спеціаліст (особливо лікар первинної ланки) обов’язково має справу із зазначеною патологією у своїй повсякденній роботі. Війна зумовила різке зростання захворюваності на гострі респіраторні патології та збільшення частки хворих із вторинними бактеріальними інфекціями. Отже, зросла частота використання антибактеріальних засобів (АБ), що в цій ситуації не завжди є обґрунтованим.
Зростання захворюваності пов’язане зі збільшенням впливу факторів ризику виникнення гострих респіраторних інфекцій (ГРІ) – велике скупчення людей (зокрема, в сховищах та укриттях, які не мають вікон і погано вентилюються), незадовільна якість повітря, переохолодження, імуносупресія, міграційні процеси, хронічний стрес, гуманітарні труднощі, вплив певних хімічних речовин. Частка цих факторів є водночас і передумовою ускладненого перебігу ГРІ. Крім того, розвитку ускладнень сприяє відсутність повноцінного лікування: через війну частка населення України не має доступу ні до лікаря, ні до необхідних медикаментів.
Концептуальна основа розуміння етіопатоґенезу запальних захворювань ЛОР‑органів – положення стосовно того, що запалення і бактеріальна інфекція не є тотожними поняттями. Саме тому запорукою ефективної та раціональної АБ‑терапії є правильно встановлений діагноз: наприклад, гострий бактеріальний риносинусит (ГБРС), гострий бактеріальний середній отит (ГБСО), гострий бактеріальний тонзиліт (ГБТ). Лікування цих патологічних станів регламентується такими документами: наказ Міністерства охорони здоров’я (МОЗ) України № 499 від 16.07.2014 р. (у редакції наказу Міністерства охорони здоров’я України від 11.02.2016 № 85) «Уніфікований клінічний протокол медичної допомоги «Гострі респіраторні інфекції», наказ МОЗ України № 1793 від 13.10.2023 р. «Уніфікований клінічний протокол первинної та спеціалізованої медичної допомоги «Гострий риносинусит», наказ МОЗ України № 688 від 09.04.2021 р. «Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Гострий середній отит», наказ МОЗ України № 639 від 06.04.2021 р. «Уніфікований клінічний протокол медичної допомоги «Гострий тонзиліт».
23 серпня 2023 р. МОЗ України опубліковано наказ № 1513 щодо стандартів медичної допомоги «Раціональне застосування антибактеріальних та антифунгальних препаратів з лікувальною та профілактичною метою». Відповідно до цього наказу призначення системних АБ із метою лікування інфекційних хвороб, зумовлених вірусами, грибами або паразитами, заборонено. Заборонено також використання АБ із метою профілактики в таких випадках: за відсутності показань до профілактичного застосування АБ в інструкції для медичного застосування лікарського засобу, за відсутності цього АБ у переліку, визначеному стандартами парентеральної періопераційної антибіотикопрофілактики, та за відсутності рекомендації профілактичного використання цього АБ у чинних галузевих стандартах медичної допомоги. Лікування АБ для системного застосування слід розпочинати лише за наявності в пацієнта лабораторно підтвердженої або з високою імовірністю підозрюваної бактеріальної інфекції. У закладах охорони здоров’я, що надають первинну (амбулаторно-поліклінічну) медичну допомогу, кожне призначення АБ‑терапії має бути письмово обґрунтоване у формі первинної облікової документації № 025/о «Медична картка амбулаторного хворого». Обґрунтування має містити діагноз і критерії, які враховувалися під час ухвалення рішення щодо призначення АБ‑терапії.
Одним із найпоширеніших захворювань ЛОР-органів є гострий риносинусит. Але формою захворювання, що потребує призначення АБ, є ГБРС. Цій хворобі притаманне погіршення симптомів після 5-го дня з моменту початку захворювання або збереження симптомів після 10-го дня з моменту початку захворювання. Для діагностики ГБРС у пацієнта мають спостерігатися щонайменше 3 симптоми, що характеризують тяжкість перебігу: температура тіла ≥38 °C, наявність другої хвилі захворювання, однобічна локалізація, гострий біль та підвищення швидкості осідання еритроцитів та/або С‑реактивного білка (за умови використання методики кількісного визначення).
Діагностика ГСО (надзвичайно актуальної нозології для лікарів-педіатрів) також розпочинається із клінічної симптоматики. Специфічними симптомами ГСО є оталгія, зниження слуху й оторея, неспецифічними – гарячка, сонливість, дратівливість, зниження апетиту, пронос. Наступний етап діагностики – отоскопія, проведення якої входить до обов’язкових навичок лікарів первинної ланки. Обов’язковими отоскопічними симптомами ГСО є гіперемія та випинання барабанної перетинки. Для ухвалення рішення щодо призначення АБ при ГСО слід орієнтуватися на тяжкість перебігу хвороби. Ознаками тяжкого перебігу є прояви інтоксикації, сильна оталгія, яка триває >48 год, температура ≥39 °C, що зберігається >48 год. Також показання до АБ‑терапії ГСО залежать від віку пацієнта (табл. 1).
|
Таблиця 1. Показання до АБ-терапії при ГСО |
||||
|
Вік |
Оторея |
Одно- чи двобічний ГСО з тяжкими симптомами |
Двобічний ГСО |
Однобічний ГСО |
|
<6 міс |
АБ |
АБ |
АБ |
АБ |
|
6 міс – 2 роки |
АБ |
АБ |
АБ |
Тактика уважного |
|
≥2 роки |
АБ |
АБ |
Тактика уважного |
Тактика уважного |
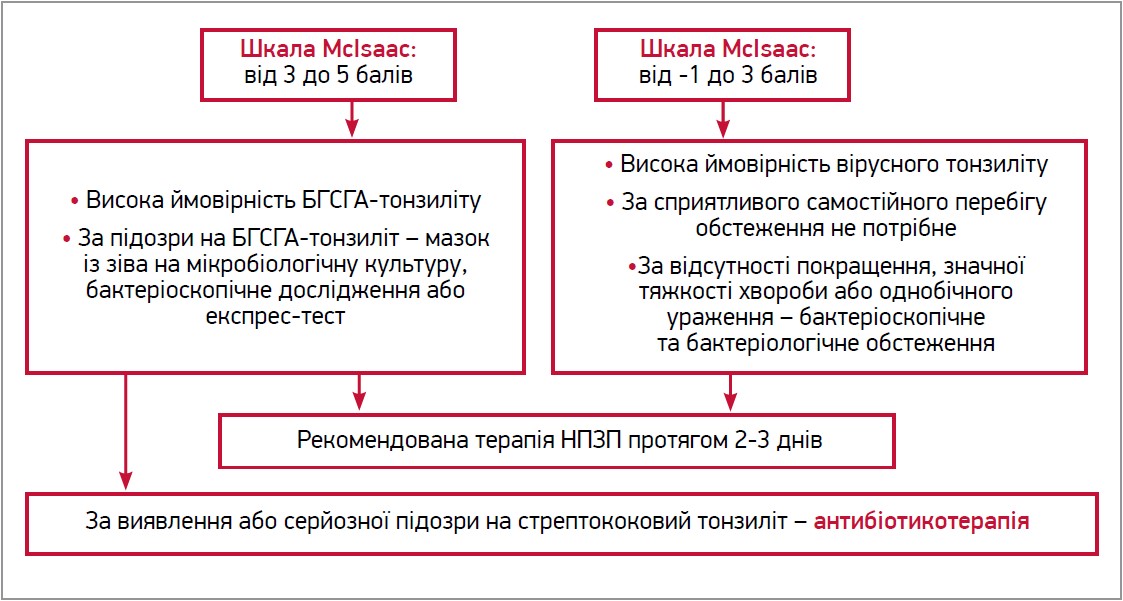
У разі ГБТ провідним симптомом є біль у горлі без гострої задишки. У диференційній діагностиці використовується шкала McIsaac, відповідно до якої пацієнт отримує по 1 балу за наявності таких критеріїв: температура тіла понад 38 °C, відсутність кашлю, збільшення шийних лімфатичних вузлів, збільшення, гіперемія мигдаликів або наявність нальоту на них, вік 3-14 років. Якщо вік пацієнта становить ≥45 років, 1 бал віднімається. Подальша тактика залежить від отриманої оцінки (рис.).
Рис. Обстеження пацієнта із ГБТ залежно від оцінки за шкалою McIsaac
Примітки: БГСГА – β-гемолітичний стрептокок групи А; НПЗП – нестероїдні протизапальні препарати.
Серед збудників бактеріальних захворювань ЛОР-органів провідні місця посідають Streptococcus pneumoniae, Haemophilus influenzae та Moraxella catarrhalis (табл. 2). Атипові збудники при інфекціях верхніх дихальних шляхів клінічного значення не мають.
|
Таблиця 2. Провідні патогени ГРІ |
||
|
Бактерії |
Частка в дорослих (%) |
Частка в дітей (%) |
|
Streptococcus pneumoniae |
20-43 |
35-42 |
|
Haemophilus influenzae |
22-35 |
21-28 |
|
Moraxella catarrhalis |
3-9 |
3-7 |
|
Streptococcus spp. |
0-8 |
– |
|
β-гемолітичний стрептокок |
10-56 |
28-46 |
|
Інші |
4 |
– |
З огляду на високу чутливість найтиповіших патогенів до β-лактамних АБ саме вони є препаратами вибору для емпіричного (стартового) лікування більшості бактеріальних захворювань ЛОР-органів. При ГБРС і ГБСО препарати вибору – інгібіторозахищені амінопеніциліни (табл. 3). Для ерадикації інфекції необхідний 7-10-денний курс АБ‑терапії.
|
Таблиця 3. АБ-терапія ГБРС і ГБСО |
|
|
Пероральні препарати вибору |
Парентеральні препарати вибору |
|
Інгібіторозахищені амінопеніциліни |
Інгібіторозахищені амінопеніциліни |
|
Альтернативні препарати |
|
|
Цефалоспорини ІІ-ІІІ покоління Макроліди |
Цефалоспорини Фторхінолони |
З-поміж β-лактамів, зокрема інгібіторозахищених амінопеніцилінів, заслуговують на увагу Амоксил (амоксицилін) та Амоксил-К (амоксицилін/клавуланат) від лідера ринку антибактеріальних засобів – Корпорації «Артеріум»* (виробництва АТ «Київмедпрепарат»). Фармакоекономічні переваги цих препаратів** (вони більш доступні на ринку серед відповідних антибіотиків) з огляду на комплексну терапію ЛОР-захворювань сприяють оптимізації витрат на лікування. Важливо, що Амоксил-К має доведену біоеквівалентність оригінальному амоксициліну/клавуланату (Артиш Б. І. та співавт., 2017).
При ГБТ препаратом вибору як для перорального, так і для парентерального застосування є амоксицилін, альтернатива – цефалоспорини, рідше – макроліди. Останні можуть не забезпечувати ерадикації β-гемолітичного стрептокока, тому менш ефективно запобігають розвитку гострої ревматичної лихоманки.
Коли слід обирати цефалоспорини? Насамперед в осіб з алергією на АБ пеніцилінового ряду, яка є найпоширенішою медикаментозною алергією у світі й частота якої у різних дослідженнях варіювала від 0,7 до 38,5% (у середньому – 8,3%). Серед хворих з алергічними реакціями на пеніцилін частка осіб з істинною алергією на цефалоспорини становить лише 1-4%. Як лікування ГБСО та риносинуситу в дітей з алергією на пеніциліни Американське товариство педіатрії рекомендує застосовувати цефдінір. У вітчизняних стандартах лікування ГРІ також зазначено, що в разі неанафілактичної алергічної реакції на пеніциліни слід застосовувати АБ цефалоспоринового ряду.
Цефалоспорини також доцільно призначати тоді, коли в лікаря є обґрунтована підозра на грамнегативний характер етіологічного чинника: нозокоміальні процеси (інфекційні хвороби, що виникли під час стаціонарного лікування і протягом 48 год після виписки зі стаціонару; крім випадків, спричинених Pseudomonas aeruginosa та метицилінрезистентним золотистим стафілококом), ускладнений перебіг (із менінгітом, ендокардитом), одночасна наявність отиту й кон’юнктивіту, вживання амінопеніцилінових АБ упродовж щонайменше останніх 3 міс.
Іще одна група пацієнтів, котра може отримати вагомі переваги від застосування цефалоспоринів, – хворі з тяжкими хворобами печінки. Пероральні цефалоспорини ІІІ покоління виводяться з організму нирками, тому можуть використовуватися без обмежень та змін дозування в пацієнтів із позалікарняними інфекціями дихальних шляхів і супутніми тяжкими ураженнями / хворобами печінки.
В рекомендаціях передбачено застосування цефалоспоринів ІІ-ІІІ покоління, а відповідно до класифікації ВООЗ AWaRe до групи доступу входять лише цефалоспорини І покоління, тому необхідно звернути увагу на групу спостереження, що включає цефалоспорини ІІ, ІІІ та IV поколінь.
Спектр антибактеріальної активності в різних цефалоспоринів ІІІ покоління приблизно однаковий, тому слід ураховувати інші аспекти лікування, зокрема питання комплаєнсу. Цефдінір (3-Дінір, Корпорація «Артеріум», Україна) застосовується 1 або 2 р/добу незалежно від прийому їжі. 3-Дінір представлений у зручних лікарських формах: порошку для приготування оральної суспензії (принципово важливо для педіатричного застосування) та капсулах. Перевагою 3-Дініру для дітей є його приємний смак, а для дорослих – зручність прийому.
Висновки
1. Запорукою раціональної АБ‑терапії є правильно встановлений діагноз.
2. Критерії, за якими встановлено бактеріальну етіологію процесу, мають бути відображені в медичній документації. При сумнівах у бактеріальній природі захворювання слід застосовувати методику відтермінованого призначення АБ.
3. Препарати першої лінії для лікування бактеріальних інфекцій ЛОР‑органів – АБ пеніцилінового ряду.
4. АБ, альтернативний препаратам вибору, – цефдінір (3‑Дінір) – застосовується при алергії на пеніциліни, за використання пеніцилінів протягом попередніх 3 міс і за наявності коморбідних захворювань печінки.
5. Вагомою перевагою 3-Дініру є зручний режим прийому, який обумовлює високий комплаєнс.
* Довідка ТОВ «Проксіма Рісерч Інтернешнл» № 430 від 21.03.2024 за підсумками 2023 року.
** Найнижча ціна серед представлених на ринку України препаратів амоксициліну та амоксициліну/клавуланату (з урахуванням дозування і кількості таблеток або флаконів в упаковці), за даними tabletki.ua станом на 21.12.2023.
Медична газета «Здоров’я України 21 сторіччя» № 7 (568), 2024 р