29 жовтня, 2022
Лікування пацієнтів із хронічним захворюванням вен нижніх кінцівок: ключові положення оновлених рекомендацій
Європейське товариство судинної хірургії (ESVS) 2022 р. розробило оновлену настанову щодо лікування пацієнтів із хронічним захворюванням вен (ХЗВ). Основну увагу в ній зосереджено на ХЗВ нижніх кінцівок, пов’язаних із патологією поверхневих, перфорантних і глибоких вен нижніх кінцівок, а також вен органів черевної порожнини й малого таза. Ці рекомендації покликані допомогти судинним і загальним хірургам, судинним лікарям, інтервенційним радіологам, флебологам, дерматологам та лікарям швидкої/невідкладної медичної допомоги при веденні таких хворих і прийнятті належних клінічних рішень залежно від індивідуальних їх особливостей. Пропонуємо до вашої уваги огляд ключових положень цих настанов.
Що нового у рекомендаціях 2022 року?
Для більшої практичності та зручності структуру оновленої настанови ESVS (2022) щодо лікування ХЗВ порівняно з версією 2015 р. було суттєво змінено; зокрема, до розділів додано спеціальні підрозділи зі стратегій терапії із супровідними блок-схемами:
- Великий розділ присвячено недостатності поверхневих вен (НПВ). Крім того, до настанови увійшли нові підрозділи з доказами користі ендовенозної нетермічної абляції, щодо лікування перфорантних вен із недостатністю, а також наведено практичні стратегії при особливих анатомічних ознаках.
- Окремий розділ присвячено патології глибоких вен з акцентом на зростанні кількості даних стосовно лікування ілеофеморальної та ілеокавальної обструкції. Новими темами є поєднання проблем поверхневих і глибоких вен, аневризми глибоких вен і синдром защемлення підколінної вени.
- Новий розділ присвячено веденню пацієнтів із венозними виразками нижніх кінцівок.
- У новому розділі описано лікування осіб із варикозним розширенням вен (ВРВ), пов’язаним із захворюваннями вен малого таза.
- У новому розділі розглянуто особливі характеристики пацієнтів та їхній потенційний вплив на стратегію лікування.
- В окремому розділі коротко обговорюються перспективи на майбутнє.
- Стислий виклад рекомендацій містить корисну інформацію для пацієнтів.
Для класифікації доказів і рекомендацій було використано систему Європейського товариства кардіологів (ESC), де літери A, B і C відображають рівень доказовості (табл. 1), а сила кожної рекомендації визначена як класи I, IIa, IIb та III (табл. 2).
Термінологія
У трансатлантичному міждисциплінарному консенсусному документі VEIN-TERM термін «хронічне захворювання вен» був визначений як «(будь-які) тривалі морфологічні та функціональні порушення венозної системи, що проявляються симптомами і/або ознаками, що потребують проведення обстеження і/або лікування» (Eklof et al., 2009). Було також введене поняття «хронічні порушення венозного відтоку», щоб охопити повний спектр морфологічних і функціональних порушень роботи венозної системи, адже не всі з них вважають хворобливим станом.
Для опису ХЗВ нижніх кінцівок використовують клініко-етіологічно-анатомо-патофізіологічну (CEAP) класифікацію, яка є поширеним описовим інструментом для хронічних венозних порушень і захворювань, що дає змогу детально документувати статус захворювання у конкретний момент часу (Beebe et al., 1996; Eklof et al., 2004).
Термін «хронічна венозна недостатність» охоплює прогресувальні ХЗВ, як-от функціональні порушення венозної системи, що спричинюють набряки, зміни шкіри або венозні виразки (Eklof et al., 2009).
Епідеміологія
До нещодавно опублікованого систематичного огляду глобальної епідеміології ХЗВ увійшли 32 дослідження, проведені на шести континентах, за участю >300 тис. дорослих (Salim et al., 2021).
Так, для визначення загальної поширеності ХЗВ застосовували класифікацію CEAP: від C0S (симптомне, без клінічних ознак) до C6 (варикозна виразка нижніх кінцівок).
За оцінками, телеангіектазії або ретикулярний варикоз (С1) були найчастішими ХЗВ (26%). Відомо, що річна поширеність ВРВ (С2) коливалася від 0,2 до 2,3%. Частота його прогресування становила 22% із розвитком варикозної виразки впродовж шести років. Як зазначають дослідники, у 31,9% пацієнтів при медіані спостереження 13,4 року спостерігалося загальне прогресування ХЗВ.
Серед традиційних чинників ризику розвитку ХЗВ частіше повідомляли про:
- жіночу стать;
- вік;
- ожиріння;
- тривале перебування в положенні стоячи;
- позитивний сімейний анамнез;
- кількість пологів.
Попри те, що прогресування ХЗВ має важливе значення, доступно лише кілька робіт, присвячених його природному перебігу. Так, у дослідження Edinburgh Vein Study науковці вивчали випадкову вибірку зі 1566 чоловіків і жінок віком від 18 до 64 років, із яких 880 осіб перебували під наглядом протягом 13 років (Salim et al., 2021).
Відповідно до клінічної оцінки та результатів дуплексного ультразвукового дослідження (УЗД) глибоких і поверхневих вен, у 0,9% цієї популяції щороку розвивався рефлюкс. Прогресування ХЗВ спостерігали частіше в суб’єктів із зайвою вагою і тих, у кого в анамнезі був тромбоз глибоких вен (ТГВ). У двох третинах усіх випадків рефлюкс обмежувався системою поверхневих вен.
Наявність венозного рефлюксу на початковому етапі була значною мірою пов’язана з появою нових варикозно розширених вен під час спостереження, особливо в разі комбінованого глибокого і поверхневого рефлюксу (Robertson et al., 2014).
Протягом 13 років спостереження про прогресування ХЗВ повідомили 57,8% осіб, а в третини пацієнтів із неускладненими формами ВРВ на вихідному рівні розвинулися шкірні прояви (Lee et al., 2015).
Патофізіологія
Патофізіологію ХЗВ краще розглядати як таку, що уміщує два компоненти, а саме порушення великих поверхневих і глибоких вен, а також подій, що згодом виникають у мікроциркуляторному руслі та оточуючих тканинах шкіри. У поверхневих венах відбуваються зміни стінки і клапанного апарату, що призводять до клапанної недостатності, порушень вазомоторного тонусу й рефлюксу.
Як наслідок спостерігають:
- ремоделювання судин;
- дегенеративну втрату еластину/колагену;
- фіброз зі зміною товщини стінок і розвитком ВРВ.
Вважають, що першопричиною цих змін є саме запальні процеси (Raffetto, 2018; Mansilha et al., 2018).
Ендотеліальні клітини відіграють ключову роль у запальному каскаді з подальшими патологічними венозними змінами і декомпенсацією ХЗВ (Castro-Ferreira et al., 2018). Наслідком розвитку рефлюксу та зміни податливості стінок є швидше наповнення і менш ефективне спорожнення вен, а також венозна гіпертензія, особливо у вертикальному положенні та під час ходьби. Потік крові у перфорантних венах, який зазвичай відбувається від поверхневих вен до глибоких, також може посилюватися, спричиняючи ремоделювання, розширення і розвиток недостатності перфорантних вен.
Патофізіологія глибоких вен відрізняється: венозне спорожнення порушується внаслідок обструкції і/або рефлюксу. Це явище найчастіше виникає на тлі ТГВ.
Якщо тромб не лізується або не реканалізується достатньою мірою, просвіт судини залишається вузьким чи закупореним, а відтік утруднюється. У подібний спосіб інколи вражаються також перфорантні вени. Внаслідок порушення у глибоких венах може розвинутися венозна гіпертензія в поверхневих венах (Lee et al., 2016).
Цей процес і пов’язані з ним симптоми/ознаки називають посттромботичним синдромом (ПТС). За наявності обструкції та рефлюксу клінічний перебіг ПТС може бути тяжчим (Labropoulos et al., 2007).
Інші причини порушення венозного спорожнення і венозної гіпертензії:
- зовнішня компресія вен;
- підвищення венозного тиску за правошлуночкової недостатності;
- порушення м’язової помпи;
- ожиріння (Lurie et al., 2020).
Клінічне значення венозної гіпертензії детально вивчали за допомогою прямого вимірювання венозного тиску в тильній венозній дузі стопи. Результати нещодавнього великого ретроспективного дослідження, у якому проводили вимірювання на 4132 кінцівках із симптомами ХЗВ, підтвердили, що підвищення амбулаторного венозного тиску корелювало з вищим клінічним класом ХЗВ, але переважно асоціювалося з рефлюксом і рідше – із проксимальною обструкцією (Raju et al., 2019).
Клінічна картина
Симптоми, ознаки, гострі ускладнення
Симптоми ХЗВ дуже варіабельні й можуть призводити до значних ускладнень у пацієнтів, негативно позначаючись на якості життя. Такі симптоми посилюються з віком і частіше спостерігаються в жінок. Хворі можуть скаржитися на тяжкість/втомлюваність ніг, відчуття набряку, свербіння шкіри, нічні судоми, пульсуючий/пекучий біль, ломоту в ногах, що посилюється при тривалому стоянні або сидінні, «венозну кульгавість» під час фізичних навантажень.
Інколи буває важко віднести симптоми до венозної етіології та назвати їх «венозними». ХЗВ може мати безсимптомний перебіг навіть у разі значного ВРВ, так само венозні симптоми іноді наявні без будь-яких клінічних ознак ХЗВ. З іншого боку, подібні симптоми часто спостерігають у пацієнтів з іншими захворюваннями нижніх кінцівок (Van der Velden et al., 2014).
Клінічні ознаки ХЗВ описано в класифікації CEAP (C1–C6) (Lurie et al., 2020).
Із-поміж інших типових клінічних ознак слід виокремити такі:
- Лобкові судинні колатералі, що мають перехресний характер, у разі однобічної обструкції клубових вен.
- Абдомінальні судинні колатералі в разі обструкції нижньої порожнистої вени (спричиненої попереднім ТГВ, вродженою відсутністю/гіпоплазією або зовнішньою компресією).
- Вульварний варикоз у жінок із ВРВ малого таза.
У пацієнтів із ХЗВ гострі ускладнення є рідкісними, найпоширеніший із них – тромбоз поверхневих вен. Окрім того, може розвинутися новий ТГВ або ж статися його рецидив. Загалом ВРВ вважають незначним чинником ризику ТГВ (Kakkos et al., 2021).
Іншим гострим ускладненням є кровотеча, яка зазвичай асоційована із травмою поверхневої вени або телеангіектазіями, але велика кровотеча може виникнути також із ділянки виразки. Значуща втрата крові буває небезпечною для життя (Serra et al., 2018).
Системи оцінювання
Під час обстеження пацієнтів із ХЗВ рекомендовано використовувати класифікацію CEAP (клас І, рівень доказовості С; консенсусне рішення).
Однак слід зауважити, що хоча цей інструмент дає змогу отримати корисну інформацію і може допомогти визначити тактику лікування, він є досить категоричним і не дуже підходить для моніторингу користі терапії, оцінювання прогресування захворювання або визначення доцільності втручань. Для цього кращими є методики оцінювання, за яких отримують безперервні змінні.
Клінічні системи оцінювання забезпечують динамічніше розуміння змін стану пацієнта з часом. В осіб із ХЗВ слід розглянути доцільність використання переглянутої шкали оцінювання венозної клінічної тяжкості (r-VCSS), призначеної для визначення змін статусу після венозного втручання (клас ІІа, рівень доказовостіС; консенсусне рішення) (Vasquez et al., 2010; Passman et al., 2011).
Також широко застосовуваною є шкала Вільяльта для діагностики та встановлення тяжкості ПТС у нижніх кінцівках як пацієнтами, так і лікарями (клас ІІа, рівень доказовості С; консенсусне рішення) (Kahn et al., 2009).
Методи дослідження
Для діагностики і планування лікування у пацієнтів із підозрюваним або клінічно очевидним ХЗВ повне дуплексне УЗД вен нижніх кінцівок є основним методом візуалізації (клас І, рівень доказовості В) (Blomgren et al., 2011).
Для осіб із підозрою на наявність обструкції вен у надпаховій зоні, на додаток до повного дуплексного УЗД вен нижніх кінцівок, слід розглянути можливість виконання УЗД вен черевної порожнини й таза в межах первинного обстеження (клас ІІа, рівень доказовості С) (Metzger et al., 2016).
Якщо планується втручання у пацієнтів із підозрою на розвиток обструкції вен у надпаховій ділянці, крім дуплексного УЗД, рекомендовано проводити візуалізацію у поперечній проєкції за допомогою магнітно-резонансної або комп’ютерно-томографічної венографії (клас І, рівень доказовості С) (Coelho et al., 2019). В окремих випадках, коли діагностична візуалізація у поперечній проєкції недоступна, можна розглянути доцільність венографії і/або внутрішньосудинного УЗД (клас ІІb, рівень доказовості B) (Gagne et al., 2017; Lau et al., 2019).
У хворих на ХЗВ можливо розглянути плетизмографію з переміщенням повітря для кількісного оцінювання рефлюксу та/або обструкції, особливо коли результати дуплексного УЗД не збігаються з клінічними даними (клас ІІb, рівень доказовості С) (Raju et al., 2019; Kalodiki et al., 2019).
Консервативне лікування
Фізичні вправи та фізіотерапія у пацієнтів із ХЗВ здатні покращити загальну рухливість, сприяти зниженню ваги, зміцнити помпу литкових м’язів і збільшити діапазон рухів у гомілковостопному суглобі (Araujo et al., 2016; Silva et al., 2021).
Згодом ці заходи можуть сприяти зменшенню набряку ніг, запобігти появі шкірних проявів ХЗВ або полегшувати їх, а також симптоми й ознаки ПТС (Kahn et al., 2011).
Тож хворим на симптомне ХЗВ слід розглянути застосування фізичних вправ для зменшення венозних симптомів (клас ІІа, рівень доказовості В) (Araujo et al., 2016; Gurdal Karakelle et al., 2021).
Компресійна терапія – це широко поширений метод лікування ХЗВ. Він може реалізуватися за допомогою чотирьох основних засобів компресії:
- еластичні компресійні панчохи (ЕКП);
- еластичні й нееластичні бандажі;
- регульована компресійна білизна;
- системи переривчастої пневматичної компресії (лімфодренаж).
Пацієнтам із симптомним ХЗВ для зменшення венозних симптомів рекомендовано носити ЕКП, що забезпечують тиск на рівні гомілки не менш ніж 15 мм рт. ст. (клас І, рівень доказовості В) (Benigni et al., 2003); Kakkos et al., 2018). Особам із ХЗВ і набряком (рівень доказовості C3 за класифікацією CEAP) для зменшення останнього доцільно призначати компресійне лікування з використанням еластичних компресійних гольфів, нееластичних бандажів або регульованої компресійної білизни, що забезпечують тиск на рівні 20‑40 мм рт. ст. (клас І, рівень доказовості В) (Mosti et al., 2015).
Хворим на ХЗВ, ліподерматосклероз і/або атрофію (рівень доказовості C4b за класифікацією CEAP) рекомендовано використовувати еластичні компресійні гольфи для забезпечення тиску в ділянці кісточки на рівні 20‑40 мм рт. ст., щоб зменшити індурацію шкіри (клас І, рівень доказовості В) (Vandongen et al., 2000).
У пацієнтів із ПТС для зменшення тяжкості клінічних ознак слід розглянути можливість застосування еластичних компресійних гольфівіз тиском на рівні гомілки 20‑40 мм рт. ст. (клас ІІа, рівень доказовості В) (Azirar et al., 2019).
В осіб із ПТС для полегшення стану ймовірно доцільним буде використання допоміжної переривчастої пневматичної компресії (клас IIb, рівень доказовості B) (Azirar et al., 2019).
Медикаментозне лікування ХЗВ застосовують упродовж десятиліть, але консенсусу щодо його точної ролі в терапії ХЗВ ще не досягнуто. Веноактивні препарати (ВАП) широко призначають у деяких країнах, але є регіони, де вони недоступні. ВАП можна розділити на дві групи: натуральні та синтетичні.
Серед найпоширеніших ВАП варто відзначити екстракт рускусу, мікронізовану очищену флавоноїдну фракцію, добезилат кальцію, екстракт кінського каштана, гідроксіетилрутозиди, екстракт листя червоної виноградної лози, сулодексид.
Основні механізми дії ВАП:
- Зниження проникності капілярів.
- Зменшення вивільнення медіаторів запалення.
- Поліпшення венозного тонусу.
Цікавими є дані оновленого кокранівського огляду 53 випробувань ВАП за участю 6013 пацієнтів (Martinez-Zapata et al., 2020). Було зазначено, що ВАП порівняно з плацебо можуть чинити сприятливий вплив на об’єктивні показники набряку ніг і деякі симптоми/ознаки, пов’язані із ХЗВ, як-от біль, судоми, відчуття набряку, парестезії та трофічні порушення.
Тож, зважаючи на досить низьку вартість ВАП і рідкісні побічні ефекти, які зазвичай не є серйозними, слід розглянути їх застосування для лікування симптомів і набряків, пов’язаних із ХЗВ. Комітет із розроблення поточної настанови вирішив надати спільну загальну рекомендацію щодо ВАП, оскільки ці агенти являють собою єдину гетерогенну групу (Kakkos et al., 2018).
Отже, на підставі наявних доказів для кожного препарату, пацієнтам із симптомним ХЗВ, які не проходять інтервенційне лікування, очікують на втручання або мають тривалі симптоми і/або набряк після втручань, використання ВАП може бути доцільним для зменшення венозних симптомів і набряку (клас ІІа, рівень доказовості А) (Rabe et al., 2016; Kakkos et al., 2018; Bignamini et al., 2020).
Консервативні стратегії лікування узагальнено на рисунку 2.
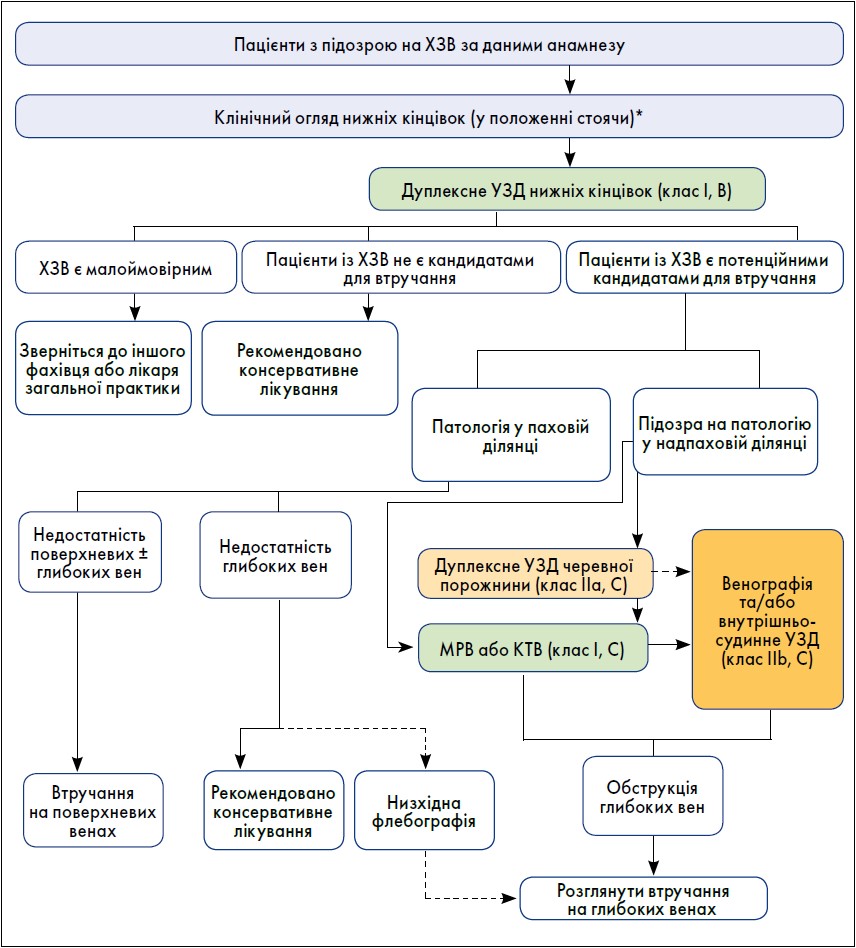
Рисунок 1. Основні стратегії діагностики пацієнтів із підозрою на ХЗВ нижніх кінцівок та методи лікування
Примітки: Пацієнти із симптомним ВРВ і клінічною підозрою на захворювання вен малого таза не включені у схему.
МРВ – магнітно-резонансна венографія, КТВ – комп’ютерно-томографічна венографія. * Клінічне обстеження включає огляд черевної порожнини на наявність потенційних колатералей, зокрема у разі підозри на обструкцію клубової вени або ілеокавального венозного сегмента.
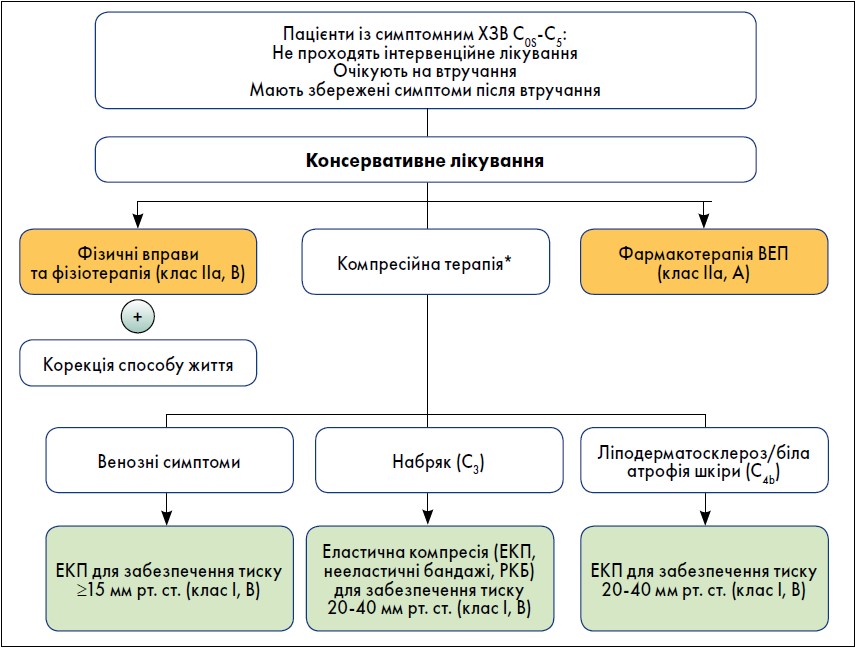
Рисунок 2. Консервативне лікування пацієнтів із ХЗВ нижніх кінцівок
Примітки: РКБ – регульована компресійна білизна. * Для проведення компресійного лікування тиск на рівні гомілки має бути >60 мм рт. ст., а гомілковостопно-плечовий індекс >0,6.
Втручання у пацієнтів із недостатністю поверхневих вен
Пацієнтам із НПВ і симптомним ВРВ (рівень доказовості C2S за класифікацією CEAP) рекомендоване інтервенційне лікування (клас І, рівень доказовості В) (Michaels et al., 2006).
Водночас в осіб із НПВ, що мають набряк (рівень доказовості C3 за класифікацією CEAP), перед плануванням інтервенційної терапії слід розглянути наявність інших невенозних причин набряку (клас ІІа, рівень доказовості С; консенсусне рішення).
У хворих із НПВ, які мають шкірні зміни внаслідок ХЗВ (рівні доказовості C4-C6 за класифікацією CEAP), доцільним є інтервенційне лікування венозної недостатності (клас І, рівень доказовості С; консенсусне рішення).
Окрім того, особам із НПВ, які лікуються ендовенозними методами із/без флебектомії, процедури слід проводити в амбулаторних умовах, якщо це можливо (клас І, рівень доказовості С; консенсусне рішення). Хворим із НПВ, котрим проводять ендовенозну термоабляцію, рекомендоване застосування тумесцентної анестезії під контролем УЗД (клас І, рівень доказовості С; консенсусне рішення). Також у пацієнтів із НПВ, які отримують тумесцентну анестезію, слід розглянути можливість використання буферних розчинів для зменшення перипроцедурного болю (клас ІІа, рівень доказовості В) (Nandhra et al., 2018). У хворих із НПВ, яким проводять високе лігування/стрипінг, як альтернатива загальному або регіонарному знеболенню може бути доцільною тумесцентна анестезія під контролем УЗД (клас ІІb, рівень доказовості C; консенсусне рішення).
У пацієнтів із НПВ, яким проводять пінну склеротерапію під контролем УЗД або ендовенозну термоабляцію стовбура підшкірної вени, слід розглянути післяпроцедурне компресійне лікування (клас ІІа, рівень доказовості А) (Pihlaja et al., 2020; Onwudike et al., 2020).
Особам із НПВ, яким проводять стрипінг і/або флебектомію, рекомендовано призначити негайну післяопераційну компресійну терапію (клас І, рівень доказовості А) (Bootun et al., 2021). У хворих із НПВ, яким проводять втручання, тривалість компресії, необхідної для мінімізації післяопераційних місцевих ускладнень, визначають індивідуально (клас І, рівень доказовості А) (Huang et al., 2013; Chou et al., 2019).
Слід зазначити, що в пацієнтів із НПВ, яким проводять інтервенції, рекомендовано оцінювати ризик розвитку венозної тромбоемболії (клас І, рівень доказовості С; консенсусне рішення). В осіб із НПВ, яким показані втручання, варто розглянути індивідуальні стратегії тромбопрофілактики (клас ІІа, рівень доказовості В) (San Norberto et al., 2013; Wang et al., 2015).
Для хворих із НПВ, яким проводять втручання на стовбурі підшкірної вени, може бути доцільним дуплексне УЗД через 1‑4 тижні після терапії (клас ІІа, рівень доказовості С; консенсусне рішення).
У пацієнтів із виразною НПВ, які потребують лікування, ендовенозна термоабляція є методом першої лінії на відміну від лігування/стрипінгу та пінної склеротерапії під контролем УЗД (клас І, рівень доказовості А) (Brittenden et al., 2019; Cao et al., 2019). В осіб із НПВ у басейні підшкірного стовбура, яким показана термоабляція, вибір пристрою слід залишити на розсуд лікаря (клас І, рівень доказовості В) (Malskat et al., 2019). Також у зазначеної когорти хворих варто розглянути можливість уведення у просвіт ураженої вени ціанакрилатного клею, якщо перевагу віддають нетермальній нетумесцентній абляції вен (клас ІІа, рівень доказовості А) (Morrison et al., 2020; García-Carpintero et al., 2020).
Крім того, в осіб із НПВ у басейні підшкірного стовбура діаметром <6 мм необхідно розглянути доцільність пінної склеротерапії під контролем УЗД (клас ІІb, рівень доказовості B) (Shadid et al., 2015; Venermo et al., 2016). Також у цієї категорії хворих може бути проведено катетерну пінну склеротерапію з/без використання перивенозного тумесцентного розчину (клас ІІb, рівень доказовості B) (Lim et al., 2020; Dos Santos et al., 2020).
Якщо перевагу віддають нетермальній нетумесцентній методиці, можна розглянути застосування механохімічної абляції (клас ІІb, рівень доказовості А) (Mohamed et al., 2021; Vаhаaho et al., 2021).
У хворих із виразною НПВ, які потребують лікування, необхідно розглянути можливість використання лігування/стрипінгу, якщо ендовенозна термоабляція недоступна (клас ІІа, рівень доказовості А) (Hamann et al., 2017; Kheirelseid et al., 2018).
Пацієнтам із ХЗВ, які потребують лікування ВРВ, рекомендовано амбулаторну флебектомію, пінну склеротерапію під контролем УЗД або їх комбінацію (клас І, рівень доказовості В) (Zhang et al., 2012; Vasquez et al., 2017).
В осіб із ХЗВ, які потребують втручання через недостатність перфорантних вен, слід розглянути можливість ендовенозної абляції, пересічення або лігування (клас ІІа, рівень доказовості С) (Gent et al., 2015; Gibson et al., 2020).
Пацієнтам із ретикулярним варикозом і/або телеангіектазіями перед лікуванням варто провести дуплексне УЗД вен нижніх кінцівок, щоб виявити недостатність (клас І, рівень доказовості С) (Ruckley et al., 2012). Для пацієнтів із ретикулярним варикозом, яким показано лікування, склеротерапія – метод першого вибору (клас І, рівень доказовості А) (Bertanha et al., 2017; Ianosi et al., 2019).
В осіб із телеангіектазіями слід розглянути застосування склеротерапії (клас ІІа, рівень доказовості А) (Parlar et al., 2015; Bertanha et al., 2021). Крім того, у цій когорті хворих ймовірно доцільним є використання черезшкірного лазера (клас ІІа, рівень доказовості В) (Munia et al., 2012; Ianosi et al., 2019).
Особам із НПВ малого діаметра, які потребують лікування, рекомендовано ендовенозну термоабляцію замість операції або пінної склеротерапії (клас І, рівень доказовості А) (Paravastu et al., 2016; Boersma et al., 2016). Також для цієї групи пацієнтів слід розглянути застосування ендовенозної нетермальної нетумесцентної абляції вен (клас ІІb, рівень доказовості B) (Carpintero et al., 2020; Mohamed et al., 2021). У хворих із НПВ малого діаметра, яким проводять ендовенозну термоабляцію, необхідно дотримуватись обережності, щоб уникнути пошкодження сурального нерва, якщо катетеризацію виконують нижче рівня середини гомілки (клас І, рівень доказовості В) (Rodriguez-Acevedo et al., 2017).
Для пацієнтів із недостатністю передньої додаткової підшкірної вени, які потребують лікування, слід розглянути використання ендовенозної термоабляції (клас ІІа, рівень доказовості С) (King et al., 2009). Крім того, у цієї категорії хворих доцільною може виявитися пінна склеротерапія під контролем УЗД (клас ІІb, рівень доказовості C) (Bradbury et al., 2010). В осіб із недостатністю стовбура підшкірної вени, яким було проведено ендовенозну термальну або нетермальну абляцію, варто розглянути доцільність супутнього втручання на венозних притоках у рамках спільного процесу прийняття рішень (клас IIa, рівень доказовості B) (Watanabe et al., 2020; Aherne et al., 2020).
Для більшості хворих із ВРВ без змін шкіри, пов’язаних із ХЗВ, лікування недостатності перфорантних вен нижніх кінцівок не рекомендовано. У пацієнтів з ізольованою або залишковою недостатністю перфорантних вен, що, як вважають, потребують значущої уваги, а також із виразними шкірними проявами (рівні доказовості C4b, C5, C6 за класифікацією CEAP) можливо розглянути відповідну терапію (клас IIa, рівень доказовості B) (Gibson et al., 2020).
У пацієнтів із НПВ, які потребують лікування, слід розглянути амбулаторне консервативне гемодинамічне лікування венозної недостатності, якщо його проводять лікарі з відповідним досвідом (клас ІІb, рівень доказовості B) (Bellmunt-Montoya et al., 2021). В осіб із неускладненим ВРВ (рівень доказовості C2 за класифікацією CEAP) доцільною може бути флебектомія зі збереженням стовбура підшкірної вени (клас ІІb, рівень доказовості С) (Richards et al., 2021). Хворим із недостатністю великої підшкірної вени за дуже великого діаметра стовбура (˃12 мм), ймовірно, знадобиться ендовенозна термоабляція (клас ІІа, рівень доказовості С) (Dabbs et al., 2018; Woo et al., 2019).
У пацієнтів із ВРВ стопи та гомілки варто розглянути можливість флебектомії, склеротерапії та лігування перфорантних вен стопи під час або після усунення проксимального рефлюксу (клас ІІb, рівень доказовості С) (Albernaz et al., 2018).
В осіб із симптомним рецидивним ВРВ через недостатність стовбура підшкірної вени слід розглянути можливість проведення ендовенозної термоабляції або пінної склеротерапії під контролем УЗД із/без флебектомії (клас ІІа, рівень доказовості B) (Nwaejike et al., 2010; Darvall et al., 2011).
У пацієнтів із симптомним рецидивним ВРВ без недостатності стовбура підшкірної вени ймовірно доцільним є виконання пінної склеротерапії під контролем УЗД і/або амбулаторної флебектомії (клас ІІа, рівень доказовості С; консенсусне рішення).
Втручання при патології глибоких вен
У пацієнтів з обструкцією клубової вени (ОКВ) та тяжкими симптомами/ознаками ендоваскулярне лікування є варіантом першого вибору (клас ІІа, рівень доказовості B) (Rossi et al., 2018; Williams et al., 2020). В осіб з ОКВ, яким проводять ендоваскулярне втручання, слід розглянути використання внутрішньосудинного УЗД для контролю терапії (клас ІІа, рівень доказовості С; консенсусне рішення).
Водночас у хворих з ОКВ, які мають венозну виразку, що погано лікується, тяжкий ПТС або інвалідизувальну «венозну кульгавість», може виявитися доцільною хірургічна або гібридна реконструкція глибоких вен, якщо ендоваскулярні методики не є прийнятними (клас ІІb, рівень доказовості С) (Dumantepe, 2020). Необхідно зауважити, що особам з ОКВ без виразних симптомів ані ендоваскулярні, ані хірургічні інтервенції не рекомендовано (клас ІІІ, рівень доказовості С; консенсусне рішення). Пацієнтам, яким проводять ендоваскулярну або хірургічну реконструкцію з приводу ОКВ, слід виконати дуплексне УЗД через день і через два тижні після втручання, а потім через регулярні проміжки часу (клас І, рівень доказовості С; консенсусне рішення). Також у хворих з ОКВ лікування має запроваджувати міждисциплінарна команда (клас І, рівень доказовості С; консенсусне рішення). Для пацієнтів з аневризмою підколінної вени, що супроводжується тромбоемболічними ускладненнями, має мішкоподібну, веретеноподібну форму діаметром >20 мм або містить тромб, ймовірно, доцільним є хірургічне лікування (клас ІІа, рівень доказовості С) (Noppeney et al., 2019). Ведення пацієнтів із захворюванням глибоких вен подано на рисунку 3. Стратегію інтервенційного лікування у хворих з обструкцією глибоких вен узагальнено на рисунку 4.
Рисунок 3. Стратегія лікування пацієнтів із симптомною обструкцією глибоких вен, венозним рефлюксом або їх комбінацією
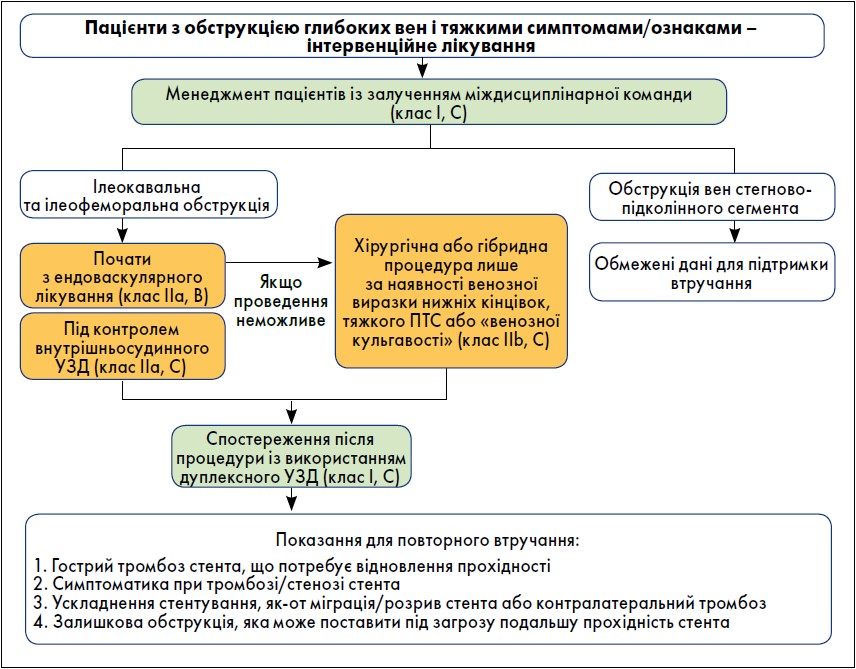
Рисунок 4. Інтервенційне лікування пацієнтів із ХЗВ нижніх кінцівок і тяжкою обструкцією вен
Лікування венозних виразок
Пацієнтам з активною венозною виразкою (АВВ) нижніх кінцівок без інфекції застосування місцевих або системних антибіотиків для кращого загоєння виразки не рекомендовано (клас ІІІ, рівень доказовості В) (O’Meara et al., 2014).
В осіб з АВВ нижніх кінцівок слід проводити об’єктивне оцінювання артеріального кровотоку (клас І, рівень доказовості С; консенсусне рішення).
Для хворих з АВВ нижніх кінцівок доцільною може бути компресійна терапія для поліпшення загоєння виразки (клас І, рівень доказовості А) (O’Meara et al., 2012). Зокрема, рекомендовано застосування багатошарових/нееластичних бандажів або регульованої компресійної білизни, які забезпечують тиск у ділянці кісточки не менш ніж 40 мм рт. ст. (клас І, рівень доказовості А) (Mosti et al., 2020).
Окрім того, в осіб з АВВ нижніх кінцівок слід розглянути можливість використання ЕКП із забезпеченням цільового тиску в ділянці гомілки до 40 мм рт. ст. при невеликих і нещодавно виниклих виразках (клас ІІа, рівень доказовості В) (Ashby et al., 2014). Якщо у хворих з АВВ нижніх кінцівок тиск на рівні кісточки становить <60 мм рт. ст., тиск у пальцях ніг <30 мм рт. ст. або гомілково-плечовий індекс <0,6, тривалу компресійну терапію не рекомендовано (клас ІІІ, рівень доказовості С; консенсусне рішення).
Додатково в осіб з АВВ нижніх кінцівок слід розглянути застосування переривчастої пневматичної компресії, якщо інші варіанти компресії недоступні, не можуть бути використані або не сприяють загоєнню виразки (клас ІІа, рівень доказовості В) (Dolibog et al., 2014; Alvarez et al., 2020).
У хворих зі змішаною виразкою, спричиненою супутнім захворюванням артерій і вен, ймовірно, доцільною є модифікована компресійна терапія під ретельним клінічним наглядом із забезпеченням тиску <40 мм рт. ст., за умови, що тиск на рівні гомілки становить >60 мм рт. ст. (клас ІІb, рівень доказовості C) (Stansal et al., 2018).
У пацієнтів після загоєння венозної виразки нижньої кінцівки варто розглянути можливість тривалої компресійної терапії, щоб знизити ризик рецидиву (клас ІІа, рівень доказовості В) (Milic, 2018).
Пацієнтам з АВВ нижніх кінцівок і НПВ рекомендована рання ендовенозна абляція для прискорення загоєння виразки (клас І, рівень доказовості В) (Gohel et al., 2018). Особам із НПВ після загоєння виразки вен нижньої кінцівки слід призначати лікування вен із недостатністю для зниження ризику розвитку рецидиву виразки (клас І, рівень доказовості А) (Gohel et al., 2020). Водночас у хворих з АВВ нижніх кінцівок варто розглянути доцільність абляції підвиразкового венозного сплетення за допомогою пінної склеротерапії під контролем УЗД як частину стратегії лікування (клас ІІа, рівень доказовості С) (Bush et al., 2013; Kamhawy et al., 2020).
Варто зазначити, що пацієнтам із НПВ і активними венозними виразками нижніх кінцівок або такими, що загоїлися, рекомендоване лікування НПВ навіть за наявності недостатності глибоких вен (клас І, рівень доказовості А) (Gohel et al., 2018). В осіб з АВВ нижніх кінцівок унаслідок НПВ і недостатності перфорантних вен поблизу виразки можна розглянути доцільність призначення супутньої терапії як рефлюксу стовбура вен, так і перфорантних вен із недостатністю (клас ІІb, рівень доказовості C) (Gibson et al., 2020). У хворих з активною венозною виразкою нижніх кінцівок або такою, що загоїлася, а також ОКВ ймовірно доцільним буде венозне стентування (клас ІІа, рівень доказовості В) (Yin et al., 2015; Williams et al., 2020).
Що стосується фармакотерапії, у пацієнтів з АВВ нижніх кінцівок слід розглянути можливість застосування мікронізованої очищеної флавоноїдної фракції, гідроксиетилрутозидів, пентоксифіліну або сулодексиду як доповнення до компресійної терапії, а також місцевої обробки рани для поліпшення загоєння виразки (клас ІІа, рівень доказовості А) (Scallon et al., 2013); Wu et al., 2016).
Лікування захворювань вен таза, що спричиняють варикоз
Пацієнткам із тазовим болем і клінічною підозрою на тазові венозні порушення рекомендовано виключити інші причини болю (клас І, рівень доказовості С) (Park et al., 2004). Якщо у хворих жіночої статі є підозра на наявність ВРВ малого таза, варто також розглянути можливість виконання абдомінального та/або трансвагінального УЗД (клас ІІа, рівень доказовості В) (Steenbeek et al., 2018). В осіб із симптомним ВРВ, яке може мати тазове походження, слід провести специфічне дуплексне УЗД апертур таза (клас І, рівень доказовості С) (Labropoulos et al., 2001).
Слід зауважити, що в пацієнтів із ВРВ малого таза без відповідних симптомів, які потребують лікування, як початковий терапевтичний підхід варто розглянути місцеві процедури з приводу ВРВ та асоційованих із ним апертур таза (клас ІІа, рівень доказовості С) (Gavrilov et al., 2017; Delfrate et al., 2019).
Хворим із ВРВ малого таза без симптомів не доцільно проводити емболізацію вен у межах стартового лікування (клас ІІІ, рівень доказовості С) (Hartung et al., 2015). В осіб із ВРВ малого таза з відповідними симптомами, які потребують проведення терапії, необхідно розглянути можливість емболізації вен для зменшення симптомів (клас ІІа, рівень доказовості В) (Brown et al., 2018).
Особливі групи пацієнтів
Пацієнтів, які мали гостру спонтанну кровотечу з поверхневих вен, рекомендовано якомога швидше скерувати на обстеження та для отримання лікування (клас І, рівень доказовості С; консенсусне рішення). У хворих на ХЗВ, які перенесли епізод гострої кровотечі з поверхневих вен або телеангіектазій, слід розглянути застосування місцевої пінної склеротерапії для запобігання повторній кровотечі (клас ІІа, рівень доказовості С) (Hamahata et al., 2011; Serra et al., 2018).
Особам із ХЗВ, які страждають на ожиріння, варто радити знизити вагу для поліпшення венозних результатів (клас ІІа, рівень доказовості С) (Shaalan et al., 2021). Також у пацієнтів з ожирінням і недостатністю стовбура поверхневих вен, які потребують лікування, необхідно розглянути можливість виконання ендовенозної абляції (клас ІІа, рівень доказовості С) (Deol et al., 2020).
Вагітним жінкам із симптомами та/або ознаками ХЗВ рекомендовано носити еластичну компресійну трикотажну білизну (клас І, рівень доказовості В) (Saliba et al., 2020).
Для пацієнтів із ХЗВ, які отримують антикоагулянти та є кандидатами для проведення ендовенозної термоабляції, не рекомендовано переривання антикоагулянтної терапії (клас ІІІ, рівень доказовості С) (Westin et al., 2020).
Перспективи на майбутнє
Комітет із розроблення рекомендацій визначив проблеми, щодо яких наразі бракує доказів, а також необхідні додаткові дослідження для поповнення даних клінічної практики. Серед них:
- Розуміння природного перебігу ХЗВ.
- Належна діагностика ХЗВ.
- Консервативне лікування ХЗВ.
- Терапія НПВ.
- Лікування обструкції глибоких вен.
- Лікування венозної виразки нижніх кінцівок.
- Терапія ВРВ, пов’язаного з недостатністю вен малого таза.
- Удосконалення практичних рекомендацій щодо лікування ХЗВ.
Підготувала Олена Коробка
Оригінальний текст документа читайте на сайті www.esvs.org