15 січня, 2025
Фармакологічна корекція глікемії: стандарти допомоги при цукровому діабеті. Рекомендації Американської діабетичної асоціації, 2024
Стаття Збірника клінічних рекомендацій у форматі PDF

«Стандарти надання допомоги при цукровому діабеті» Американської діабетичної асоціації (АДА) містять поточні практичні клінічні рекомендації, спрямовані на те, щоб визначити складові медичної допомоги особам із цукровим діабетом (ЦД), загальні цілі лікування та інструменти для оцінки якості допомоги. Члени практичного комітету АДА та мультидисциплінарний експертний комітет відповідають за щорічне оновлення стандартів допомоги (чи за потреби – частіше). Для ознайомлення з детальним описом стандартів, положень та звітів AДA, а також класифікації рівнів доказів практичних клінічних рекомендацій AДA і повним переліком членів професійного практичного комітету, будь ласка, перейдіть до Вступу чи Методології.
Фармакотерапія дорослих із ЦД 1 типу
Рекомендації
1. Більшості дорослих із ЦД 1 типу потрібно призначати безперервну підшкірну інфузію інсуліну або багаторазові щоденні дози прандіального (ін'єкційного або інгаляційного) та базального інсуліну. A
2. У рамках лікування більшості дорослих із ЦД 1 типу необхідно віддавати перевагу аналогам інсуліну (або інгаляційному інсуліну) перед ін’єкційними людськими інсулінами задля мінімізації ризику гіпоглікемії. A
3. Дорослим із ЦД 1 типу рекомендується ранній безперервний моніторинг рівня глюкози для поліпшення глікемічного профілю та якості життя, а також мінімізації ризику розвитку гіпоглікемії. B
4. Доцільність використання автоматизованих систем доставки інсуліну треба розглядати в усіх дорослих із ЦД 1 типу. A
5. Для поліпшення глікемічного профілю та якості життя і мінімізації ризику гіпоглікемії більшість дорослих із ЦД 1 типу необхідно навчити підбирати дози інсуліну під час прийому їжі відповідно до споживання вуглеводів і додатково – жирів і білків. Пацієнтів також необхідно навчити правильно змінювати дозу інсуліну (коригувати) на основі поточного рівня глікемії, розуміти тенденції його глікемії (якщо доступно), розраховувати дозу під час хвороби (днів недієздатності) і напередодні очікуваної фізичної активності. B
6. Усім пацієнтам, які приймають інсулін або мають високий ризик гіпоглікемії, треба призначати глюкагон. Сім’я, опікуни, шкільний персонал та інші особи, які надають певну підтримку чи здійснюють догляд за пацієнтами з ЦД, мають знати, де швидко знайти глюкагон, і вміти його застосовувати. Перевагу треба віддавати препаратам глюкагону, які не потребують відновлення. E
7. План інсулінотерапії та правильність застосування інсуліну потрібно регулярно переглядати (наприклад, кожні 3-6 міс) і коригувати з урахуванням специфічних факторів, які впливають на вибір лікування та забезпечують досягнення індивідуальних глікемічних цілей. E
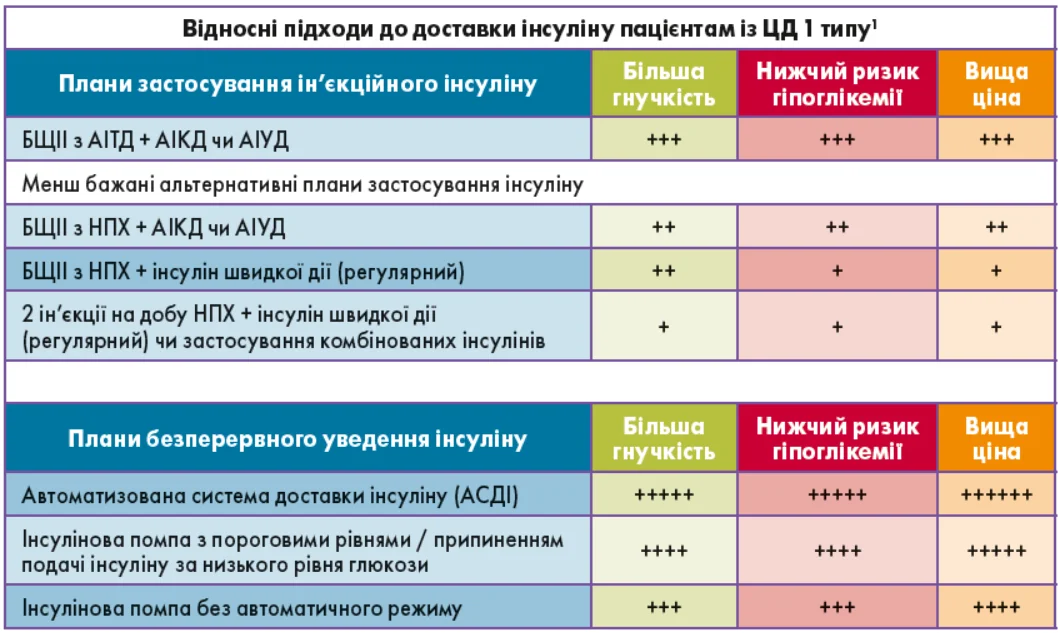
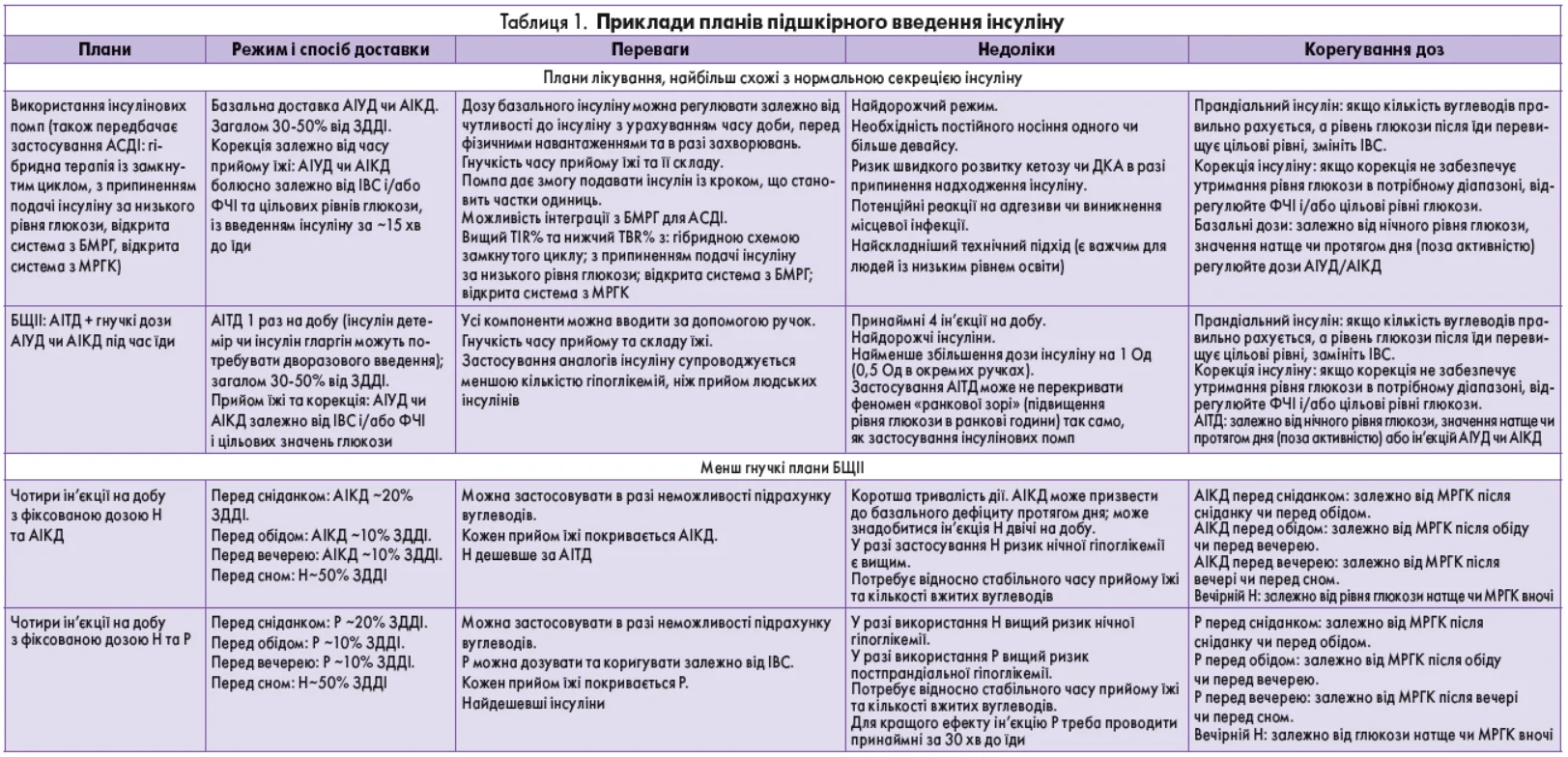
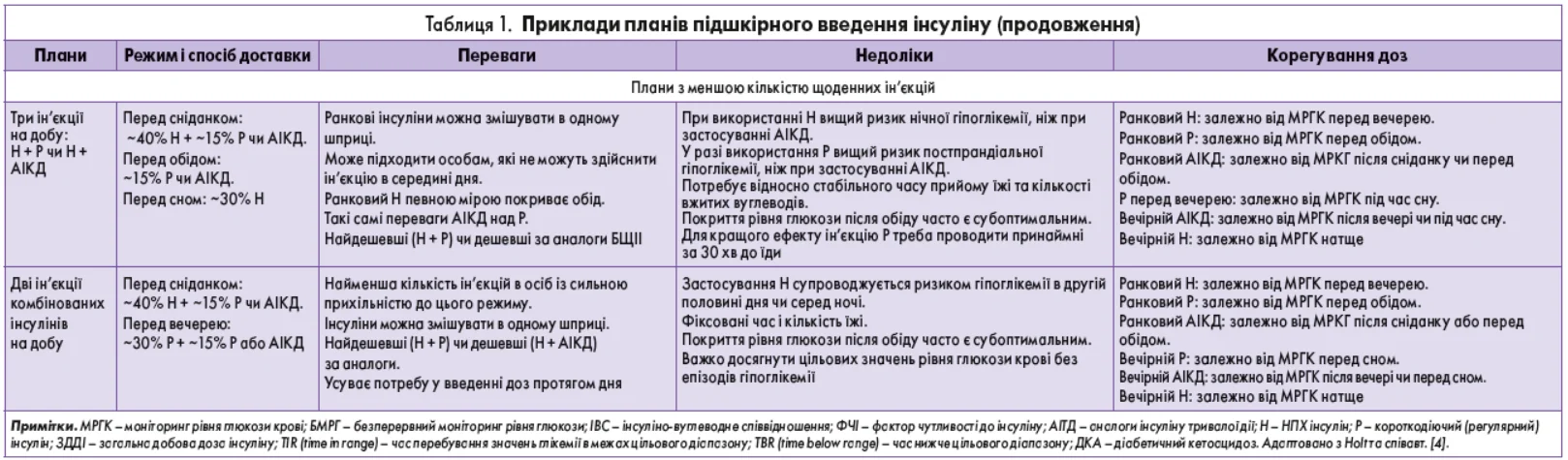
У 2021 р. АДА / Європейською асоціацією з вивчення діабету (European Association for the Study of Diabetes – EASD) було опубліковано консенсусні положення щодо ведення ЦД 1 типу в дорослих. Ці положення підсумовують різні режими інсулінотерапії та стратегії моніторингу глікемії в осіб із ЦД 1 типу (рис. 1, табл. 1) [5].
Рис. 1. Вибір схем уведення інсуліну в осіб із ЦД 1 типу.
Безперервний моніторинг рівня глюкози поліпшує результати як за ін’єкційного введення інсуліну, так і в разі його тривалої інфузії та є кращим методом визначення рівня глюкози в крові. У США як прандіальний інсулін можуть застосовуватися інгаляційні форми.
Примітки. 1 – кількість знаків плюс (+) відображає відносний зв'язок планованого режиму з більшою гнучкістю, нижчим ризиком виникнення гіпоглікемії та вищою вартістю; АІТД – аналоги інсуліну тривалої дії; БЩІІ – багаторазові щоденні ін'єкції інсуліну; АІКД – аналоги інсуліну короткої дії; АІУД – аналоги інсуліну ультракороткої дії. Адаптовано з Holt та співавт. [4].
Фармакотерапія дорослих із ЦД 2 типу
Рекомендації
8. Здоровий спосіб життя, навчання та підтримка самоконтролю діабету, уникнення терапевтичної інертності та соціальні детермінанти здоров’я мають бути враховані при призначенні цукрознижувальної терапії діабету 2 типу. A
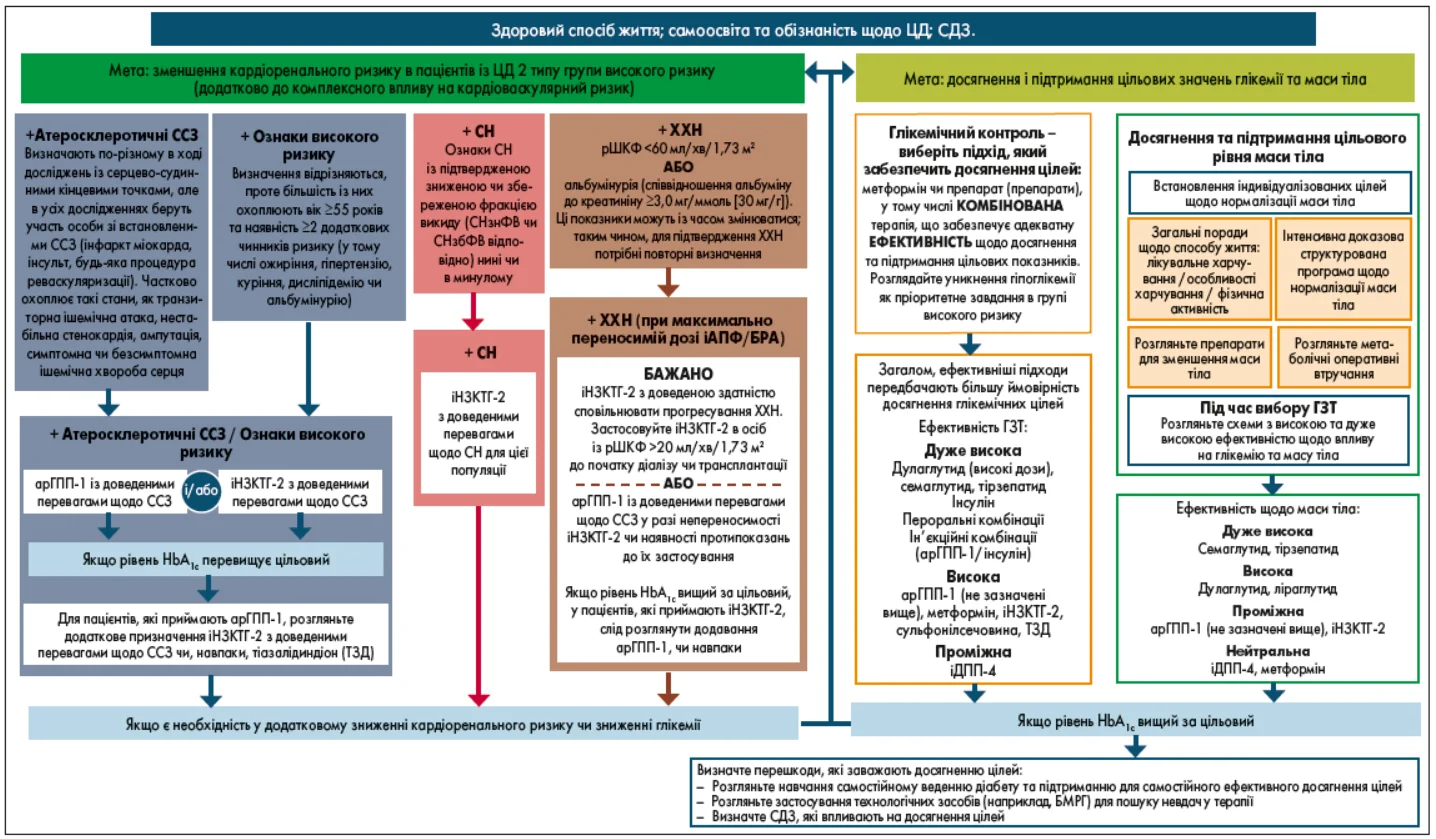
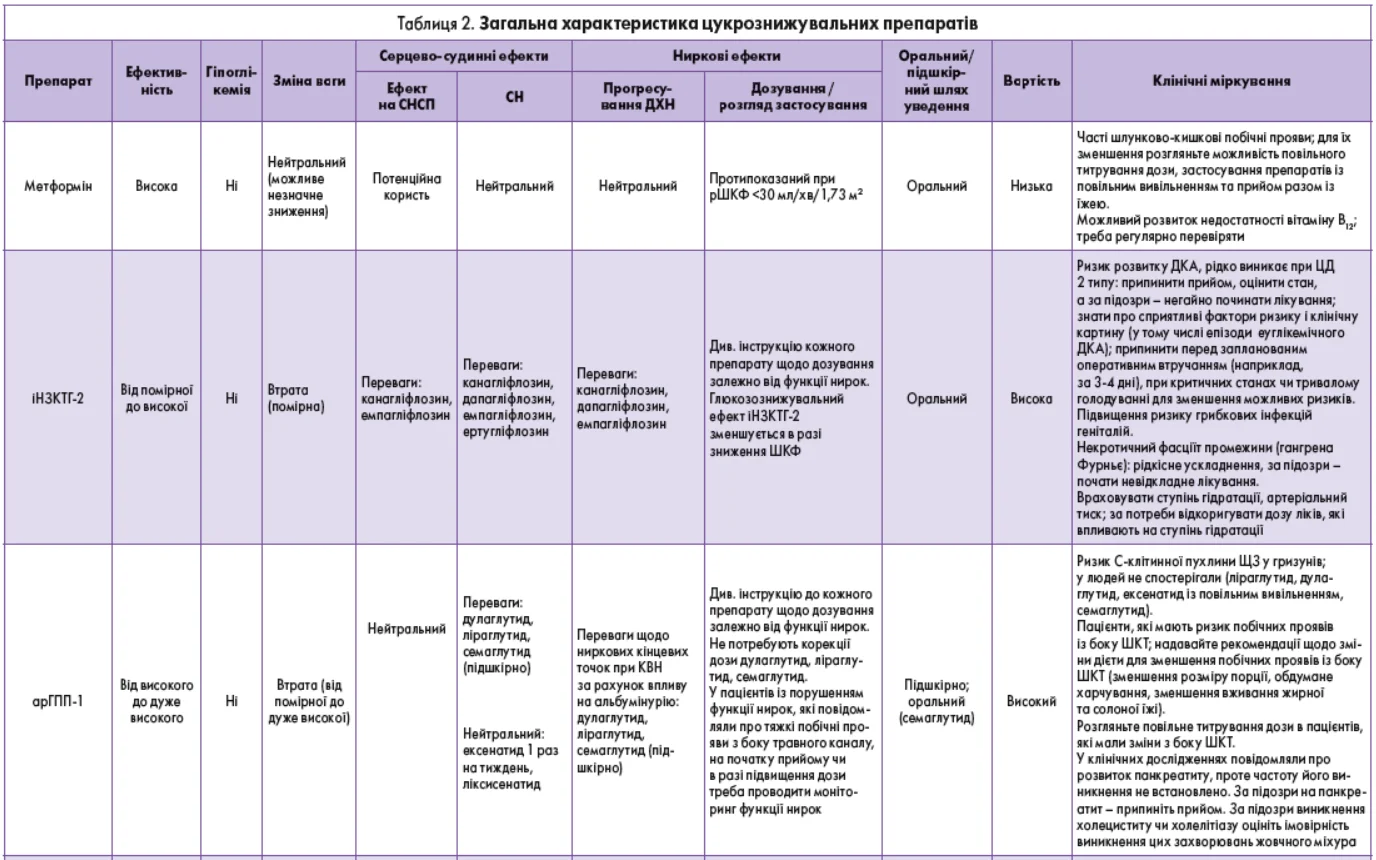
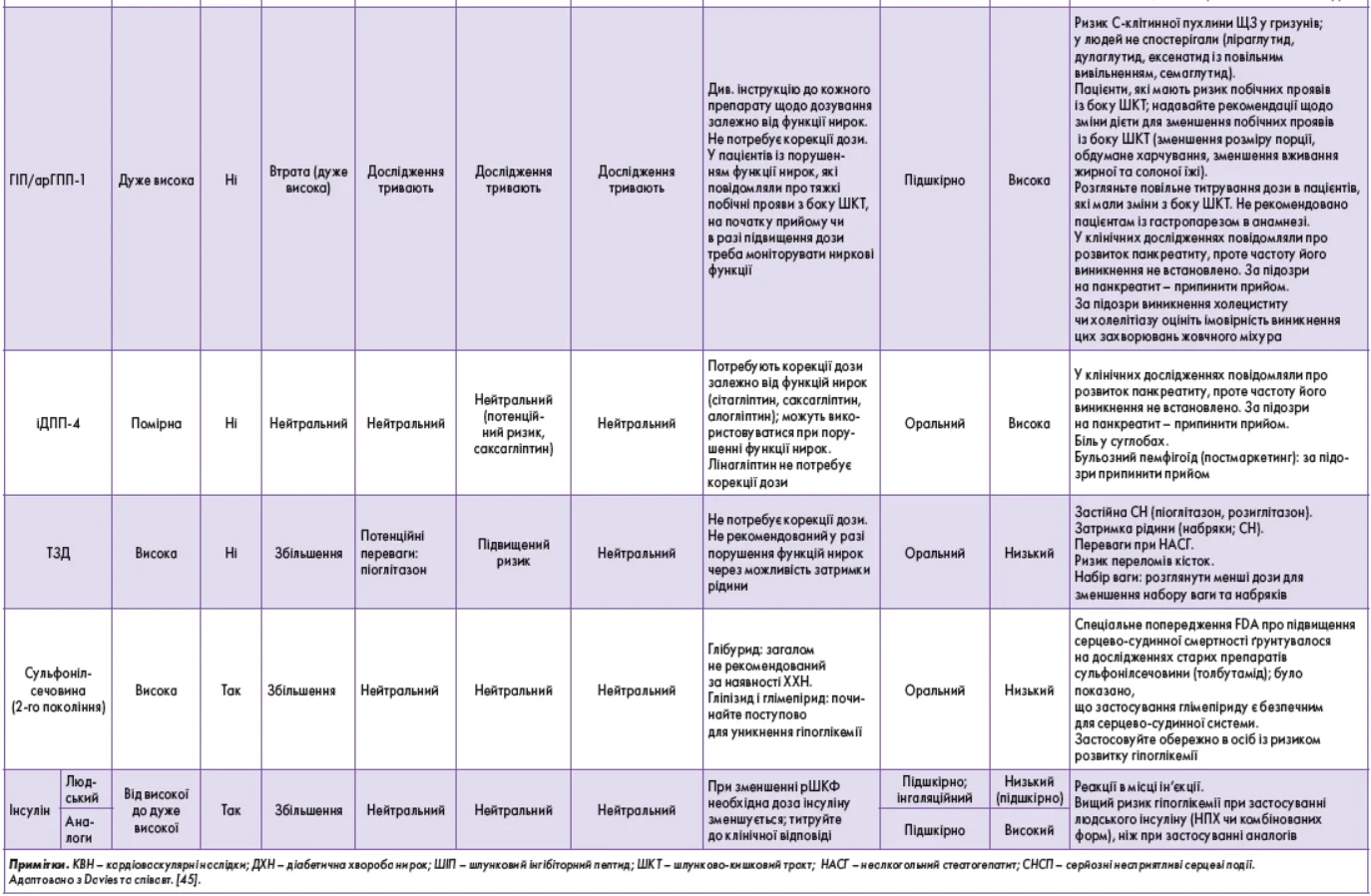
9. Під час підбору медикаментозного лікування дорослих із ЦД 2 типу необхідно керуватися індивідуальним підходом до вибору препарату і спільним із пацієнтом прийняттям рішення щодо його призначення. Треба враховувати: вплив терапії на серцево-судинні та ниркові супутні захворювання; ефективність; ризики можливої гіпоглікемії; вагу тіла, вартість і доступність лікування; ризик побічних реакцій та переносимість, а також індивідуальні переваги (рис. 2, табл. 2). E
Рис. 2. ЦЗТ в осіб із ЦД 2 типу
Примітки. іАПФ – інгібітори ангіотензинперетворювального ферменту; іДПП4 – інгібітори дипептидилпептидази 4; БРА – блокатори рецепторів ангіотензину; ССЗ – серцево-судинні захворювання; СН – серцева недостатність; ГСН – госпіталізація із серцевою недостатністю; СНСП – серйозні несприятливі серцеві події; ; СНзнФВ – СН зі зниженою фракцією викиду; СНзбФВ – СН зі збереженою фракцією викиду; ІМ – інфаркт міокарда; СДЗ – соціальні детермінанти здоров’я. Адаптовано з Davies та співавт. [45].
10. План цукрознижувального лікування для дорослих із діабетом 2 типу має враховувати підходи, що сприяють досягненню цілей щодо контролю ваги (рис. 2, табл. 2). A
11. У дорослих із ЦД 2 типу необхідно використовувати фармакологічні стратегії, які забезпечують достатню ефективність для досягнення і підтримання поставлених цілей лікування. A
12. Модифікація терапії ЦД у дорослих (інтенсифікація або деінтенсифікація), у яких не вдається досягти індивідуальних цілей, не можна відкладати на потім. A
13. План лікування та правильність застосування фармакотерапії потрібно переглядати через регулярні проміжки часу (наприклад, кожні 3-6 міс) і за необхідності коригувати з урахуванням специфічних факторів, що впливають на вибір лікування (табл. 2). E
14. Раннє призначення комбінованої терапії дорослим із ЦД 2 типу можна розглядати на початку терапії задля скорочення часу до досягнення індивідуальних цілей лікування. A
15. У дорослих із ЦД 2 типу без серцево-судинних і/або ниркових захворювань фармакологічне лікування має бути спрямоване на досягнення індивідуальних цілей як щодо глікемії, так і щодо ваги (рис. 2). A
16. У дорослих пацієнтів із ЦД 2 типу, які не досягли індивідуальних цілей щодо глікемії, підбір подальшої цукрознижувальної терапії має враховувати індивідуальні цілі як щодо глікемії та маси тіла, так і щодо наявності інших супутніх метаболічних захворювань і ризику гіпоглікемії. A
17. Дорослим із діабетом 2 типу, які не досягли індивідуальних цілей щодо маси тіла, рекомендуються додаткові заходи з її контролю (наприклад, інтенсифікація способу життя, структуровані програми контролю маси тіла, фармакологічні препарати або метаболічна хірургія, залежно від ситуації). A
18. У дорослих із діабетом 2 типу та такими діагностованими хворобами, як атеросклеротичне кардіоваскулярне захворювання, серцева недостатність (СН) і/або хронічна хвороба нирок (ХХН), або високим ризиком їх розвитку в плані лікування мають бути препарати, що знижують ризик зазначеної низки патологій (наприклад, представники групи інгібіторів натрій-залежного котранспортера глюкози 2-го типу (іНЗКТГ‑2) і/або агоністів рецепторів глюкагоноподібного пептиду 1 (арГПП‑1) (рис. 2, табл. 2) задля контролю рівня глікемії та комплексного зниження кардіоваскулярного ризику незалежно від рівня глікованого гемоглобіну (HbA1с) та з урахуванням індивідуальних факторів (див. розділ 10 ADA – «Серцево-судинні захворювання та управління ризиком» для отримання більш детальної інформації щодо рекомендацій зі зниження серцево-судинного ризику). A
19. Дорослим пацієнтам із ЦД 2 типу, які страждають на СН (зі зниженою або збереженою фракцією викиду), рекомендується призначення препарату групи іНЗКТГ‑2 для контролю глікемії та профілактики госпіталізацій із приводу СН (див. розділ 10 ADA «Серцево-судинні захворювання та управління ризиками» для отримання детальної інформації щодо рекомендацій зі зниження серцево-судинного ризику). A
20. У дорослих пацієнтів із діабетом 2 типу та ХХН (з підтвердженою розрахунковою швидкістю клубочкової фільтрації (рШКФ) 20-60 мл/хв на 1,73 м2 і/або альбумінурією) необхідно застосовувати препарати групи іНЗКТГ‑2 для сповільнення прогресування ХХН, зниження частоти кардіоваскулярних подій і зменшення кількості госпіталізацій із приводу СН (рис. 2); однак глікемічні переваги іНЗКТГ‑2 зменшуються за рівня рШКФ <45 мл/хв на 1,73 м2 (див. розділ 11 ADA «Хронічна хвороба нирок та управління ризиком» для отримання детальної інформації щодо рекомендацій зі зниження ниркового ризику). A
21. У дорослих із ЦД 2 типу та прогресуючою ХХН (рШКФ <30 мл/хв на 1,73 м2) для контролю глікемії перевагу віддають препаратам групи арГПП‑1 через нижчий ризик гіпоглікемії та зниження ризику кардіоваскулярних подій на тлі їх застосування. B
22. У дорослих із діабетом 2 типу потрібно розглянути можливість призначення інсуліну незалежно від фонової цукрознижувальної терапії або стадії захворювання, якщо є ознаки триваючого катаболізму (наприклад, неочікувана втрата ваги), якщо наявні симптоми гіперглікемії або рівень HbA1с чи глюкози у крові дуже високий (тобто HbA1с >10% або рівень глюкози у крові 16,7 ммоль/л). E
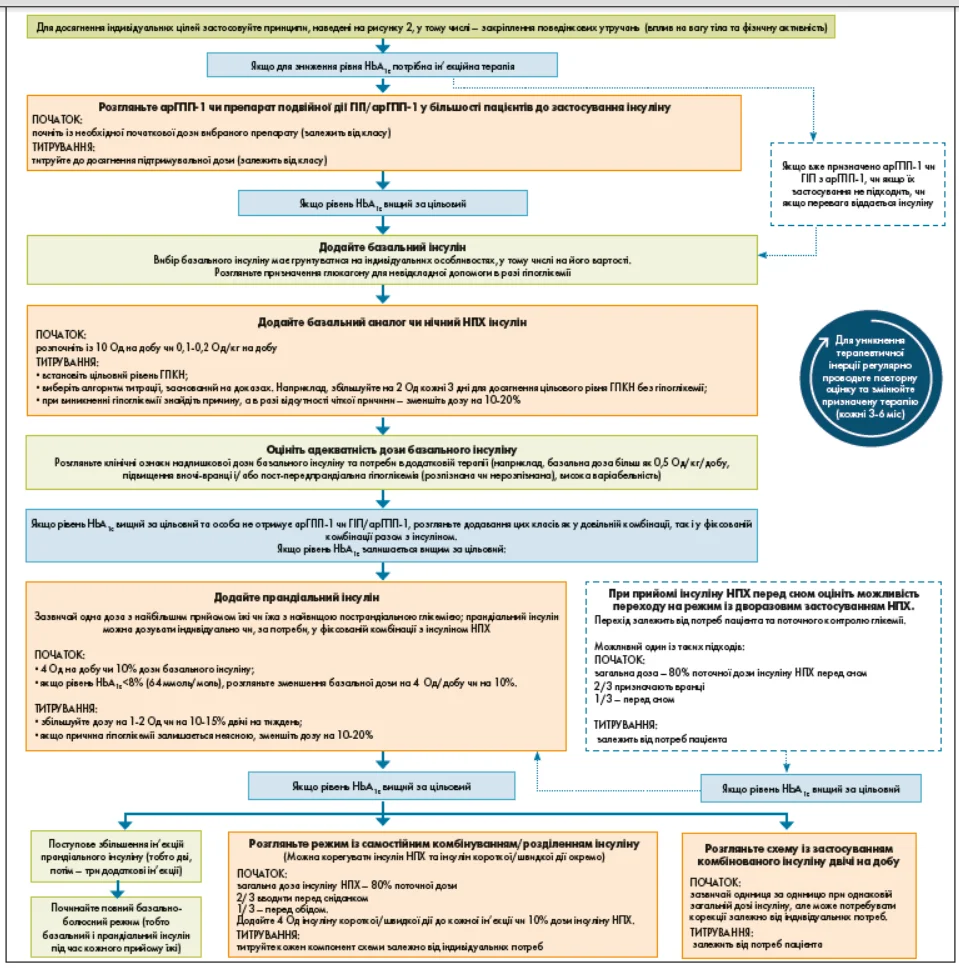
23. У дорослих із діабетом 2 типу перевагу перед інсуліном віддають препаратам групи арГПП‑1, а також препаратам подвійної дії з ефектами глюкозозалежного інсулінотропного поліпептиду (ГІП, ще відомого як шлунковий інгібуючий пептид (ШІП) та арГПП‑1 (рис. 3). A
Рис. 3. Інтенсифікація ін’єкційної терапії в осіб із ЦД 2 типу
Примітки. ГПКН – рівень глюкози плазми крові натще; ППГ – пострапрандіальна глюкоза. Адаптовано з Davies та співавт. [43].
24. У разі застосування інсуліну рекомендується комбінована терапія з препаратом арГПП‑1, у тому числі препарат подвійної дії з ГІП/арГПП‑1 для досягнення як більшої цукрознижувальної ефективності, так і додаткового впливу на вагу і ризик розвитку гіпоглікемії в дорослих із діабетом 2 типу. Дозування інсуліну потрібно переглянути при додаванні або збільшенні дози арГПП‑1 або препарату подвійної дії – ГІП/арГПП‑1. A
25. У дорослих із ЦД 2 типу застосування цукрознижувальних препаратів може бути продовжено і після початку інсулінотерапії (допоки не буде протипоказань чи непереносимості) для підтримання стабільних переваг щодо глікемії та метаболічних ефектів (наприклад, зниження ваги, кардіометаболічні або ниркові ефекти). A
26. Задля мінімізації ризику гіпоглікемії та загального тягаря лікування ЦД на початку інсулінотерапії в дорослих із діабетом 2 типу необхідно переглянути потребу і/або дозу цукрознижувальних препаратів із вищим ризиком гіпоглікемії (наприклад, група сульфонілсечовини та меглітинідів). A
27. Під час інсулінотерапії необхідно здійснювати моніторинг надмірного використання базальних інсулінів (надмірної базалізації), зокрема коли: базальна доза інсуліну перевищує 0,5 Од/кг/добу; спостерігається значна різниця між рівнем глюкози перед сном і вранці або між постпрандіальним та препрандіальним рівнем глюкози; спостерігаються випадки гіпоглікемії (які пацієнт усвідомлює чи ні) та висока варіабельність глікемії. За підозри щодо надмірної базалізації треба негайно переглянути терапію, адаптувавши її до індивідуальних потреб пацієнта. E
28. Необхідно рутинно оцінювати в усіх пацієнтів із діабетом наявність фінансових перешкод, які можуть негативно впливати на контроль захворювання. Безпосередньо клініцисти, команда ендокринологів, яка займається лікуванням ЦД, фахівці відповідних соціальних/медичних служб мають співпрацювати, аби в пацієнтів із діабетом була можливість отримувати сучасне лікування, мати стратегії щодо зменшення витрат на терапію і впроваджувати їх, надавати всебічну підтримку, тим самим поліпшуючи доступ пацієнтів до доказової терапії діабету. E
29. У дорослих із діабетом і фінансовими бар’єрами щодо лікування необхідно розглянути можливість використання дешевших препаратів для контролю глікемії (наприклад, метформіну, препаратів сульфонілсечовини, тіазолідиндіони, людський інсулін) в контексті ризиків їх застосування – гіпоглікемії, збільшення ваги, серцево-судинних і ниркових ускладнень та інших несприятливих наслідків. E
Реферативний огляд Pharmacologic Approaches to Glycemic Treatment: Standards of Care in Diabetes‑2024», Diabetes Care 2024;47(Suppl. 1): S158-78.
Підготувала Анна Артюх
Повну версію дивіться: https://diabetesjournals.org/care/article/47/ Supplement_1/S158/153955/9- Pharmacologic-Approaches-to-Glycemic-Treatment
Тематичний номер «Діабетологія. Тиреоїдологія. Метаболічні розлади» № 4 (68) 2024 р.