26 травня, 2025
Дифузний нетоксичний зоб як найбільш поширена ендокринопатія у дітей: сучасний погляд на проблему
 Основним етіологічним чинником дифузного нетоксичного зоба (ДНЗ) є недостатнє надходження йоду з продуктами харчування в організм людини. Щитоподібна залоза відіграє ключову роль у процесах росту та розвитку дитячого організму, особливо у формуванні структур та функціонуванні центральної нервової системи. Йододефіцитні стани в дитячому віці можуть призводити до незворотних наслідків, що обумовлює необхідність їхнього попередження та проведення системних профілактичних заходів. В межах науково-практичної конференції для лікарів «XVI Академічна школа з педіатрії» Марина Євгенівна Маменко, доктор медичних наук, професор кафедри педіатрії, дитячої неврології та медичної реабілітації Національного університету охорони здоров’я України імені П.Л. Шупика (м. Київ), голова правління Української академії педіатричних спеціальностей, презентувала доповідь про ДНЗ як найпоширенішу ендокринопатію у дітей.
Основним етіологічним чинником дифузного нетоксичного зоба (ДНЗ) є недостатнє надходження йоду з продуктами харчування в організм людини. Щитоподібна залоза відіграє ключову роль у процесах росту та розвитку дитячого організму, особливо у формуванні структур та функціонуванні центральної нервової системи. Йододефіцитні стани в дитячому віці можуть призводити до незворотних наслідків, що обумовлює необхідність їхнього попередження та проведення системних профілактичних заходів. В межах науково-практичної конференції для лікарів «XVI Академічна школа з педіатрії» Марина Євгенівна Маменко, доктор медичних наук, професор кафедри педіатрії, дитячої неврології та медичної реабілітації Національного університету охорони здоров’я України імені П.Л. Шупика (м. Київ), голова правління Української академії педіатричних спеціальностей, презентувала доповідь про ДНЗ як найпоширенішу ендокринопатію у дітей.
Захворювання щитоподібної залози посідають провідне місце в структурі ендокринної патології дитячого віку. Цей орган обґрунтовано вважається першою скрипкою в оркестрі ендокринних залоз. Це твердження базується на тому, що тиреоїдні гормони мають універсальний вплив на всі без винятку клітини організму, регулюючи процеси обміну енергії та речовин, росту та диференціювання тканин.
Термін «зоб» є узагальнювальним анатомо-морфологічним синдромом, що характеризує збільшення щитоподібної залози незалежно від етіології. За даними офіційної статистики та наукових досліджень, найбільш поширеною тиреопатією у дітей в Україні є дифузний нетоксичний зоб (спорадичний, ендемічний, колоїдний), в основі етіології якого в абсолютній більшості випадків лежить йодний дефіцит (ЙД). У міжнародній практиці для позначення цієї патології зазвичай використовується просто термін «зоб» (goiter). В країнах, де ліквідований ЙД, на першу позицію серед причин виникнення збільшення щитоподібної залози виходять автоімунні хвороби, такі як хвороба Хашимото (автоімунний тиреоїдит), хвороба Грейвса (токсичний зоб). Вкрай рідко зоб у дітей має іншу етіологію.
Актуальність проблеми ДНЗ у дітей обумовлена кількома факторами. По-перше, поширеність йододефіцитних станів і досі висока не лише в традиційно ендемічних регіонах, але й на територіях, які раніше не вважалися йододефіцитними. По-друге, наслідки йодного дефіциту особливо виражені в періоди інтенсивного росту і розвитку дитячого організму, що може призводити до стійких порушень фізичного та інтелектуального розвитку.
Анатомо-фізіологічні особливості щитоподібної залози
Щитоподібна залоза за формою нагадує метелика або щит (звідси й назва «тиреоїдна» від грецького thyreoideа – щитоподібна). Анатомічна варіабельність щитоподібної залози (асиметрія часток, особливості перешийка, наявність додаткових часток) не має клінічного значення, якщо функціональна активність залози не порушена.
Структурно-функціональною одиницею щитоподібної залози є фолікул. Кожен фолікул являє собою порожнину, вистелену одношаровим епітелієм (тиреоцитами) і заповнену колоїдом. Колоїд містить тиреоглобулін, прекурсори тиреоїдних гормонів (монойодтирозин та дийодтирозин), а також запаси йоду та інших необхідних речовин, ферментів для побудови тиреоїдних гормонів. Фолікулярна будова забезпечує не лише синтез і депонування гормонів щитоподібної залози, а і їхню швидку мобілізацію за необхідності.
Щитоподібна залоза має надзвичайно багате кровопостачання, що забезпечує швидке надходження необхідних для синтезу гормонів компонентів (йод, амінокислоти) та виведення синтезованих гормонів у кровообіг. Це особливо важливо в періоди підвищеної потреби організму в тиреоїдних гормонах (стрес, запалення, післяопераційний період), коли потрібна швидка мобілізація гормонального резерву.
Функціональна активність щитоподібної залози регулюється через гіпоталамо-гіпофізарно-тиреоїдну вісь. Тиреотропін-рилізинг-гормон, що синтезується в гіпоталамусі, стимулює секрецію тиреотропного гормону (ТТГ) гіпофізом. ТТГ регулює функціональну активність тиреоцитів, стимулюючи захоплення йоду та синтез тиреоїдних гормонів. Цей механізм негативного зворотного зв’язку забезпечує підтримання оптимального рівня тиреоїдних гормонів у крові.
Роль йоду у функціонуванні щитоподібної залози
Йод є есенціальним мікроелементом, необхідним для синтезу тиреоїдних гормонів. На сьогодні науці не відома інша біологічна функція йоду в організмі людини, окрім участі в синтезі гормонів щитоподібної залози. Тиреоїдні гормони – трийодтиронін (Т 3) і тетрайодтиронін (Т 4, тироксин) – містять у своїй структурі атоми йоду, які становлять понад половину молекулярної маси цих гормонів (WHO, 2007).
Організм дорослої людини містить приблизно 15-20 мг йоду, більша частина якого зосереджена в щитоподібній залозі, переважно в колоїді фолікулів. При достатньому надходженні йоду з їжею щитоподібна залоза використовує близько 20% цього мікроелемента для синтезу гормонів, решта виводиться із сечею (Zimmermann M.B., 2008).
Потреба в йоді варіює залежно від віку та фізіологічного стану організму. Згідно з рекомендаціями Всесвітньої організації охорони здоров’я (ВООЗ), добова потреба в йоді становить:
- для новонароджених і дітей до п’яти років: 90 мкг/добу;
- для дітей шкільного віку (6-12 років): 120 мкг/добу;
- для підлітків і дорослих: 150 мкг/добу;
- для вагітних і жінок під час лактації: 250 мкг/добу (WHO, 2007).
! В перерахунку на кілограм маси тіла потреба в йоді є найвищою в ранньому дитячому віці й поступово знижується. Це пояснюється підвищеними вимогами до тиреоїдного синтезу в період інтенсивного росту та розвитку, які потребують активізації процесів обміну енергії та речовин.
Підвищена потреба в йоді у вагітних і жінок, які годують грудьми, обумовлена необхідністю забезпечення адекватного розвитку плода та новонародженого. Під час вагітності часто спостерігається тимчасове збільшення щитоподібної залози – «фізіологічний зоб вагітних», – яке при ЙД може мати надмірний характер та нерегресувати під час вагітності.
Етіопатогенез йододефіцитних станів
Йододефіцитні захворювання являють собою спектр патологічних станів, що розвиваються внаслідок недостатнього надходження йоду в організм. У регіонах із вираженим йододефіцитом ці стани є провідною причиною захворювань щитоподібної залози.
На сьогодні проблема йододефіциту актуальна не лише для гірських регіонів, традиційно ендемічних щодо зоба, а й для більшості територій. Це пов’язано із виснаженням ґрунтів через інтенсивне землеробство та, як наслідок, зниженням вмісту йоду в продуктах рослинного і тваринного походження.
Спектр йододефіцитних захворювань:
- зоб (ДНЗ) – збільшення ЩЗ, що на початкових етапах розвивається як компенсаторна реакція на нестачу йоду, але згодом може трансформуватися у багатовузловий;
- порушення репродуктивної функції – безпліддя, підвищений ризик невиношування вагітності, мертвонароджень;
- вроджені аномалії розвитку;
- вроджений гіпотиреоз (ендемічний кретинізм) – тяжкі наслідки внутрішньоутробного дефіциту йоду, що характеризуються глибокими порушеннями фізичного та розумового розвитку;
- порушення когнітивних функцій у дітей різного віку – від субклінічних форм до вираженого зниження інтелекту;
- підвищена чутливість ЩЗ до радіаційного впливу – при нестачі йоду ЩЗ активніше захоплює радіоактивні ізотопи йоду, що підвищує ризик розвитку радіаційно-індукованих захворювань при техногенних катастрофах.
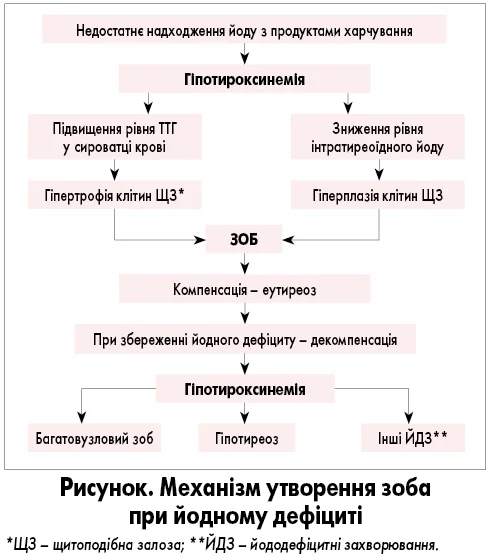 У патогенезі йододефіцитного зоба першою стадією є гіпотироксинемія, що характеризується тимчасовим зниженням рівня тиреоїдних гормонів внаслідок недостатнього надходження йоду (рисунок). Ця стадія є повністю зворотною при своєчасній компенсації йодного дефіциту.
У патогенезі йододефіцитного зоба першою стадією є гіпотироксинемія, що характеризується тимчасовим зниженням рівня тиреоїдних гормонів внаслідок недостатнього надходження йоду (рисунок). Ця стадія є повністю зворотною при своєчасній компенсації йодного дефіциту.
При персистуючій гіпотироксинемії активується гіпоталамо-гіпофізарна регуляція, що супроводжується підвищенням рівня тиреотропного гормону і стимуляцією щитоподібної залози. Компенсаторна реакція проявляється збільшенням об’єму залози, інтенсифікацією кровообігу та активацією механізмів захоплення йоду із циркулюючої крові.
На стадії компенсації формується еутиреоїдний зоб, коли збільшена щитоподібна залоза забезпечує фізіологічну концентрацію тиреоїдних гормонів завдяки посиленим механізмам захоплення та синтезу. При тривалому дефіциті йоду настає декомпенсація із формуванням вузлових утворень, маніфестного гіпотиреозу та інших йододефіцитних захворювань.
Морфологічним субстратом зазначених змін є гіпертрофія та гіперплазія тиреоцитів, збільшення розмірів фолікулів, що з часом стають джерелом формування багатовузлового зоба.
! Вплив іонізуючого випромінювання особливо небезпечний для щитоподібної залози, яка функціонує в умовах йодного дефіциту. При техногенних аваріях із викидом радіоактивних ізотопів йоду використовуються високі дози калію йодиду для попередження захоплення радіоактивного йоду тиреоцитами. Але більш ефективно та безпечно проводити йодну профілактику фізіологічними дозами.
Профілактика і лікування йододефіцитних станів
Профілактика йододефіцитних станів є пріоритетним напрямком у боротьбі із захворюваннями щитоподібної залози. Для індивідуальної йодної профілактики може бути використаний лікарський засіб Йодомарин® (виробник «Берлін-Хемі АГ»), одна таблетка якого містить калію йодиду 131 або 262 мкг, що еквівалентно йодиду 100 і 200 мкг відповідно. Рекомендовані дозування:
- вагітні та жінки, які годують грудьми: 200 мкг/добу;
- діти віком від 12 років і дорослі: 100-200 мкг/добу;
- діти молодшого шкільного віку: 100 мкг/добу;
- діти раннього та дошкільного віку: 50-100 мкг/добу (можливе подрібнення та додавання до продуктів прикорму).
При грудному вигодовуванні, якщо мати отримує адекватну йодну профілактику (наприклад, Йодомарин® 200 мкг/добу), додаткове призначення йоду дитині не потрібне. При штучному вигодовуванні сучасні адаптовані суміші містять необхідну кількість йоду.
Отже, при профілактиці та лікуванні йододефіцитних станів у дітей ключовим принципом є дотримання фізіологічного підходу. Необхідно ретельно балансувати дозування йодовмісних препаратів: вони мають відповідати природним потребам дитячого організму, запобігаючи не лише збільшенню щитоподібної залози через недостатню кількість йоду, а і надмірному синтезу тиреоїдних гормонів у разі передозування. Препарат Йодомарин® із дозуванням 100 та 200 мкг дає змогу індивідуально підібрати адекватну дозу для різних вікових груп. Такий диференційований підхід до вибору дози забезпечує здоров’я щитоподібної залози і нормальний гормональний баланс організму, особливо в критичні періоди росту та розвитку.
Підготувала Олена Речмедіна
Тематичний номер «Педіатрія» № 2 (78) 2025 р.




