24 липня, 2023
Синдром подразненого кишечнику: системний підхід до вирішення проблеми
 Синдром подразненого кишечнику (СПК) є однією з найпоширеніших функціональних розладів шлунково-кишкового тракту (ШКТ). Характеризується болем у животі, змінами в консистенції та частоті випорожнень, дисфункцією кишкової рухливості та дискомфортом. Точні причини СПК не повністю зрозумілі, але багатофакторність його розвитку вказує на важливість системного підходу до діагностики та лікування цього стану.
Синдром подразненого кишечнику (СПК) є однією з найпоширеніших функціональних розладів шлунково-кишкового тракту (ШКТ). Характеризується болем у животі, змінами в консистенції та частоті випорожнень, дисфункцією кишкової рухливості та дискомфортом. Точні причини СПК не повністю зрозумілі, але багатофакторність його розвитку вказує на важливість системного підходу до діагностики та лікування цього стану.
У ході XXV Національної школи гастроентерологів, гепатологів України, що відбулася 5-8 квітня 2023 року в м. Києві, президент Української гастроентерологічної асоціації, проректор з науково-педагогічної роботи та післядипломної освіти, професор кафедри внутрішньої медицини № 1 Полтавського державного медичного університету, доктор медичних наук Ігор Миколайович Скрипник представив доповідь «Синдром подразненого кишечнику: системний підхід до вирішення проблеми», де розповів про актуальність, причини, патогенез, сучасні дослідження, що стосуються лікування СПК, та детально розглянув роль спазмолітиків і пробіотиків у менеджменті пацієнтів із цим захворюванням.
– Сьогодні питання ведення пацієнтів із СПК є надзвичайно актуальним. Сучасні дані свідчать, що поширеність СПК у популяції становить від 5 до 30% по усьому світу [1]. Близько 40% дорослих людей стверджують, що мають симптоми, пов’язані з порушеннями функціонування травної системи. Це призводить до понад 50 млн звернень по медичну допомогу до амбулаторних закладів, найчастіше через СПК. Сучасні стратегії менеджменту пацієнтів цієї групи передбачають, що діагностика і тактика терапії СПК здійснюється з позиції Римських критеріїв IV.
Етіологічні чинники розвитку СПК
Аналізуючи показники захворюванності, Всесвітня гастроентерологічна організація (The World Gastroenterology Organisation, WGO) акцентує увагу на наступних причинах виникнення СПК:
- низький рівень освіченості пацієнтів;
- низький показник відвідуваності лікаря;
- часткова, непостійна терапія СПК, особливо на етапі призначення лікування сімейним лікарем, що пов’язано з модернізацією стилю життя пацієнта, обмеженням функціональності та тривожністю, яка сприяє СПК;
- мала кількість свідомих пацієнтів, які вимушені лікувати СПК з точки зору вираженості симптомів та суб’єктивного переконання про дороговартісну діагностику.
Чинниками СПК є:
- низький рівень споживання продуктів здорового харчування – 87%;
- особливості дієтичного харчування при симптомах СПК – 75%;
- стрес – 62%;
- фізичні навантаження – 36% [2].
Загальновідомо, що вагому роль у патофізіології СПК відіграють порушення перистальтики, проникності кишкової стінки та гіперчутливість ШКТ. В останні роки виявлено, що для патогенезу СПК характерне мікрозапалення, а також інші асоціативні порушення, такі як дисбіоз і стрес.
Порушення взаємозв’язку між організмом та власною мікробіотою є надзвичайно важливим механізмом у розвитку СПК, оскільки порушення співвідношення мікробіоти, зниження імунних складових кишечнику призводить до порушення метаболічних процесів, зокрема синтезу вітамінів, що у подальшому сприятиме розвитку ентериту та СПК [3]. Стресові фактори, нерегулярне харчування, збільшення актів дефекації також впливає на розвиток СПК. Так, під дією гормонів стресу пригнічується перистальтика та метаболізм нутрієнтів харчового комка, підвищується епітеліальна параклітинна проникність, зменшується реабсорбція рідини, натрію, погіршується процес формування калових мас. Окрім того, пригнічення перистальтики сприяє бродінню харчового комка та надмірному газоутворенню і виникненню запорів [4].
Механізмам виникнення мікрозапалення слід також приділяти велику увагу та враховувати при призначенні лікувальних комплексів, оскільки зниження товщини слизу і так званої пробіотичної складової сприяє зміні кишкового бар’єру, підвищенню проникності, оголенню ентероцитів та розвитку мікрозапалення [5].
Рекомендації щодо лікування СПК
WGO стверджує, що при наявних специфічних симптомах СПК (здутті та відчутті розпирання) рекомендується:
- дієта з низьким вмістом FODMAP (коротколанцюгові вуглеводи);
- клінічно доведена ефективність пробіотичних штамів, які мають паспорт штамів мікроорганізму, зокрема Bifidobacterium lactis DN-173010, пробіотичний коктейль VSL#3, Bifidobacterium longum (infantis) 35624;
- антибактеріальний засіб (рифаксимін тричі на добу у дозі 550 мг), клінічна ефективність якого доведена у деяких пацієнтів із СПК і полягає у зменшенні здуття, особливо при діарейному синдромі чи мікст-варіанті [6].
Керуючись рекомендаціями Римських критеріїв IV, можна віднайти необхідні алгоритми та тактики лікування залежно від домінантного синдрому. Зокрема, при переважанні діарейного синдрому, окрім основних лікарських засобів, рекомендуються також пробіотики, які мають доказовість. На підставі цих світових рекомендацій Українською гастроентерологічною асоціацією розроблені та затверджені на гастротижні у 2019 році клінічні рекомендації щодо ведення пацієнтів із СПК. Вони мають покроковий характер. Перш за все слід визначити домінуючий синдром та попереднє лікування, модифікувати спосіб життя та дієту, обмежити тригерні фактори. Оцінка ефективності цих змін здійснюється протягом 4-8 тижнів, у подальшому застосовується медикаментозне лікування залежно від домінуючого синдрому (біль, здуття, діарея, запор) [7].
В Україні зареєстрована велика кількість пробіотичних засобів та харчових добавок.
Роль спазмолітиків у лікуванні СПК
Серед спазмолітиків, які є у Римських критеріях IV та українських рекомендаціях, наявний отилонію бромід, який, згідно з дослідженням OBIS, має клінічну та протирецидивну ефективність [7]. Відзначається, що спазмолітики, включаючи пропантилін, отилонію бромід (Спазмомен®) та гіосцину бутилбромід, зменшують моторику кишечнику. У дослідженні OBIS показано, що у тих пацієнтів, які приймали Спазмомен®, частота виключення з дослідження через рецидив складала 10,4% порівняно з 27,2% учасників, що приймали плацебо. У той же час виникнення рецидиву було набагато нижчим за тривалістю у пацієнтів, що застосовували Спазмомен®, порівняно з плацебо [8]. Слід відзначити середню зміну частоти епізодів абдомінального болю в плацебо-контрольованому дослідженні. Інтенсивність болю зменшується набагато швидше при призначенні препарату Спазмомен® порівняно з ефектом плацебо (рис.).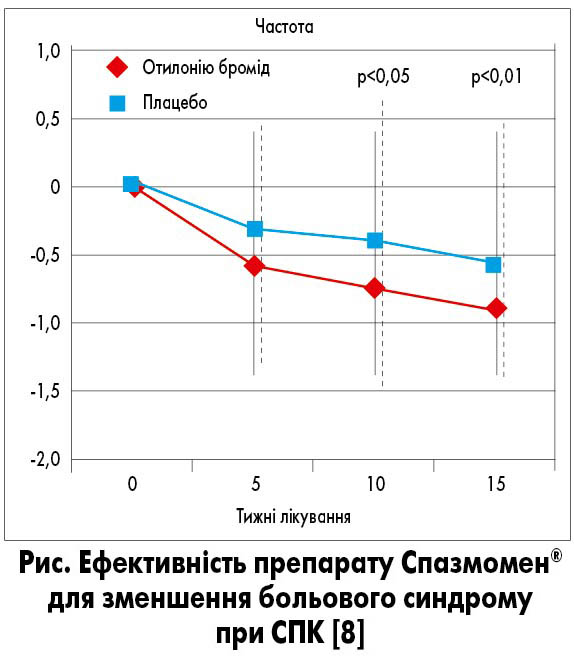
Згідно з дослідженням P. Clave та співавт. (2017), оцінка лікарями загальної ефективності препарату Спазмомен® як «добре» чи «відмінно» зростала протягом періоду лікування. Поступово показник загальної ефективності з точки зору лікарів прямо пропорційно зростав до 63,9% з 5-го до 15-тижня лікування [9]. Окрім цього, отилонію бромід зменшує частоту дефекації, що надзвичайно важливо у веденні пацієнтів із СПК із переважанням діареї чи мікст-варіантом [8, 9].
Останні наукові праці вивчають питання антимікробної ефективності отилонію броміду, що порівнюється із рифаксиміном та карбеніциліном щодо грамнегативних бактерій [10]. Вони свідчать про те, що часткова дія препарату Спазмомен® у пацієнтів зумовлена активністю щодо патогенних колоній бактерій та мікробів кишечнику.
У дослідженні також визначено, що отилонію бромід має антибактеріальну дію саме проти Acinetobacter baumannii, Staphylococcus aureus і Clostridioides difficile. Малі молекули саліциланіліду можуть мати антибактеріальну дію проти грампозитивних бактерій, але зазвичай не мають активності проти грамнегативних [10]. Саліциланілідоподібне ядро отилонію броміду приєднане четвертинним аміном і восьмивуглецевим алкільним ланцюгом. Четвертинні амінні групи зустрічаються в багатьох класах молекул (зокрема, нейромедіатори та біоциди). Таким чином, ми можемо зробити висновок, що антибактеріальний ефект препарату Спазмомен® пов’язаний саме з його структурою і складовими. Тому отилонію бромід – це комбінація двох антимікробних основ (саліциланіліду та біоциду четвертинного аміну), що є основою антибактеріальної дії широкого спектру.
Спазмомен® є широкоактивним антибактеріальним і протигрибковим засобом. Він зберігає активність проти медикаментозно стійких штамів і має низькі рівні спонтанної резистентності. Цей аспект безумовно є новим, тому отилонію бромід – це не вивчена до кінця хімічна основа для розробки антибактеріальних і протигрибкових засобів, що не всмоктуються в кишечнику [10].
Таким чином, діагностика та лікування СПК повинні здійснюватися відповідно до Римських критеріїв IV та рекомендацій Української гастроентерологічної асоціації. При розробці тактики лікування слід дотримуватися покрокового підходу, з урахуванням сучасних поглядів на патогенез. Для усунення больового синдрому слід призначати спазмолітики, які мають доказову базу, зокрема Спазмомен® (отилонію бромід), який зарекомендував себе як ефективний засіб при СПК.
Література
- Enck P., Aziz Q., Barbara G., Farmer A.D. et al. Nat Rev Dis Primers. 2016: 2: 16014.
- Lacy B.E. at al. Bowel Disorders. Gastroenterology. 2016; 150: 1393-1407, Rome III Diagnostic Criteria for Functional Gastrointestinal Disorders.
- Ducrotte P. Pathophysiology of FBDs and therapeutic consequences. Post’U (2013): 189.
- Azpiroz F., Malagelada J.R. Abdominal bloating. Gastroenterology 2005; 129: 1060-78.
- Burns G.L., Talley N.J., Keety S. Immune responses in the irritable bowel syndromes: time to consider the small intestine. BMC Med 20, 115 (2022). doi: 10.1186/s12916-022-022301-8.
- Електронне джерело: https://www.worldgastroenterology.org/guidlines/irritable-bowel-syndrome-ibs/irritable-bowel-syndrome-ibs-english.
- Ткач С.М., Дорофеєв А.Е., Харченко Н.В., Степанов Ю.М., Скрипник І.М., Матюка Л.Ф., Швець О.В. Клінічні рекомендації Української гастроентерологічної асоціації з ведення хворих на СПК. – Київ, 2019.
- Vasant D.H. et al. British Society of Gastroenterology guidelines on the management of IBSGut. 2021; 80: 2325-1243.
- Clave P., Track J. Effifcacy of otilonium bromide in irritable bowel syndrome: a pooled analysis. Therap Adv Gastroenterol. 2017: Mar 10.
- Cunningham et al. Irritable Bowel Syndrome Therapeutic Has Broad Spectrum Antimicrobal Activity. Antimicrobial Agents and Chemotherapy. October 2021.
Підготувала Єлизавета Лисицька
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (68) 2023 р.