4 квітня, 2024
Синдром подразненого кишечнику: перехресні розлади, патофізіологія та сучасні стратегії лікування
Синдром подразненого кишечнику (СПК) є одним з найпоширеніших захворювань органів травлення (до 20% серед дорослого населення). Характерними ознаками СПК є хронічний абдомінальний біль, порушення дефекації, метеоризм. Дотепер остаточно не з’ясована етіологія цього стану, проте доведено роль низки різнопланових, взаємопов’язаних між собою факторів у його розвитку. До них відносять: дисфункцію осі «мозок – кишечник», вісцеральну гіперчутливість, моторні порушення, підвищену проникність кишечнику, запалення низького ступеня, дисбіоз. Саме тому для досягнення позитивного лікувального ефекту необхідна корекція усіх ланок патогенезу. Важливе місце серед лікарських засобів, що використовуються з цією метою, належить спазмолітикам, які нормалізують моторно-евакуаторну функцію кишечнику.
СПК є одним з найбільш поширених функціональних розладів (ФР) органів травлення, що істотно погіршує якість життя пацієнтів [1]. За даними різних досліджень, від 10 до 25% дорослого населення страждають від цієї патології [2].
СПК характеризується абдомінальним болем і зміною характеру випорожнень (розвивається діарея або запор). Розрізняють основні підтипи: СПК із переважанням діареї (СПК-Д) – характеризується водянистими випорожненнями у понад 25% усіх актів дефекації та їх підвищеною частотою; СПК із запором (СПК-З) – переважають тверді або фрагментовані випорожнення зі зниженою частотою (менше 3 разів на тиждень); змішаний варіант СПК (СПК-ЗМ) – приблизно рівна частота епізодів діареї та запорів; невизначений варіант СПК (СПК-Н) не відповідає жодному з вищезазначених підтипів. Клінічна симптоматика при різних варіантах СПК може варіювати та з часом трансформуватися з одного підтипу в інший.
В Україні СПК є однією з найчастіших причин звернень до гастроентеролога (до 12% амбулаторних пацієнтів) [3]. За даними дослідження «СПК-контроль: оцінка факторів ризику, профілю пацієнтів і сучасних підходів до лікування СПК в Україні» (2019), серед хворих на СПК переважають жінки (63%) середнього віку (40,7±13,8 років) [4]. Структура СПК в Україні також варіює: СПК-Д – 37%, СПК-З – 25%, СПК-ЗМ – 19%, СПК-Н – 19%. Також привертають увагу особливості регіональної залежності розповсюдженості типів СПК. Так, у північному регіоні поширеність СПК-Д становить 56%, СПК-З – 22%, СПК-ЗМ – 7%, СПК-Н – 15%. Регіональні особливості переважання варіантів СПК: СПК-Д – північний (56%), центральний (39%) і східний (36%) регіони, СПК-З – південний (41%), СПК-ЗМ – західний (39%) регіон [4].
Нове уявлення про перехрещення СПК
СПК тривалий час діагностувався відповідно до Римських критеріїв, що базуються на клінічних симптомах [1]. З часом стало зрозуміло, що існує значне перехрещення СПК з іншими ФР шлунково-кишкового тракту (ШКТ), такими як функціональна диспепсія (ФД), запальні захворювання кишечнику (ЗЗК), гастроезофагеальна рефлюксна хвороба (ГЕРХ) та інші (рис.).
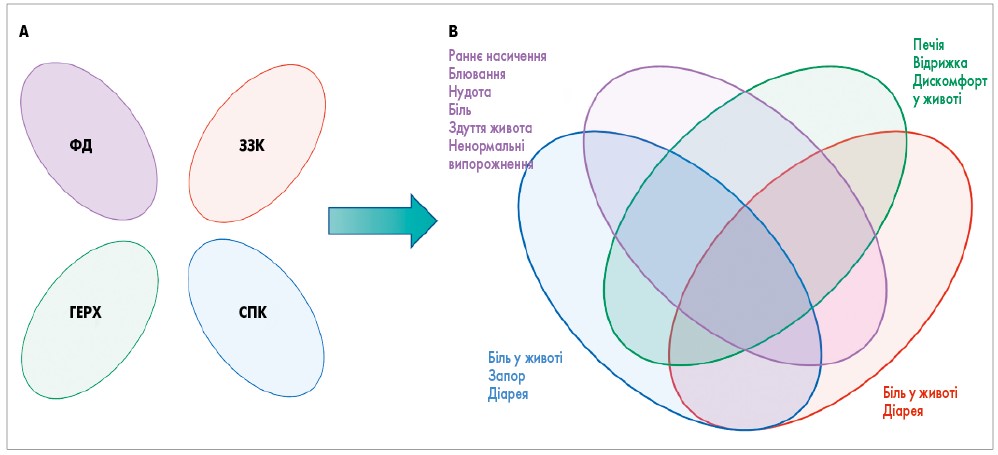 Рис. Погляд на поєднання ФРШКТ (адаптовано E. Sinagra, 2016) [9]
Рис. Погляд на поєднання ФРШКТ (адаптовано E. Sinagra, 2016) [9]
Примітки. A: Римські критерії I описували ФР кишечнику як незалежні захворювання; B: Римські критерії II і III визнали, що функціональні захворювання ШКТ перетинаються. Поширеність поєднання СПК і ФД становила 55,3%; поєднання СПК і ГЕРХ становило від 3 до 79% за даними опитувальника і від 10 до 74% за даними ендоскопії; метааналіз 2020 р. показав, що сукупна поширеність симптомів СПК становила 32,5%; лише 2,3% хворих мали поєднання симптомів з боку стравоходу, гастродуоденальної зони, кишечнику та аноректальної зони.
Згідно з оновленими Римськими критеріями IV, коморбідність між ФРШКТ розглядається радше як їх природня риса, ніж виключення [3]. Це підтверджено результатами великого інтернет-опитування, в якому 68,3% респондентів продемонстрували симптоми ФРШКТ одночасно в декількох відділах травного тракту [7]. Загалом, аналізуючи перехресні зв’язки між СПК та іншими захворюваннями, було виявлено, що існує очевидний перетин між СПК і ФРШКТ, а тривога і депресія є їхніми спільними характеристиками, що підтверджує важливу роль центральної нервової системи та осі «мозок – кишечник» у патологічному механізмі розвитку цих станів [8].
Функціональна диспепсія
ФД і СПК є найпоширенішими ФРШКТ. Основними симптомами ФД є постпрандіальне переповнення, раннє насичення, епігастральний біль і печіння в епігастрії. При поєднанні ФД і СПК-Д характерними є біль у животі, здуття живота та діарея. Однак при поєднанні ФД та СПК-З характерними є відчуття переповнення живота і запор. Результати дослідження 2022 р., в якому взяли участь 807 осіб, продемонстрували, що більшість пацієнтів (n=446; 55,3%), які мали СПК і ФД, мали більш тяжкі симптоми і були більш схильні до депресії та тривоги [10].
ГЕРХ
ГЕРХ – стан, при якому вміст шлунка рефлюксує та викликає неприємні симптоми, що проявляються у вигляді регургітації, печії, або має безсимптомний перебіг [11]. До Римських критеріїв IV мало досліджень вказувало на поєднання ГЕРХ і ФРШКТ [12], а СПК був фактором ризику розвитку ГЕРХ. Але зараз Фонд з вивчення захворювань ШКТ розглядає поєднання ФРШКТ і СПК як тенденцію. У таких пацієнтів кислотний рефлюкс і печія можуть проявлятися абдомінальним болем, а вісцеральна гіперчутливість і порушення моторики ШКТ можуть бути спільними механізмами. Однак поширеність хворих із поєднанням ГЕРХ і СПК (за різними критеріями) сильно варіює, а поєднання СПК і ГЕРХ, згідно з опитувальником, коливається від 3 до 79% [13].
ЗЗК
Хвороба Крона (ХК) і виразковий коліт (ВК) є поширеними ЗЗК. Для ХК характерні хронічна або нічна діарея, абдомінальний біль, втрата маси тіла, тоді як ВК характеризується кривавою діареєю з ректальною ургенцією та тенезмами [14, 15]. Хоча деякі біомаркери використовуються для розрізнення СПК і ЗЗК, ці захворювання також можуть поєднуватися. Пацієнти з поєднанням ЗЗК і СПК схильні до проявів у вигляді діареї та абдомінального болю. За даними метааналізу 2020 р., загальна поширеність симптомів типу СПК серед пацієнтів із ЗЗК становить 32,5% [16].
Патофізіологія та сучасні аспекти патогенетичної терапії СПК
Дослідження останніх кількох десятиліть виявили багатофакторний патогенез розвитку СПК, що включає порушення моторики кишечнику, вісцеральну гіперчутливість, запалення кишечнику низької інтенсивності, підвищену проникність кишечнику, дисбаланс кишкової мікробіоти та психовегетативні розлади [17-22].
Моторні порушення характеризуються гіперреактивністю товстої кишки на різні стимули і змінами базального тонусу [23]. В основі їх розвитку лежить дисфункція кальцієвих каналів гладких м’язів кишечнику. Як відомо, саме вхід іонів кальцію через потенціал-чутливі канали L-типу запускає скорочення гладеньких м’язів. При СПК спостерігається підвищена експресія та активність саме цих каналів, внаслідок чого розвивається їх гіперреактивність до різноманітних стимулів. Крім того, дисфункція кальцієвих каналів знижує поріг збудження гладеньких м’язів, підвищуючи їх базальний тонус. Це формує основу моторних порушень при усіх варіантах СПК – з діареєю, запором чи змішаному типі. Отже, вплив на кальцієву сигналізацію є важливим патогенетичним підходом у терапії СПК. З цією метою застосовуються спазмолітичні препарати, що блокують надлишковий вхід іонів кальцію в клітини гладеньких м’язів. Це дозволяє зняти гіпертонус, зменшити спастичні скорочення і больову гіперчутливість при СПК [24].
Відповідно до результатів нещодавнього аналізу клінічного лікування СПК на основі опитувань, 84% (n=229) респондентів дали позитивну відповідь щодо ефективності спазмолітичних засобів у купіруванні симптомів СПК [25]. Одним зі спазмолітиків, який підтвердив свою ефективність при СПК, є отилонію бромід, що ефективно купірує абдомінальний біль, нормалізує частоту випорожнень у пацієнтів із СПК, оскільки механізм його дії безпосередньо пов’язаний із модуляцією активності кальцієвих каналів гладеньких м’язів кишечнику.
Зокрема, в експериментальних дослідженнях отилонію бромід накопичувався в стінках ШКТ після перорального прийому з мінімальною системною абсорбцією [26]. Його ефекти досить складні, представлені в основному блокадою кальцієвих каналів L-типу, але також спостерігалося зв’язування з мускариновими рецепторами M1, M2, M4 і M5 [27]. Антагонізм M3-зв’язаних сигналів кальцію в клітинах крипт товстої кишки людини свідчить про антисекреторну дію у пацієнтів із СПК-Д [28]. Крім того, за рахунок антагонізму рецепторів тахікініну NK-2 отилонію бромід не тільки допомагає позбутися спазмів, але й зменшує периферичну сенсорну аферентну передачу до центральної нервової системи [29]. Ці ефекти свідчать про те, що отилонію бромід ефективний у зменшенні ключових симптомів СПК – спазму і болю в животі [30].
Таким чином, отилонію бромід є ефективним спазмолітиком у комплексній терапії СПК. Завдяки вираженій тропності до гладких м’язів кишечнику, він чинить безпосередню місцеву дію, що реалізується через блокаду кальцієвих каналів і взаємодію з мускариновими рецепторами. Клінічно це проявляється спазмолітичним, антисекреторним та аналгетичним ефектами, що дозволяє ефективно купірувати ключові симптоми СПК. Відомим представником отилонію броміду в Україні є препарат Спазмомен® («Берлін-Хемі»), який за багато років застосування зарекомендував себе як дієвий засіб для лікування проявів СПК.
Список літератури знаходиться в редакції.
Підготувала Анна Сочнєва
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 1 (71) 2024 р.




