30 квітня, 2025
Кортикостероїди при хронічному болю в дорослих: блокади симпатичних і периферичних нервів, ін’єкції в тригерні точки
Рекомендації Американського товариства регіонарної анестезії та медицини болю, Американської академії медицини болю, Американського товариства лікарів-інтервенціоністів у сфері болю, Міжнародного товариства інтервенційної терапії болю та хребта, Північноамериканського товариства хребта
Симпатичні блокади, периферичні нервові блокади й ін’єкції в тригерні точки з додаванням кортикостероїдів за хронічного болю
Симпатичні блокади (СБ) проводяться для лікування симпатично-опосередкованого болю, зокрема комплексного регіонарного больового синдрому, вісцерального болю (наприклад, у разі панкреатиту), а також як прогностичні заходи перед нейролітичними блокадами в пацієнтів з раковими пухлинами в ділянці черевної або тазової порожнини. Своєю чергою, периферичні нервові блокади (ПНБ) застосовуються для полегшення болю та зменшення потреби у фармакологічних аналгетиках. Полегшення болю після ПНБ може тривати довше, ніж після сенсорної блокади місцевим анестетиком (МА), що свідчить про додатковий сприятливий ефект. Це підтверджується аналізом клінічних випадків, у яких повне або більш ніж на 50% зменшення болю зберігалося протягом кількох тижнів і навіть до 7 міс.
СБ забезпечують тимчасове, а інколи й тривале полегшення болю в пацієнтів із симпатично-опосередкованим болем. Вони можуть виконуватися під контролем рентгеноскопії, ультразвуку (УЗ) або з використанням соматичних орієнтирів («наосліп»). Більшість досліджень передбачають застосування певної форми візуалізації, однак переконливі докази на користь однієї техніки над іншою відсутні. Загалом для поверхневих структур, прилеглих до кровоносних судин (наприклад, зірчастого ганглія), рекомендовано віддавати перевагу УЗ, а для глибших осьових структур (наприклад, у разі поперекової СБ) – рентгеноскопії.
Лікарі часто додають до нервових блокад кортикостероїди (КС) у зв’язку з їхньою протизапальною дією та здатністю блокувати ектопічні нервові імпульси й ноцицептивні C-волокна. Крім того, КС пригнічують синтез і активність прозапальних цитокінів. У цій клінічній настанові розглядаються ефективність і безпека КС у СБ, ПНБ й ін’єкціях у тригерні точки при хронічному болю.
В опублікованих дослідженнях із цього питання переважно використовували такі КС: метилпреднізолон – у 17 випадках, тріамцинолон – у 29, дексаметазон – у 9; в 1 дослідженні тип КС зазначено не було. Жодне дослідження не порівнювало між собою різні КС. Застосування МА без КС може бути достатньо для полегшення болю, однак існує потреба в подальших дослідженнях. У разі блокад зірчастого ганглія слід уникати застосування КС, які містять нерозчинні частинки (суспензійні препарати)*, у зв’язку з ризиком розвитку мозкової емболії при ненавмисному потраплянні препарату у вертебральну артерію.
Твердження та рекомендації щодо безпеки СБ з КС
Твердження
СБ можуть полегшувати біль як за наявності КС, так і без нього.
Введення КС, які містять нерозчинні частинки, у зірчастий ганглій може спричинити ураження центральної нервової системи.
Полегшення болю після блокади зірчастого ганглія в разі проведення під контролем рентгеноскопії та УЗ-контролем є однаковим.
Контроль ін’єкції за допомогою візуалізаційних методів може допомогти зменшити кількість ускладнень і підвищити точність СБ, включно з вісцеральними СБ.
Рекомендації
Для проведення СБ з метою знеболення достатньо МА.
При проведенні СБ рекомендовано застосовувати УЗ- або рентген-контроль, причому УЗ дає можливість візуалізації судинних структур.
Блокада великого потиличного нерва
Великий потиличний нерв (ВПН) забезпечує сенсорну іннервацію ділянки між зовнішньою потиличною горбистістю та задньою частиною шкіри голови. Блокади ВПН можуть застосовуватися як діагностичні та лікувальні заходи при первинних і вторинних головних болях. Описано кілька технік проведення блокади ВПН за допомогою соматичних орієнтирів, однак у такому разі індивідуальні відмінності можуть призвести до неточностей. Описано, що блокада під рентген-контролем здатна забезпечити тривалішу аналгезію. Своєю чергою, УЗ-контроль забезпечує візуалізацію дрібних периферичних нервів і можливість спостереження за голкою в режимі реального часу, що є надважливим для діагностичних блокад.
Запропоновано дві техніки блокад ВПН: класичний/дистальний і проксимальний підходи. Останній потребує УЗ-контролю з урахуванням соматичних орієнтирів (остистий відросток другого шийного хребця та нижній косий м’яз голови). Ще однією технікою блокад ВПН є блокада зі стимуляцією нерва, при якій правильність розташування голки визначають за відчуттям поколювання в ділянці іннервації ВПН.
У низці досліджень описано застосування КС у разі блокад ВПН. Зокрема, опубліковано дані щодо сприятливого ефекту блокади зі 160 мг метилпреднізолону в пацієнтів із кластерними головними болями та метилпреднізолону в поєднанні з МА в пацієнтів із хронічними головними болями в ділянці потилиці.
Оцінювання ефективності блокад ВПН з метилпреднізолоном і МА в пацієнтів із кластерними головними болями, мігренями, стійкими щоденними головними болями, гемікранією й іншими видами головного болю показало, що в разі кластерного головного болю на лікування відповідали 59% пацієнтів, причому повна відповідь тривала в середньому 17 днів, а часткова – 52 дні. Інше ретроспективне дослідження показало, що пацієнти з післятравматичним головним болем відповідали на блокади ВПН з метилпреднізолоном і МА частіше, ніж пацієнти з мігренями (72% проти 54%).
У разі цервікогенних болів щонайменше 3 блокади ВПН з метилпреднізолоном і лідокаїном через 6 міс забезпечували зниження больових відчуттів із 6,71±0,64 до 1,48±0,93 бала.
Полегшення кластерного головного болю після блокад ВПН описано в кількох обсерваційних дослідженнях; переважно застосовувалася комбінація метилпреднізолону та МА. Такі блокади давали змогу зупинити/знизити біль на період від 5 до 73 днів.
Отже, дослідження підтримують доцільність додавання КС до блокад ВПН за кластерних головних болів. Що стосується мігреней, то переваги, виявлені в ретроспективних та обсерваційних дослідженнях, не вдалося довести в рандомізованих контрольованих дослідженнях. Натомість останні продемонстрували, що КС збільшують ефективність блокад ВПН за кластерних головних болів.
Твердження та рекомендації щодо безпеки ін’єкційного введення КС у ділянку ВПН
Твердження
Проксимальний підхід використовується лише в поєднанні з УЗ-контролем. Візуалізація також може покращити ефективність дистального підходу до блокад ВПН порівняно зі сліпими техніками. У поєднанні з УЗ-контролем і класичний/дистальний, і проксимальний підхід до блокад ВПН є ефективнішими. Проксимальний підхід може забезпечити стійкіший результат порівняно з дистальним. Додавання КС до МА покращує результат блокади ВПН у пацієнтів із кластерними головними болями порівняно з уведенням лише МА чи лише фізіологічного розчину.
Для пацієнтів з мігренями та головними болями внаслідок зловживання медикаментами введення лише МА та його комбінація з КС дають аналогічний результат.
Рекомендації
При проведенні блокад ВПН розгляньте застосування УЗ-контролю. Лікар може обирати між класичним/дистальним і проксимальним підходами, але останній варто проводити під контролем УЗ.
При кластерних головних болях слід віддавати перевагу додаванню КС до МА. При мігренях і головних болях, пов’язаних з передозуванням фармакопрепаратів, слід уникати застосування КС у разі блокад ВПН.
Для уникнення побічних ефектів лікарі мають моніторувати й обмежувати кількість і частоту блокад ВПН з КС.
Ін’єкційне введення КС у разі блокад стінки грудної клітки, поперечного м’яза живота та клубово-пахвинного/клубово-підчеревного нервів
Міжреберні та паравертебральні блокади застосовуються в пацієнтів з переломами ребер, оперізувальним лишаєм, післягерпетичною невралгією, гострим і хронічним післяторакотомічним болем, раковим болем і звичним підвивихом реберно-хрящового суглоба тощо. Такі блокади дають змогу зменшити застосування опіоїдів, мембраностабілізаторів і системних аналгетиків. За винятком імовірності пневмотораксу, міжреберним і паравертебральним блокадам властивий низький ризик ускладнень; водночас варто враховувати потенціал системних ускладнень застосування КС. Ці блокади проводяться з використанням соматичних орієнтирів, УЗ- та рентгеноскопічного контролю, стимуляції нерва; оптимальний візуалізаційний метод дотепер не визначено, однак у разі звичного підвивиху реберно-хрящового суглоба УЗ-контроль у динаміці забезпечує краще розуміння функціональної анатомії. Теоретично додавання КС подовжує аналгетичний ефект, досягнутий за допомогою МА, проте це питання вивчене недостатньо. Аналогічно не визначена необхідна кількість блокад.
Площинна блокада поперечного м’яза живота застосовується з метою знеболення абдомінальної ділянки в разі колоректальних патологічних станів, а також болю, що виникає після герніорафії та кесаревого розтину. Зазвичай лікарі проводять такі блокади під УЗ-контролем, щоб підтвердити поширення препарату в потрібній площині. Натомість техніка соматичних орієнтирів характеризується високим відсотком невдач і перитонеального введення голки. УЗ-контроль особливо цінний у пацієнтів з ожирінням і зниженою м’язовою масою (у зв’язку з ризиком пенетрації в органи черевної порожнини).
Описано переваги площинних блокад поперечного м’яза живота з КС і МА при синдромі хронічного абдомінального болю, хронічному панкреатиті, міофасціальному та вісцеральному болю. Загалом даних щодо застосування КС під час таких блокад недостатньо.
Блокади клубово-пахвинного/клубово-підчеревного нервів доцільно проводити під УЗ-контролем, хоча деякі автори не зафіксували відмінностей між результатами цієї техніки та техніки із соматичними орієнтирами. Дані щодо ефективності додавання КС до МА при таких блокадах відсутні.
Твердження та рекомендації щодо безпеки ін’єкційного введення КС у разі блокад стінки грудної клітки, поперечного м’яза живота та клубово-пахвинного/клубово-підчеревного нервів
Твердження
При проведенні міжреберних і паравертебральних ін’єкцій техніки з візуалізаційним контролем є точнішими, ніж техніки із соматичними орієнтирами. УЗ допомагає візуалізувати тканину-мішень і плевру, натомість рентгеноскопія дає можливість краще позначити рівні. Істотні відмінності в результаті міжреберних і паравертебральних ін’єкцій, проведених під контролем УЗ та рентгеноскопії, відсутні. Частота та кількість блокад визначаються індивідуальними клінічними даними пацієнта, зокрема діагнозом, коморбідними станами, відповіддю на попередні ін’єкції й іншою важливою інформацією.
Аналогічно площинні блокади поперечного м’яза живота та клубово-пахвинні/клубово-підчеревні блокади з УЗ-контролем є точнішими за блокади із соматичними орієнтирами. Однак у разі клубово-пахвинних/клубово-підчеревних блокад ефективність і безпека не залежать від наявності візуалізаційного контролю.
Натепер опубліковано 3 серії клінічних випадків та 1 ретроспективне когортне дослідження на тему застосування КС для блокад у разі болю після герніорафії. Автори цих досліджень додавали до МА метилпреднізолон, тріамцинолон і кортивазол (станом на березень 2025 р. в Україні не зареєстрований), що забезпечувало стійкий аналгетичний ефект.
Рекомендації
Для підвищення точності ін’єкцій за міжреберних і паравертебральних блокад рекомендовано застосовувати техніки з візуалізаційним контролем, причому слід віддавати перевагу УЗ над рентгеноскопією, оскільки УЗ дає можливість візуалізувати плевру та тканину-мішень.
При проксимальних міжреберних або паравертебральних ін’єкціях перевагу слід віддавати КС без нерозчинних частинок, щоб уникнути ризику потрапляння часточок активної речовини в судину з подальшим ураженням спинного мозку.
Площинні блокади поперечного м’яза живота краще проводити під УЗ-контролем, щоб забезпечити точніше введення препаратів. УЗ-контроль також доцільно розглянути при проведенні клубово-пахвинних/клубово-підчеревних блокад.
Застосування КС у разі блокад у ділянці верхніх і нижніх кінцівок
Хронічний біль у ділянці верхніх кінцівок зазвичай охоплює плече, лікоть, передпліччя або всю руку повністю. Причинами такого болю найчастіше виступають адгезивний капсуліт, субакроміальний бурсит, інсульт (геміплегічний біль у плечі), розрив обертальної манжети плеча. Крім того, можливий синдром хронічного болю в плечі без очевидної патології. Хронічний біль у лікті зазвичай є наслідком хронічного латерального та медіального епікондиліту, біль у передпліччі – наслідком хронічної ліктьової нейропатії, а біль усієї верхньої кінцівки – комплексного регіонарного больового синдрому, хімічного опіку й оклюзійної хвороби артерій.
У більшості досліджень таких блокад застосовувався лише МА, однак у серіях клінічних випадків описано, що додавання КС забезпечувало не лише зменшення болю, а й збільшення обсягу активних рухів ураженого плеча.
Для лікування тунельного синдрому вже давно застосовуються місцеві ін’єкції КС, хоча результати клінічних досліджень із цього питання є суперечливими. Продемонстровано, що УЗ-візуалізація має перевагу над ін’єкціями на підставі соматичних орієнтирів, пальпації чи монофіламентного обстеження.
Загалом наявна література на тему ПНБ у ділянці верхніх кінцівок переважно являє собою клінічні випадки або серії клінічних випадків.
ПНБ у ділянці нижніх кінцівок проводиться за допомогою різних технік: на підставі соматичних орієнтирів, під контролем електричної стимуляції та УЗ. Остання техніка забезпечує безпосередню візуалізацію, коротший час проведення та час до початку дії блокади, підвищену ймовірність досягнення повної блокади. Електричну стимуляцію нерва доцільно використовувати за глибокого розташування нерва-мішені та в пацієнтів з ожирінням.
Застосування КС за таких блокад вивчене недостатньо. Описані клінічні випадки демонструють, що КС можна безпечно застосовувати для блокад бічного шкірного нерва стегна, нижнього сідничного нерва та стегнового нерва, проте порівняння моноблокад з МА й комбінованих блокад з МА та КС відсутні.
Неврома Мортона
Неврома Мортона являє собою нейропатію, що виникає між пальцями стопи, найчастіше в ділянці третього підошовного пальцевого нерва. Рандомізоване контрольоване дослідження виявило, що ін’єкції під контролем УЗ забезпечують краще, ніж техніки із соматичними орієнтирами, знеболення через 45 днів, 2 та 3 міс після процедури. За даними систематичного огляду (2020), порівняно з іншими методами введення КС забезпечує вираженіше зменшення больових відчуттів. Через 1 рік після введення КС біль не відзначали 50% пацієнтів, а ускладнення були мінімальними.
Твердження та рекомендації щодо безпеки ін’єкційного введення КС у разі блокад у ділянці верхніх і нижніх кінцівок
Твердження
У разі тунельного синдрому зап’ястя УЗ-контроль забезпечує невелику перевагу над технікою соматичних орієнтирів у аспекті функціонального покращення та зменшення болю. При ПНБ у ділянці нижніх кінцівок УЗ-контроль допомагає краще усувати біль, аніж техніки зі стимуляцією нерва та з використанням соматичних орієнтирів.
Додаткове застосування КС у разі блокади соромітного нерва в лікуванні його хронічної невралгії не подовжує тривалості дії блокади із застосуванням лише МА.
У разі невроми Мортона техніка з УЗ-контролем забезпечує кращий результат, аніж техніка із соматичними орієнтирами. При цій патології ін’єкції з КС дають 50% імовірність досягнення задовільного полегшення болю навіть через 1 рік після блокади.
Рекомендації
Ін’єкції в зап’ястковий тунель доцільно проводити під УЗ-контролем.
При проведенні ін’єкцій у периферичні нерви нижніх кінцівок перевагу слід віддавати УЗ-контролю, оскільки цей метод забезпечує вищу ефективність, аніж контроль за допомогою стимуляції нерва чи соматичних орієнтирів.
У разі проведення ін’єкцій у соромітний нерв за хронічної невралгії цього нерва доцільно уникати КС, оскільки вони не подовжують тривалості ефекту, який досягається за допомогою МА.
За невроми Мортона ін’єкції краще проводити під УЗ-контролем, аніж на підставі соматичних орієнтирів.
У разі невроми Мортона на додачу до МА слід використовувати КС.
Ін’єкції в тригерні точки
Міофасціальні тригерні точки – це ділянки вогнищевого гіпертонусу, розміщені в межах напруженої смуги м’яза. Цей локальний гіпертонус може виникати внаслідок гострої травми або повторної мікротравми й асоціюється з гострим чи хронічним болем, а також обмеженням рутинної активності. Тригерні точки можуть виявлятися в будь-якій ділянці скелетних м’язів, але найчастіше вони трапляються в ділянці голови, шиї, плечей, спини та сідниць.
Патофізіологія тригерних точок дотепер не встановлена; домінує гіпотеза, що в цьому випадку порушується функція післясинаптичного з’єднання внаслідок надмірної активності моторної кінцевої пластинки та локальної ішемії тканин. Гіперактивність моторної кінцевої пластинки призводить до надміру ацетилхоліну та кальцію, що, своєю чергою, спричиняє стійке скорочення скелетного м’яза. Це стійке скорочення з часом виснажує запаси аденозинтрифосфату, призводить до місцевої гіпоксії та дисфункції м’яза. Цю гіпотезу підтверджує збільшення вмісту серотоніну, брадикініну, інтерлейкінів і субстанції Р у ділянці навколо тригерної точки.
Тригерні точки зазвичай виявляють клінічно, однак існують й інструментальні діагностичні методи: УЗ-еластографія, магнітно-резонансна еластографія, електроміографія. Остання дає можливість зафіксувати та кількісно оцінити електричну активність тригерної точки всередині м’язового волокна. Своєю чергою, УЗ у В-режимі виявляє тригерні точки як гіпоехогенні ділянки в товщі м’яза, хоча деякі автори описують і гіперехогенний вигляд тригерних точок.
За наявності тригерних точок першу лінію лікування становлять консервативні методи: нестероїдні протизапальні препарати, спрей з етилхлоридом, розтягування, відпочинок. У тяжких випадках можуть застосовуватися інвазивні методи, як-от внутрішньом’язове введення КС/МА в тригерну точку.
Застосовуються різні техніки менеджменту тригерних точок, наприклад суха голка. У цій техніці фахівець з акупунктури або інший лікар використовує тонкі голки для руйнування тригерних точок і розслаблення м’язових волокон. Нерідко пацієнти відчувають полегшення одразу після втручання. Курс процедур здатен зменшити біль на кілька місяців. Слід зауважити, що якісні тривалі масштабні дослідження з цього питання відсутні, а оптимальні частота, тривалість та інтенсивність процедур не визначені. За даними нещодавнього метааналізу, ін’єкції лідокаїну в тригерні точки краще усувають біль, аніж суха голка, однак не забезпечують кращого результату стосовно асоційованої з болем інвалідизації, обсягу рухів і депресії.
Ін’єкції в тригерні точки можуть виконуватися без візуалізаційних методів, на підставі пальпації. УЗ дає змогу виявити ці точки як фокальні гіпо- або гіперехогенні ділянки, уникнути потрапляння голки в нервово-судинні структури чи внутрішні органи та підтвердити інфільтрацію міжфасціальних просторів анестетиком.
У разі ін’єкцій у трапецієподібний м’яз доцільно застосовувати УЗ-контроль і задній площинний підхід, щоб уникнути ушкодження поверхневих і глибоких гілок поперечної шийної артерії та додаткового спінального нерва. Якщо тригерна точка розташована в передньому зубчастому м’язі, застосовується УЗ-контроль у поперечній площині; тригерні точки розташовуються на середньоаксилярній лінії. УЗ-контроль допомагає добре побачити міжреберні проміжки, ребра та плевру.
За потреби ін’єкцій у глибоко розташовані структури УЗ-контроль має перевагу над технікою із соматичними орієнтирами, оскільки дає змогу швидше та дієвіше зменшити біль, а також знизити потребу в препаратах порятунку.
Показано, що застосування МА дає змогу зменшити післяін’єкційний біль, але занепокоєння викликає міотоксичність цих препаратів, зумовлена порушенням цитоплазматичного гомеостазу кальцію. КС традиційно застосовуються для ін’єкцій у тригерні точки у зв’язку з вираженим протизапальним ефектом, але доказова база є суперечливою та гетерогенною. Винятком є вагінальні тригерні точки, в разі яких додавання КС до мепівакаїну достовірно зменшувало помірно сильний і сильний біль у ділянці промежини в жінок у післяпологовому періоді.
УЗ-контроль підвищує безпеку ін’єкцій у тригерні точки, особливо в разі м’язів, які розташовані глибоко або поблизу чутливих тканин (наприклад, передній зубчастий м’яз). КС часто використовуються при ін’єкціях у тригерні точки, але доказова база їхніх переваг відсутня, а їх застосування може підвищити ризик інфекцій і спричинити інші побічні дії, притаманні КС.
Синдром грушоподібного м’яза
У разі синдрому грушоподібного м’яза (СГМ) ін’єкція в цей м’яз без супутньої блокади сідничного нерва може вважатися ін’єкцією в тригерну точку. СГМ може бути наслідком травми таза чи сідниць, гіпертрофії грушоподібного м’яза, анатомічних вад цього м’яза чи сідничного нерва, відмінності в довжині ніг, міозиту грушоподібного м’яза. Запалений, збільшений або розтягнений грушоподібний м’яз може стискати сідничний нерв. У такому разі виникає біль у сідницях, який іррадіює в задню поверхню стегна та ногу з того самого боку. Біль є подібним до радикуліту, відрізняючись лише тим, що виникає в ділянці сідниць. Диференційний діагноз передбачає грижу міжхребцевого диска, стеноз спинномозкового каналу, фасетковий синдром, дисфункцію крижово-клубового суглоба, синдром міофасціального болю та стани, які передбачають подразнення сідничного нерва. Діагноз установлюється після ретельного збирання анамнезу та фізикального обстеження.
СГМ можна лікувати за допомогою ін’єкції КС і МА в цей м’яз. Деякі лікарі також уводять КС у ділянку навколо сідничного нерва, зазвичай без додавання МА, щоб уникнути ослаблення рухової функції. Цей метод переважно застосовують для пацієнтів, у яких біль іррадіює по ходу сідничного нерва. Дослідження щодо ін’єкцій у грушоподібний м’яз є гетерогенними й обмеженими.
Блокади супраорбітального нерва
Супраорбітальний нерв (СОН) являє собою відгалуження трійчастого нерва та забезпечує чутливу іннервацію латеральних ділянок лоба, верхніх повік і передньої частини шкіри голови. Блокади СОН застосовуються для діагностики й лікування супраорбітальної невралгії та зазвичай проводяться з використанням соматичних орієнтирів. Застосування КС для блокад СОН у літературі не описано; використовуються МА без КС.
Твердження та рекомендації щодо безпеки ін’єкційного введення КС у тригерні точки
Твердження
УЗ дає можливість візуалізувати нейроваскулярні структури та забезпечує точніше потрапляння в тригерні точки, розташовані в глибоких анатомічних ділянках. Додавання КС до МА не забезпечує таких переваг лікування, котрі перевищували би потенційні ризики.
Рекомендації
Ін’єкції в тригерні точки можна проводити на підставі пальпації або за допомогою УЗ-контролю, який підвищує точність ін’єкції.
За потреби ін’єкцій у тригерні точки, розташовані поблизу тканин високого ризику (з можливістю ушкодження нервів, судин, легень чи внутрішніх органів), або в тригерні точки, розташовані глибоко, доцільно застосовувати УЗ-контроль.
При ін’єкціях у тригерні точки слід розглянути застосування введення МА без додаткових засобів.
Підсумки
У цих керівних вказівках обговорюються СБ, ПНБ й ін’єкції в тригерні точки для дорослих пацієнтів із хронічним болем. Для проведення різних блокад часто застосовуються КС (рис.).
Безпеку деяких процедур, зокрема блокад зірчастого ганглія, ПНБ нижніх кінцівок та ін’єкцій у деякі тригерні точки, можна покращити за допомогою візуалізаційних методів. У разі кластерних головних болів до МА доцільно додавати КС. Ці препарати також забезпечують додаткові переваги при післягерніорафічному болю та невромі Мортона, а також у разі площинних блокад поперечного м’яза живота, надлопаткових блокад та ін’єкцій у вагінальні тригерні точки.
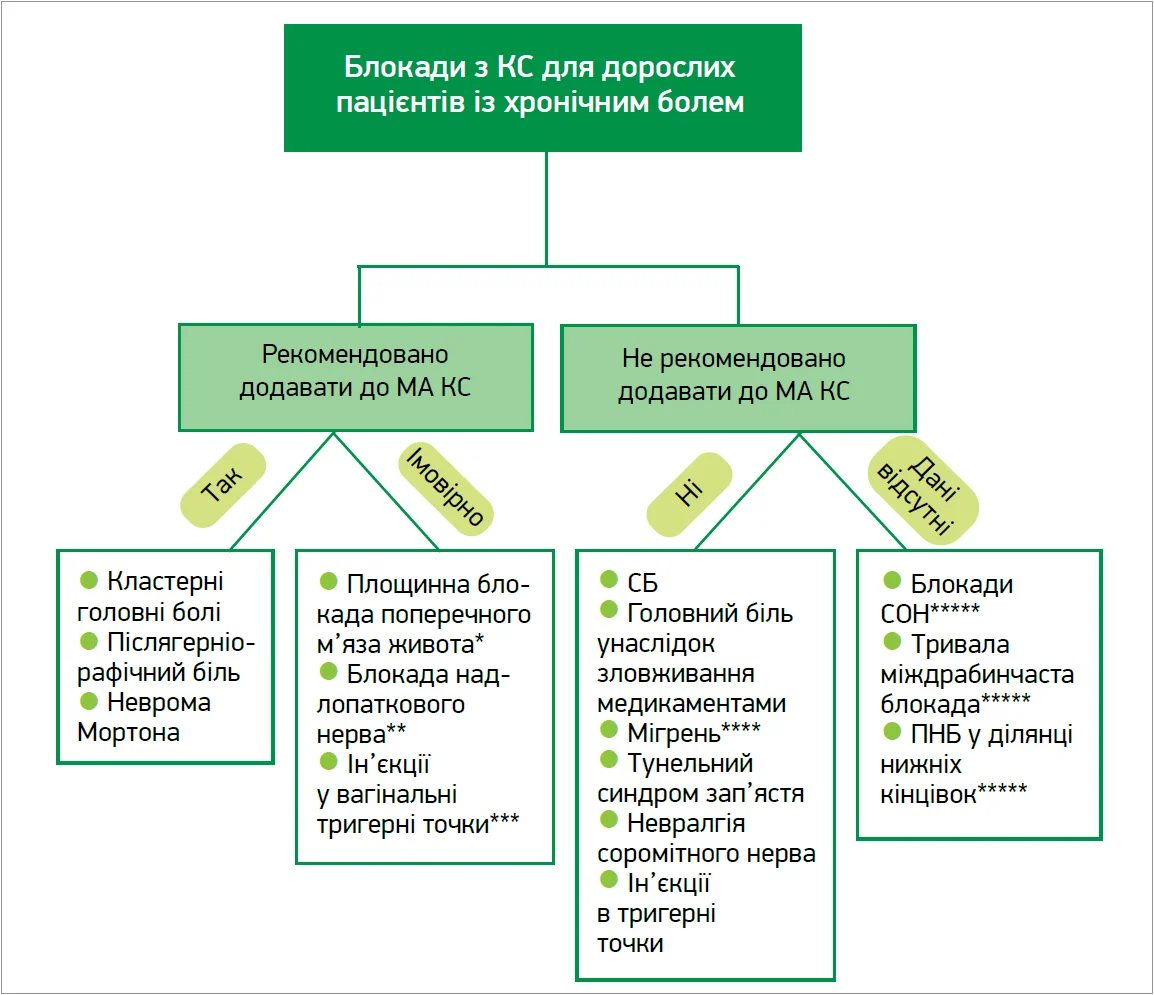 Рис. Ефект додавання КС до МА при певних блокадах нервів і синдромах хронічного болю
Рис. Ефект додавання КС до МА при певних блокадах нервів і синдромах хронічного болю
Примітки. * Два ретроспективні дослідження продемонстрували переваги площинної блокади поперечного м’яза живота в разі хронічного абдомінального болю, але жодне з досліджень не порівнювало МА з МА + КС.
** Два ретроспективні дослідження продемонстрували переваги блокад надлопаткового нерва в разі болю в плечі, але жодне з досліджень не порівнювало МА з МА + КС.
*** Ретроспективний аналіз даних 27 жінок у післяпологовому періоді продемонстрував переваги ін’єкцій МА та КС у вагінальні тригерні точки, але жодне дослідження не порівнювало МА з МА + КС.
**** Проспективні обсерваційні дослідження, але не рандомізовані дослідження, продемонстрували перевагу додавання КС.
***** Дані щодо додавання КС відсутні.
* Примітка перекладача: до КС, які містять нерозчинні частинки, належать тріамцинолон, метилпреднізолон, бетаметазон, а до КС без нерозчинних частинок – дексаметазон (Mehta P., Syrop I., Singh J.R., Kirschner J. Systematic review of the efficacy of particulate versus nonparticulate corticosteroids in epidural injections. PM R. 2017; 9 (5): 502-512).
Benzon H.T., Elmofty D., Shankar H., et al. Use of corticosteroids for adult chronic pain interventions:
sympathetic and peripheral nerve blocks, trigger point injections – guidelines from the American Society of Regional Anesthesia and Pain Medicine, the American Academy of Pain Medicine, the American Society of Interventional Pain Physicians, the International Pain and Spine Intervention Society, and the North American Spine Society. Reg. Anesth. Pain Med. 2024.
Підготувала Лариса Стрільчук
Стаття надрукована за підтримки компанії «Пфайзер».
PP-MED-UKR-0138
Медична газета «Здоров’я України 21 сторіччя» № 6 (592), 2025 р



