7 жовтня, 2021
Вікові особливості неврологічного постковідного синдрому
 Коронавірусна хвороба (COVID-19) упродовж майже двох років залишається однією з найсерйозніших проблем людства. Зростає кількість осіб, які після перенесеного гострого процесу і виснажливого лікування відчувають наслідки хвороби, що змушують звертатися по допомогу до різних фахівців, зокрема невролога. Почастішали скарги на підвищену втомлюваність, мінливість настрою, порушення сну, зниження концентрації уваги, обмеження фізичного та розумового навантаження, головний біль тощо. З явищем постковідного синдрому зіткнулися навіть ті, у кого перебіг хвороби був у легкій формі.
Коронавірусна хвороба (COVID-19) упродовж майже двох років залишається однією з найсерйозніших проблем людства. Зростає кількість осіб, які після перенесеного гострого процесу і виснажливого лікування відчувають наслідки хвороби, що змушують звертатися по допомогу до різних фахівців, зокрема невролога. Почастішали скарги на підвищену втомлюваність, мінливість настрою, порушення сну, зниження концентрації уваги, обмеження фізичного та розумового навантаження, головний біль тощо. З явищем постковідного синдрому зіткнулися навіть ті, у кого перебіг хвороби був у легкій формі.
У рамках XXІІІ Всеукраїнської науково-практичної конференції «Актуальні питання педіатрії» (щорічної), присвяченої пам’яті члена-кореспондента Національної академії наук, Національної академії медичних наук України, професора Віктора Михайловича Сідельникова (Сідельниковські читання), про вікові особливості неврологічного постковідного синдрому розповів професор кафедри медицини невідкладних станів Національного університету охорони здоров’я України ім. П.Л. Шупика (Київ), доктор медичних наук Антон Олександрович Волосовець.
? Що таке постковідний синдром та як часто він зустрічається?
– Близько 20% людей, які перенесли коронавірусну інфекцію, страждають на постковідний синдром (в англомовній літературі відомий як post-COVID-19 syndrome) – комплекс довгострокових симптомів, які тривають до 12 тижнів, а в 2,3% випадків – навіть довше (C.H. Sudre et al., 2020). Такі наслідки COVID-19 можна розділити на: постковід per se – самостійна проблема, що виникає внаслідок порушення функціонування систем та органів через пряму дію вірусу SARS-CoV-2, та long COVID-19 – персистенція вірусу в організмі, що спричиняє відповідну симптоматику.
Статистика постковідного синдрому є невтішною. Так, дослідження B. Blomberg та співавт. (2021) показало, що до 52% молодих людей віком від 16 до 30 років можуть відчувати залишкові симптоми COVID-19 через 6 місяців після перенесеної інфекції. Окрім цього, при обстеженні 129 дітей в Італії виявили, що 42,6% з них відчували принаймні один симптом через 60 днів після зараження (D. Buonsenso et al., 2021), а згідно з оцінками Управління національної статистики Сполученого Королівства, 12,9% дітей віком від 2 до 11 років та 14,5% дітей віком від 12 до 16 років все ще відчували симптоми через 5 тижнів після зараження (H. Thomson, 2021).
Стан після перенесеної COVID-інфекції був внесений до Міжнародного класифікатора хвороб МКХ-10 під кодом U09 як постковідний синдром (post COVID-19 condition) та U09.9 постковідний синдром, неуточнений (post COVID-19 condition, unspecified). Це кодування використовується лише у разі негативного лабораторного аналізу на COVID-19 за умови наявності залишкових симптомів.
? Як розпізнати наявність у пацієнтів постковідного синдрому?
– Постковідний синдром може проявлятися наступними симптомами:
- слабкістю, задишкою, відчуттям неповного вдиху, апное, відчуттям тяжкості за грудиною;
- головним болем, міалгією, атралгією;
- алопецією, випадінням зубів, кістозними утвореннями в порожнині щелеп;
- аносмією, фантосмією, що, можливо, пов’язані з ураженням нюхового нерва, дисгевзією;
- судинними та васкулітними проявами на шкірі, іншими шкірними реакціями, зокрема поширена кропив’янка, капілярні сітки;
- запамороченням, різкими коливаннями тиску і пульсу, аритмією, тахікардією (у тому числі ортостатичною тахікардією);
- розладом шлунково-кишкового тракту, діареєю, що виникає хвилеподібно і не залежить від дієти та прийому ліків;
- когнітивними порушеннями, а саме втратою пам’яті, відчуттям «туману в голові», дезорієнтацією в просторі, тривогою і панічними атаками;
- тривалою субфебрильною температурою, гіпотермією або різкими коливаннями температури тіла;
- рідко синдромом Гієна – Барре та іншими численними специфічними симптомами.
Варто звернути увагу на те, що близько 50% вказаних симптомів є проявами неврологічних захворювань (C. del Rio, 2020). Загалом неврологічні прояви постковідного синдрому включають головний біль, втрату нюху, смаку, вогнищеві розлади, запаморочення, когнітивні порушення та емоційні розлади (рис. 1).
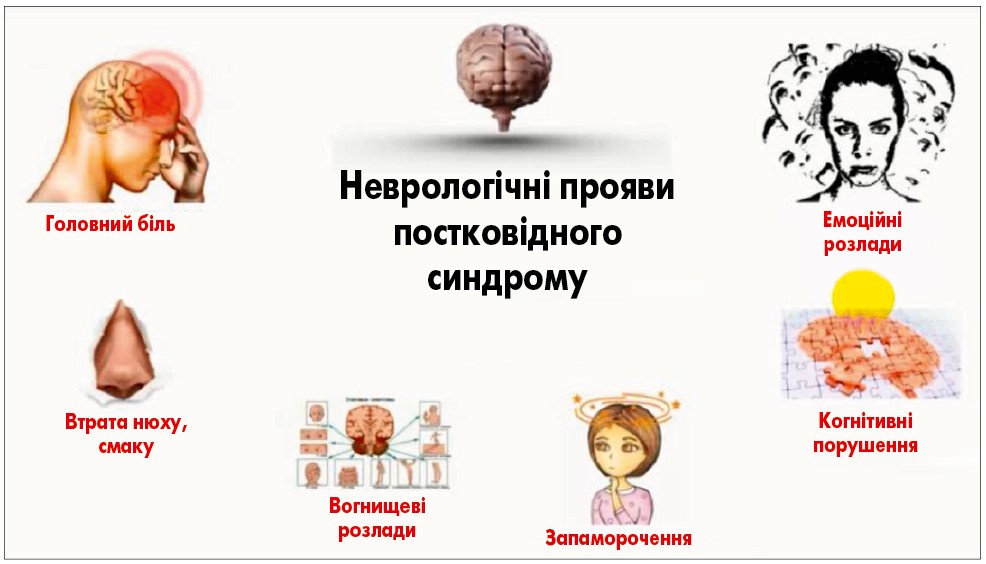 Рис. 1. Неврологічні прояви постковідного синдрому
Рис. 1. Неврологічні прояви постковідного синдрому
? Якими є прояви постковідного синдрому у дітей?
– У дітей симптоми постковідного синдрому подібні. Зокрема, може зустрічатися втома, порушення з боку шлунково-кишкової системи, біль у горлі, головний біль, міалгія, слабкість, лихоманка, нудота, часті зміни настрою, висипання, запаморочення, утруднене дихання та когнітивне притуплення.
? З чим пов’язане таке часте виникнення неврологічних проявів постковідного синдрому?
– Необхідно пам’ятати про психологічний вплив інфекційного оточення: втрата звичного ритму життя, нові вимоги дистанційного навчання, неможливість змінити оточуюче середовище, неврастенія та можлива агресія з боку батьків, невизначеність майбутнього, недостатність природньої оксигенації та фізичної активності тощо. Усі ці чинники значно збільшують навантаження на нервову систему, посилюють тягар стресу.
? Що ж є причиною ураження нервової системи вірусом SARS-CoV-2?
– В даному аспекті важливу роль відіграє патофізіологія постковідного неврологічного синдрому. Вірус SARS-CoV-2 має нейротропні властивості, що забезпечує його попадання у центральну нервову систему через нюхові рецептори у верхній носовій раковині. Коронавірус може пошкоджувати безпосередньо структури головного мозку, такі як кора лобної частки, лімбічна система, гіпоталамус, мозочок, стовбур мозку тощо (рис. 2; G.D. De Melo et al., 2020). Сьогодні розглядається ймовірність того, що дихальна недостатність, яка розвивається в тяжких випадках COVID-19 та часто є причиною смерті хворих, виникає не стільки внаслідок ураження легеневої тканини, скільки є наслідком пригнічення та механічної руйнації клітин дихального центру стовбуру мозку.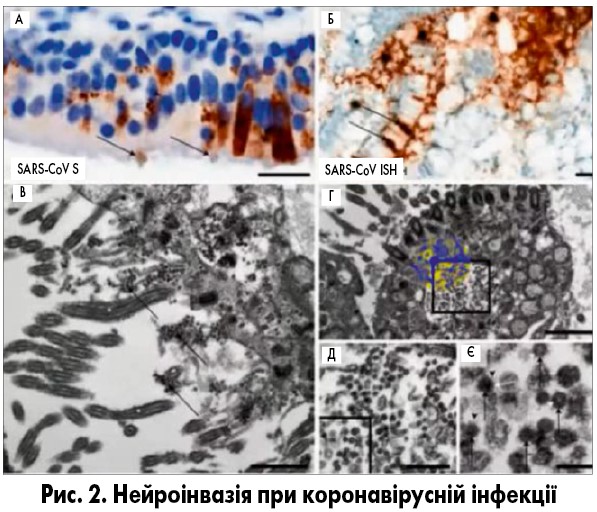
Для вірусу SARS-CoV-2 характерна тривала персистенція. Так, вірус виявляється у тонкій кишці та нервовій системі у пацієнтів з імунодепресією та навіть у людей із незміненою імунною відповіддю, в яких немає симптомів захворювання (B. Choi et al., 2020).
? Як діагностувати неврологічний постковідний синдром?
– Перш за все необхідно звернути увагу на анамнез хвороби. Про наявність постковідного синдрому свідчить збереження симптоматики довше 3 тижнів від появи перших симптомів захворювання. У таких пацієнтів слід контролювати температуру тіла, провести неврологічний огляд, оцінку серцевого ритму, артеріального тиску, пульсоксиметрію, аускультацію легень та оцінити дані лабораторних методів дослідження. Особливо детальної оцінки результатів інструментальних та лабораторних методів діагностики потребує та система, яка клінічно найбільше маніфестує. Алгоритм діагностики постковідного синдрому зображено на рисунку 3.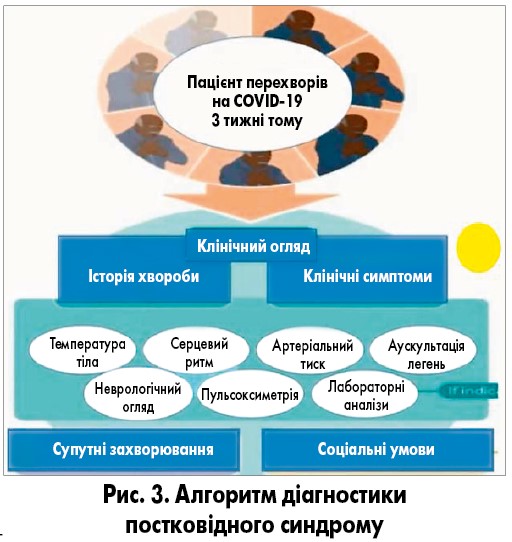
? Якою є тактика ведення пацієнтів із неврологічними проявами постковідного синдрому?
– Що стосується особливостей лікування неврологічного постковідного синдрому, то сьогодні немає чітко розроблених рекомендацій щодо ведення таких хворих. Тому лікарі приймають рішення, які базуються на власному практичному досвіді, і враховують симптоми, що домінують.
Так, для пацієнтів із групи ризику розвитку тромбозів можна розглянути призначення антиагрегантної терапії з використанням аспірину чи клопідогрелю на термін 3-6 місяців, а для корекції дефіциту вітамінів групи В, вітамінів С та D – вітамінотерапію терміном до 6 місяців. Для прискорення відновлення функцій нервової системи можна призначати нейрометаболічні та седативні препарати (фенібут, іпідакрин, мелатонін, магній) або фітопрепарати (Avena sativa, Passiflora incarnata, Ginkgo biloba, Crataegus laevigata, Viscum album). Враховуючи те, що нейрометаболічні та седативні препарати можуть втручатися в нейрометаболізм головного мозку дитини, впливаючи при цьому на її розвиток, а також зважаючи на короткочасність ефекту від їх застосування, у педіатричній практиці більш бажаним є призначення саме фітопрепаратів.
Дуже цікавим у цьому аспекті є представлений на українському ринку компанією «Мегаком» німецький засіб Цефавора, до складу якого входять 3 діючі речовини рослинного походження, що забезпечують комплексну дію препарату: гінкго білоба, омела біла та глід.
Як відомо, листя дерева гінкго (Ginkgo biloba) містить у своєму складі флавоноїди, гінкголіди і білобаліди та є беззаперечним дезагрегантом і антиоксидантом, терапевтична дія якого проявляється зниженням агрегації еритроцитів і тромбоцитів, поліпшенням характеристик і швидкості кровотоку, особливо у капілярах. Листя дерева гінкго нормалізує проникність капілярів шляхом стабілізації мембрани, стимулює покращення поглинання кисню та глюкози тканинами, а флавоноїди, що містяться в ньому, нейтралізують дію вільних радикалів, які у великій кількості виявляються при ішемічній хворобі серця та порушеннях метаболізму, захищає організм від шкідливих наслідків впливу вільних радикалів. Важливо, що нормалізація кровообігу головного мозку та кінцівок відбувається без появи синдрому обкрадання (J. Tian et al., 2017; Q. Yuan et al., 2017).
Унікальними властивостями кардіального вазодилататора – глоду (Crataegus laevigata) – є позитивний іонотропний ефект, підвищення коронарного і міокардіального кровотоку, зниження резистентності периферичних кровоносних судин та поліпшення стану при серцевій недостатності (J. Wang et al., 2013; C.J.F. Holubarsch et al., 2018).
Широким спектром лікувальних властивостей володіє омела біла (Viscum album), головними хімічними складниками якої є високомолекулярні сполуки, зокрема віскотоксини, лектини, полісахариди, та низькомолекулярні сполуки, такі як флавоноїди, стероли, терпеноїди та аміни. Гілки з листям та плодами омели білої мають здатність стабілізувати артеріальний тиск, зменшувати прояви запаморочення, епізоди аритмії серця та чинять коронарну захисну вазодилатацію, що робить омелу білу безпечним судинним засобом (C. Delebinski et al., 2015; A. Karagоz et al., 2016).
Таким чином, засіб Цефавора, що являє собою комбінацію трьох вищезгаданих компонентів, комплексно покращує мозкову, серцеву та периферичну мікроциркуляцію без ризику виникнення синдрому «обкрадання» і може призначатися при порушеннях артеріального тиску й системи кровообігу, що супроводжуються головним болем. Препарат Цефавора призначається перорально: дітям віком від 6 до 12 років – 10-15 крапель 3-4 р/добу, дорослим та дітям віком від 12 років – 20-30 крапель 3-4 р/добу. Залежно від мети застосування та очікуваного ефекту, термін лікування визначається лікарем і встановлюється індивідуально.
Наступним важливим напрямом лікування постковідного синдрому є відновлення та трофіка нейрональних структур, чого можна досягти завдяки прийому засобів на основі пасифлори інкарнатної, вівса посівного, гельземію вічнозеленого та ігнації.
Пасифлора інкарнатна (Passiflora incarnata) – безпечний седативний адаптоген. Містить вітаміни, каротиноїди, флавоноїди, у тому числі вітексин, кумарини, ціаногенний глікозид, сапоніни, хінони, алкалоїди індольного ряду, мікроелементи (залізо, селен, кальцій, магній тощо). Стиглі плоди багаті вітамінами, особливо вітаміном С, клітковиною і мінеральними солями. Ефективність пасифлори інкарнатної була продемонстрована при безсонні, нервозності, збуджених станах різного характеру та епілепсії. Її включають у терапію серцевих неврозів, нестабільності кровообігу, лабільного кров’яного тиску. Окрім цього, рослина має знеболюючу, протизапальну, спазмолітичну, протисудомну дію та захищає клітини центральної нервової системи від шкідливої дії вільних радикалів. Пасифлора підвищує загальну працездатність, покращує пам’ять, допомагає організму протистояти надмірному стресу і хронічній втомі, справлятися з фізичними та емоційними перенавантаженнями (M. Nassiri-Asl et al., 2007; I. Trompetter et al., 2013).
Седативними властивостями володіє овес посівний (Avena sativa), який, окрім того, є джерелом легкозасвоюваних, багатих на незамінні амінокислоти білків, вуглеводів, жирів, вітамінів групи В, вітаміну Е, мікроелементів, таких як залізо, селен, кальцій, магній тощо. Терапевтичні властивості вівса знайшли застосування в лікуванні астенії, виснаження, захворювань нервової системи, порушень ритму серцевої діяльності та залізодефіцитної анемії, спричиненої порушенням синтезу порфіринів. Настій з неочищеного зерна вівса сприяє нормоглікемії у хворих на цукровий діабет та чинить заспокійливу і снотворну дію. Такі ж властивості має і настій трави вівса, проте його частіше вживають при гарячкових станах, подагрі та набряках (A. Baradaran et al., 2014; L.J.W.J. Gilissen et al., 2016).
Гельземій вічнозелений (Gelsemium sempervirens) містить у своєму складі алкалоїди, головним з яких є гельсемін, та мікроелементи, такі як залізо, кальцій та магній. Має седативну дію. Настій висушеного гельземію вічнозеленого застосовується для лікування головного болю, дисфункції нервової системи та інфекційних захворювань (A. Baradaran et al., 2014).
Седативним ефектом володіють також і препарати на основі ігнації гіркої (Strychnos ignatii). Насіння висушеної ігнації гіркої містить значну кількість різних алкалоїдів та мікроелементів. Вже протягом тривалого часу насіння ігнації застосовується для лікування депресії та дисфункції нервової системи (A. Baradaran et al., 2014).
Оптимальне поєднання цих екстрактів, а саме Avena sativa (30 мг), Gelsemium trit. D4 (30 мг), Ignatia trit. D4 (30 мг) та Passiflora incarnata (30 мг), міститься у комплексному засобі Цефанейро компанії «Мегаком». Цефанейро чинить седативну, снодійну, трофічну дію, покращує настрій та лікує головний біль. Його профіль безпеки дозволяє використовувати засіб у педіатричній практиці для лікування пацієнтів віком від 1 року. При гострому стані дитині 1-6 років слід приймати по 1 таблетці щопівгодини або щогодини, але не більше 3 таблеток/добу, а за наявності хронічних порушень – по 1 таблетці на добу. Режим дозування для дітей віком 6-12 років передбачає призначення 1 таблетки щопівгодини або щогодини при гострих патологічних станах (але не більше 4 таблеток на добу) та 1 таблетки двічі на добу для лікування хронічних відхилень. Для дітей від 1 до 6 років таблетку можна подрібнити або розчинити у воді.
Дозу і тривалість лікування визначає лікар індивідуально. Якщо не призначено іншу дозу, у випадку гострих станів дітям старше 12 років та дорослим слід приймати по 1 таблетці щопівгодини або щогодини, але не більше 6 разів. У випадку хронічного перебігу захворювання приймати по 1 таблетці 1-3 рази на добу.
? Які рекомендації повинні бути надані пацієнтам із неврологічними проявами постковідного синдрому?
– Для реабілітації пацієнтів із неврологічними проявами постковідного синдрому рекомендована стимуляція нюху інтенсивними запахами. Для цього використовують різні аромаолії, проводять когнітивні тренування, здійснюють щоденну пульсоксиметрію, рекомендовано зменшити споживання стимуляторів смакових рецепторів, дотримуватися безсольової нежирної дієти, режиму роботи та відпочинку, гігієни сну, виконувати психологічні релаксаційні вправи, респіраторні реабілітаційні вправи та помірні фізичні навантаження.
Таким чином, постковідний синдром є мультисистемним захворюванням та може супроводжуватися довготривалими респіраторними, серцево-судинними та нервово-психічними порушеннями. Нейротропність та нейровірулентність вірусу COVID-19 зумовлює високу частоту ураження нервової системи із розвитком цілої низки неврологічних розладів. Рослинні засоби Цефавора та Цефанейро компанії «Мегаком» ефективні та безпечні, а тому можуть бути рекомендовані для застосування у комплексній терапії неврологічного постковідного синдрому у дорослих та дітей.
Підготувала Ольга Нестеровська
Тематичний номер «Педіатрія» № 4 (60) 2021 р.



