27 січня, 2022
Погляд психіатра на постінсультні порушення у пацієнтів
Поширеними наслідками інсульту мозку є виникнення післяінсультних розладів. Серед них найчастіше зустрічаються депресія, тривога, судинні когнітивні розлади та втома. На жаль, не завжди вдається своєчасно виявити ці порушення, що суттєво ускладнює реабілітацію та знижує якість життя хворих. У межах фахової школи «UkraineNeuroGlobal‑2021», що відбулася 23 вересня 2021 р. в онлайн-форматі, д. мед. н., професорка кафедри медичної психології, психосоматичної медицини та психотерапії Національного медичного університету імені О.О. Богомольця (м. Київ) Олена Олександрівна Хаустова розглянула постінсультні розлади у пацієнтів із погляду психіатра.
У межах фахової школи «UkraineNeuroGlobal‑2021», що відбулася 23 вересня 2021 р. в онлайн-форматі, д. мед. н., професорка кафедри медичної психології, психосоматичної медицини та психотерапії Національного медичного університету імені О.О. Богомольця (м. Київ) Олена Олександрівна Хаустова розглянула постінсультні розлади у пацієнтів із погляду психіатра.
Пацієнти із початковим досвідом інсульту або приймають свій стан, або ж уникають його. Для швидшого відновлення хворі мають досягти позитивного осмислення за допомогою стратегій опанування, які включають інтеграцію в суспільство, роботу, хобі тощо. Серед ключових завдань лікаря – адаптація пацієнта в соціумі та уникнення ізоляції.
Найпоширенішими постінсультними психічними розладами є депресія (35%), тривога (25%), апатія (20%), нездатність стримувати емоції (20%) та катастрофічні реакції (20%) (Pierre, 2007).
Судинні когнітивні порушення
Скринінг. Когнітивні розлади – судинні порушення, пов’язані з цереброваскулярними захворюваннями. Вони можуть стати причиною розвитку широкого спектра патологій: від легкого когнітивного дефіциту до деменції. Ці розлади зазвичай зачіпають принаймні одну когнітивну сферу та свідчать про клінічний інсульт або субклінічне хронічне судинне ураження мозку.
Скринінг із метою виявлення судинних когнітивних порушень особливо важливий для пацієнтів, які перенесли інсульт із когнітивними, перцептивними або функціональними змінами, що є клінічно очевидними або про які повідомляється в анамнезі. Скринінг можна проводити за допомогою монреальської шкали когнітивної оцінки (МОСА).
Лікування. Терапевтичні втручання повинні базуватися на стратегії компенсації та тренінгу когнітивних навичок. Вибір тактики ведення пацієнта має бути персоніфікованим відповідно до його клінічного профілю та може включати:
- Стратегії компенсації: навчання контролю порушень, спрямоване на подолання конкретних обмежень діяльності для відновлення незалежності та функціональності хворого.
- Зміни у фізичному/соціальному середовищі або способу здійснення діяльності.
- Тренінг когнітивних навичок: інтенсивне навчання для поліпшення когнітивного рівня – практичні заняття, мнемонічні стратегії, застосування комп’ютерних інструментів та пристроїв для компенсації специфічних дефіцитів.
- Аеробні вправи: додаткова терапія когнітивних порушень, зокрема в доменах уваги, пам’яті та виконавчих функцій.
Постінсультна депресія
Скринінг. Постінсультна депресія (ПІД) часто пов’язана з інфарктом великих судин. Симптоми зазвичай виникають протягом перших трьох місяців після інсульту (депресія з раннім початком), проте можуть розвинутися в будь-який час (депресія з пізнім початком).
Всі пацієнти з інсультом мають проходити скринінг на депресію: у гострому періоді, під час стаціонарної реабілітації та спостереження після інсульту в амбулаторних умовах. Серед основних скринінгових інструментів можна відзначити госпітальну шкалу тривоги й депресії (НАDS) для самооцінки стану хворих, шкалу оцінки здоров’я пацієнтів (РНQ‑9) для встановлення депресії на етапі первинної медичної допомоги. Шкала депресії Бека (BDI) дозволяє визначити когнітивно-афективні симптоми та окремо виявити соматичні прояви депресії.
Лікування. Для терапії ПІД доступні такі немедикаментозні стратегії:
- когнітивно-поведінкова або міжособистісна терапія;
- психотерапія у поєднанні з антидепресантами для пацієнтів із комунікативним або іншими когнітивними дефіцитами;
- інші методи: глибоке дихання, медитація, візуалізація, фізичні вправи, повторювана транскраніальна магнітна стимуляція, за тяжкої рефрактерної депресії – електросудомна терапія або глибока стимуляція мозку.
Для пацієнтів із легкою або клінічно незначущою депресією на початковому етапі доцільним є застосування тактик «пильного очікування», стратегій самодопомоги, а також фізичні вправи протягом 2‑4 тижнів. Фармакотерапію необхідно починати, якщо депресія зберігається/загострюється та перешкоджає клінічним цілям. При встановленні діагнозу депресивного розладу слід призначити антидепресанти.
Жоден препарат або клас антидепресантів не показав переваги у лікуванні ПІД. Сприятливіші профілі безпеки мають деякі селективні інгібітори зворотного захоплення серотоніну.
У разі вдалого досягнення позитивної відповіді лікування слід продовжити до 6‑12 місяців. За відсутності поліпшення через 2‑4 тижні після старту терапії антидепресантом необхідно оцінити режим приймання ліків. За потреби можна збільшити дозування, додати інші ліки, змінити препарат.
Постінсультна втома
Утома після інсульту – відчуття раннього виснаження, коли хворому не вистачає енергії для виконання буденних справ. Розрізняють об’єктивну (помітне зниження продуктивності при повторенні фізичного чи розумового завдання) та суб’єктивну втому (відчуття ранньої виснаженості й відрази до зусиль).
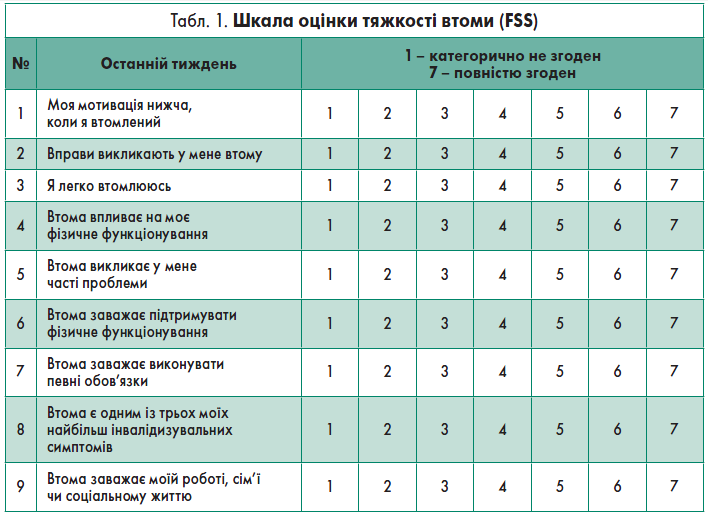
Втомлюваність після інсульту не пов’язана з тяжкістю інсульту. Особи, які пережили дуже легкий інсульт, також можуть відчувати постінсультну втому. Для скринінгу рекомендовано застосовувати шкалу оцінки тяжкості втоми (FSS) (табл. 1).
Лікування постінсультної втоми охоплює такі тактики:
- Використання градуйованих графіків фізичних вправ із постійним нарощенням фізичного навантаження відповідно до індивідуальної переносимості пацієнтів.
- Встановлення належних правил гігієни сну.
- Щоденне управління часом і планування подій, встановлення балансу між періодами активної діяльності та відпочинку.
- Заохочення осіб із постінсультною втомою повідомляти про свій енергетичний стан та потребу відпочивати лікарям, членам сім’ї, роботодавцям тощо.
Постінсультна тривога
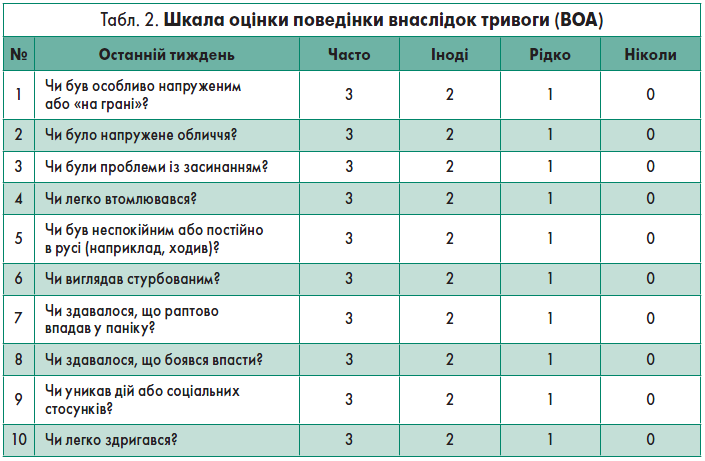
Тривога – відчуття напруги, побоювання та занепокоєння, що може мати й фізичні прояви (як-от підвищення артеріального тиску). В осіб, які перенесли інсульт, було продемонстровано тенденцію до збільшення поширеності тривоги після інсульту. Для виявлення тривоги використовують опитувальник з генералізованої тривоги (GАD‑7; частина РНQ) та шкалу оцінки поведінки внаслідок тривоги (ВОА) (табл. 2).
Фармакологічне лікування тривожних порушень полягає у застосуванні γ-аміномасляної кислоти (ГАМК). Типовим препаратом, що містить цю сполуку, є Гамалате® В6. У своєму складі він поєднує ГАМК із γ-аміно-β-оксимасляною кислотою, магнію глутамату гідробромідом і вітаміном В6.
До основних ефектів препарату належать:
- підтримання нейротрансміттерної функції та пригнічення процесів надмірного збудження, протитривожний ефект;
- транспортування й використання глюкози у мозку, що поліпшує когнітивні здібності;
- участь у клітинному диханні та оксидативному фосфорилюванні, що сприяє зменшенню втоми та депресії;
- сприяння з’єднанню амінокислот (лейцину, аланіну, фенілаланіну) в білки;
- участь у регуляції синтезу протеїнів у мозку, що забезпечує прокогнітивну дію.
Окрім того, Гамалате® В6 проявляє протисудомний та вегетостабілізувальний ефекти, а також нормалізує формулу сну.
Тривалість лікування залежить від клінічної ситуації та перебігу захворювання і становить від 1 до 6 місяців (визначається лікарем індивідуально). Дозування – 2 таблетки 2‑3 рази на добу. Препарат можна призначати в педіатричній практиці у формі розчину для перорального застосування.
Головний біль напруження
Цікавими є результати дослідження ефективності Гамалате® В6 для лікування головного болю напруження (ГБН). У пацієнтів із ГБН через 30 днів терапії Гамалате® B6 (по 2 таблетки тричі на день) було відзначено високу ефективність препарату (75%). Відповідь на лікування у жінок була кращою, ніж у чоловіків (82 і 64% відповідно). У пацієнтів із ГБН та депресією ефект Гамалате® B6 становив 69% із кращою відповіддю на лікування серед жінок (80%), ніж чоловіків (50%). При поєднанні ГБН із тривогою ефективність даного засобу становила 55%: у жінок – 63%, чоловіків – 33% (Sintas, 1990).
Гамалате® В6 також підвищує і гармонізує активність структур головного мозку. Відбувається реорганізація біоелектричної активності мозку, а саме збільшується потужність альфа-ритму на тлі зниження потужності підкіркових структур, що генерують повільні ритми (дельта- і тета-ритми). До того ж препарат нормалізує симпатико-парасимпатичний баланс вегетативної нервової системи.
Крім того, під впливом курсового застосування Гамалате® В6 поліпшується мозковий кровообіг: збільшується лінійна систолічна швидкість кровотоку і знижується периферичний опір в екстракраніальних судинах каротидного басейну (Кузнєцов та співавт., 2014; Langhorne et al., 2017).
Підготувала Євгенія Ніженець
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 4 (59) 2021 р.