2 квітня, 2025
Алгоритм діагностики лихоманки невідомого генезу в дорослих
Лихоманка невідомого генезу (ЛНГ) дорослих (fever of unknown origin, pyrexia of unknown origin) – клінічно задокументована температура ≥38,5 °C, що спостерігається декілька разів упродовж 3 тиж, у поєднанні з безрезультатним діагностичним обстеженням, котра становить одну з найбільших діагностичних проблем у практичній роботі лікаря будь-якої спеціальності. Пропонуємо до уваги читачів реферативний огляд представленої на вебсайті Американської академії сімейних лікарів статті щодо особливостей діагностичного пошуку в пацієнтів із ЛНГ, яку підготували фахівці Медичного коледжу Карвера Університету Айови (США) А. Девід і Д.Д. Квінлан.
Більшість випадків ЛНГ у дорослих мають незвичні прояви поширених захворювань; до 75% випадків минають спонтанно без установлення остаточного діагнозу. Більшість випадків ЛНГ пов’язані з атиповими проявами поширених захворювань, а не з рідкісними розладами. Відсутність стандартів діагностичного обстеження зумовлює появу розчарування в лікарів і пацієнтів, а численні неінвазивні й інвазивні процедури часто виконуються без установлення остаточного діагнозу.
Узагальнений алгоритм пошуку причин ЛНГ може виглядати так: збір повного анамнезу, фізикальне обстеження з метою звузити коло можливих етіологічних факторів, загальноклінічні методи обстеження; оцінювання ймовірності інфекційної етіології, злоякісних новоутворень, запальних захворювань та інших причин, як-от венозна тромбоемболія та тиреоїдит. Якщо діагноз не встановлено після первинного обстеження та спостерігається підвищення швидкості осідання еритроцитів (ШОЕ) або рівня С-реактивного білка, доцільно застосувати один із сучасних методів діагностики – позитронно-емісійну томографію (ПЕТ/КТ) із 18F-фтордезоксиглюкозою (надає інформацію, яку не може виявити магнітно-резонансна томографія – МРТ). Якщо діагноз не встановлено за допомогою неінвазивних тестів, методом вибору є біопсія тканин завдяки високій діагностичній точності. Залежно від клінічних проявів може бути проведена біопсія печінки, лімфатичного вузла, скроневої артерії, шкіри, шкірно-м’язової тканини чи кісткового мозку. Емпірична антимікробна терапія не довела свою ефективність у лікуванні ЛНГ, тому її слід уникати, за винятком пацієнтів із нейтропенією, імунокомпрометованих або в критичному стані.
Диференційна діагностика
Алгоритм діагностичного пошуку розпочинається з найпоширеніших причин ЛНГ: інфекції, злоякісні новоутворення, неінфекційні запальні захворювання (наприклад, васкуліти, гранулематозні захворювання, захворювання сполучної тканини) й інші недіагностовані причини (табл. 1). Інфекції та злоякісні новоутворення як причини ЛНГ зазвичай реєструються в країнах із низьким рівнем доходів. Неінфекційні запальні захворювання та недіагностовані випадки зазвичай переважають у країнах із високим рівнем доходу, найімовірніше, через доступ до передових методів візуалізації, що дозволяють виявляти пухлини.
|
Таблиця 1. Найпоширеніші причини ЛНГ |
|
|
Підгрупа |
Причини |
|
Інфекція (від 20 до 40%) |
Бактеріальна Абсцеси черевної порожнини чи таза Зубні абсцеси Ендокардит Синусит Туберкульоз (особливо позалегеневий / дисемінований) Інфекції сечовивідних шляхів Вірусні Цитомегаловірус (ЦМВ) Вірус Епштейна – Барр |
|
Злоякісна пухлина (від 20 до 30%) |
Колоректальний рак Лейкемія Лімфома (Ходжкіна та неходжкінські) |
|
Неінфекційне запальне захворювання (від 10 до 30%) |
Захворювання сполучної тканини Хвороба Стілла в дорослих Ревматоїдний артрит Системний червоний вовчак Гранулематозна хвороба Хвороба Крона Саркоїдоз Васкулітні синдроми Гігантоклітинний артеріїт Ревматична поліміалгія Скроневий артеріїт |
|
Різне (від 10 до 20%) |
Медикаментозна Факультативна лихоманка Тромбоемболічна хвороба Тиреоїдит |
Первинне оцінювання пацієнтів із ЛНГ
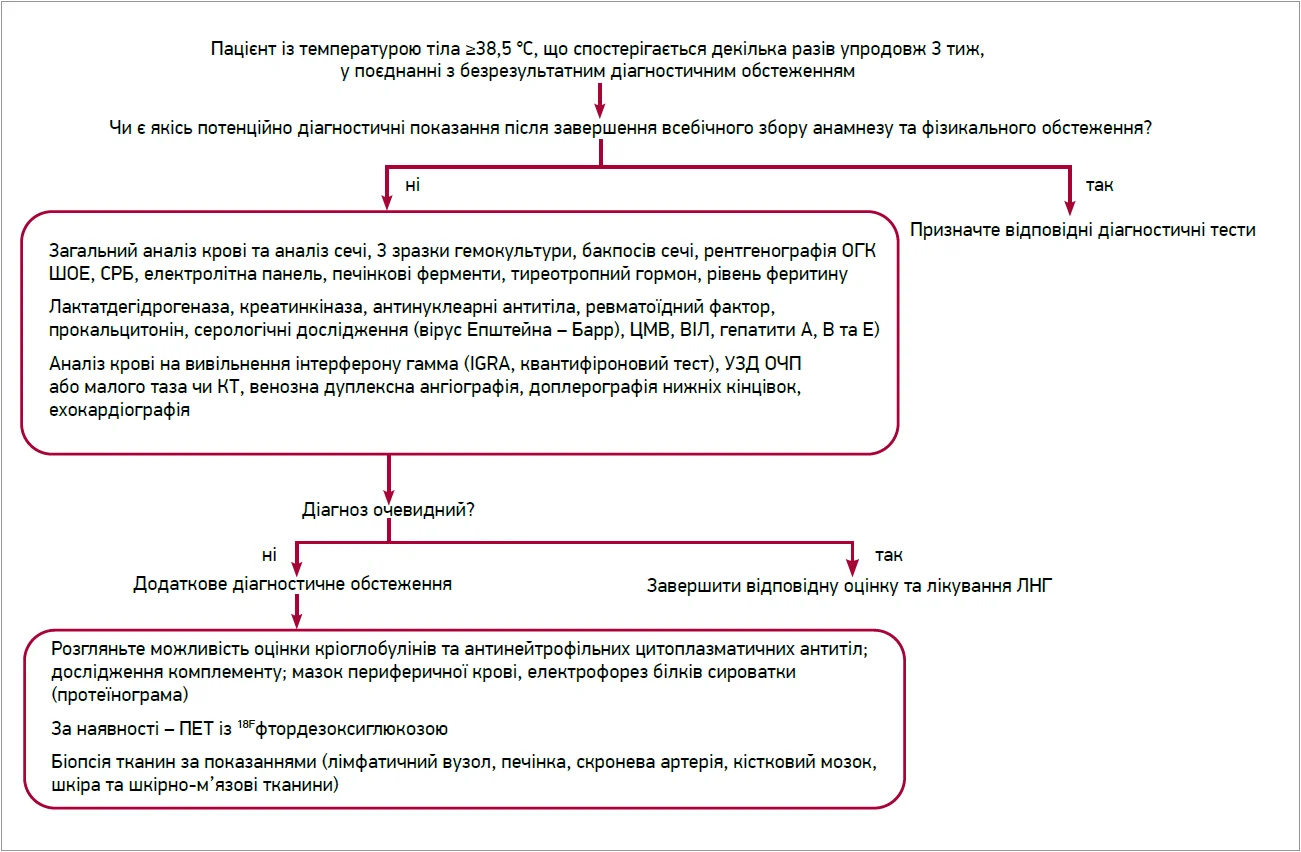
Ключовим моментом є рання ідентифікація та точна локалізація причини ЛНГ, затримка з діагностикою погіршує результати лікування та спричиняє смертність. На жаль, не існує доказових рекомендацій щодо оцінювання ЛНГ. На рисунку представлено запропонований підхід до оцінювання ЛНГ, який розпочинається зі збору анамнезу та фізикального обстеження.
Анамнез має містити повний облік симптомів пацієнта та історію подорожей; історію роботи; житлові й домашні умови; нещодавнє вживання ліків; куріння; вживання алкоголю і рекреаційних наркотиків; контакт із хворими людьми чи тваринами; онкологічні та запальні захворювання в родинному анамнезі. Фізичне обстеження має включати оцінювання стану шкіри, ротоглотки (з особливою увагою до стану зубів), серцево-судинної та дихальної систем, шлунково-кишкового тракту, лімфатичних вузлів, геніталій. Важливо виключити самоіндуковану симульовану лихоманку (factitious fever), яка можлива в ≈9% випадків. Такі ознаки, як висока температура без тахікардії або гарячої на дотик шкіри; нетипові патерни лихоманки (наприклад, короткі піки, втрата вечірнього піку, відсутність лихоманки в присутності спостерігача) також мають навести на думку про діагноз самоіндукованої лихоманки. Її слід запідозрити у випадках, що тривають >6 міс, а також у медичних працівників. Важливо підтвердити і будь-яку тимчасову закономірність появи лихоманки. Деякі інфекційні захворювання, в т. ч. малярія та туберкульоз, мають класичну картину лихоманки.
Результати фізикального обстеження, що можуть допомогти звузити коло можливих етіологічних чинників ЛНГ, представлено в таблиці 2 [8].
|
Таблиця 2. Результати фізикального обстеження, які дозволяють припустити ЛНГ |
|
|
Результати |
Потенційна етіологія ЛНГ |
|
Асиметричний пульс та/або артеріальний тиск між кінцівками |
Артеріїт Такаясу |
|
Епідидимальний вузлик |
Позалегеневий туберкульоз Вузликовий періартеріїт Саркоїдоз Системний червоний вовчак |
|
Ранкові піки лихоманки |
Вузликовий поліартеріїт Черевний тиф Хвороба Віппла |
|
Лихоманка із брадикардією |
Злоякісні новоутворення ЦНС Лімфома Черевний тиф Жовта лихоманка |
|
Ізольована гепатомегалія |
Неоплазія печінки Метастатична карцинома Ку-лихоманка Ниркова неоплазія |
|
Лімфаденопатія |
Ревматоїдний артрит Саркоїдоз Системний червоний вовчак |
|
Поява нових шумів у серці |
Міксома передсердь Інфекційний ендокардит |
|
Виразки ротової порожнини |
Хвороба Бехчета Системний червоний вовчак |
|
Висип |
Саркоїдоз Хвороба Стілла Системний червоний вовчак |
|
Плями Рота |
Інфекційний ендокардит |
|
Чутливість хребта |
Вертебральний остеомієліт |
|
Спленомегалія |
Цироз печінки Хвороба Крона ЦМВ Вірус Епштейна – Барр Міліарний туберкульоз |
|
Пік лихоманки 2 р/день |
Малярія Міліарний туберкульоз Хвороба Стілла Вісцеральний лейшманіоз |
Якщо спостерігаються ≥1 з цих ознак, потрібно виключити можливість інших захворювань перед тим, як розпочинати детальніше обстеження. Наявність цих ознак у 97% пацієнтів дозволяє установити діагноз лише в 62% випадків ЛНГ [4, 11, 12]. У разі відсутності ознак або виключення супутніх захворювань початкове діагностичне обстеження слід завершити.
Оцінювання інфекційних чинників
Інфекційна етіологія становить переважну більшість ранніх діагнозів при ЛНГ. Саме тому початкове обстеження має включати загальний аналіз крові; аналіз сечі з бакпосівом; 3 зразки гемокультури (2 пробірки для аеробних та анаеробних культур, кожна з яких містить 10 мл крові), взятої з 3 різних місць одночасно; рентгенографії ОГК. ШОЕ і СРБ є корисними завдяки високій чутливості до інфекційних агентів і запалення, мають високе негативне прогностичне значення для запальних причин. Підвищення рівня прокальцитоніну ≥0,5 нг/дл (50 нг/мл) асоціюється з тяжкими бактеріальними інфекціями.
Пошук інфекційних агентів передбачає серологічне тестування на вірус Епштейна – Барр; ЦМВ; гепатит А, В і Е та ВІЛ; шкірні туберкулінові проби; аналіз цільної крові на γ-інтерферон або культуру кислотостійких бактерій. Негативні результати шкірних туберкулінових проб та аналізу на вивільнення γ-інтерферону з цільної крові не виключають активного туберкульозу легень, тому слід виконати рентгенографію ОГК, щоб виключити пневмонію і туберкульоз легень.
ЕКГ корисна при оцінці інфекційного ендокардиту; частота інфекційного ендокардиту зростає у молодих людей (частково через вживання ін’єкційних наркотиків). УЗД або КТ черевної порожнини та малого таза можуть допомогти у виявленні абсцесів. УЗД часто є першочерговою рекомендацією, оскільки має нижчу вартість і дозволяє уникнути променевого навантаження; однак КТ має високу чутливість (92% для КТ черевної порожнини) та специфічність (від 60 до 70%) у визначенні етіології ЛНГ.
Оцінювання наявності злоякісних новоутворень
Помітно підвищений рівень лактатдегідрогенази може свідчити про лімфому чи лейкемію як етіологію ЛНГ. Зростання рівня феритину (хоча і не є специфічним) може спостерігатися при мієлопроліферативних розладах. КТ грудної клітки, черевної порожнини та малого таза рекомендовано в пацієнтів із ЛНГ із метою пошуку новоутворень.
Діагностичний пошук системних захворювань сполучної тканини
Найпоширеніші запальні захворювання при ЛНГ – хвороба Стілла, васкуліт великих судин і ревматична поліміалгія (РПМ). Підвищений рівень лейкоцитів, підвищена ШОЕ та надзвичайно підвищений рівень феритину відповідають хворобі Стілла в дорослих. Підвищення ШОЕ, рівнів феритину та креатинкінази є підставою для подальшого обстеження на скроневий артеріїт; однак нормальна ШОЕ за таких показників має високу негативну прогностичну цінність. На додаток до характерних ознак ШОЕ та СРБ можуть бути корисними в діагностиці РПМ. Підвищення ШОЕ, СРБ, наявні ревматоїдний фактор та/або антинуклеарні антитіла свідчать про ревматоїдний артрит або системний червоний вовчак як чинник ЛНГ. Пацієнти із саркоїдозом можуть демонструвати характерні знахідки на рентгенографії ОГК або КТ, включаючи інтерстиціальні захворювання легень і прикореневу аденопатію. Потовщення стінки кишечнику, виявлене під час КТ черевної порожнини, може свідчити про хворобу Крона.
Обстеження з інших причин
Венозна дуплексна візуалізація нижніх кінцівок може виключити венозну тромбоемболію, що була етіологічною причиною ЛНГ у 6% пацієнтів в одному з досліджень. Підвищений або знижений рівень тиреотропного гормона (ТТГ) має зумовити підозру на тиреоїдит як етіологію ЛНГ, залежно від типу запалення (гостре чи хронічне) за тиреоїдиту можуть бути різні варіанти змін рівня ТТГ. Електролітна панель та печінкові ферменти можуть допомогти в пошуку етіології ЛНГ.
Вторинне оцінювання пацієнтів із ЛНГ
Лабораторні дослідження
Запальні захворювання кишечнику слід розглядати як етіологію ЛНГ. Лактоферин і кальпротектин калу є чутливими та специфічними для виявлення запальних захворювань кишечнику.
Візуалізаційні дослідження
Необхідно провести додаткові дослідження, якщо рентгенографія ОГК і КТ черевної порожнини та таза були нерезультативними. Прицільна МРТ корисна за підозри на вогнищеву етіологію, як-от епідуральний абсцес, але може бути менш точною на ранніх стадіях запальних та інфекційних захворювань. МРТ усього тіла може бути корисною для виявлення запальних вогнищ у значної кількості пацієнтів, але необхідні подальші проспективні дослідження. Високочутливим методом для діагностики інфекційних, запальних і неопластичних процесів є ПЕТ/КТ із 18F-фтордезоксиглюкозою, що дозволяє проводити скринінг усього тіла.
Ядерні візуалізаційні дослідження загалом є чутливими, але не дуже специфічними для оцінювання лихоманки. Однак сканування на основі технецію – виняток, адже при низькій чутливості воно має високу специфічність (93-94%). Це дослідження пов’язано з меншим променевим навантаженням порівняно зі звичайною рентгенографією або КТ, а сканування з технецієм може бути корисним для локалізації потенційних інфекційних або запальних вогнищ.
Біопсії
Біопсія корисна за наявності клінічних і лабораторних показників, що відповідають гематологічному захворюванню. Біопсія кісткового мозку на ранніх стадіях показала аномалії кісткового мозку в 96,2% пацієнтів із ЛНГ і надала специфічний діагноз у 23,7%. Біопсія кісткового мозку використовувалася як інструмент швидкої діагностики в хворих із коморбідними ВІЛ/СНІД і ЛНГ. Однак культури кісткового мозку мають надзвичайно низьку діагностичну ефективність в імунокомпетентних пацієнтів і не рекомендовані для цієї популяції. Біопсія скроневої артерії залишається корисною в пацієнтів віком >55 років та є дослідженням із низьким ризиком для виключення гігантоклітинного артеріїту як причини ЛНГ. Біопсія печінки відіграє постійну роль у діагностиці ЛНГ – малоінвазивне втручання, що забезпечує діагностичний вихід від 14 до 27%, який залишається незмінним, незважаючи на прогрес у неінвазивній візуалізації. Біопсія лімфатичних вузлів корисна за генералізованої лімфаденопатії, але не є інформативною, якщо аденопатія обмежується шийними чи паховими лімфовузлами. Шкірна та шкірно-м’язова біопсія мають задовільні діагностичні результати, коли вони виконуються в підозрілих ділянках. Діагностичні лапаротомія та лапароскопія не мають переваг, оскільки точність неінвазивної діагностичної візуалізації зросла, але інколи діагностична лапароскопія може бути відносно безпечним і точним останнім кроком в оцінці ЛНГ.
Емпіричне лікування та скерування
Емпірична антимікробна терапія не довела свою ефективність у лікуванні ЛНГ; таке лікування може відтермінувати оцінювання справжньої причини лихоманки. Доцільно використовувати емпіричну антимікробну терапію в пацієнтів із нейтропенією, ослабленим імунітетом та/або в критично хворих. Нейтропенічні пацієнти з лихоманкою повинні отримувати антибіотики широкого спектра дії та потенційно протигрибкові препарати через високу частоту серйозних бактеріальних й інвазивних грибкових інфекцій (табл. 3).
|
Таблиця 3. SORT: ключові рекомендації для практики |
||
|
Клінічна рекомендація |
Докази |
Коментарі |
|
Всебічний збір анамнезу та фізикальне обстеження мають бути завершені, якщо в пацієнта не спостерігаються локалізовані ознаки та симптоми тривалої гарячки |
C |
Експертна думка та консенсусні настанови за відсутності клінічних досліджень |
|
У пацієнтів із тривалою лихоманкою слід провести мінімальне діагностичне обстеження перед тим, як класифікувати захворювання як лихоманку невідомого походження |
C |
Експертна думка та консенсусні настанови за відсутності клінічних досліджень |
|
ШОЕ та рівень С-реактивного білка слід визначати при первинному обстеженні пацієнта, який має тривалу лихоманку без чіткого джерела |
C |
Експертна думка та консенсусні настанови за відсутності клінічних досліджень |
|
У пацієнтів із лихоманкою невідомого походження з підвищеними маркерами запалення, які не отримали діагнозу після первинного оцінювання, ПЕТ із 18F-фтордезоксиглюкозою може бути корисною для встановлення діагнозу |
B |
Метааналіз 1 проспективного дослідження та 15 ретроспективних досліджень |
|
Якщо неінвазивні діагностичні тести не надають результатів, слід призначити біопсію тканин печінки, лімфатичного вузла, скроневої артерії, шкіри, шкірно-м’язової тканини чи кісткового мозку завдяки відносно високій діагностичній результативності |
B |
Суперечливі когорти дослідження |
|
Слід уникати емпіричної антимікробної терапії, за винятком пацієнтів із нейтропенією, імунокомпрометованих та/або критично хворих пацієнтів |
C |
Експертна думка та консенсусні настанови за відсутності клінічних досліджень |
|
Примітки: A – узгоджені, якісні докази, орієнтовані на пацієнта; B – непослідовні чи обмежені за якістю докази, орієнтовані на пацієнта; C – консенсус, докази, орієнтовані на захворювання, звичайна практика, експертна думка або серія випадків. Отримати інформацію щодо системи оцінювання доказів SORT можна на вебресурсі: https://www.aafp.org/afpsort. |
||
Пацієнтам із ЛНГ доцільно призначити консультацію інфекціоніста, ревматолога, гематолога, онколога. Точний час консультації має ґрунтуватися на клінічному стані хворого та результатах обстеження.
Джерело: www.aafp.org/pubs/afp/issues/2022/0200/p137.html
Реферативний огляд підготувала Тетяна Нестерова
Медична газета «Здоров’я України 21 сторіччя» № 5 (591), 2025 р