14 грудня, 2025
Від цукрового діабету до нейродегенеративних захворювань: багатоцільовий терапевтичний потенціал метформіну
Метформін – пероральний цукрознижувальний препарат, що походить з рослини Galega officinalis, – уже понад пів століття є основою лікування цукрового діабету (ЦД) 2 типу. Завдяки високій ефективності в зниженні рівня глюкози, сприятливому профілю переносимості та безпеки, низькій вартості й доступності метформін у настановах Американської діабетичної асоціації (ADA) та Європейської асоціації з вивчення діабету (EASD) залишається препаратом першої лінії на всіх стадіях захворювання [5]. При ЦД 2 типу метформін призначають як у монотерапії, так і в комбінації з іншими цукрознижувальними засобами. Крім того, метформін застосовують для профілактики ЦД у пацієнтів з переддіабетом і як ад’ювант у разі ЦД 1 типу при інсулінорезистентності [5, 32-40].
Основний механізм дії метформіну – активація ферменту AMPK (аденозинмонофосфат-активованої протеїнкінази), що координує енергетичний обмін у клітинах. Це досягається, зокрема, через пригнічення мітохондріального комплексу I, зменшення утворення аденозинтрифосфату та підвищення рівня аденозинмонофосфату. У результаті посилюється чутливість до інсуліну, знижується вироблення глюкози в печінці, покращується транспортування глюкози до периферичних тканин [6, 7].
Окрім впливу на глікемію, метформін виявляє противірусні [12], протизапальні [13], антиоксидантні [14] ефекти та є потенційно корисним за низки патологій – від ожиріння й синдрому полікістозних яєчників [19, 20] до новоутворень, захворювань печінки, нирок і нервової системи [15-18]. Він також захищає β-клітини підшлункової залози, зменшуючи їхнє ушкодження при запаленні [24].
Сьогодні метформін активно вивчають у контексті геропротекції. У дослідженнях показано, що він уповільнює старіння, впливаючи на ключові біологічні мішені – порушення роботи мітохондрій, укорочення теломер, сенесцентний фенотип, окисний стрес, генетичну нестабільність тощо [25, 26]. Ці властивості стали підґрунтям для масштабного дослідження TAME, що триває в США. У ньому беруть участь 3000 осіб віком 65-80 років без діабету, проте з підвищеним ризиком вікових захворювань; мета – оцінити, чи може щоденне приймання 1500 мг метформіну сповільнити розвиток хронічних вікових хвороб [31].
У цій публікації розглянуто потенційні переваги застосування метформіну при вікових розладах – нейродегенеративних, серцево-судинних, кісткових захворюваннях і віковій макулярній дегенерації (ВМД).
Метформін і хвороба Альцгеймера
Хвороба Альцгеймера (ХА) є найпоширенішою формою нейродегенерації, частота якої стабільно зростає. Попри десятки випробуваних стратегій, ефективної модифікувальної терапії наразі не існує. Водночас численні епідеміологічні дослідження виявили чіткий зв’язок між ХА та ЦД 2 типу, що дало підстави розглядати метформін як потенційний нейропротектор [62-77].
Як препарат з відомим профілем безпеки метформін продемонстрував добру переносимість у пацієнтів з легкою когнітивною дисфункцією або деменцією [72, 73]. Його здатність проникати крізь гематоенцефалічний бар’єр забезпечує прямий вплив на клітини головного мозку, зокрема протизапальний і антиоксидантний [79, 80]. Це особливо актуально в умовах хронічної гіперглікемії, яка спричиняє окисний стрес, накопичення β-амілоїду, нейротоксичність й активацію мікроглії.
Дані окремих досліджень і метааналізів свідчать про зниження ризику деменції серед пацієнтів, які приймають метформін [102-104]. Сьогодні триває подвійно сліпе рандомізоване дослідження ІІb фази MET-FINGER за участю 600 осіб віком 60-79 років, у якому вивчають ефекти поєднання метформіну з немедикаментозним багатофакторним утручанням (FINGER 2.0), включно зі зміною способу життя.
Метформін і хвороба Паркінсона
Хвороба Паркінсона (ХП) – друге за поширеністю нейродегенеративне захворювання, частота якого теж зростає з віком [129]. До її характерних ознак належать прогресивна загибель дофамінергічних нейронів у pars compacta чорної субстанції та формування тілець Леві з патологічно зміненого α-синуклеїну, що супроводжується моторними (тремор, ригідність, брадикінезія, порушення рівноваги) й немоторними симптомами (апатія, ангедонія, депресія, когнітивні розлади) [130]. Незважаючи на прогрес у дослідженнях, наразі не існує жодної терапії, яка могла би змінити перебіг ХП: наявні препарати лише зменшують симптоми, не впливаючи на прогресивне ураження нейронів [133].
У патогенезі ХП важливу роль відіграють окисний стрес, мітохондріальна дисфункція, нейрозапалення, порушення автофагії та вікові зміни [131, 132]. На цьому тлі зростає інтерес до потенційної нейропротекторної ролі метформіну, особливо з огляду на дані про вищу частоту ХП у пацієнтів із ЦД 2 типу [134, 135].
У низці доклінічних моделей зафіксовано позитивний вплив метформіну на перебіг ХП [71, 136-154]. Зокрема, in vitro встановлено, що метформін через регуляцію активності AMPK впливає на ключові процеси, порушені при ХП, – автофагію, контроль якості мітохондрій, антиоксидантні механізми [155]. Крім того, на тваринних моделях продемонстровано, що метформін покращує рухові функції та м’язову силу [137, 140, 142, 143, 146, 147].
Протизапальні й антиоксидантні ефекти метформіну також активно досліджуються. Доведено, що він пригнічує активацію мікроглії та синтез прозапальних цитокінів (TNF-α, IL‑1β, IL‑6), індуцибельної NO-синтази, одночасно сприяючи підвищенню рівня протизапального IL‑10 [136, 138, 140]. Метформін також зменшує утворення малонового діальдегіду й оксиду азоту – маркерів перекисного окислення ліпідів [137, 139, 147-149].
У клінічному дослідженні [71] встановлено зниження ризику розвитку ХП у літніх пацієнтів із ЦД 2 типу, які приймали метформін понад 4 роки [71]. Цей ефект, імовірно, залежить від дози та тривалості лікування.
Метформін у профілактиці й лікуванні серцево-судинних захворювань
Серцево-судинні захворювання (ССЗ) є провідною причиною смерті у світі [178, 179]. Основні фактори ризику ССЗ добре відомі та є такими, що їх можливо модифікувати, – це артеріальна гіпертензія, гіперліпідемія, куріння, ожиріння, діабет. Попри наявність широкого спектра серцево-судинних препаратів (антигіпертензивних, антитромботичних засобів, статинів тощо) [180, 181], інтерес до плейотропних ефектів метформіну зростає.
У численних експериментальних моделях доведено антиішемічні, антифібротичні, антиапоптотичні й антиоксидантні ефекти метформіну. Зокрема, активація AMPK сприяє зменшенню ушкоджень при ішемії/реперфузії, пригніченню фіброзу міокарда й апоптозу кардіоміоцитів [183-185]. Продемонстровано й альтернативні механізми: модуляція автофагії, вплив на сигнальні шляхи сиртуїнів, пригнічення мітохондріального окисного стресу незалежно від AMPK [187-197]. Особливий інтерес становлять нещодавно описані механізми дії за участю шляху AMPK/C/EBPβ/miR‑1a‑3p/GRP94, які опосередковують зменшення стресу ендоплазматичного ретикулуму в кардіоміоцитах [186].
У клінічних дослідженнях метформін продемонстрував зменшення прогресування атеросклерозу в пацієнтів як із ЦД 1 та 2 типів, так і без діабету [198-203]. З огляду на ці перспективні дані ініційовано масштабне рандомізоване дослідження VA-IMPACT (NCT02915198), яке включає понад 7400 пацієнтів з переддіабетом і встановленим атеросклеротичним ССЗ. Його мета – оцінити вплив метформіну на смертність і серцево-судинну захворюваність порівняно з плацебо.
Щодо пацієнтів із хронічною серцевою недостатністю, то низка рандомізованих контрольованих досліджень також підтвердила позитивний вплив метформіну на функцію міокарда та метаболічні параметри навіть в осіб без діабету [204-209].
Систематичний огляд і метааналіз за участю понад 110 тис. пацієнтів з аневризмою черевної аорти виявили значуще уповільнення щорічного приросту діаметра аневризми при застосуванні метформіну (–0,84 мм на рік).
Резюме клінічних ефектів метформіну при серцево-судинній патології наведено в таблиці.
|
Таблиця. Окремі клінічні дослідження метформіну при серцево-судинних захворюваннях |
||
|
Дослідження, популяція |
Лікування метформіном |
Основні результати |
|
Жінки зі стенокардією без ЦД, n=33 [198] |
500 мг 2 р/день упродовж 8 тиж |
Зменшення ішемії міокарда |
|
Дослідження CAMERA: пацієнти з ІХС без ЦД на терапії статинами, n=173 [199] |
850 мг 2 р/день упродовж 18 міс |
|
|
Дослідження DPPOS: пацієнти з переддіабетом, n=3234 [200] |
850 мг 2 р/день, тривалість спостереження – 14 років |
|
|
Дослідження CODYCE: пацієнти зі стенокардією напруги, n=258 [2001] |
850 мг 2 р/день, спостереження через 6-12‑24 міс |
|
|
Пацієнти без ЦД із запальними хворобами на постійній терапії преднізолоном, n=849 [202] |
850 мг/добу перші 5 днів, 850 мг 2 р/добу наступні 5 днів, потім 850 мг 3 р/добу впродовж 12 тиж |
|
|
Дослідження REMOVAL: пацієнти із ЦД 1 типу (віком ≥40 років), n=428 [203] |
1000 мг 2 р/день упродовж 3 років |
|
|
Дослідження EMERALD: пацієнти із ЦД 1 типу (віком 12-21 рік), n=48 [204] |
2000 мг/день упродовж 3 міс |
|
|
Пацієнти із ЦД та СН, n=380 [205] |
Від <1000 до >2000 мг/день, медіана спостереження – 3 роки |
|
|
Дослідження SAVOR-TIMI 53: пацієнти із ЦД 2 типу та високим серцево-судинним ризиком ± СН і ниркова недостатність [206] |
Різні дози; медіана спостереження – 2 роки |
|
|
Пацієнти з СН, n=36 [207] |
1450±550 мг/день упродовж 3 міс |
|
|
Дослідження MET-REMODEL: пацієнти без ЦД, але з ІХС, гіпертрофією ЛШ, інсулінорезистентністю та/або переддіабетом, n=68 [208] |
2000 мг/день упродовж 12 міс |
|
|
Дослідження MET-DIME: пацієнти з діастолічною дисфункцією, n=54 [209] |
1000 мг 2 р/день, тривалість спостереження – 2 роки |
|
|
Примітки: ІХС – ішемічна хвороба серця; ІМТ – індекс маси тіла; ХС ЛПНЩ – холестерин ліпопротеїнів низької щільності; СН – серцева недостатність; ТІМ – товщина комплексу інтима-медіа; BNP – мозковий натрійуретичний пептид; ЛШ – лівий шлуночок; HOMA-IR – індекс інсулінорезистентності. |
||
Метформін і вікова макулодистрофія
ВМД є основною причиною втрати зору в людей віком понад 65 років, і разом з постарінням населення її поширеність неухильно зростає [214-217]. Цей стан призводить до патологічних змін у глибоких шарах сітківки в ділянці макули та в прилеглих судинах, що зумовлює порушення центрального зору. За прогнозами, до 2040 року кількість хворих у світі сягне майже 288 млн.
Сучасні терапевтичні можливості при ВМД залишаються обмеженими, особливо щодо сухої форми. Відомо, що комплекси антиоксидантів можуть уповільнювати її перебіг, однак ефективних засобів для зупинення або регресії патологічного процесу наразі не існує. При вологій формі ВМД основою лікування є інгібітори судинного ендотеліального фактора росту (VEGF), які гальмують утворення нових патологічних судин, але вони не відновлюють уже наявне ураження. Крім того, ці препарати потребують багаторазового інвазивного введення, що робить лікування затратним і складним для пацієнтів [219, 220].
З огляду на це дедалі більше уваги привертають стратегії репозиціонування ліків. Серед таких кандидатів – метформін. Його фармакологічні властивості (антиоксидантна, протизапальна, антиангіогенна й антифібротична дії) безпосередньо дотичні до патогенезу ВМД [221-224]. Крім того, здатність метформіну сповільнювати процеси старіння та впливати на залежні від віку хвороби робить його перспективним кандидатом саме для таких патологій, як ВМД [225].
Перші клінічні спостереження підтверджують цей потенціал. У дослідженні Aggarwal і співавт. [214] метформін асоціювався зі зниженням ризику розвитку ВМД на 17%, причому цей ефект не залежав від дози препарату. Цікаво, що навіть у пацієнтів без діабету, які мали діагноз географічної атрофії – тяжкої форми сухої ВМД, метформін зменшував імовірність її прогресування на 47% [229].
Метформін та остеопороз
Остеопороз (ОП) – одне з найпоширеніших захворювань серед людей похилого віку, що характеризується зниженням мінеральної щільності кісткової тканини (МЩКТ), порушенням мікроархітектури кістки та підвищеним ризиком переломів [247, 248]. За даними епідеміологічних досліджень, поширеність ОП у популяції віком понад 50 років становить від 19,7 до 21,7%. У жінок вона значно вища, що пов’язано з різким постменопаузальним зниженням рівня естрогенів – гормонів, які відіграють ключову роль у збереженні кісткової маси та гальмуванні резорбції кістки [248, 254, 255].
Дані клінічних і генетичних досліджень свідчать про потенційний позитивний вплив метформіну на стан кісткової тканини, причому його захисна дія є особливо вираженою в постменопаузальних жінок. У цій популяції приймання метформіну асоціюється зі зниженим ризиком ОП і підвищеною МЩКТ незалежно від наявності ЦД чи ожиріння [256, 257].
Підтвердженням причинно-наслідкового зв’язку між застосуванням метформіну та зменшенням ризику ОП слугують результати рандомізованих досліджень. Зокрема, було виявлено: тривале лікування метформіном пов’язане з підвищенням МЩКТ у ділянці поперекових хребців і шийки стегнової кістки, що також було помітнішим у жінок [257-259]. Слід зазначити, що механізми дії метформіну при постменопаузальному ОП не опосередковані естрогеном: в умовах дефіциту естрогенів зростають окисний стрес і активність остеокластів, й обидва ці фактори є мішенями метформіну [257, 260, 261].
У масштабному когортному дослідженні (середній вік учасників – 60 років) установлено, що застосування метформіну корелювало з підвищенням T-критерію в шийці стегна та стегновій кістці загалом, а також зі зниженням імовірності розвитку остеопенії й ОП, причому найвираженіший ефект відзначено в жінок [257].
Вплив різних доз метформіну на МЩКТ і маркери кісткового обміну вивчали також у літніх чоловіків із ЦД 2 типу. Пацієнти отримували низьку (500 мг 2 р/день) або високу дозу препарату (500 мг 4 р/день) протягом 12 тиж. У групі високої дози спостерігали достовірне підвищення МЩКТ у поперекових хребцях і кульшовій ділянці, підвищення рівня 25-гідроксивітаміну D, а також зниження маркерів резорбції кістки [298].
Висновки
На рисунку проілюстровано дані щодо потенційного впливу метформіну на уповільнення старіння та профілактику залежних від віку захворювань.
Загалом метформін залишається одним з найбезпечніших, добре переносимих і доступних лікарських засобів. Переконливі доклінічні та клінічні дані свідчать про здатність препарату зменшувати вираженість нейродегенеративних змін, сповільнювати прогресування ВМД, чинити кардіопротекторний ефект, підвищувати МЩКТ і знижувати ризик остеопоротичних переломів.
Варто враховувати, що ефективність метформіну може варіюватися залежно від таких чинників, як вік пацієнта, супутні хвороби, дієта, спосіб життя, стать, а також особливості фармакокінетики в геріатричних популяціях. Окрім того, залишається недосить дослідженою взаємодія метформіну з іншими препаратами, що часто призначають літнім пацієнтам, з огляду на потенційний синергічний або антагоністичний ефект.
Щоби краще оцінити роль метформіну як засобу геропротекції, майбутні дослідження мають залучати як молодих, так і літніх учасників. Це дасть змогу оцінити потенціал метформіну як засобу для профілактичного приймання протягом усього життя, визначити оптимальний вік для початку терапії, а також дослідити вплив супутньої фармакотерапії. Також залишається актуальною потреба в установленні чітких підходів до дозування та тривалості приймання препарату.
Отже, наявні дані підтверджують значний потенціал метформіну як засобу, що впливає на ключові механізми старіння й асоційовані хвороби. Глибше розуміння механізмів дії в поєднанні з індивідуалізованим підходом до лікування можуть відкрити нові горизонти для ефективного застосування метформіну в геріатричній практиці.
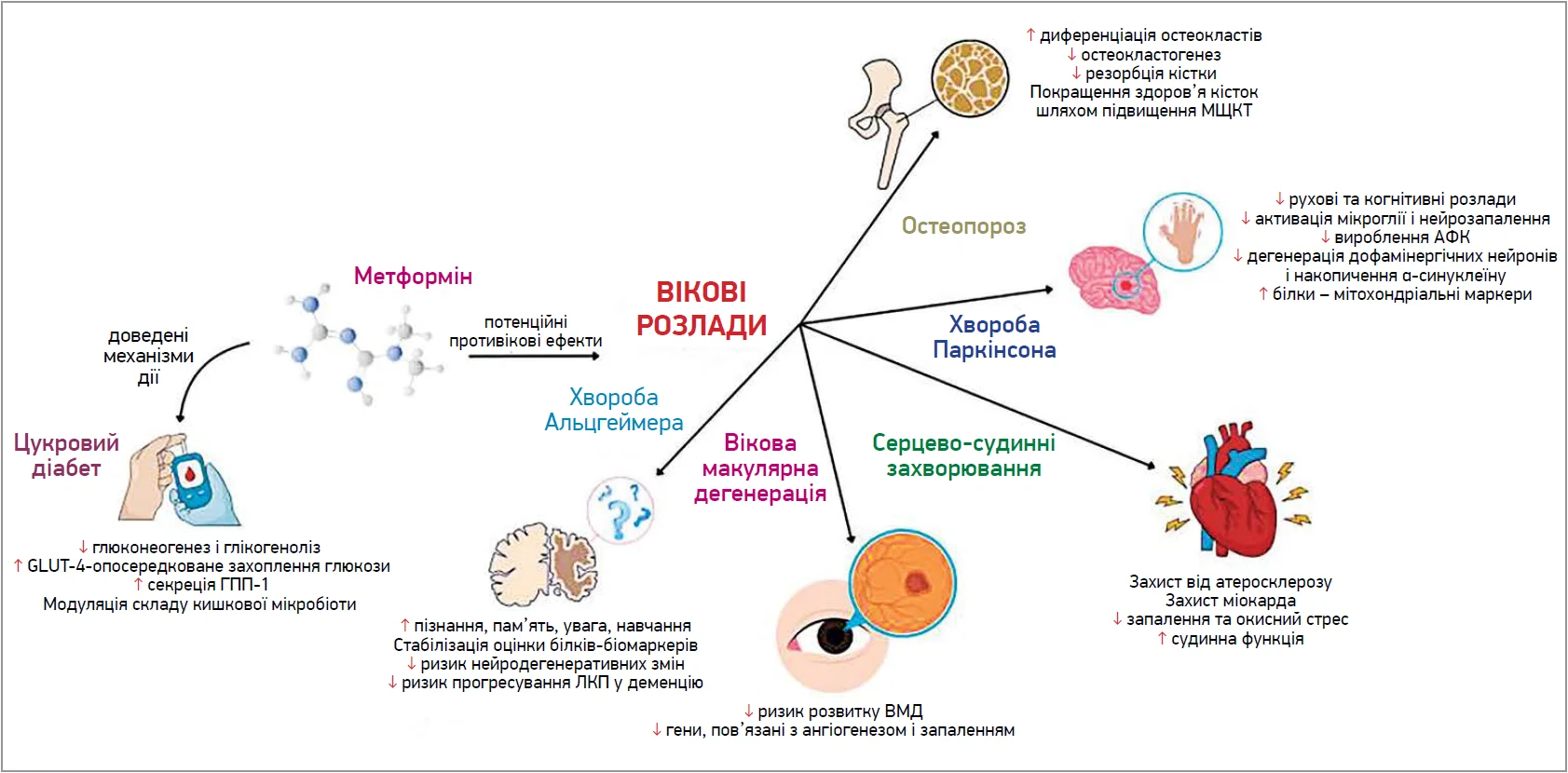 Рис. Потенційні захисні ефекти метформіну проти захворювань, пов’язаних зі старінням
Рис. Потенційні захисні ефекти метформіну проти захворювань, пов’язаних зі старінням
Примітки: ГПП‑1 – глюкагоноподібний пептид‑1; АФК – активні форми кисню; ЛКП – легкі когнітивні порушення.
Джерело: Campagnoli L. I.M., Varesi A., Fahmideh F., et al. From diabetes to degenerative diseases:
the multifaceted action of metformin. Int. J. Mol. Sci. 2025 Oct 7; 26 (19): 9748. doi: 10.3390/ijms26199748. PMID: 41097011; PMCID: PMC12524503.
Адаптований скорочений переклад підготував Олексій Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 19/1 (606), 2025 р




