26 липня, 2025
Ексудативний середній отит і дисфункція євстахієвої труби: роль алергії та імунітету
Позиційний документ EAACI
IgE-опосередковані алергійні реакції відіграють значну роль у розвитку респіраторних захворювань. Ураховуючи подібність слизового епітелію та спільність (пато)фізіологічних імунних реакцій верхніх і нижніх дихальних шляхів, концепція «єдиних дихальних шляхів» розглядає їх як єдину систему. Нещодавно в цю модель було додано і середнє вухо, оскільки дослідження підтвердили, що євстахієва труба (ЄТ) і середнє вухо анатомічно і функціонально є частиною верхніх дихальних шляхів. Широке поширення алергійної патології підкреслює нагальну потребу в глибшому вивченні її взаємозв’язку із захворюваннями середнього вуха. Неефективна фармакотерапія або, можливо, шкідливі засоби для лікування гострого та хронічного середнього отиту, такі як системні кортикостероїди, найімовірніше, застосовують необґрунтовано через брак доказів зв’язку між алергійним запаленням і дисфункцією ЄТ (ДЄТ).
Ця стаття має на меті пролити більше світла на поточну ситуацію щодо попередніх висновків про зв’язок між алергійним ринітом (АР), імунітетом та захворюваннями середнього вуха.
Назальний імунітет
До місцевої імунної системи носа належать механічні, а також неспецифічні клітинні й гуморальні захисні механізми [1]. Першою лінією захисту є мукоциліарний функціональний комплекс носа, що являє собою систему очищення верхніх і нижніх дихальних шляхів.
Патогени, такі як мікроорганізми, сторонні часточки та подразники, затримуються в шарі слизу, що містить антимікробні речовини (наприклад, IgA, ферментні білки), у результаті чого патогени знищуються та усуваються завдяки руху війок. Антимікробні пептиди, інтерлейкіни та компоненти комплементу сприяють інактивації патогенів на гуморальному рівні [2]. На клітинному рівні вирішальну роль відіграють гранулоцити, макрофаги та природні клітини-кілери (NK).
Алергійний риніт
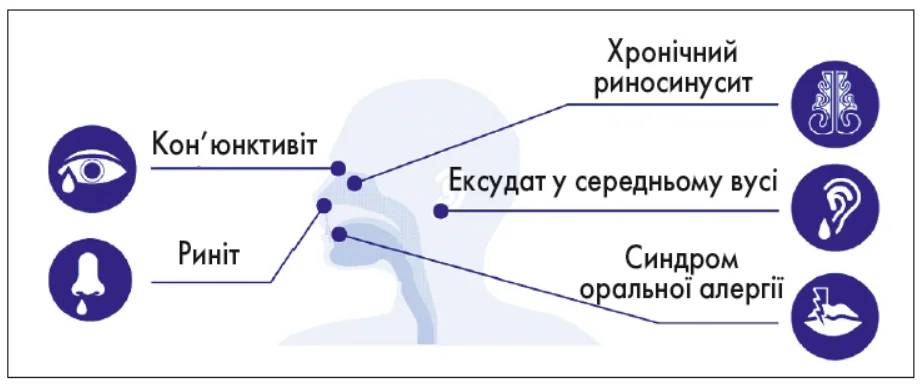
АР є поширеним захворюванням і вражає від 15% до 25% населення світу [3]. У Європі поширеність АР риніту оцінюють на рівні до 30% [4, 5]. Типовими вторинними або супутніми захворюваннями при цьому є хронічний синусит, синдром харчової алергії, асоційований із пилком, та бронхіальна астма. Запалення середнього вуха рідко згадується в цьому контексті, хоча є численні нещодавні підтвердження такого зв’язку (рис. 1).
Рис. 1. Вторинні або супутні захворювання при АР.
Окрім АР алергія на аероалергени також може бути пов’язана з ексудатом у середньому вусі, хронічним риносинуситом (ХРС), ринітом, синдромом оральної алергії (СОА) або кон’юнктивітом.
Низка епідеміологічних досліджень підтвердила, що АР, особливо персистуючий АР, є фактором ризику розвитку ексудативного середнього отиту (ЕСО) зокрема у дітей [6, 7-12]. Метааналіз результатів 24 досліджень показав, що алергія, або атопія, є значним фактором ризику хронічного та рецидивного середнього отиту [13]. У дослідженні вікової когорти за участю 411 дітей, матері яких страждали на астму, простежувався зв’язок між ЕСО і АР [14].
Нещодавно проведене дослідження виявило, що серед 159 дітей з АР 12 (7,5%) мали випіт у барабанну порожнину (ЕСО). Натомість серед 185 дітей без АР було виявлено лише трьох (1,6%) із серозним випотом (СЕО) [15]. Серозний випіт, імовірно, частіше пов’язаний з АР, аніж слизовий [9].
Внутрішньоутробний розвиток середнього вуха
Відповідно до моделі «єдиних дихальних шляхів» середнє вухо часто описують як продовження дихальних шляхів [6, 11, 16, 17].
Слизова оболонка середнього вуха розвивається з ектодерми, як і епітелій верхніх дихальних шляхів [18], і гістологічно представлена таким самим війчастим псевдобагатошаровим циліндричним епітелієм [16, 18, 19].
Отже, еволюційно середнє вухо розвивається так само, як і верхні дихальні шляхи. Hurst та Vengе описують його як п’ятий синус, в якому розташований орган слуху [20].
Ексудативний середній отит
Характеристика
ЕСО (синоніми: серозно-слизовий середній отит, серозно-мукозний середній отит, секреторний середній отит, хронічний катар середнього вуха) характеризується наявністю негнійного серозного або слизового секрету в середньому вусі [21]. Зазвичай він безболісний і не має ознак інфекції [21]. Часто – в осіб з алергією частіше, аніж у людей без неї – він виникає після гострого середнього отиту, але також може розвиватися без попередніх ознак інфекції і залишається недіагностованим приблизно в 40-50% хворих [10, 20, 22]. ЕСО є одним із найпоширеніших дитячих захворювань і найчастішою причиною порушення слуху та затримки розвитку мовлення серед дітей у промислово розвинених країнах, що має негативні наслідки в навчанні дітей щодо розвитку мовлення та читання [23-25]. Хронічний ЕСО визначається як ЕСО тривалістю ≥3 місяці. Діагноз зазвичай встановлюють отоскопічно та за допомогою тимпанометрії. Клінічно значущі порушення слуху треба оцінювати за допомогою отоакустичної емісії або аудіометрії, залежно від віку пацієнта.
Епідеміологія та зв’язок з АР
Епідеміологічні дослідження виявили, що 30-50% дітей із наявністю ексудату в середньому вусі мають АР [9, 12, 26-28], тоді як діти з атопією, імовірно, схильні до двобічного випоту в барабанну порожнину: дослідження показало, що серед 310 дітей віком 5-6 років у майже 80% осіб з атопією було діагностовано двобічний ЕСО проти 56% у групі без атопії [27]. Залежно від методології відсоток дітей із серозно-мукозним ексудатом у барабанній порожнині та позитивним алергенним тестом коливається від 29% до 100%, хоча такий широкий діапазон може бути зумовлений різними концептуальними критеріями, наприклад різницею в діагностичних методах, віці чи етнічних групах [7, 11, 29]. Два дослідження, у яких чітко розмежовували алергійну сенсибілізацію та алергійне захворювання, засвідчують зв’язок між ЕСО й АР, але не між ЕСО і позитивним прик-тестом [26, 30].
Сенсибілізація до інгаляційних алергенів частіше пов’язана з ЕСО, аніж сенсибілізація до харчових алергенів. Херст та співавт. у дослідженні 29 пацієнтів з ЕСО продемонстрували, що у 20 пацієнтів була сенсибілізація лише до аероалергенів, у двох – лише до харчових, а в дев’яти – сенсибілізація була і до тих, і до інших [31]. Крім того, закладеність носа та ринорея є поширеними респіраторними проявами гострих харчових алергійних реакцій у ранньому дитинстві [32, 33]. У віковій групі було продемонстровано, що середній отит у ранньому віці пов’язаний з астмою та екземою [34].
Етіологія та фактори ризику ЕСО
ЕСО зазвичай є результатом вірусної інфекції, такої як застуда або ДЄТ внаслідок механічних чи функціональних порушень, що триває достатньо довго, щоб погіршити кліренс. Етіологія часто є багатофакторною та базується на складній взаємодії між вірусними і/або бактеріальними патогенами та факторами навколишнього середовища чи генетичними чинниками. Серед інших причин виділяють аденоїди, викривлення носової перегородки та гіпертрофію носових раковин, дисфункцію війок, риносинусит, гастроезофагеальний рефлюкс, краніофаціальні мальформації, пухлини та імунологічні розлади [21, 39, 40, 41].
Аденоїди як можлива причина ЕСО добре відомі, але інші, такі як гіпертрофія носових раковин і ХРС, усе ще обговорюються і потребують переконливіших доказів.
Раніше атопічні захворювання часто недооцінювали як фактор ризику рецидивного та персистуючого середнього отиту. Алергія, за якої ЕСО розвивається у 2-4,5 раза частіше, ніж у здорових дітей, є набагато вагомішим фактором ризику, аніж інші вищезгадані. Таким чином, дитина зі схильністю до атопії та гострим середнім отитом має втричі вищий ризик розвитку ЕСО, ніж дитина без атопії [18].
Juszczak та співавт. нещодавно розглянули тісний зв’язок між АР і ДЄТ [43].
Функція ЄТ
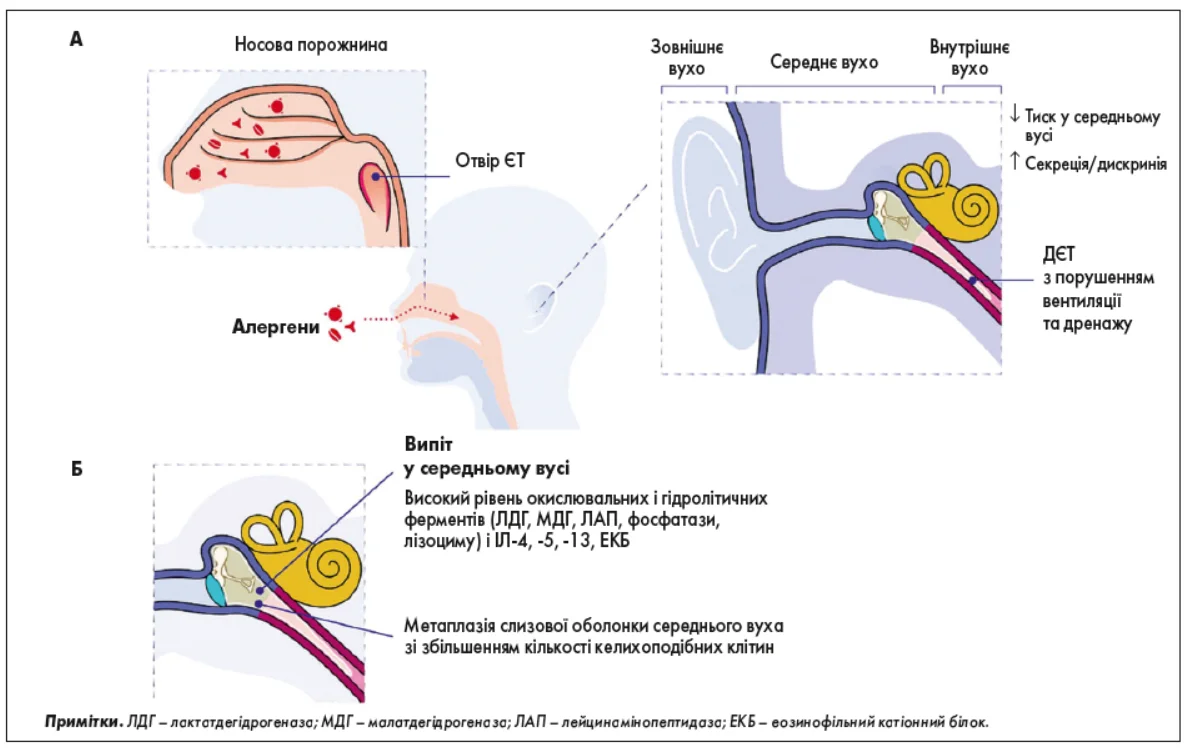
Ніс і середнє вухо через ЄТ утворюють анатомічний і функціональний континуум [44]. ЄТ відіграє ключову роль у регулюванні тиску повітря в середньому вусі відносно атмосферного тиску у слуховому проході, забезпечуючи безперешкодну вібрацію барабанної перетинки з оптимальною її передачею до внутрішнього вуха через ланцюг слухових кісточок [45]. Окрім цієї, мабуть, найважливішої функції вентиляції середнього вуха ЄТ захищає середнє вухо від баротравми, виконує дренажну функцію для секрету середнього вуха, а також функцію механічного й імунологічного захисту [44, 46, 47]. Дренаж секрету середнього вуха здійснюється мукоциліарною транспортною системою дихального епітелію, яка вистилає хрящову частину труби та запобігає проникненню патогенів (рис. 2) [44, 48].
Рис. 2. Функція ЄТ.
Патофізіологічний зв’язок між АР і ЕСО: (A) ДЄТ з порушенням вентиляції та дренажу. Негативний тиск у середньому вусі. Підвищена секреція/дискринія. (Б) Метаплазія слизової оболонки середнього вуха зі збільшенням кількості келихоподібних клітин. Випіт у середньому вусі, що містить окислювальні та гідролітичні ферменти (ЛДГ, МДГ, ЛАП, фосфатазу, лізоцим) та IЛ (IЛ‑4, -5, -13, EКБ), як типові ефектори запалення II типу.
Фактори, які зумовлюють ДЄТ
Ohiri та співавт. у когорті зі 106 дорослих з ЕСО виявили, що ДЄТ зумовлюють різні анатомічні особливості, наприклад низький кут і коротка довжина ЄТ, а також відсутність повітряних комірок навколо ЄТ або у верхівці піраміди скроневої кістки [49].
ДЄТ визначається як обструкція, порушення прохідності труби або недостатня функція трубного війчастого епітелію [50]. Порушення прохідності ЄТ спричиняє симптоми, подібні до обструкції, і може бути візуально виявлена у вигляді синхронних із диханням рухів барабанної перетинки. Однак, крім погіршення якості життя, ця аномалія не завдає жодної шкоди [51].
Запальні причини ДЄТ зумовлюють обструкцію або внаслідок набряку слизової труби та прилеглих тканин, порушення мукоциліарної активності або гіперсекреції серозно-слизових залоз [22].
Як зазначено вище, на дренаж середнього вуха так чи інакше впливають анатомічні особливості черепа та його деформації, розвиток і ріст кісток черепа, травми та хірургічні втручання, а також сила тяжіння та гідростатичний тиск [52]. Будь-яка обструкція призводить до формування стійкого негативного тиску в середньому вусі, що, своєю чергою, може сприяти посиленню поглинання кисню епітелієм середнього вуха, накопиченню секрету в середньому вусі та втягненню або ателектазу барабанної перетинки [50]. Усі ці фактори й механізми сприяють розвитку ЕСО.
Вплив алергійного запалення на ЄТ та середнє вухо
Описано різні механізми, за допомогою яких алергійний запальний процес у носі може зумовити розвиток хронічного ЕСО [48, 50]: алергійний запальний процес може зачіпати слизову оболонку ЄТ і/або середнього вуха, або він може розвиватися в прилеглих тканинах, таких як носоглотка, аденоїди або лімфооїдна тканина.
Алергійний запальний процес, локалізований переважно у слизовій оболонці носа, здатен чинити вплив на ЄТ та середнє вухо двома способами [50]: (1) внаслідок вивільнення медіаторів, цитокінів та інших факторів, які мігрують у носовий секрет і далі до отвору ЄТ, або (2) внаслідок первинного АР, що характеризується набряком слизової оболонки носа та гіперсекрецією через порушення епітеліального бар’єра. Останнє, своєю чергою, робить слизову оболонку менш стійкою до проникнення патогенів, що і призводить до підвищеного ризику рецидивних інфекцій [54, 55].
Набряк поширюється на отвір носової трубки або призводить до обструкції носа, що опосередковано впливає на вентиляцію ЄТ. Цікавим є той факт, що Меркулова та співавт. за результатами дослідження за участю 100 дітей із різними формами АР повідомили про високу поширеність у них ДЄТ – понад 30%, переважно з обох боків, незалежно від підтипу АР [56].
Гіперплазія аденоїдів у дітей також часто асоційована з алергійними станами, зокрема такими як АР. Хронічний вплив алергенів запускає імунні реакції, що сприяють лімфоїдній гіперплазії, яка призводить до обструкції дихальних шляхів і розвитку рецидивних інфекцій.
Результати досліджень свідчать про вищу поширеність гіпертрофії аденоїдів у дітей з алергією; це вказує на те, що лікування алергії може сприяти зменшенню розмірів аденоїдів та частоти пов’язаних із цим ускладнень. Більше того, згідно з результатами досліджень, у дітей з алергією часто розвиваються тяжчі симптоми після аденоїдектомії, з чого випливає, що фонове алергійне запалення відіграє ключову роль у патології аденоїдів.
Тобто простого видалення аденоїдів може бути недостатньо, оскільки стійка імунна відповідь продовжує провокувати появу симптомів. Таким чином, лікування основної алергійної патології має вирішальне значення для досягнення довгострокового полегшення симптомів та запобігання патології з боку аденоїдів [57-62].
Зв’язок між АР і ДЄТ
Зв’язок між АР і обструкцією ЄТ був доведений у низці досліджень (огляд у [63]) та продемонстрований за допомогою назальних провокаційних тестів [48, 57, 64, 65]. Залежно від поширення алергійного запального процесу також може порушуватися тимчасове відкриття отвору труби під час ковтання [64].
Проте дослідники не змогли спричинити ЕСО шляхом проведення кількох назальних провокаційних тестів з аероалергенами впродовж 5 днів поспіль (у людей і на тваринних моделях) [28, 52, 57, 66], але це було можливо у дорослих віком 20-31 рік; таким чином, поки невідомо, які фактори є найбільш значущими. Є загальна згода, що для розвитку ЕСО необхідні тривалий вплив алергену і/або порушення вентиляції труби і, імовірно, причиною є поєднання обох чинників [57, 64, 66].
Під час оцінки анамнезу пацієнта потрібно враховувати якість повітря, забруднення та фактори довкілля. Існують ознаки того, що забруднення повітря та інтенсивна дія алергенів негативно впливають на функцію ЄТ, хоча цей вплив не можна пов’язати з одним конкретним фактором [67]. Цю гіпотезу підтверджує порівняльне дослідження часу мукоциліарного транспорту при періодичному і персистуючому АР у дітей з ЕСО або іншою патологією вуха, яке показало значно довший час транспорту при персистуючому АР, аніж при періодичному [6].
Загалом, пацієнти, і особливо діти з АР, мають вищий ризик ДЄТ [63, 68], не лише через порушення мукоциліарної активності в ЄТ [6, 38]. Це, а також результуючий негативний тиск у середньому вусі можуть сприяти можливому рефлюксу або аспірації бактерій із носоглотки [38].
Крім того, порушення функції епітеліального бар’єра слизової оболонки носа внаслідок АР підвищує сприйнятливість до інфекцій. Недостатнє відновлення епітеліальних клітин призводить до тривалого набряку слизової оболонки, що виникає в носоглотці та отворі труби [46]. Також полегшується поширення інфекції на середнє вухо, що підтверджується виявленням бактерій у понад 70% випадків наявності ексудату в барабанній порожнині в дітей [38].
Згідно з дослідженням 2015 року, частота виявлення бактерій не відрізняється між дітьми з алергією та без неї [38]. Однак діти з атопією схильніші до рецидивного ЕСО після медикаментозного лікування та/або аденоїдектомії, аніж діти без атопії [6].
Те, що бактеріальна інфекція може призвести до загострення середнього отиту, з лихоманкою або без неї, вказує на неообхідність враховувати різні підкатегорії запалення середнього вуха.
Проста ДЄТ без випоту, хронічний стерильний та повільно прогресуючий випіт, рецидивний гострий отит та його ускладнення, імовірно, залежать від наявності патології носової порожнини та хронічного запалення приносових пазух. Метааналіз Де Корсо та співавт. пов’язав алергійне запалення в дітей з ЕСО та гострими рецидивами випоту в порожнині середнього вуха, що необхідно враховувати при діагностиці відповідних захворювань [69]. У новому контрольованому проспективному дослідженні не виявлено відмінностей ані в частоті АР, ані в кількості еозинофілів та концентрації IgE у сироватці крові і секреті барабанної порожнини в дітей з ЕСО та без нього. Більше того, назальна провокація не вплинула на функцію ЄТ у групі пацієнтів з АР [70].
Для оцінки ДЄТ може бути використана тубоманометрія (ТММ). У нещодавньому дослідженні Оландта та співавт. за участю 219 пацієнтів показано, що на результати ТММ впливає алергія на пилок та будь-які інші досліджувані критерії [71]. Проспективне перехресне дослідження за участю 118 пацієнтів з алергією на пилових кліщів або здорових людей контрольної групи продемонструвало, що 33,9% пацієнтів з АР і 5,9% осіб контрольної групи мали ДЄТ згідно з результатами EDTQ‑7 і ТММ. Один місяць лікування протиалергійними препаратами, у тому числі інтраназальними кортикостероїдами (ІнКС) та антигістамінними препаратами (АГП), у групі АР призвів до значного поліпшення функції ЄТ [72].
Слух
У деяких дослідженнях вивчали вплив АР на слух [27, 50].
У молодих людей (16-26 років) з двобічним хронічним ЕСО в анамнезі з дитинства та підозрою на алергію спостерігали значне зниження тиску в середньому вусі та погіршення слухового порогу після назальної алергенної провокації [50].
У 300 дітей віком 5-6 років з ЕСО впродовж періоду >3 міс поширеність плоских тимпанограм і слабших порогів слуху була значно вищою в дітей з атопією (принаймні один позитивний результат шкірного прик-тесту – ШПТ) у порівнянні з дітьми без атопії [27]. У ретроспективному дослідженні Калліоглу та співавт. порівнювали успіх хірургічної тимпанопластики при ЕСО в пацієнтів з АР і без нього [73]. Суттєвої різниці в пацієнтів з АР і без нього виявлено не було.
Численні дослідження показали, що система середнього вуха людини здатна до алергійного запального процесу так само, як і приносові пазухи та верхні дихальні шляхи [19, 20, 74, 75].
Херст, Венге, Собол та співавт. надали докази підвищеної експресії Th2-цитокінів і медіаторів еозинофілів й опасистих клітин у випотах у барабанну порожнину [20, 29]. Аналогічно, уміст мієлопероксидази опасистих клітин в ексудаті в барабанній порожнині в дітей із підтвердженою алергією був статистично значно вищим, аніж у дітей без атопії [76]. Нгуєн та співавт. виявили порівнянні профілі Th2-цитокінів і клітин у середньому вусі і носоглотці дітей з атопією [77].
Докази пізньої фази алергійної реакції при EСО
Пізня фаза алергійної реакції характеризується припливом еозинофілів та EКБ, а також IЛ‑4, IЛ‑5 та інших цитокінів [18, 74]. У дослідженнях дітей з атопією та хронічним ЕСО виявляли значно підвищені рівні EКБ у випоті в середньому вусі порівняно з дітьми без атопії; аналогічно, рівні EКБ були вищими в сироватці крові дітей з атопією порівняно з дітьмі без неї [6, 76]. Це свідчить про пряме залучення слизової оболонки середнього вуха як органа-мішені в алергійну запальну реакцію [6, 76]. EКБ погіршує циліарну функцію, а отже, і кліренс ЄT [18]. Відповідно до цього, Passali та співавт. виявили значний зв’язок між рівнями EКБ у випоті в барабанну порожнину та уповільненням мукоциліарного транспорту [6].
Окрім збільшення кількості еозинофілів і Т-лімфоцитів у випоті в барабанній порожнині пацієнтів з атопією, декілька контрольованих досліджень документують значне збільшення кількості клітин, що експресують IЛ‑4 та IЛ‑5 [17, 29, 78]. Виявлення мРНК IЛ‑5 і медіатора еозинофілів (головного основного білка) – у біоптаті слизової оболонки середнього вуха є вагомим доказом того, що середнє вухо бере активну участь у Th2-відповіді [18, 79].
Роль еозинофілів у розвитку ЕСО
Еозинофілія може зберігатися за умови перманентного впливу алергенів, що призводить до постійної дегрануляції опасистих клітин [18, 80].
Хронічний ЕСО у пацієнтів з атопією, як і астма та АР, характеризується алергійним клітинним профілем зі збільшенням рівнів Th2-цитокінів [77]. Тим часом наведені вище переконливі дані вказують на те, що хронічний ЕСО у пацієнтів з атопією може бути місцевою алергійною імунною реакцією [74]. Це також підтверджується спостереженнями на тваринних моделях, які показують, що специфічні для алергії інгібіторні цитокіни можуть запобігати виробленню секрету в порожнині середнього вуха [83].
Роль IgE та інших діагностичних показників при ЕСО
Херст та співавт. виявили специфічні (sIgE) у секреті середнього вуха дітей і дорослих з ЕСО [20]. Дослідження підтвердили кореляцію між рівнями IgE у сироватці крові і випоті в порожнині середнього вуха в разі рецидивного ЕСО [84, 85] та аденоїдах (у разі їх повторних розростань після аденоїдектомії) [84]. Беккер та співавт., які спостерігали кореляцію між рівнями sIgE до аероалергенів у порожнині середнього вуха, носоглотці та сироватці крові, оцінюють, що 20-30% випотів у барабанну порожнину є вторинними по відношенню до алергійних процесів [84]. В іншому дослідженні у 62% випадків наявності випоту в порожнині середнього вуха в пацієнтів з еозинофільним середнім отитом було виявлено один або декілька sIgE (проти 11% у контрольній групі), тоді як відмінностей у рівнях IgE в сироватці між групами виявлено не було [86]. Ба більше, на відміну від результатів 11 досліджень випоту в порожнину середнього вуха у відповідних сироватках не було виявлено sIgE до цвілі, а перебіг ОСЕ був значно тяжчим в IgE-позитивній групі [86].
Відповідно до цих висновків, порівняно з АР, Херст описує хронічний ЕСО як захворювання з «низьким рівнем» IgE, при якому рівні sIgE до аероалергенів у двох третинах випадків становлять нижче 100 мг/л; треба зазначити, що вони не залежать від загального рівня IgE [18]. Таким чином, Херст пояснив негативні результати ШПТ у 80% випадків ЕСО низькими рівнями IgE і з цієї причини в пацієнтів з ЕСО віддає перевагу внутрішньошкірному тестуванню з аероалергенами; за допомогою внутрішньошкірного тестування, замість ШПТ, атопія виявляється у 72-100% пацієнтів з ЕСО [18, 87]. Для підвищення діагностичної достовірності в деяких випадках до обстеження можна додати назальну провокацію [88]. Крім того, Херст та співавт. нещодавно повідомили в дослідженні за участю 106 дорослих та дітей з ЕСО, що внутрішньошкірне тестування з розведенням (ВТР) виявляє на 57% більше випадків алергії в пацієнтів з ЕСО, аніж ШПТ [89].
Таким чином, автори припускають, що ВТР може бути кращим для виявлення алергії в пацієнтів з ЕСО. Результати щодо чутливості виявлення алергії в пацієнтів з ЕСО наразі недоступні.Водночас деякі дослідження показали суперечливі результати, наприклад нижчі рівні IgE в порожнині середнього вуха, ніж у сироватці крові [47, 90].
Роль бактеріального середнього отиту та АР
У деяких дослідженнях розглядали зв’язок між АР і гнійним середнім отитом. У більшості з них виявлено позитивний зв’язок, такий самий, як і з ЕСО, і лише в деяких зв’язок встановити не вдалося [30, 91, 92, 93]. У дослідженнях вивчали на тваринній моделі вплив алергії на ЕСО, а також вплив введення в барабанну порожнину ліпополісахариду (ЛПС) на Th1- і Th2-відповідь слизової оболонки середнього вуха [94, 95]. ЛПС є мембранним компонентом грамнегативних бактерій і фактором вірулентності, який може спричинювати запальну реакцію в результаті вивільнення численних прозапальних цитокінів [95].
Терапія
Терапія ЕСО без супутніх алергійних захворювань добре відома. У низці випадків без ускладнюючих факторів можна застосовувати тактику спостереження та очікування через самообмежувальний характер захворювання. Якщо симптоми зберігаються, доцільно призначити ІнКС, а у рефрактерних випадках – встановити трубку для вентиляції середнього вуха [21]. Це особливо актуально для розвитку мовлення у дітей з ЕСО та порушенням слуху [24].
Промивання носа сольовим розчином та інгаляційна терапія також показали позитивний результат за наявності клінічних симптомів ЕСО [98, 99].
Низка вчених вивчала вплив протиалергійного лікування на ЕСО на основі вищезазначених досліджень. Незважаючи на встановлений зв’язок між АР і ЕСО, у більшості досліджень антигістамінна терапія не була ефективна щодо усунення випоту в барабанну порожнину при ЕСО [74, 100].
Систематичний Кокрейнівський огляд дійшов висновку, що АГП і деконгестанти не мають статистичної чи клінічної користі при ЕСО, ні окремо, ні в комбінації, але зумовлюють побічні ефекти (в 11% випадків) і тому не рекомендовані до застосування [101]. Якщо припустити, що ЕСО є алергійною реакцією пізньої фази, відсутність ефективності цих препаратів не дивує [74]. Міжнародна федерація оториноларингологічних товариств у 2017 р. опублікувала міжнародний консенсус, в якому чітко сформульована рекомендація полягала у не використанні системних КС, антибіотиків, деконгестантів або АГП для лікування СЕО через побічні ефекти, питання вартості та відсутність переконливих доказів довгострокової ефективності [102].
Хоча ІнКС є золотим стандартом лікування АР, їх використання в лікуванні хронічного ЕСО є суперечливим. Деякі дослідження задокументували ефективність використання ІнКС у дітей [19, 103, 104]; однак у Кокрейнівському огляді було зроблено висновок, що місцеві та пероральні КС не мають користі для короткострокового або довгострокового лікування ЕСО в дітей [105]. В іншому метааналізі було доведено, що антибіотики виявляють обмежений вплив на рецидивний ЕСО та забезпечують короткострокове усунення останнього, але не мають довгострокового ефекту [106].
Антагоніст лейкотрієнових рецепторів монтелукаст досі досліджували лише в декількох дослідженнях, які показали різні ефекти. У двох дослідженнях спостерігали ефективність у дітей з ЕСО [16, 107], хоча різниця в порівнянні з групою плацебо була статистично значущою лише в одному дослідженні [107]. В іншому, аналогічним чином спланованому, дослідженні за участю дітей не було виявлено переваги в активній групі (монтелукасту) в порівнянні з плацебо [108].
В одному дослідженні вивчали та документували успіх алерген-специфічної імунотерапії (АСІТ) в лікування ЕСО у 85% пацієнтів [87]. У цьому дослідженні 89 пацієнтів з ЕСО (52 дитини <15 років, 37 дорослих), які потребували міринготомії та вентиляції ЄТ або хронічного дренажу з перфораційного отвору, АСІТ з алергенами пилових кліщів, пилку або цвілі (у сенсибілізованих пацієнтів за результатами тестування) забезпечила повне розсмоктування випоту або дренажу у 85% зі 127 випадків. В огляді Херста та співавт. за 2020 рік 72% дітей з ЕСО мали атопію, а АСІТ повністю вилікувала патологію вуха в дітей, і всі вони, діти <15 років і більшість дорослих із групи лікування, одужали впродовж 4 міс і залишалися здоровими протягом 8 років спостереження [109]. Незважаючи на багатообіцяючі результати, подальша оцінка ефективності АСІТ при ДЄТ залишається пріоритетом для майбутніх досліджень, який не можна ігнорувати під час розробки їх дизайну.
В Американській клінічній практичній настанові щодо хронічного ЕСО не рекомендовані АГП, деконгестанти та ІКС через їхню неефективність, але зазначено, що в підгрупі дітей з алергією «із поєднанням ЕСО та АР, IКС можуть бути корисними, оскільки спрямовані на запальний компонент ЕСО, який може бути фактором, що сприяє розвитку захворювання» [110].
Насамкінець необхідно враховувати сучасні нешкідливі стратегії протиалергійного лікування, беручи до уваги доведений або ймовірний зв’язок між ДЄТ та алергійним запаленням, зважаючи на обмежений обсяг наявних знань. З алергійним запаленням чи без нього, необхідно дотримуватися чинних рекомендацій та вказівок щодо лікування ЕСО, а палітра хірургічного лікування ЕСО, особливо в дітей, дає надійні результати [102, 111]. Додаткові та цілеспрямовані протизапальні підходи, імовірно, будуть корисними, ураховуючи численні докази їхньої ефективності щодо інших органів, але потребують постійної систематичної оцінки.
Висновки
Зрештою, не всі випадки ЕСО є результатом алергії. Наразі невідомо, чому в деяких випадках алергії органом-мішенню стає слизова оболонка середнього вуха, тоді як в інших – уражаються легені або шкіра [18]. Оскільки алергія є фактором ризику розвитку ЕСО (і з рівнем сенсибілізації приблизно 30% у найбільш схильному віці від 3 до 6 років), було запропоновано розширити базовий діагноз шляхом алергологічного уточнення, особливо за тривалого перебігу ЕСО. Промивання носа сольовими розчинами, а також протиалергійні терапевтичні заходи, зокрема використання ІнКС та АСІТ відповідно до рекомендацій щодо лікування АР, можуть поліпшити ефективність терапії в разі позитивних результатів тестування.
У дорослих ЕСО з еозинофільною астмою або ХРС із назальними поліпами, який може бути незалежним від гіперчутливості I типу, усе ще вивчають питання щодо його походження та терапевтичних стратегій, у тому числі біологічну терапію в разі супутньої патології [114].
Сучасні нехірургічні методи лікування ЕСО в дітей з алергією охоплюють АГП, деконгестанти та ІнКС; однак, незважаючи на хорошу переносимість і безпеку, загалом вони демонструють обмежену та непостійну ефективність. Є припущення, що в дорослих для лікування хронічного і гострого ЕСО, незалежно від супутньої алергії, застосовують ще ширший спектр фармакологічного лікування. Однак АСІТ показала багатообіцяючі результати в лікуванні ЕСО в пацієнтів з алергією.
З огляду на обмежену кількість опублікованих доказів, цей позиційний документ ґрунтується на експертному консенсусі: дітям з імовірним алергійним захворюванням дихальних шляхів та хронічним ЕСО перед розглядом хірургічного втручання, за умови, що воно не є ургентним, рекомендується призначити ІнКС. Діагностика алергії може бути складнішою при фенотипі, що характеризується лише ЕСО; таким чином, критично важливими є точне тестування та проведення різноманітних методів. Відповідно до чинних європейських і національних рекомендацій, у разі значущої аероалергії та ДЄТ необхідно розглядати AСIT [115]. Подальші наукові пошуки, результати реальної клінічної практики та рандомізовані контрольовані дослідження є необхідними для розробки ефективніших терапевтичних стратегій та поліпшення результатів лікування пацієнтів. Усунення цих прогалин у знаннях має вирішальне значення для оптимізації лікування ЕСО в контексті алергійних захворювань.
Реферативний огляд статті L. Klimek, H.A. Brough, S. Arasi et al. Otitis Media With Effusion (OME) and Eustachian Tube Dysfunction: The Role of Allergy and Immunity – An EAACI Position Paper, Allergy, 2025; 0:1-13.
Переклад Дарини Павленко
Повну версію дивіться: https://onlinelibrary.wiley.com/doi/10.1111/all.16554
Довідка ЗУ
В арсеналі українських фахівців з’явилася нова система для промивання носа під назвою «ДОЛФІН» від компанії «Зентіва». ДОЛФІН (система для промивання носа) – це природний метод очищення і зняття закладеності носа, яка зазвичай супроводжує запалення слизової оболонки носа, носових пазух, у тому числі алергійне запалення. Система розроблена спеціально для очистки слизової оболонки носа і дає користувачеві можливість контролювати тиск і швидкість потоку вмісту розчину. Завдяки цьому пристрій адаптується до потреб і особливостей кожного користувача.
Система «ДОЛФІН»: показання до застосування дорослим і дітям віком від 4 років:
- Для природного і безпечного полегшення носового дихання при застуді та грипі, як доповнення до основного методу лікування.
- При симптомах риносинуситу, у тому числі симптомах алергійного риносинуситу, як доповнення до основного методу лікування.
- Для проактивного зменшення симптомів респіраторної алергії, наприклад на пил, пару, шерсть тварин, траву, пилок, дим та інші.
- Для щоденної гігієни порожнини носа тощо.
Переваги застосування системи для промивання носу «ДОЛФІН»: не містить паливних газів і консервантів; не містить барвників; не тестовано на тваринах; забезпечує оптимальний тиск під час процедури промивання; не зумовлює звикання або зміни слизової оболонки носа; забезпечує комфортну процедуру промивання завдяки ізотонічному розчину; сертифікований і контрольований процес виробництва; спеціальний захисний ковпачок на насадці приладу.
Тематичний номер «Пульмонологія. Алергологія. Риноларингологія» №2 (70), 2025 р.