5 листопада, 2025
Вплив лікування алергійного риніту на контроль бронхіальної астми: про що говорять метааналізи?
19-20 вересня 2025 року відбувся Міжнародний міждисциплінарний конгрес «Життя без алергії: інноваційні підходи до специфічної діагностики та терапії алергійних захворювань». Захід об’єднав провідних українських і зарубіжних експертів у галузі алергології, імунології, пульмонології, отоларингології та суміжних спеціальностей. Упродовж двох днів учасники обговорювали проблеми діагностики та лікування алергійних захворювань (АЗ), нові терапевтичні стратегії, а також результати останніх досліджень і метааналізів, що визначають клінічну практику сьогодення.
 Особливу увагу було приділено взаємозв’язку алергійного риніту (АР) і бронхіальної астми (БА) – двох станів, які розглядають у контексті «єдиних дихальних шляхів». Незважаючи на те що зв’язок між АР і БА підтверджено численними дослідженнями, у реальній клінічній практиці у хворих на АР астма часто тривало залишається недіагностованою, і навпаки. Це призводить до недостатнього контролю симптомів, підвищення ризику загострень і суттєвого зниження якості життя пацієнтів. Саме питанням впливу лікування АР на контроль БА була присвячена доповідь відповідального секретаря Асоціації алергологів України, професора, доктора медичних наук Артемія Богомолова.
Особливу увагу було приділено взаємозв’язку алергійного риніту (АР) і бронхіальної астми (БА) – двох станів, які розглядають у контексті «єдиних дихальних шляхів». Незважаючи на те що зв’язок між АР і БА підтверджено численними дослідженнями, у реальній клінічній практиці у хворих на АР астма часто тривало залишається недіагностованою, і навпаки. Це призводить до недостатнього контролю симптомів, підвищення ризику загострень і суттєвого зниження якості життя пацієнтів. Саме питанням впливу лікування АР на контроль БА була присвячена доповідь відповідального секретаря Асоціації алергологів України, професора, доктора медичних наук Артемія Богомолова.
Епідеміологія і патогенез АЗ
За даними ВООЗ, АЗ за поширеністю посідають 4-те місце у світі. Кількість людей з алергією кожні 10 років подвоюється, і якщо така тенденція збережеться, то до 2050 року понад половини світової популяції матиме АЗ (Tanno et al., 2020). Найпоширенішими АЗ, безумовно, є респіраторні алергії, зокрема АР і еозинофільний фенотип БА, раніше відомий як атопічна БА.
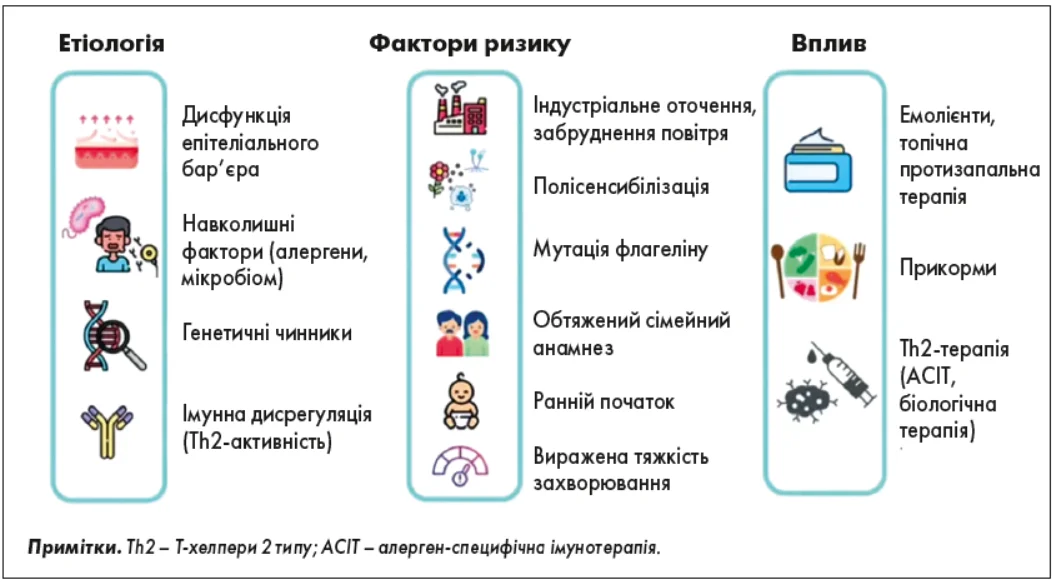
Прийнято вважати, що така широка поширеність АЗ зумовлена генетичною схильністю. Однак насправді розвиток АЗ є результатом складної взаємодії дисфункції епітеліального бар’єра, що спостерігається у пацієнтів з атопічним дерматитом, генетичних чинників, імунної дисрегуляції та впливу довкілля (рис. 1).
Рис. 1. Етіологічні чинники та фактори ризику, пов’язані з розвитком атопічного маршу, та профілактичні втручання для впливу на його перебіг (адаптовано з de Las Vecillas L. та співавт., 2024)
Таким чином, АЗ мають багатофакторну природу, а усвідомлення цих взаємозв’язків допомагає не лише краще зрозуміти патогенез, але й окреслити шляхи для профілактики і терапевтичного впливу, що є ключовим у сучасній концепції персоналізованого підходу до ведення пацієнтів.
Сучасні уявлення про «атопічний марш»
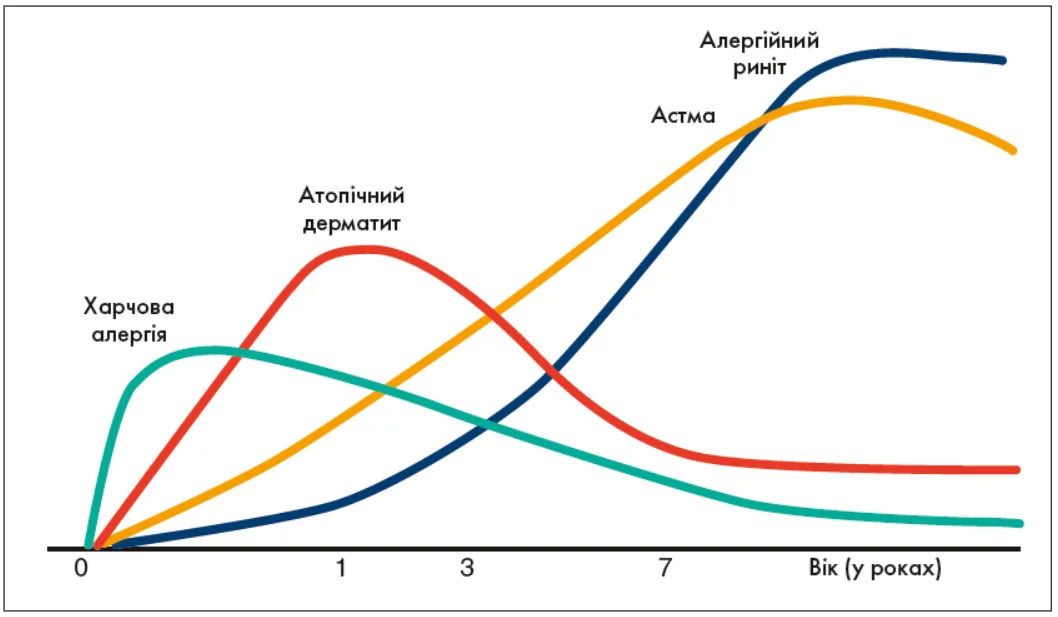
Для розуміння патогенезу АЗ важливо переглянути класичні уявлення про атопічний марш, який передбачає послідовний розвиток харчової алергії, атопічного дерматиту (АД), БА і АР (рис. 2).
Рис. 2. Класичний варіант атопічного маршу (адаптовано з Belgrave та співавт., 2014)
Проте нові епідеміологічні дані свідчать, що такий класичний сценарій спостерігають лише приблизно в 7% дітей (Belgrave et al., 2014). Сьогодні виділяють щонайменше три основні варіанти перебігу атопічного маршу:
1. Харчова гіперчутливість, АД, АР, БА (класичний).
Зазвичай починається з АД. Ушкоджений шкірний бар’єр виступає вхідними воротами для алергенів, що запускає активацію Th2-імунної відповіді. Надалі розвивається сенсибілізація з формуванням харчової алергії, АР і БА. Утім у сучасних умовах АД не завжди пов’язаний із сенсибілізацією та подальшим розвитком астми, що пояснюється різними ендотипами і фенотипами захворювання.
2. АД, харчова алергія та еозинофільний езофагіт.
Існують чіткі наукові докази взаємозв’язку АД, харчової сенсибілізації та харчової алергії. Результати нових епідеміологічних досліджень підтверджують, що еозинофільний езофагіт також є частиною атопічного маршу. Симптоми захворювання погіршуються під впливом аероалергенів, до того ж такі пацієнти мають підвищений ризик розвитку інших АЗ (Spergel et al., 2023).
3. АД, БА, АР.
Доведено, що АД суттєво підвищує ризик розвитку АР і БА. Однак цей варіант характеризується одночасним розвитком респіраторної і шкірної алергії, а не трансформацією АД у БА чи АР.
Таким чином, у двох із трьох варіантів атопічного маршу має місце поєднання АР і БА, що ще раз підкреслює їх тісний патогенетичний зв’язок і важливість раннього виявлення і контролю обох станів.
АР та коморбідні стани
АР середнього і тяжкого ступеня значуще впливає на якість життя пацієнтів, виходячи далеко за межі локальних симптомів у носовій порожнині. Він погіршує самопочуття, знижує працездатність і створює суттєвий соціально-економічний тягар. До того ж АР тісно асоціюється з низкою коморбідних станів, що додатково ускладнюють перебіг хвороби. Поширеність основних із них наведена в таблиці 1.
|
Таблиця 1. Поширеність коморбідних станів у пацієнтів з АР порівняно з особами без нього (Schmitt et al., 2016) |
||||||
|
Поширеність |
БА, % |
АД, % |
Гіперкінетичні розлади (у віці <18 років), % |
Депресія, % |
Повторні епізоди депресії, % |
Тривожний розлад, % |
|
У пацієнтів з АР |
30,6 |
19,7 |
10,3 |
13 |
4 |
10,2 |
|
У людей без АР |
4 |
5 |
6,7 |
9,8 |
2,9 |
6,1 |
Особливе занепокоєння викликає тісний зв’язок АР із БА. Така комбінація суттєво впливає на клінічний перебіг захворювання: пацієнти з БА і АР середньотяжкого/тяжкого ступеня належать до групи підвищеного ризику. Для них характерні (Han, 2012; Byeon, 2019):
- частіші звернення до відділень невідкладної допомоги;
- відсутність належного контролю БА;
- уповільнене відновлення функції легень.
Більше того, приблизно у чверті випадків саме АР стає провідним фактором розвитку синуситу, а в дітей молодшого віку він майже вдвічі підвищує ризик середнього отиту.
Вплив АР виходить за межі респіраторної системи. Пацієнти з цим діагнозом часто стикаються з головним болем, гастроезофагеальною рефлюксною хворобою, порушеннями сну та когнітивних функцій. Усе це неминуче позначається на повсякденній активності та якості життя.
Окремо варто зазначити психологічний тягар: підлітки з тяжким перебігом АР значно частіше демонструють емоційну нестабільність, схильність до тривоги й депресії, а також меншу стійкість до стресових ситуацій, вищу імпульсивність і частіші зміни настрою.
Не менш показовим є і вплив АР на навчання: у студентів, які мали алергійні симптоми під час іспитів, ризик отримати нижчі результати був на 40% вищим порівняно з їх однолітками без алергії (Walker et al., 2007).
Таким чином, АР – це не лише проблема закладеності носа або чхання, а комплексне захворювання, що впливає на фізичне, психологічне і соціальне благополуччя людини.
Концепція єдиних дихальних шляхів
БА і АР розглядають сьогодні як два споріднені захворювання, поєднані дихальними шляхами. Це підтверджують їхні спільні анатомо-фізіологічні особливості – від подібної гістології та функціональних зв’язків між верхніми і нижніми дихальними шляхами до участі в запальному процесі тих самих клітин (опасистих клітин, еозинофілів, Th2-лімфоцитів, CD34+-стовбурових клітин) (Mehta, 2014).
АР і БА зумовлені однаковими механізмами виникнення – сенсибілізацією до подібних аероалергенів, назобронхіальним рефлексом, гіперреактивністю бронхів і запальними реакціями зі схожим профілем медіаторів (IgE, цитокіни, гістамін, лейкотрієни) (Kim et al., 2008). Такі патогенетичні механізми пояснюють високу частоту поєднання АР і БА у клінічній практиці.
Не менш показовим є і те, що терапія в багатьох випадках також базується на спільних підходах: анти-IgE-препарати, інгаляційні та інтраназальні кортикостероїди, антигістамінні та антилейкотрієнові засоби (Vujnovic and Domuz, 2018; Rahman et al., 2017). Це дає підстави говорити про уніфіковану хворобу дихальних шляхів, коли контроль АР позитивно впливає на перебіг БА, і навпаки.
Зважаючи на спільність патогенезу, усі провідні міжнародні настанови підтримують концепцію уніфікованого підходу до лікування захворювань дихальних шляхів. Так, остання версія GINA (Global Initiative for Asthma – Глобальна стратегія лікування та профілактики бронхіальної астми) наголошує: супутні стани, серед яких АР, здатні значно погіршувати симптоми в пацієнтів із БА, ускладнювати контроль захворювання і знижувати якість життя (GINA, 2024). Терапія АР є невід’ємною частиною курсу лікування БА, адже без цього неможливо досягти повного контролю симптомів (GINA, 2024).
Такі самі рекомендації надає й АRIA (Allergic Rhinitis and its Impact on Asthma – Алергійний риніт та його вплив на астму), підкреслюючи необхідність комбінованого підходу – лікування як БА, так і АР, а також наполягає, що контроль БА неможливий без одночасного лікування АР (Bousquet et al., 2020; Bourdin et al., 2009).
Така єдність позицій провідних експертних груп свідчить: у сучасній медицині немає місця розгляду БА і АР окремо. Вони є частиною єдиної патології дихальних шляхів, і лише інтегрований підхід дає можливість досягти реального контролю захворювання і поліпшення якості життя пацієнтів.
Вплив лікування АР на контроль БА
Узгодженість позицій GINA і ARIA має не лише теоретичне, а й практичне підтвердження. Останні систематичні огляди й метааналізи демонструють, що ці рекомендації ґрунтуються на переконливих доказах: ефективне лікування АР дійсно поліпшує перебіг БА. Так, метою нещодавно опублікованого систематичного огляду Tameeris та співавт. було оцінити ефективність традиційних препаратів проти АР та з’ясувати, як їх застосування впливає на перебіг БА. Для цього автори провели систематичний пошук у базах Embase, Medline та Cochrane, включивши до аналізу лише рандомізовані контрольовані дослідження, опубліковані до жовтня 2024 року. Загалом було відібрано 32 дослідження.
До аналізу увійшли дані пацієнтів, які мали поєднаний перебіг астми й АР. Основними критеріями оцінки ефективності були як об’єктивні (функція легень, гіперреактивність бронхів), так і суб’єктивні (контроль симптомів астми, якість життя) показники.
Ключовим висновком стало те, що ефективне лікування АР достовірно покращує контроль БА. Це відбувається завдяки кільком механізмам:
- зменшенню системного запалення за рахунок зниження кількості медіаторів алергії;
- відновленню носового дихання, тобто нормальної вентиляції, зволоження та очищення вдихуваного повітря;
- зменшенню постназального затікання та подразнення дихальних шляхів, що спричиняє кашель;
- зменшенню впливу алергенних тригерів.
Отримані результати ще раз підтвердили концепцію «єдиних дихальних шляхів»: успішне лікування АР позитивно відображається на перебігу БА та може розглядатися як частина стратегії комплексного контролю астми (Tameeris et al., 2025).
Підхід до менеджменту АР
Незважаючи на доступність сучасних методів лікування, контроль АР залишається недостатнім у значної частини пацієнтів. Виділяють три основні групи чинників, які можуть це зумовити.
1. Фактори, асоційовані з пацієнтом.
Це неправильна техніка застосування препаратів, низька прихильність до лікування, а також недостатня обізнаність пацієнтів щодо власного захворювання. Саме тому освітні заходи мають ключове значення у підвищенні ефективності терапії.
2. Фактори, асоційовані з лікуванням.
Побічні ефекти через прийом медикаментів та ситуації, коли терапія виявляється неадекватною – наприклад, призначається у недостатніх дозах або без урахування супутньої патології.
3. Фактори, асоційовані з коморбідністю.
АР рідко існує ізольовано. Наявність хронічного риносинуситу, АД, харчової алергії, порушень сну чи БА ускладнює досягнення контролю симптомів і потребує комплексного підходу до лікування.
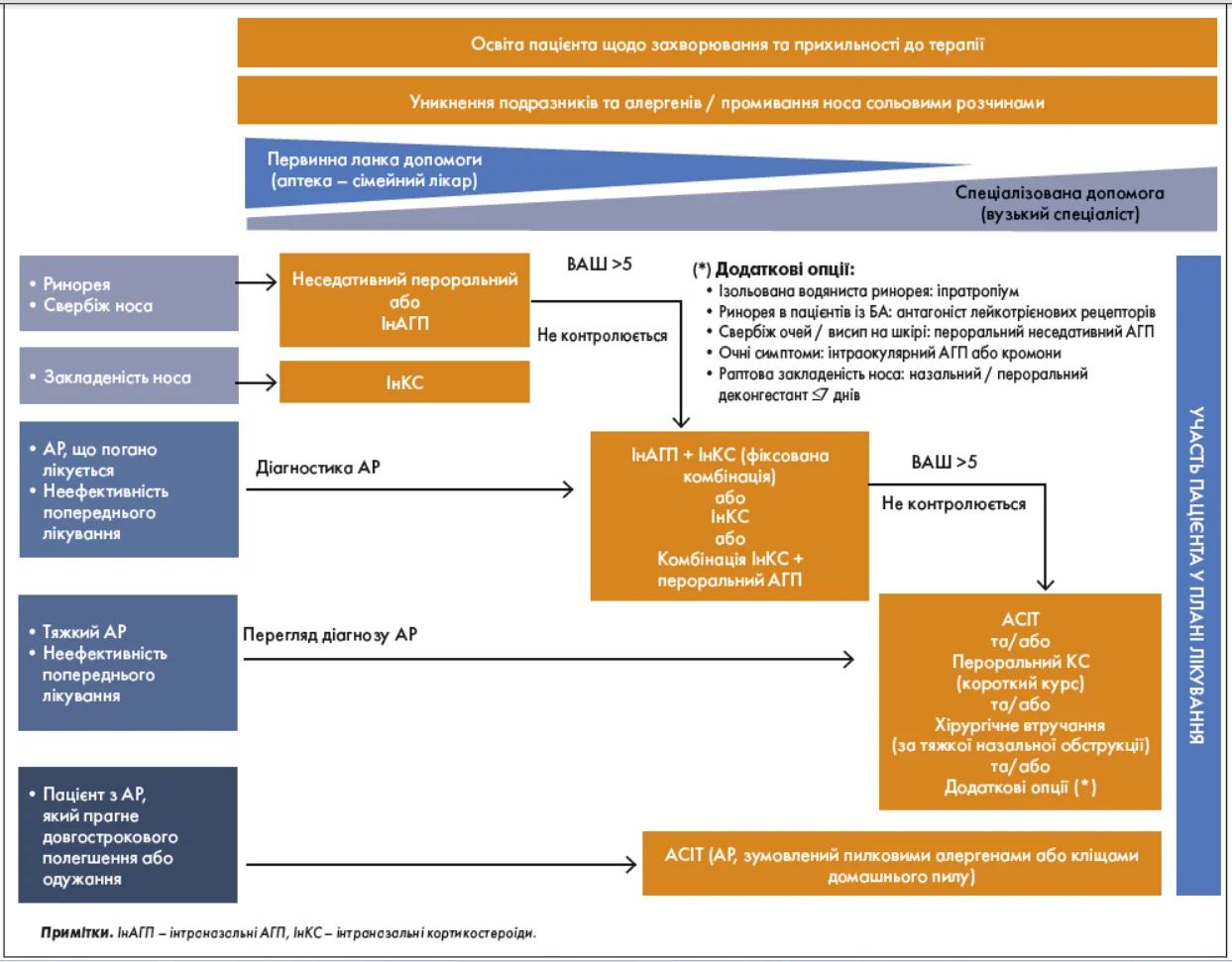
Згідно із сучасними європейськими та міжнародними настановами, наведеними на рисунку 3, першою лінією терапії АР є антигістамінні препарати (АГП) – переважно у формі пероральних неседативних засобів.
Рис. 3. Алгоритм лікування АР (адаптовано з Hellings та співавт., 2020)
Серед сучасних засобів цього класу особливу увагу привертає біластин (Ніксар®) завдяки поєднанню високої клінічної ефективності та відмінного профілю безпеки.
Біластин швидко усуває основні симптоми АР – закладеність носа, ринорею, чхання, свербіж. Полегшення відчувається вже через годину після прийому, а тривалість дії сягає 24-26 год (Horak et al., 2010). Це дає можливість застосовувати препарат лише 1 раз на добу, що підвищує прихильність пацієнтів до терапії.
На відміну від інших АГП біластин не проникає крізь гематоенцефалічний бар’єр, тому практично не спричиняє сонливості й не впливає на когнітивні та психомоторні функції (Hossenbaccus et al., 2020). Це робить його безпечним для учнів, студентів, офісних працівників та водіїв, тобто для тих груп населення, яким особливо потрібна висока концентрація уваги.
Ще однією важливою перевагою біластину є відсутність клінічно значущих лікарських взаємодій, тому його можна безпечно призначати пацієнтам, які отримують супутню терапію, зокрема в разі наявності коморбідних станів, що є типовим для пацієнтів з АР і БА.
У клінічних дослідженнях у пацієнтів з АР біластин продемонстрував ефективність, зіставну з такою цетиризину і дезлоратадину або вищу, особливо щодо контролю свербежу та чхання (Ciprandi та et al., 2017; Bachert et al., 2010). Водночас частота побічних ефектів була на рівні плацебо (Kuna et al., 2009).
Крім класичних таблеток по 20 мг Ніксар® доступний і у формі таблеток, які диспергуються в ротовій порожнині, що є зручним для дітей віком від 6 до 11 років із масою тіла не менше 20 кг і пацієнтів, яким важко ковтати (Jáuregui et al., 2009). Вона розчиняється у слині або невеликій кількості води приблизно за 30 с, що робить її зручною для маленьких дітей і дорослих із дисфагією. Додатковою перевагою такої форми випуску є приємний виноградний смак і відсутність барвників і консервантів.
Таким чином, Ніксар® посідає провідне місце в терапії АР, поєднуючи швидкість дії, тривалість ефекту і відмінний профіль безпеки. Він ідеально вписується в сучасну концепцію уніфікованого менеджменту захворювань дихальних шляхів, де лікування АР розглядають як ключ до кращого контролю БА.
Висновки
АР і БА тісно пов’язані в межах концепції «єдиних дихальних шляхів». АР не лише погіршує якість життя пацієнтів, а й суттєво ускладнює перебіг БА, підвищує ризик загострень і знижує ефективність контролю симптомів. Усі провідні міжнародні настанови (GINA, ARIA) одностайні: контроль БА неможливий без адекватного лікування АР.
Метааналізи підтверджують, що терапія АР зменшує системне запалення, відновлює носове дихання, зменшує постназальне подразнення й обмежує дію алергенних тригерів, що безпосередньо поліпшує контроль БА.
У сучасному менеджменті АР важливу роль відіграють АГП ІІ покоління. Серед них біластин (Ніксар®) вирізняється швидкістю і тривалістю дії – до 26 год, відсутністю седативного ефекту, безпекою застосування в дітей, а також відсутністю клінічно значущих лікарських взаємодій. Це робить його оптимальним вибором у пацієнтів із поєднаним перебігом АР і БА, не лише забезпечуючи контроль симптомів риніту, а й сприяючи поліпшенню контролю БА.
Література
- Tanno L.K., Chalmers R., Jacob R. et al. Allergy as a global public health problem: World Allergy Organization White Book on Allergy update. WAO J. 2020.
- de Las Vecillas L. et al. Etiologic factors and preventive interventions in allergic march. J Allergy Clin Immunol. 2024.
- Belgrave D. et al. Atopic march: epidemiological evidence. J Allergy Clin Immunol. 2014;134(1):46-55.
- Spergel J.M. et al. The evolving concept of the atopic march and its clinical relevance. J Allergy Clin Immunol Pract. 2023.
- Schmitt J., Schmitt N.M., Kirch W., Meurer M. Comorbidity of atopic eczema in children: a systematic review and meta-analysis. Allergy. 2016;71(6):850-858.
- Han D.H. Allergic Diseases – Highlights in the Clinic, Mechanisms and Treatment. Clin Immunol Allergy Clin N Am. 2012;239-54.
- Byeon H. Allergic rhinitis and risk of otitis media: a nationwide cohort study. Sci Rep. 2019;9:1610.
- Walker S., Khan-Wasti S., Fletcher M. et al. Seasonal allergic rhinitis is associated with a detrimental effect on examination performance in United Kingdom teenagers. J Allergy Clin Immunol. 2007;120:381-387.
- Mehta P. The unified airway concept: asthma and allergic rhinitis. J Assoc Physicians India. 2014;23-26.
- Kim H. et al. The link between asthma and allergic rhinitis. Can Respir J. 2008;15(2):91-98.
- Vujnovic S., Domuz A. Allergic rhinitis and asthma: united airway disease. In: IntechOpen. 2018.
- Rahman M.A. et al. Association of asthma and allergic rhinitis. Mymensingh Med J. 2017;26(1):216-221.
- GINA. Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention. 2024 update.
- Bousquet J. et al. Allergic Rhinitis and its Impact on Asthma (ARIA) guidelines – 2020 revision. Allergy. 2020;75(10):2492-2507.
- Bourdin A. et al. Impact of allergic rhinitis on asthma control: a review. Clin Exp Allergy. 2009;39(5):734-746.
- Tameeris E. et al. Impact of allergic rhinitis treatment on asthma outcomes: a systematic review and meta-analysis. Allergy. 2025.
- Hellings P.W. et al. EUFOREA algorithm for allergic rhinitis treatment. Rhinology. 2020;58(6):618-622.
- Horak F. et al. Efficacy and safety of bilastine in allergic rhinitis. Curr Med Res Opin. 2010;26(4):907-915.
- Kuna P. et al. Bilastine in the treatment of allergic rhinitis: placebo-controlled studies. J Allergy Clin Immunol. 2009;124(3): S150.
- Hossenbaccus L. et al. Safety of second-generation antihistamines. Allergy Asthma Clin Immunol. 2020;16:60.
- Ciprandi G. et al. Bilastine for allergic rhinitis and urticaria: an update. Expert Opin Pharmacother. 2017;18(15):1621-1628.
- Bachert C. et al. Bilastine compared with cetirizine and desloratadine in allergic rhinitis. Allergy. 2010;65(4):516-522.
- Jáuregui I. et al. Bilastine in pediatric patients: efficacy and safety of oral dispersible tablets. J Investig Allergol Clin Immunol. 2009;19(6):482-489.
- Novak Z., et al. Safety and tolerability of bilastine 10 mg administered for 12 weeks in children with allergic diseases. Pediatr Allergy Immunol. 2016;27:493-498.
- Vozmediano V., et al. Model informed pediatric development applied to bilastine: ontogenic PK study design. Pharm Res. 2017;34:2720-2734.
Підготувала Ганна Кирпач
Тематичний номер «Пульмонологія. Алергологія. Риноларингологія» №3-4 (71-72), 2025 р.



 Богомолов А.Є.
Богомолов А.Є.