15 серпня, 2025
Алергічні прояви за умов посттравматичного стресового розладу в дітей
 З початку 1960-х рр. спостерігається глобальне зростання поширеності алергічних захворювань. Зазвичай із ростом алергічних патологій пов’язують зміну умов проживання, проте все частіше у їхньому виникненні та загостренні розглядають роль стресового чинника. Алергічні захворювання можуть мати двонаправлений причинно-наслідковий зв’язок із психологічними порушеннями: алергія призводить до психологічного стресу включно з такими компонентами, як занепокоєння і депресія. Зі свого боку, психологічний стрес впливає на алергічні прояви, посилюючи запалення, змінюючи прихильність до терапії та провокуючи загострення стану. Попередні дослідження виявили підвищену поширеність бронхіальної астми, алергічного риніту та атопічного дерматиту в пацієнтів із посттравматичним стресовим розладом (ПТСР) порівняно з контрольною групою. На думку науковців, ці результати підтверджують наявність імунного дисбалансу, пов’язаного із ПТСР.
З початку 1960-х рр. спостерігається глобальне зростання поширеності алергічних захворювань. Зазвичай із ростом алергічних патологій пов’язують зміну умов проживання, проте все частіше у їхньому виникненні та загостренні розглядають роль стресового чинника. Алергічні захворювання можуть мати двонаправлений причинно-наслідковий зв’язок із психологічними порушеннями: алергія призводить до психологічного стресу включно з такими компонентами, як занепокоєння і депресія. Зі свого боку, психологічний стрес впливає на алергічні прояви, посилюючи запалення, змінюючи прихильність до терапії та провокуючи загострення стану. Попередні дослідження виявили підвищену поширеність бронхіальної астми, алергічного риніту та атопічного дерматиту в пацієнтів із посттравматичним стресовим розладом (ПТСР) порівняно з контрольною групою. На думку науковців, ці результати підтверджують наявність імунного дисбалансу, пов’язаного із ПТСР.
Фізіологічний стрес – це відповідь на будь-яку загрозу для організму. Щоб впоратися із різними впливами, людина використовує два типи реакцій: активний, або боротьбу, і пасивний, або втечу від труднощів чи готовність їх тривало переживати. ПТСР – це специфічна клінічна форма порушень психонейроендокринних та імунних процесів, яка розвивається у відповідь на травматичний стрес. Він належить до групи розладів, пов’язаних із порушенням адаптації та реакції. Важливо, що у дітей ПТСР часто проявляється інакше, ніж у дорослих, і потребує особливої уваги клініциста. Незважаючи на первинне ураження нервової системи, а саме психіки, ПТСР має низку соматичних проявів.
Серед військовослужбовців після перебування у зоні бойових дій ПТСР трапляється у 20% випадків. Серед цивільного населення, яке постраждало від бойових дій або катастроф, – до 40%. У 1,7 раза частіше діагностують патологію у дітей. Для встановлення діагнозу ПТСР у клінічній практиці використовують «Діагностичне та статистичне керівництво із психічних розладів» (DSM-V), ухвалене у 2013 р. Збройні конфлікти є джерелом глибокої психологічної травми у дітей та підлітків. Основні види травматичних подій:
- тип І: раптові стресові події (вибух, напад, смерть людей, особливо близьких);
- тип ІІ: тривалий стрес (втрата дому, переміщення, відсутність батьків).
Дослідження психологічного стану дітей в Україні
Згідно з експертною оцінкою стану ментального здоров’я через анкетування, відповіді дітей зі східних регіонів України та півдня, які зазнають найбільш вираженого впливу внаслідок воєнних дій, не відрізняються від результатів, отриманнях завдяки опитуванню дітей з інших регіонів. Близько 44% дітей в Україні мають ознаки потенційного ПТСР (опитування UNICEF 2023). За даними аналізу, симптоми ПТСР у дітей мають такі прояви:
- повторні переживання: яскраві спогади, жахи, тілесні відчуття (нудота, біль), почуття провини, постійні запитання «чому?»;
- емоційне заціпеніння і уникнення: втеча від спогадів, гри, розмов, ізоляція, відмова від улюблених занять;
- гіперзбудження: дратівливість, спалахи гніву, проблеми зі сном, увагою, епізоди задишки, шкірного свербежу.
Згідно з результатами опитування, майже третина дітей (28%) відповіла, що нагадування про певні події з минулого спричиняє сильні відчуття в тілі, наприклад, прискорене серцебиття, головний біль, біль у животі. Різноманітність проявів ПТСР можна пояснити залученням декількох регуляторних функцій організму:
- нейрогенних (лімбічна, епіфізарна, вегетативна);
- ендокринних (гіпоталамо-гіпофізарна, симпатоадреналова);
- імунних (клітинно-цитокінова, шаперонова, антитілозалежна).
ПТСР і функціонування імунної системи щільно взаємопов’язані. На тлі ПТСР виникають такі особливості функціонування імунної системи і перебігу запальних процесів:
- активація латентних вірусів, бактерій;
- активація та прояви алергічних захворювань;
- активація і прояви автоімунних захворювань;
- зниження імунної відповіді під час вакцинації;
- сповільнення загоєння ран;
- тяжчий перебіг інфекційних захворювань;
- підвищення ризику маніфестації серцево-судинних захворювань, цукрового діабету 2-го типу, психічних розладів та деяких видів раку;
- вплив на загальну захворюваність і летальність.
Клітинні та гуморальні порушення імунної системи на фоні ПТСР
Зв’язок між імунними порушеннями та ПТСР сильнішає із зростанням тривалості впливу стресового фактора. Виділяють такі імунопатологічні синдроми, які розвиваються на тлі ПТСР:
- синдром активованих інфекцій;
- імунозапальний;
- імунокомплексний;
- гіпокомплементарний;
- аутоімунний;
- реагіновий;
- еозинофільний;
- кріоглобулінемічний;
- антифосфоліпідний;
- імунопроліферативний;
- неопластичний.
Знаючи про ці порушення імунної системи у пацієнтів із ПТСР, можна попередити їхній розвиток і загострення перебігу. Згідно із результатами наукових досліджень, травматичні життєві події негативно впливають на шкіру. Наприклад, викликають неприємні шкірні відчуття (печіння, свербіж), сенсорні симптоми (гіпоестезія) і біль через значні зміни в гіпоталамо-гіпофізарній і симпатоадреналовій осях (Ryklief Z. et al., 2022). Статистика проявів реагінового та еозинофільного синдромів у пацієнтів із ПТСР:
- чхання – 62,0%;
- синдром свербежу – 54,0%;
- прояви кропив’янки – 25,0%;
- набряковий синдром – 22,0%;
- шкірні висипи – 22,0%;
- закладення носа – 50,0%;
- кашльовий синдром – 42,0%;
- ринорея – 41,0%;
- сльозотеча – 28,0%;
- задишка – 14%.
Неодноразово було встановлено, що у пацієнтів із ПТСР синдром гіпер-IgE(+) розвивається надзвичайно активно, з вираженими алергічними та прозапальними проявами. У таких пацієнтів спостерігається гіперпродукція IL4 та IL5 зі зниженням синтезу IL10. Також науковці з’ясували, що концентрація регуляторних молекул мікроРНК 146а (MiR‑146a) значно знижується, натомість посилюється експресія рецепторів до антигенпрезентуючих клітин та гіперпродукція прозапальних алергічних цитокінів. На тлі ПТСР розвиваються стійкі імунні дисфункціональні зміни, які зберігаються тривалий час і можуть проявлятись розвитком або посиленням реагінового синдрому у 18-34% пацієнтів.
Підходи до лікування алергічних порушень на тлі ПТСР
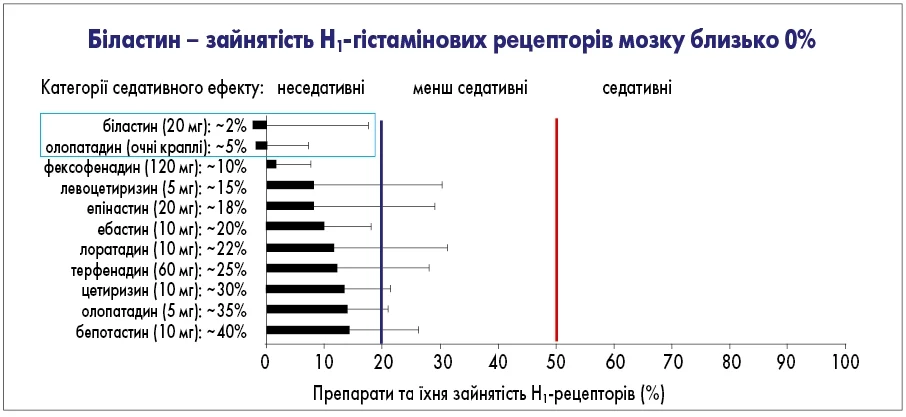
Крім психотерапевтичних методів лікування, педіатричні пацієнти потребують тривалого застосування медичних засобів залежно від провідного імунопатологічного синдрому (реагінового чи еозинофільного). Базовими препаратами є блокатори Н1-рецепторів. Вони успішно використовуються у клінічній практиці для корекції алергічних проявів понад 70 років. Ключовою характеристикою медичних засобів групи Н1-блокаторів у педіатрії є питання безпеки. Згідно з міжнародною ініціативою, яка надає рекомендації щодо лікування алергічного риніту (ARIA), рекомендаціями Європейської академії алергології та клінічної імунології (EAACI), антагоністи гістамінових рецепторів є першим етапом терапії й алергічного риніту, і хронічної кропив’янки. Антагоністи гістамінових рецепторів 2-го покоління мають перевагу перед представниками 1-го покоління завдяки співвідношенню ефективність/безпека, показникам фармакокінетики і відсутності антихолінергічних і седативних побічних ефектів (Bousquet J. et al., 2001). Серед антагоністів гістамінових рецепторів, що належать до неседативної групи, біластін (20 мг) і олопатадин (очні краплі) мають показники впливу на нервову систему на рівні 0% (Papadopoulos N.G. et al., 2019). Отже, їх можна зарахувати до групи препаратів, що «не проникають в ЦНС» (рис. 1).
Рис. 1. Вплив блокаторів гістамінових рецепторів на нервову систему
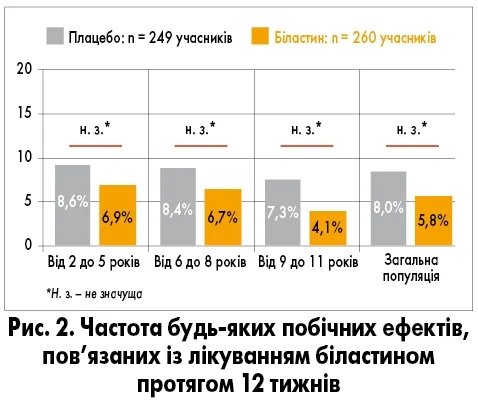 Біластин під час порівняльного дослідження показав відсутність седативної дії на ЦНС у вигляді сонливості. Проспективне, плацебоконтрольоване рандомізоване, подвійне сліпе клінічне дослідження за участю пацієнтів з алергічним ринокон’юнктивітом або хронічною кропив’янкою віком 2-11 років порівнювало ефективність біластину 10 мг один раз на день (n = 260) із плацебо (n = 249) для симптоматичного лікування протягом 12 тижнів. Первинною кінцевою точкою була частка пацієнтів без будь-яких побічних ефектів, що виникають під час лікування протягом 12 тижнів (Novak Z. et al., 2016). Результати показали, що біластин у дозуванні 10 мг був подібним до плацебо щодо частоти побічних ефектів, пов’язаних із лікуванням (рис. 2).
Біластин під час порівняльного дослідження показав відсутність седативної дії на ЦНС у вигляді сонливості. Проспективне, плацебоконтрольоване рандомізоване, подвійне сліпе клінічне дослідження за участю пацієнтів з алергічним ринокон’юнктивітом або хронічною кропив’янкою віком 2-11 років порівнювало ефективність біластину 10 мг один раз на день (n = 260) із плацебо (n = 249) для симптоматичного лікування протягом 12 тижнів. Первинною кінцевою точкою була частка пацієнтів без будь-яких побічних ефектів, що виникають під час лікування протягом 12 тижнів (Novak Z. et al., 2016). Результати показали, що біластин у дозуванні 10 мг був подібним до плацебо щодо частоти побічних ефектів, пов’язаних із лікуванням (рис. 2).
На практиці застосування біластину для лікування гіпер-IgE синдрому у пацієнтів із ПТСР мало клініко-імунологічну ефективність на рівні 70,3%. Особливо дієвим є препарат щодо корекції патологічних клітинних реакцій, алергічного та еозинофільного запального процесу. Педіатрична практика має свої вимоги до лікування алергічних порушень. Антигістамінні препарати 1-го покоління використовуються вже понад 50 років, і вони досі популярні, попри те що не пройшли достатньо випробувань серед дітей. Рекомендації ARIA та ЕААСІ наголошують, що Н1-гістамінні препарати 2-го покоління рекомендовані для лікування алергічного ринокон’юнктивіту та хронічної кропив’янки у дітей. Погоджувальний документ GA2LEN не рекомендує призначати антигістамінні препарати 1-го покоління для лікування алергії у дорослих і особливо у дітей (Church M.K. et al., 2010).
Біластин 10 мг розроблено відповідно до настанов педіатричної комісії Європейського агентства з лікарських засобів (ЕМА; Regulation (EC) № 1901/2006). Згідно з настановами, доведена ефективність цієї діючої речовини серед дорослих та підлітків може бути екстрапольована на дітей. Зокрема було показано, що системне лікування біластином у дозі 10 мг дітей віком 6-11 років еквівалентне лікуванню дорослих у дозі 20 мг (Vozmediana V. et al., 2017). Існують докази ефективності і безпеки біластину у дітей від двох років, особливо при виражених проявах алергічних і респіраторних симптомів. В Україні оригінальний біластин представлений у складі препарату Ніксар® (виробництва компанії Berlin Chemie). Однократна доза 10 мг на добу для дітей від 6 до 11 років доступна у таблетках, що диспергуються в ротовій порожнині. Біластин як молекулу розроблено відповідно до настанов ЕМА і норм ЄС щодо лікарських засобів для використання у педіатрії. В гайдлайнах ЕААСІ біластин включений до переліку Н1-антигістамінних препаратів, добре вивчених у лікуванні дітей та із встановленою довгостроковою безпекою. Переважна більшість застосованої дози біластину (приблизно 95%) виводиться у незмінному вигляді, що надзвичайно важливо у педіатричній практиці. Щодо фармакокінетики, біластин не метаболізується СYР450 та не викликає індукції або інгібування активності СYР450. Тобто його поєднання з іншими препаратами є безпечним. Ніксар® не потребує корекції дози при порушенні функції печінки та нирок. Засіб ефективний для симптоматичного лікування алергічного ринокон’юнктивіту та кропив’янки. Характеризується швидким початком (протягом 1 години) та тривалим періодом дії (24 години). Ніксар® можна використовувати за 1 годину до їжі або через 2 години після їжі. Особливо важливими характеристиками для дітей є здатність таблеток Ніксар® диспергуватися у ротовій порожнині та розчинятися у воді, що гарантує зручність прийому. До того ж Ніксар® не містить барвників і консервантів.
Отже, ПТСР є характерним розладом, який розвивається після небезпечної для життя травми і проявляється через нав’язливі спогади, поведінку уникання, негативні зміни в мисленні та підвищене збудження. Багато досліджень підтвердили зв’язок між алергічними проявами і ПТСР. Існують докази порушення регуляції запальних та імунних процесів на фоні ПТСР зі зміненою функцією імунних клітин і підвищеним рівнем прозапальних цитокінів. У дітей на тлі значних тривалих стресових подій досить часто розвивається ПТСР. Маніфестація алергічних порушень у дітей із ПТСР може потребувати тривалої фармакологічної терапії. Найбільш вивченою і безпечною групою препаратів є блокатори гістамінових рецепторів. Ніксар® – представник оригінальної форми біластину, який має найменший вплив на нервову систему, дозволений для застосування у дітей і володіє високим профілем безпеки, зіставним із плацебо.
Тематичний номер «Педіатрія» № 3 (79) 2025 р.



 Чоп’як В.В.
Чоп’як В.В.