13 квітня, 2018
До питання раціональної антикоагулянтної терапії для профілактики інсультів у пацієнтів із фібриляцією передсердь
Фібриляція передсердь (ФП) – найпоширеніша аритмія у світовій популяції й один із найчастіших коморбідних станів у пацієнтів із серцевою недостатністю як зі зниженою, так і зі збереженою фракцією викиду лівого шлуночка. Головною небезпекою ФП є розвиток ішемічного інсульту внаслідок емболізації мозкових артерій тромбами, які формуються в лівому передсерді через його хаотичні скорочення та застій крові.
Епідеміологічні дані різняться, але вважається, що наявність ФП у 5 разів збільшує ризик розвитку інсульту й кожен п’ятий його випадок зумовлений цією аритмією. Причому ризик кардіоемболічного інсульту чи системної емболії іншої локалізації не залежить від тяжкості симптомів ФП або її форми. Асимптомна пароксизмальна ФП, яку лікарі часто сприймають як доброякісний стан, такою самою мірою підвищує ймовірність настання мозкової катастрофи, що й персистуюча чи постійна форми цієї аритмії. Тому згідно з останніми рекомендаціями Європейського товариства кардіологів із лікування ФП (2016) епізоди аритмії тривалістю від ≥5 хв, виявлені на електрокардіограмі, є підставою для оцінки ризику інсульту, яку визначають за шкалою CHA2DS2-VASc (ця шкала є валідованим і визнаним клінічним інструментом для повсякденного застосування).
Характер тромбоутворення при ФП (внутрішньопорожнинні фібринові тромби) диктує необхідність призначення перорального антикоагулянту для пожиттєвого запобігання інсульту всім пацієнтам із ФП, в яких оцінка за CHA2DS2-VASc становить ≥2 бали. В європейських рекомендаціях із лікування пацієнтів із ФП і в національній адаптованій клінічній настанові (Асоціація кардіологів України, Асоціація аритмологів України, 2016) вказується, що антитромбоцитарна терапія ацетилсаліциловою кислотою чи клопідогрелем значно поступається пероральним антикоагулянтам за ефективністю.
До створення та впровадження так званих інноваційних пероральних антикоагулянтів (НОАК: ривароксабан, дабігатран, апіксабан тощо) єдиними засобами запобігання інсультів у пацієнтів із ФП були антагоністи вітаміну К (АВК: варфарин, аценокумарол, фенпрокумон тощо). Серед них варфарин є найбільш вивченим і найчастіше призначається хворим; він достовірно знижує ризик кардіоемболічного інсульту порівняно з антиагрегантами (M.I. Aguilar et al., 2007). У пацієнтів із протезованими клапанами серця та мітральним стенозом від середнього до тяжкого ступеня варфарин і досі залишається єдиним стандартом пероральної антикоагуляції. Проте АВК характеризуються низкою недоліків: вузький терапевтичний діапазон доз, необхідність постійного контролю міжнародного нормалізованого відношення (МНВ) (лише цей показник є адекватним індикатором антикоагуляційного ефекту АВК), висока індивідуальна варіативність ефекту, множинні фармакокінетичні взаємодії й несумісності з іншими ліками та продуктами харчування. Тобто АВК – ефективні, але незручні в застосуванні препарати.
Ось чому останні європейські й американські рекомендації щодо лікування ФП заохочують широке впровадження НОАК як більш зручної терапії, що не потребує моніторування МНВ і забезпечує передбачувану антикоагуляцію при застосуванні в стандартних дозах (Рекомендації Європейського товариства кардіологів, 2016; Рекомендації Американської асоціації серця, Американської асоціації інсульту, Американської колегії кардіології та Товариства серцевого ритму, 2014).
Крім того, результати метааналізів, досліджень і дані, отримані з реєстрів пацієнтів із ФП у реальній практиці, вказують на те, що терапія НОАК на відміну від АВК є не лише зручнішою, а й безпечнішою й ефективнішою. Так, метааналіз досліджень ІІІ фази, присвячених профілактиці інсульту та системної емболії при ФП, дав змогу встановити, що на тлі прийому НОАК (порівняно з групами варфарину) на 19% зменшувався відносний ризик інсульту чи системної емболії, на 52% – відносний ризик внутрішньочерепних крововиливів, на 14% – великих кровотеч і на 10% – відносний ризик смерті (C.T. Ruff et al., 2014).
Незважаючи на очевидні та доведені переваги НОАК, АВК як і раніше використовуються в рутинній клінічній практиці у зв’язку з переконливими доказами ефективності при значно меншій вартості препаратів. Відомо, що ефективність профілактики інсульту та частота основних побічних ефектів – кровотеч різної локалізації – на тлі застосування АВК значною мірою залежить від того, як довго пацієнт перебуває в так званому терапевтичному вікні антикоагуляції (time in therapeutic range, TTR), коли МНО підтримується в межах 2,0-3,0 (J.L. Ferreiro et al., 2010). Пацієнти на терапії АВК, у яких погано контролюється МНО, мають високий ризик як тромбоемболічних подій, так і кровотеч, а при TTR <60% потенційна шкода від АВК перевищує потенційну користь (A.M. Gallagher et al., 2011). З огляду на результати численних досліджень, світова наукова спільнота вважає, що пацієнтів, у яких погано контролюється чи не піддається стабілізації МНВ, бажано переводити на терапію НОАК.
Як показав аналіз результатів основних досліджень НОАК у профілактиці інсульту при ФП (ROCKET-AF для ривароксабану, RE-LY для дабігатрану та ARISTOTLE для апіксабану), підвищення якості контролю МНВ (збільшення ТТR) на тлі прийому АВК знижує ризик тромбоемболічних подій, але істотно не корелює зі зменшенням ризику великої кровотечі (A. Amin et al., 2014).
Реальна практика це підтверджує. Так, за даними Дрезденського реєстру НОАК, на тлі прийому АВК великих кровотеч було фактично більше, ніж у пацієнтів, які були переведені на ривароксабан, незважаючи на те що оцінки ризику кровотеч за шкалою HAS-BLED у пацієнтів когорти НОАК були вищими, а якість контролю МНВ у когорті АВК була досить високою, з TTR >70% (F. Michalski et al., 2015; J. Hecker et al., 2016).
Із 2011 р. ми маємо змогу оцінювати ефективність і безпечність пероральної антикоагулянтної терапії (АКТ) у пацієнтів із ФП за даними найбільшого міжнародного реєстру реальної практики GARFIELD. До нього залучені пацієнти різноманітних медичних закладів: від університетських клінік до районних лікарень. Результати аналізу 4 послідовних когорт GARFIELD-AF (1-ша – 2010-2011 рр., 2-га – 2011-2013 рр., 3-тя – 2013-2014 рр., 4-та – 2014-2015 рр.), які включили майже 40 тис. пацієнтів із неклапанною ФП, свідчать про глобальну позитивну тенденцію щодо застосування АКТ відповідно до сучасних рекомендацій. Частка пацієнтів, котрі отримують антикоагулянти, зросла майже на 15% (1-ша когорта – 57,4%; 4-та – 71,1%). При цьому застосування АВК зменшилося (1-ша когорта – 53,2%; 4-та – 34,0%), а застосування НОАК – істотно збільшилося (1-ша когорта – 4,2%; 4-та – 37,0%) (A.J. Camm et al., 2017).
У реєстрі GARFIELD-AF бере участь і Україна, проте статистика невтішна. У структурі призначень пероральних антикоагулянтів пацієнтам із ФП переважають АВК. За оцінками призначень кардіологів у 2017 р., у 80% випадків призначалися АВК і лише у 20% – НОАК, із них 17% – інгібітори Ха фактора згортання крові, 3% – інгібітори тромбіну. На жаль, часто практикується безконтрольне використання АВК, що значно утруднює профілактику інсульту та збільшує ризик геморагічних ускладнень (О.М. Пархоменко, 2018).
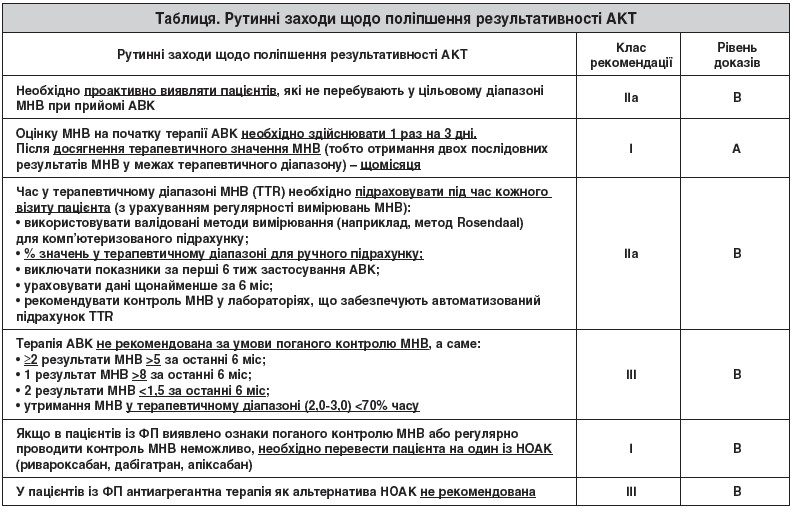
Усвідомлюючи ці проблеми та їх соціальну значущість, Асоціація кардіологів України та Президія Асоціації аритмологів України 26-27 жовтня 2017 р. провели Експертну раду для розгляду питань діагностики, лікування й запобігання ускладнень порушень ритму серця, визначення напрямів покращення організації надання допомоги цій категорії хворих. Зокрема, обговорювалися питання АКТ у пацієнтів із ФП. Підсумком Експертної ради стали доповнення до національних рекомендацій із діагностики й лікування ФП (табл.).
Також слід відзначити ініціативу щодо підвищення якості АКТ в Україні. 2 березня 2018 р. Асоціація кардіологів України та ТОВ «Байєр» уклали Меморандум про співпрацю та координацію зусиль у рамках соціальної програми для пацієнтів із ФП «PROSTIR без інсульту» (далі – Програма). Програма спрямована на покращення обізнаності пацієнтів із ФП щодо ефективних методів профілактики інсульту, підвищення ефективності АКТ для запобігання інсульту та зменшення серцево-судинної смертності в Україні.
Одними із завдань Програми є формування та впровадження сучасних критеріїв оцінки ефективності АКТ, що передбачає таке:
- сприяння впровадженню в клінічну практику сучасних стандартів АКТ при ФП шляхом розповсюдження друкованих примірників відповідних рекомендацій і настанов, а також під час лекцій членів Асоціації кардіологів України;
- сприяння впровадженню Асоціацією кардіологів України рекомендацій і заходів щодо поліпшення результативності АКТ, а саме необхідність розрахунку часу в терапевтичному діапазоні МНВ (TTR) на кожному візиті пацієнта за допомогою одного із зазначених методів:
– використання валідованих методів вимірювання (наприклад, методу Rosendaal) для комп’ютеризованого підрахунку;
– визначення % значень у терапевтичному діапазоні для ручного підрахунку;
– контроль МНВ у лабораторіях, що забезпечують автоматизований підрахунок TTR;
- здійснення заходів, що ініційовані партнерами Програми, для підвищення обізнаності лікарів і пацієнтів щодо ефективних методів профілактики інсульту при ФП і подальше впровадження критеріїв ефективності АКТ у клінічну практику лікарів-кардіологів, лікарів загальної практики – сімейної медицини та інших суміжних спеціалістів, які проводять консультування, лікування та профілактику ускладнень у хворих на ФП;
- підвищення обізнаності пацієнтів щодо ефективних методів профілактики інсульту при ФП, розповсюджуючи інформаційні матеріали співробітниками медичних установ, які здійснюють консультування, лікування та профілактику ускладнень у хворих на ФП.
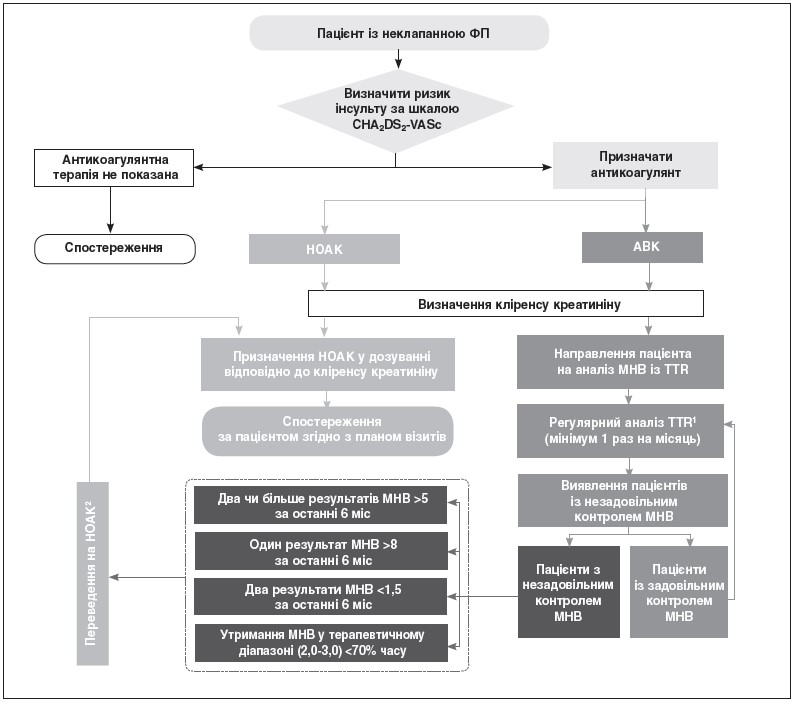
У рамках програми запропоновано практичний алгоритм оптимізації АКТ для профілактики інсульту в пацієнтів із неклапанною ФП (рис.). Період реалізації Програми: березень 2018 р. – грудень 2019 р. Програма відкрита для інших організацій, асоціацій, компаній, що мають намір залучитися до ініціативи.
Рис. Алгоритм АКТ для профілактики інсульту в пацієнтів із неклапанною ФП
Примітки. 1Оцінку МНВ на початку терапії АВК необхідно здійснювати 1 раз на 3 дні, а після досягнення терапевтичного значення МНВ (тобто отримання двох послідовних результатів МНВ у межах терапевтичного діапазону) – щомісяця.
2Тільки пацієнтів, яким може бути призначений НОАК згідно з інструкцією для медичного застосування препарату.
Журнал "Серцева недостатність та коморбідні стани" № 1, квітень 2018 р.