24 січня, 2021
Цукровий діабет й ожиріння – глобальні проблеми сучасного суспільства
 23-24 жовтня 2020 року відбулася науково-практична онлайн-конференція з міжнародною участю «Метаболічний синдром у міждисциплінарному аспекті: нові погляди на стару проблему». Погляд ендокринолога представив у своїй доповіді член-кореспондент НАМН України, завідувач кафедри діабетології Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ), доктор медичних наук, професор Борис Микитович Маньковський.
23-24 жовтня 2020 року відбулася науково-практична онлайн-конференція з міжнародною участю «Метаболічний синдром у міждисциплінарному аспекті: нові погляди на стару проблему». Погляд ендокринолога представив у своїй доповіді член-кореспондент НАМН України, завідувач кафедри діабетології Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ), доктор медичних наук, професор Борис Микитович Маньковський.
На початку промови спікер зазначив, що пандемія коронавірусної хвороби (COVID‑19), яка вже понад рік тримає в напрузі всю медичну спільноту нашої планети, дещо знизила увагу до інших поширених хронічних патологічних станів і захворювань. Однак вони нікуди не зникли та не лише продовжують прогресувати, а й здатні суттєво ускладнювати перебіг COVID‑19. Насамперед ідеться про такі взаємопов’язані захворювання, як ожиріння та цукровий діабет (ЦД) 2 типу.
Поряд із пандемією COVID‑19 продовжує набирати обертів іще одна не менш серйозна неінфекційна епідемія – ЦД 2 типу, ускладнення котрої щороку забирають мільйони людських життів. Сучасні темпи поширення діабету дійсно вражають. За даними Всесвітньої організації охорони здоров’я, у 2017 р. у світі налічувалося близько 425 млн хворих на ЦД, а у 2019 р. їх кількість уже перевищувала 460 млн. Можна припустити, що на сьогодні кількість хворих на ЦД 2 типу становить близько півмільярда, тобто кожен з 11 дорослих осіб на нашій планеті хворіє на діабет. В Україні ці показники дещо менші. Згідно з даними офіційної статистики, в нас налічується близько 1,3 млн хворих із цією патологією, хоча реальна їх кількість, за розрахунковими даними, має перевищувати 3 млн, тобто приблизно половина пацієнтів із діабетом не знають про своє захворювання, а отже, не лікують його.
Діабет є не тільки медичною, а й соціальною проблемою. У 2017 р. сумарні витрати на лікування дорослих осіб із діабетом перевищили 720 млрд доларів. Наявність цього захворювання асоціюється зі значним скороченням тривалості життя. Зокрема, за даними метааналізу R. K. Seshasai та співавт. (2011), 50-річний пацієнт із діабетом і відсутністю серцево-судинних захворювань в анамнезі на момент залучення до дослідження помирає в середньому на 6 років раніше порівняно з особами без діабету. Здебільшого зростання смертності в осіб із ЦД 2 типу зумовлене серцево-судинними ускладненнями, хоча не слід забувати про зростання ризику онкологічної патології.
Нещодавній метааналіз із вивчення впливу діабету на ризик кардіоваскулярних подій (102 проспективні дослідження за участю понад 700 тис. осіб; 8,5 млн пацієнто-років спостереження) довів, що наявність діабету підвищує ризик ішемічної хвороби серця майже вдвічі (95% довірчий інтервал (ДІ) 1,83-2,19), коронарної смерті – у 2,31 раза (95% ДІ 2,05-2,6), нефатального інфаркту міокарда – в 1,82 раза (95% ДІ 1,64-2,05), ішемічного інсульту – у 2,27 раза (95% ДІ 1,95-2,65), геморагічного інсульту – в 1,56 раза (95% ДІ 1,19-2,13). Усе це відбувається на тлі лікування сучасними цукрознижувальними препаратами та лікарськими засобами інших класів (Sarwar N. et al., 2010).
За даними шведського національного діабетичного реєстру, у хворих на ЦД 2 типу, діагностований у віці ≥40 років, ризик розвитку серцевої недостатності (СН) зростає в 4,7 раза (95% ДІ 3,86-5,89), а ризик розвитку ішемічної хвороби серця – в 4,33 раза (95% ДІ 3,82-4,91) (Sattar et al., 2019).
Останніми роками дослідники звертають увагу на те, що СН – самостійне ускладнення діабету, не пов’язаного з ішемічною хворобою серця (включаючи перенесений інфаркт міокарда). У пацієнтів із діабетом СН нерідко є першим кардіоваскулярним ускладненням.
Сьогодні терапевтичні можливості діабету значно розширилися. В арсеналі лікарів є такі ефективні та безпечні класи цукрознижувальних препаратів, як інкретини, інгібітори натрійзалежного котранспортера глюкози 2 типу, що дають змогу покращити контроль ЦД 2 типу, проте частота ускладнень цього захворювання все ще залишається на досить високому рівні.
Саме тому останнім часом дедалі більше уваги приділяється питанням профілактики діабету, пов’язаної з корекцією маси тіла. Про тісний зв’язок ЦД 2 типу й ожиріння відомо досить давно, тому цілком закономірно, що зростання поширеності ожиріння в усьому світі досить швидко спричиняє збільшення захворюваності на діабет. У 2015 р. було зареєстровано близько 260 млн чоловіків і понад 350 млн жінок з індексом маси тіла (ІМТ) ≥30 кг/м2, тобто з ожирінням різного ступеня вираженості. Беззаперечним лідером є США, де понад 50% дорослого населення мають ожиріння.
Також не варто забувати, що ожиріння – один із найважливіших факторів ризику таких коморбідних станів й ускладнень, як остеоартрит, тромбоз глибоких вен нижніх кінцівок, онкологічні захворювання, гастроезофагеальний рефлюкс, когнітивні порушення та порушення настрою, апное сну тощо.
Зовсім не дивно, що показник ІМТ тісно пов’язаний із тривалістю життя. За ІМТ у межах нормальних значень шанс дожити до 70 років становить близько 0,8; за ІМТ 35-40 кг/м2 – 0,6; за ІМТ >40 кг/м2 – 0,5 (Berrington de Gonzalez A. et al., 2010).
Пандемія COVID‑19 спричинила подальше поширення та погіршення ситуації з ожирінням у світі. Карантинні обмеження, а також пов’язана з ними необхідність тривалого перебування в замкнутих приміщеннях зумовили різке обмеження фізичної активності паралельно з підвищеним споживанням їжі (т. зв. стресове переїдання). Наприклад, за даними опитування пацієнтів з ожирінням, які перебували на самоізоляції, близько 60% повідомили, що заїдають стрес, пов’язаний із невизначеністю та страхом перед COVID‑19, понад 50% зробили запаси продуктів, понад 70% повідомили про неможливість зниження маси тіла у зв’язку з необхідністю тривалого перебування вдома (Messiah S., 2020).
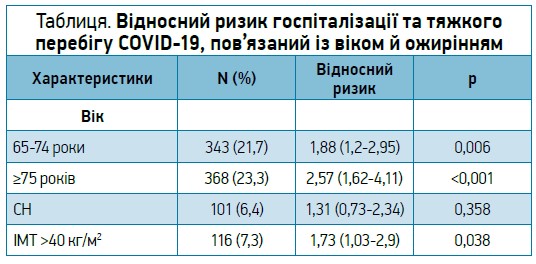 Значна проблема полягає в тому, що ожиріння – незалежний фактор, який погіршує прогноз COVID‑19. Особи з ожирінням не мають підвищеного ризику захворіти на COVID‑19, але в разі інфікування це захворювання має тяжчий перебіг і вищі показники смертності. Також доведено, що ожиріння підвищує ризик госпіталізації та перебування у відділенні реанімації й інтенсивної терапії (табл.).
Значна проблема полягає в тому, що ожиріння – незалежний фактор, який погіршує прогноз COVID‑19. Особи з ожирінням не мають підвищеного ризику захворіти на COVID‑19, але в разі інфікування це захворювання має тяжчий перебіг і вищі показники смертності. Також доведено, що ожиріння підвищує ризик госпіталізації та перебування у відділенні реанімації й інтенсивної терапії (табл.).
Отже, ожиріння майже настільки ж підвищує ризик тяжкого перебігу COVID‑19, як і похилий вік.
Згідно з результатами британського метааналізу, котрий включив понад 400 тис. пацієнтів, госпіталізованих у зв’язку з тяжким перебігом COVID‑19, 44% з них мали ожиріння та 34% – надлишкову масу тіла (Celis-Morales C.A. et al., 2020).
Після аналізу всіх факторів ризику (включаючи супутні захворювання) ризик смерті від COVID‑19 був на 27% вищим за ІМТ 30-35 кг/м2 і більш ніж удвічі вищим за ІМТ >40 кг/м2.
Спікер також звернув увагу на те, що в пацієнтів із ЦД 2 типу й ожирінням будь-які інфекційні захворювання схильні мати обтяжений перебіг. Саме тому в зимовий період напередодні зростання захворюваності на ГРВІ таких осіб бажано вакцинувати від грипу та пневмокока. Крім того, осіб із ЦД 2 типу й ожирінням необхідно насамперед вакцинувати від COVID‑19 (як тільки така вакцина з’явиться в Україні).
Наразі загальноприйнятими є кілька теорій, які пояснюють тяжкий перебіг COVID‑19 в осіб з ожирінням. Відомо, що жирова тканина містить значно більшу кількість рецепторів ангіотензинперетворювального ферменту, через які відбувається інвазія вірусу до клітини. Отже, зі збільшенням умісту жирової тканини зростає здатність вірусу до проникнення в клітини організму, що дає змогу більшій кількості вірусних часток потрапити до організму одночасно; це збільшує вірусне навантаження й обтяжує перебіг інфекції.
Крім того, адипоцити жирової тканини здатні продукувати прозапальні медіатори – цитокіни. За тяжкого перебігу COVID‑19 спостерігається масивний викид значної кількості цитокінів (т. зв. цитокіновий шторм). Оскільки жирова тканина є місцем синтезу цитокінів, ризик розвитку цитокінового шторму в осіб з ожирінням значно зростає.
Не слід забувати, що ожиріння (особливо абдомінальне) суттєво обмежує екскурсію діафрагми. Це погіршує вентиляцію легень і спричиняє розвиток дихальної недостатності. Отже, особи з ожирінням мають не тільки вищий ризик госпіталізації до відділення реанімації й інтенсивної терапії, а й вищий ризик інтубації.
Незважаючи на очевидний зв’язок між ожирінням і тяжкістю перебігу COVID‑19, проблема надлишкової маси тіла під час пандемії коронавірусної інфекції тільки погіршилася. Карантинні обмеження лише сприяли подальшому набиранню надлишкової маси тіла у зв’язку з необхідністю тривалого перебування в домівках та обмеженням рухової активності.
Планові баріатричні втручання в осіб з ожирінням, які теоретично змогли би покращити ситуацію, були відтерміновані на невизначений строк. Окрім того, такі операції потрібно проводити в спеціалізованих центрах із залученням мультидисциплінарної команди фахівців, які мають досвід лікування осіб з діабетом, значний досвід проведення гастроінтестинальних баріатричних втручань. Хворі, котрим планується виконання баріатричної хірургії, повинні пройти комплексне всебічне обстеження. Зокрема, необхідно визначити показники ментального здоров’я, когнітивної функції. Після виконання оперативного втручання потрібен подальший супровід пацієнта, включаючи обов’язковий контроль за харчуванням.
Отже, можливості баріатричної хірургії в умовах пандемії COVID‑19 доволі обмежені. Водночас баріатрична хірургія нерідко є єдиним ефективним способом лікування ожиріння, особливо якщо консервативні методи тривалий час не дають необхідного ефекту.
Завершуючи доповідь, Б.М. Маньковський іще раз нагадав, що сьогодні людство перебуває на стику трьох епідемій – ЦД 2 типу, ожиріння та COVID‑19. Зазначені епідемії не перебігають ізольовано, оскільки здатні взаємно обтяжувати одна одну. Сполучною ланкою тут є ожиріння, що, з одного боку, спричиняє розвиток і прогресування ЦД 2 типу, з іншого – суттєво погіршує перебіг і прогноз COVID‑19. Саме тому корекція маси тіла має стати пріоритетним завданням щодо зниження ризиків, пов’язаних як із ЦД 2 типу, так і з COVID‑19; це непросто, тому його вирішенням має займатися мультидисциплінарна команда фахівців.
Підготував В’ячеслав Килимчук
Медична газета «Здоров’я України 21 сторіччя» № 24 (493), 2020 р.



