11 квітня, 2021
Проблема подолання інфекцій у жінок репродуктивного віку: швидка атака або довга облога
За матеріалами конференції
У статті наведено огляд доповідей, представлених провідними фахівцями з акушерства та гінекології у рамках вебінару «Проблема подолання інфекцій у жінок репродуктивного віку: швидка атака або довга облога», що відбувся 20 січня. Спікери висвітлили сучасні підходи до діагностики, профілактики та ефективного лікування інфекцій жіночого репродуктивного тракту з максимальним попередженням їх рецидивів. Окрему увагу було приділено алгоритмам дій неонатолога з метою забезпечення здорового старту життя кожної дитини.
Ключові слова: інфекції репродуктивного тракту, бактеріальний вагіноз, вагініт, мікробіота, бактеріоцин, пробіотики.
У рамках вебінару виступили науковий керівник відділення акушерських проблем екстрагенiтальної патології ДУ «Інститут педіатрії, акушерства і гінекології ім. акад. О. М. Лук’янової НАМН України», д. мед. н., професор Юлія Володимирівна Давидова із доповіддю «Як нам попередити вплив інфекцій репродуктивної системи (і не лише) та забезпечити належне планування сім’ї, безпечне материнство, виживання дитини»; член-кореспондент НАМН України, завідувач кафедри неонатології Національного університету охорони здоров’я України ім. П. Л. Шупика, д. мед. н., професор Єлизавета Євгенівна Шунько з доповіддю «Як забезпечити здоровий старт життя новонародженому та зберегти здоров’я в дитинстві» та провідний науковий співробітник відділення акушерських проблем екстрагенiтальної патологiї ДУ «Інститут педіатрії, акушерства і гінекології ім. акад. О. М. Лук’янової НАМН України», к. мед. н. Аліса Юріївна Лиманська, яка представила доповідь «Корекція мікробіоти кишечника – запорука здоров’я всього організму».
 На сьогодні до інфекцій репродуктивної тракту (ІРТ) належать: захворювання, що передаються статевим шляхом (ЗПСШ); інфекції, пов’язані з надмірним ростом мікроорганізмів, які зазвичай присутні у статевих шляхах здорових жінок; ускладнення після медичних процедур, у т.ч. післяабортні та післяпологові.
На сьогодні до інфекцій репродуктивної тракту (ІРТ) належать: захворювання, що передаються статевим шляхом (ЗПСШ); інфекції, пов’язані з надмірним ростом мікроорганізмів, які зазвичай присутні у статевих шляхах здорових жінок; ускладнення після медичних процедур, у т.ч. післяабортні та післяпологові.
Слід зазначити, що при правильному підході розвитку ІРТ можна запобігти, а більшість із них ефективно піддаються лікуванню.
У жінок порівняно із чоловіками відзначаються певні відмінності в інфікуванні, перебігу і виявленні ІРТ, а саме:
- частіше відбувається безсимптомне зараження;
- рідше розпізнають симптоми та звертаються по медичну допомогу;
- більшість ЗПСШ важче діагностувати;
- підвищена ймовірність поширення інфекції на верхні статеві шляхи.
Для жінок притаманні більш серйозні, довгострокові наслідки ІРТ, які були невчасно діагностовані, неефективно проліковані, наприклад запальні захворювання органів малого таза, безпліддя, позаматкова вагітність, синдром хронічного тазового болю, рак шийки матки.
ІРТ можуть бути спричинені бактеріальними, паразитарними та вірусними збудниками, що потрапляють в організм через слизові оболонки під час незахищеного статевого акту з інфікованим партнером. Слід зазначити, що на ризик зараження ІРТ та виникнення негативних наслідків впливають наступні фактори: статевий контакт з інфікованою людиною, яка може стати регулярним статевим партнером; дія інфекційних чинників даного партнера; зараження ІРТ; розвиток симптомної ІРТ при зараженні; розвиток наслідків після ІРТ. Крім того, передача ЗПСШ є більш вірогідною від чоловіка до жінки, ніж навпаки, що зумовлено анатомічними факторами.
Головним захисним механізмом репродуктивної системи є сталість кількісного та видового складу нормальної мікрофлори, що запобігає заселенню піхви патогенними мікроорганізмами або надмірному розмноженню умовно-патогенних мікроорганізмів, що входять до складу нормального мікроценозу, а також контамінації їх за межі своїх екологічних ніш. Нові дані про позитивний вплив індигенної мікробної флори на організм людини виступили передумовою для розробки величезного арсеналу препаратів і продуктів пробіотичного ряду та підходів до їх ефективного застосування для профілактики й лікування різних інфекційних захворювань, зокрема ІРТ. У питанні підтримки вагінальної екосистеми у збалансованому стані важлива роль відводиться сучасним біологічним бактеріальним препаратам – пробіотикам.
У постгеномну еру почали застосовуватися високопродуктивні методи дослідження хімічного складу людського організму, такі як метагеноміка, транскриптомія, протеоміка та метаболоміка. Це допомогло класифікувати штами пробіотиків та зрозуміти механізми, за допомогою яких бактерії кишечника, що продукують молочну кислоту, сприяють підтримці здоров’я людини та виконують численні покладені на них функції. Лактобацили забезпечують засвоєння поживних речовин, перетравлення харчових продуктів, конкурують за простір та поживні речовини з патологічними мікроорганізмами, індукують секрецію антимікробних пептидів шляхом взаємодії з епітеліальними клітинами кишечника. Власна біфідо- та лактофлора організму стимулює розвиток імунної системи, певні види коменсальної кишкової мікробіоти забезпечують імунну регуляцію та толерантність до великої кількості антигенів, що присутні в кишечнику. Зміни складу та кількості мікробіоти можуть призвести до відсутності імунної регуляції, надмірного росту більш патогенних мікробів та запалення тканин. Потенційне застосування пробіотиків постійно розширюється: на сьогодні, крім позитивного впливу на шлунково-кишковий тракт, підтверджена їх ефективність у профілактиці та лікуванні урогенітальних інфекцій, муковісцидозу та різних видів раку.
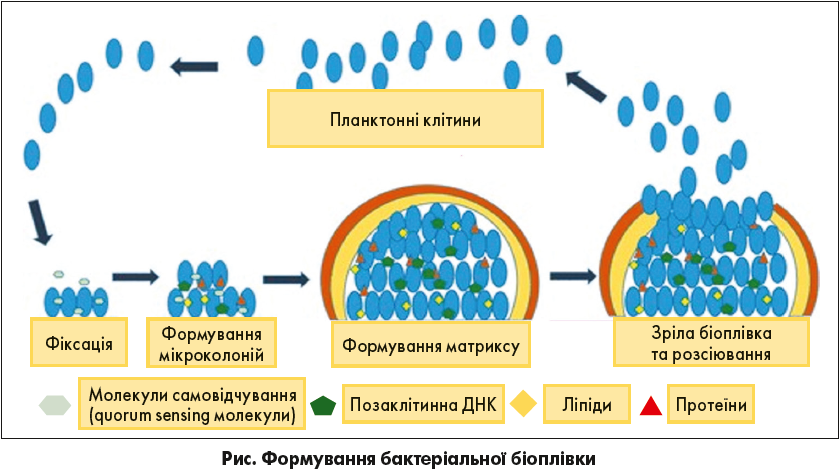
Відомо, що патологічні мікроорганізми здатні генерувати стійкі інфекції, пов’язані з формуванням біоплівки (риcунок). Тому було запропоновано застосовувати пробіотики для запобігання утворенню або протидії біоплівкам патогенів. Доведено потенційну роль пробіотичних лакто- і біфідобактерій у впливі на мікробні біоплівки ротової порожнини, кишечника, піхви та ран за рахунок спільної агрегації, пригнічення росту патогенів та метаболічної активності пробіотичної флори, а також вироблення бактеріоцину. Для впливу на патологічні біоплівки обираються пробіотичні штами, які мають найвищу здатність прикріплюватися до епітеліальних клітин, а також формувати власну біоплівку за рахунок підвищеної термотолерантності та стійкості до вимерзання/висихання.
Особливу роль у запобіганні ІРТ, включаючи бактеріальний вагіноз, відіграють лактобактерії, які населяють органи репродуктивної те сечовивідної систем. На сьогодні доведено значний потенціал правильно підібраних пробіотиків у зниженні частоти рецидивів після прийому антибіотика. Зокрема, існує чимало доказів, що вироблення лактобактеріями пероксиду водню (H2O2) є ключовим фактором лікування бактеріального вагінозу. Саме лактобацили виявлено у 61% вагітних із нормальною мікрофлорою піхви, натомість як лише у 5% жінок із бактеріальним вагінозом.
Чим дія бактеріоцину відрізняється від дії класичного антибіотика?
Бактеріоцини – це рибосомно-синтезовані білкові речовини з відносно вузьким спектром бактерицидної дії. Гени, що кодують і регулюють синтез бактеріоцину, розташовуються на рухливих генетичних елементах, таких як хромосома у поєднанні із транспозонами або плазмідами. Сімейство бактеріоцинів включає різноманітні білки, що різняться за розмірами, способом дії, мікробною мішенню, механізмами вивільнення та імунітету. Результатом цього є доведений факт, що до бактеріоцину не формується резистентність патологічної мікрофлори.
Чому при лікуванні бактеріального вагінозу, поєднаного з вагінітом, перевага віддається комплексним препаратам?
Це пояснюється комплексом факторів: невідомою етіологією бактеріального вагінозу, постійно змінюваним складом мікроорганізмів, якісною (а не кількісною) діагностикою, високим рівнем невдач/рецидивів при лікуванні раніше запропонованими методами, зростанням резистетності флори до кліндаміцину і метронідазолу. Крім того, нещодавно виявлено гени, що дозволяють гарднерелам відновлювати ДНК, ушкоджену антибіотиком.
Тому на сьогодні ефективним для лікування бактеріального вагінозу, поєднаного з вагінітом, вважається препарат комплексної дії Неотризол у формі вагінальних таблеток. До складу однієї вагінальної таблетки входять орнідазол 500 мг, неоміцину сульфат 100 мг (еквівалентно активності 68 000 МО), міконазолу нітрат 100 мг, преднізолон 3 мг. Для покращення ефекту та протидії рецидиву захворювання до схеми терапії додається мультиштамовий симбіотик Пробіз Феміна, який містить найвпливовіші штами лактобацил для потенціювання дії Неотризолу.
Яким чином реалізується антагоністична дія Пробіз Феміна щодо багатьох видів патогенних та умовно-патогенних мікроорганізмів?
Вплив симбіотика Пробіз Феміна на знищення патологічної мікрофлори зумовлений відомим принципом «розділяй та володарюй». Так, основними механізмами його дії є:
- імунна модуляція та стимуляція захисних систем організму господаря;
- виробництво органічних кислот та перекису водню, що знижують рН;
- секреція антимікробних субстанцій, таких як бактеріоцини;
- синтез сигнальних молекул, що викликають модифікацію експресії генів;
- вироблення коротколанцюгових жирних кислот, які здатні проходити через клітинні мембрани й дисоціювати в більш лужному середовищі цитоплазми.
Чому немає значного прогресу в лікуванні бактеріального вагінозу за останні десятиліття?
Стандартна терапія бактеріального вагінозу передбачала застосування кліндаміцину та метронідазолу (для знищення анаеробних патогенних бактерій і пригнічення їх росту). За цей час сформувалась антибактеріальна резистентність, утворилися стійкі штами. Крім того, до недоліків даного методу віднесено відсутність відновлення мікробіоти піхви, поповнення бактеріями типового вагінального симбіозу. Результатом цього стало підвищення частоти рецидивів бактеріального вагінозу у загальній популяції до 40‑50% на рік.
Включення до схеми терапії бактеріального вагінозу препарату Неотризол, що містить неоміцин та орнідазол, до яких не сформувалась антибіотикорезистентність, та симбіотика Пробіз Феміна дозволяє отримати більш сприятливі результати лікування. Так, до складу Пробіз Феміна входять (КУО) Lactobacillus acidophilus – 2,0×109, Lactobacillus rhamnosus – 2,0×109, Lactobacillus casei – 1,0×109, Lactobacillus reuteri – 2,0×109, Lactobacillus plantarum – 1,0×109, Lactobacillus fermentum – 1,0×109, Bifidobacterium bifidum – 1,0×109, що сприяє ефективному відновленню мікробіоценозу кишечника та піхви.
Що нового в лікуванні бактеріального вагінозу, поєднаного з вагінітом?
Спікерами вебінару було запропоновано принципово новий підхід до терапії бактеріального вагінозу, поєднаного з вагінітом: швидка «атака» – Неотризол, довга «облога» – Пробіз Феміна. Причому було рекомендовано повторні курси (15 діб) 3‑4 рази на рік у жінок репродуктивного віку, які мали в анамнезі епізоди бактеріального вагінозу, вагініту, моніліазу, трихомоніазу, мікоплазмозу, уреаплазмозу.
Пробіз Феміна – сучасний мультиштамовий пробіотик для жінок подвійного механізму дії: одночасне відновлення мікробіоти піхви і кишечника. До його складу входять шість штамів лакто- й один штам біфідобактерій, а також пребіотик лактоза, дозволений для вживання вагітним жінкам.
Чому стан вагінальної мікробіоти є важливим при веденні ускладненої вагітності?
Щороку у світі проводиться 2 млн процедур цервікального серкляжу. Відомо, що їх виконання знижує ризик розвитку передчасних пологів (ПП) приблизно на 20% у жінок із спонтанними ПП в анамнезі та/або короткою шийкою матки.
L. M. Kindinger et al. (2016) було розглянуто роль накладання серкляжу у профілактиці ПП. Для процедури серкляжу використовувалися два різні шовні матеріали – плетені або монофіламентні нитки, причому 80% хірургів віддавали перевагу плетеним ниткам. Останні характеризуються високим коефіцієнтом тертя, натомість як мононитки мають певну тенденцію до ковзання й тому потребують більшої кількості проколів для закріплення вузла. При проведенні серкляжу плетеною ниткою було зафіксовано п’ятикратне підвищення частоти вагінального дисбіозу протягом 4 тиж після накладання. При цьому порушення вагінальної мікробіоти зберігалося принаймні до 16 тиж у післяопераційному періоді. Натомість у жінок, яким проводили серкляж монофіламентною ниткою, ніяких змін не спостерігалося. Таким чином, встановлено, що цервікальний серкляж плетеною ниткою індукує вагінальний дисбіоз, збільшує вивільнення запальних цитокінів у цервіковагінальну рідину й викликає передчасне ремоделювання судин шийки матки, що може спричинити ПП. Водночас мононитковий шов чинить мінімальний вплив на вагінальний мікробіом і не виступає ланкою запального патогенезу спонтанних ПП.
Автори дійшли висновку, що якщо у світі накладається 2 млн цервікальних серкляжів на рік, з яких 80% виконуються з використанням шва із плетеної нитки, то глобальний перехід до використання для цієї процедури монофіламентного шва дозволить запобігти 170 тис. ПП (кількість пацієнтів, яких необхідно пролікувати [NNT] 9,4; 95% довірчий інтервал [ДІ] 5,9‑26,6) та 172 тис. втрат плода (NNT 9,3; 95% ДІ 6,6‑16,0) на рік у всьому світі.
Враховуючи отримані результати дослідження, слід зауважити, що перед накладанням серкляжу поліфіламентною ниткою показана санація з використанням препарату Неотризол, а в післяопераційному періоді – Пробіз Феміна з метою запобігання розвитку дисбіозу.
Як забезпечити здоровий старт життя новонародженому?
Стан здоров’я та розвиток майбутньої дитини значною мірою залежить від мікрофлори матері, зокрема наявності у жінки оптимального мікробіому, відсутності гострих та хронічних вогнищ запалення, особливо сечостатевої системи. Мікробіом дитини починає формуватися внутрішньоутробно шляхом передачі мікроорганізмів з кишечника матері через плаценту плоду, а потім новонародженому із грудним молоком. Мікробіота грудного молока впливає у новонароджених та дітей раннього віку на постнатальний розвиток та становлення імунітету, на метаболічні процеси, знижує ризик алергічних реакцій, захищає від інфекцій. Плацента не є стерильною за нормального перебігу вагітності, має свій специфічний мікрогеном, наближений за складом до мікрогеному ротової порожнини жінки. Генетичний матеріал мікробіому матері проникає у плід і формує рецептори слизових оболонок, забезпечуючи сприйнятливість і толерантність організму дитини до мікрофлори матері. За достатньої кількості материнської мікрофлори адгезія відбувається по всій довжині кишечника, утворюючи вздовж внутрішньої поверхні безперервну захисну біоплівку з корисних бактерій. Лише у цьому стані індигенна мікрофлора організму дитини (біфідо- і лактобактерії) здатна повноцінно виконувати свої функції.
Як функціонування шлунково-кишкового тракту впливає на діяльність центральної нервової системи?
Кишечник – це «емоційний» орган, він продукує 90% серотоніну в організмі, тому може вважатися абдомінальним мозком. Загальна маса бактерій у кишечнику дорівнює масі головного мозку. Стрес впливає на якісний та кількісний склад мікробіоти, посилюючи експресію патогенних мікроорганізмів.
Кишкова мікробіота опосередковано діє на мозок за рахунок:
- модуляції кишкового бар’єру та аферентних і сенсорних нервів;
- створення у кишковій нервовій системі локальних нейротрансмітерів (ГАМК, серотонін, мелатонін, гістамін, ацетилхолін);
- генерації оксиду азоту шляхом утилізації нітратів і нітритів;
- продукції коротколанцюгових жирних кислот внаслідок метаболізму бактерій (масляної, пропіонової), які стимулюють симпатичну нервову систему, впливають на пам’ять та швидкість навчання;
- вивільнення біологічно активних пептидів з ентероендокринних клітин (галанін, грелін);
- активації імунної системи кишечника.
Дисфункція ГАМК-ергічної системи пов’язана з тривожністю та депресією, а деякі штами L. plantarum і Bifidobacterium можуть продукувати ГАМК із глутамату натрію. Існує припущення, що мікробно-продукована ГАМК у кишечнику може впливати на вісь «мозок – кишка». Мікробіота здатна синтезувати серотонін, тому пероральний прийом пробіотика Bifidobacterium підвищує рівень попередника серотоніну – триптофану, що забезпечує потенціал антидепресивної дії. За рахунок регуляції критичних нейротрансмітерів пробіотики позитивно впливають на центральну нервову систему, а саме:
- запобігають підвищенню рівня адренокортикотропного гормона, адреналіну й норадреналіну під час стресу;
- збільшують експресію нейротрофічних факторів мозку (BDNF), які є критично важливими для його пластичності, для пам’яті та здоров’я нейронів;
- сприяють змінам у молекулах, що беруть участь у біосинтезі й метаболізмі критичного нейротрансмітера серотоніну.
Синдром подразненого кишечника є розладом осі «кишечник – мозок», що пов’язано з високим ступенем коморбідної депресії та тривоги. Штами Bifidobacterium сприяють підвищенню рівня протизапальних цитокінів, мають виражений імуномодулюючий ефект, знижують депресію за рахунок нормалізації зв’язку кишечника з мозком. Значне зменшення тривожності внаслідок впливу пробіотиків наштовхує на думку, що вони можуть чинити психобіотичну дію.
Терапія пробіотиками має доказову базу, яка наведена в гайдлайнах Всесвітньої організації гастроентерологів (керівництво Probiotics and prebiotics, 2017).
На сьогодні тривають дослідження ефективності пробіотиків у сфері психічного здоров’я. Такі пробіотики називають психобіотиками – це психоактивні пробіотичні бактерії, здатні продукувати нейроактивні сполуки, які діють через вісь «мозок – кишка», через блукаючий нерв, спинний мозок або нейроендокринні системи й сприяють покращенню психічного здоров’я.
Крім того, пробіотики знижують рівень холестерину у крові; розщеплюють жовчні кислоти, які виробляються з холестерину, сприяють перетравленню жирів за рахунок стимулювання продукції печінкою додаткових жовчних кислот і, як наслідок, більшої втрати холестерину; розщеплюють холестерин і використовують його для харчування.
Корекція дисбіозу з використанням препаратів із доведеною ефективністю та безпечністю зумовлює покращення психоемоційного стану, підвищує стійкість до стресів та імунний статус організму, сприяє зменшенню ризику серцево-судинної патології, покращує якість життя.
Висновки
Найкращий лікар та найкраща клініка можуть якісно пролікувати десятки хворих на ІРТ, але потрібні сумісні превентивні зусилля для профілактики інфікування у мільйонів. Одним із варіантів може бути запропонована авторами стратегема, яка включає наступні компоненти:
- забезпечення доступу до якісних послуг, зокрема жінок з особливими потребами та підлітків;
- створення стандартизованих протоколів лікування;
- зосередження на профілактиці;
- призначення у групах ризику рецидивуючих вагінітів та бактеріального вагінозу інтермітуючих курсів пробіотиків упродовж року;
- проведення скринінгу на ІРТ у жінок без симптомів, але таких, які використовують небар’єрні методи контрацепції, й у всіх жінок, які планують вагітність.