30 липня, 2021
Сучасні підходи до лікування гіпертензивного кризу: в центрі уваги урапідил
Артеріальна гіпертензія (АГ) – одне із найпоширеніших хронічних захворювань у світі. Так, лише у США АГ діагностовано у 86 млн дорослих осіб. За даними МОЗ, станом на 2018 р. в Україні кожен третій дорослий має підвищений артеріальний тиск (АТ). АГ є основним фактором ризику розвитку інсульту, інфаркту міокарда, судинних захворювань та хронічного ураження нирок. Своєчасна діагностика та нормалізація АТ у пацієнтів з АГ необхідні для запобігання її віддаленим наслідкам, подовження працездатності та загальної тривалості життя. Також у менеджменті осіб з АГ важливе значення має адекватне купірування гіпертензивних кризів. Актуальній проблемі АГ було присвячено Клінічну школу «Артеріальна гіпертензія – коморбідність та супутні захворювання», що відбулася в режимі онлайн 26‑28 травня 2021 р.
Лікування пацієнтів із гіпертензивними кризами: можливості та перспективи
 Олександр Миколайович Пархоменко, д. мед. н., професор, керівник відділу реанімації та інтенсивної терапії ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), присвятив доповідь можливостям і перспективам лікування пацієнтів із гіпертензивними кризами. Спікер зазначив, що багато людей переносять гіпертонічні кризи, навіть не підозрюючи про це, тож їх справжня поширеність у популяції невідома.
Олександр Миколайович Пархоменко, д. мед. н., професор, керівник відділу реанімації та інтенсивної терапії ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), присвятив доповідь можливостям і перспективам лікування пацієнтів із гіпертензивними кризами. Спікер зазначив, що багато людей переносять гіпертонічні кризи, навіть не підозрюючи про це, тож їх справжня поширеність у популяції невідома.
В Україні близько 12 млн осіб мають АГ. Гіпертонічні кризи є причиною 3% всіх та 27% невідкладних госпіталізацій. Згідно з даними Центру швидкої та невідкладної допомоги за 2018 р., серед загальної кількості викликів карети швидкої допомоги близько 16% пов’язані з кардіологічною патологією, більшість з яких – гіпертонічні кризи (орієнтовно 53% від усіх викликів, пов’язаних із хворобами серця).
Як відомо, розрізняють ускладнені та неускладнені гіпертензивні кризи. При цьому АТ не є критерієм діагностики ускладненого гіпертензивного кризу. Клінічними проявами ураження органів-мішеней можуть бути головний біль, погіршення зору, біль за грудиною, задишка, неврологічні симптоми, запаморочення та ін. В анамнезі осіб із гіпертонічним кризом часто наявні дані щодо недотримання режиму приймання гіпотензивних засобів, зміни способу життя, використання ліків, що підвищують АТ (нестероїдних протизапальних препаратів, імуносупресорів, симпатоміметиків), вживання психоактивних речовин тощо. Пацієнт із гіпертонічним кризом потребує ретельного неврологічного дослідження та обстеження серцево-судинної системи.
За даними Ю.М. Сіренка (2015), серед найпоширеніших клінічних проявів гіпертензивного кризу варто відзначити головний біль та задишку, тоді як носова кровотеча посідає останнє місце. Важливо розрізняти ускладнений гіпертензивний криз, що потребує негайної госпіталізації та швидкого зниження АТ. Вторинна АГ є причиною 20‑40% ускладнених гіпертензивних кризів, тому пацієнти, що перенесли злоякісний гіпертензивний криз, потребують дообстеження щодо підтвердження або виключення діагнозу вторинної АГ.
Ускладнений гіпертензивний криз несе безпосередню загрозу життю пацієнта. За даними наших ізраїльських колег, ускладнений гіпертензивний криз із набряком легень за відсутності адекватного лікування АГ і супутнього захворювання (найчастіше ішемічної хвороби серця) призводить до високої смертності (до 70%) протягом року. При ускладненому гіпертензивному кризі у 25% випадків має місце гостре порушення мозкового кровообігу, у 22,5% – гостра серцева недостатність (СН), у 12% – декомпенсація хронічної СН, у 12% – гострий коронарний синдром, у 4,5% – внутрішньочерепний або субарахноїдальний крововилив, у 4,5% – еклампсія (у вагітних) та у 2% – розшарування аорти. При ускладнених гіпертензивних кризах у 83% пацієнтів уражається один, у 14% – два, у 3% – більш ніж три органи-мішені.
Професор представив сучасні принципи менеджменту осіб із гіпертензивним кризом, що включають:
- контрольне зниження АТ до безпечнішого рівня, аби запобігти або обмежити подальше гіпертонічне пошкодження органів-мішеней;
- уникнення гіпотонії та пов’язаних із нею ускладнень;
- тип гіпертензивного кризу є основним чинником, що визначає вибір лікування;
- термін та ступінь необхідного зниження АТ залежить від клінічного контексту.
Олександр Миколайович ще раз підкреслив, що при діагностиці ускладненого АТ не слід орієнтуватися на рівень АТ. Ускладнений гіпертензивний криз – це несподіване, швидке підвищення АТ, що супроводжується проявами ураження органів-мішеней та потребує активного зниження АТ із внутрішньовенним (в/в) введенням антигіпертензивних препаратів. Алгоритм лікування гіпертензивного кризу відображений на рисунку 1 (Peixoto et al., 2019).
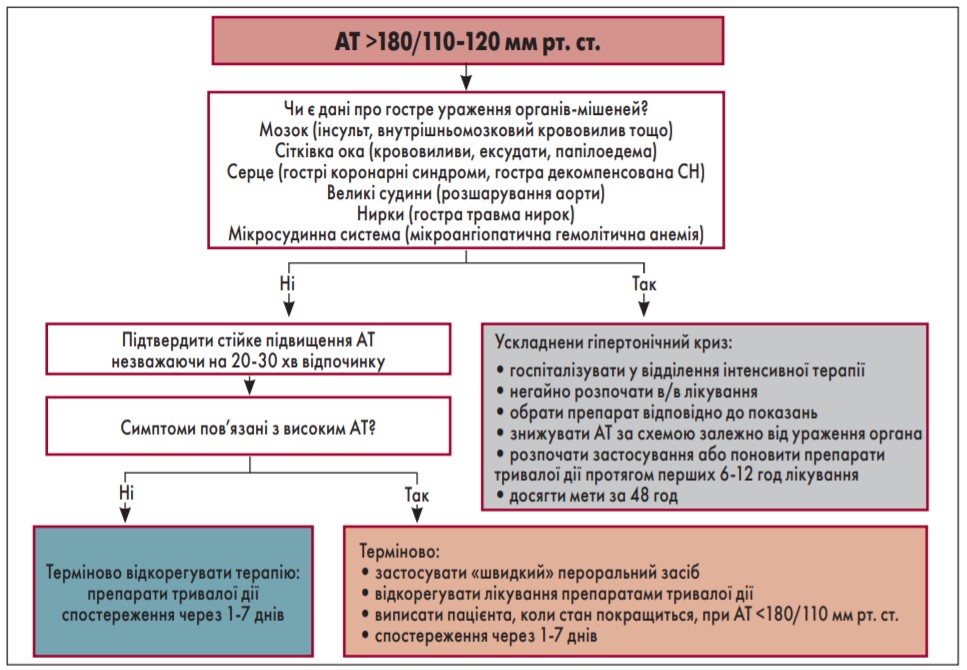 Рис. 1. Алгоритм лікування гіпертензивного кризу
Рис. 1. Алгоритм лікування гіпертензивного кризу
Примітка: Адаптовано за A. Peixoto et al., 2019.
Асоціацією кардіологів України також був розроблений алгоритм лікування гіпертензивного кризу, викладений у настанові «Невідкладні стани при серцево-судинних захворюваннях: алгоритми діагностики та лікування» (2018). Темп зниження АТ при гіпертонічному кризі згідно із зазначеними рекомендаціями наведений на рисунку 2.
 Рис. 2. Темп зниження АТ при гіпертонічному кризі
Рис. 2. Темп зниження АТ при гіпертонічному кризі
Примітка: Адаптовано за рекомендаціями Асоціації кардіологів України, 2018.
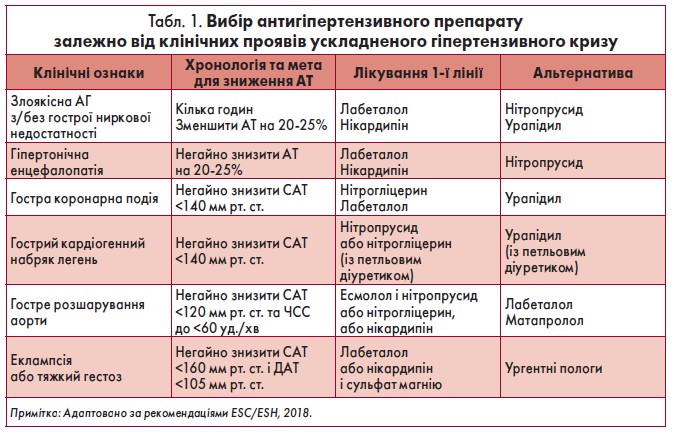
До антигіпертензивних засобів, рекомендованих для застосування при неускладненому гіпертензивному кризі, належать каптоприл, клонідин, пропранолол, фуросемід та ніфедипін. Для лікування ускладненого гіпертензивного кризу призначають нітрогліцерин, нітропрусид, урапідил, есмолол, лабеталол та еналаприл (для в/в введення). Доповідач представив до уваги слухачів рекомендації Європейського товариства кардіологів та Європейської товариства з гіпертензії (ESC/ESH, 2018) щодо вибору антигіпертензивного препарату залежно від клінічних проявів ускладненого гіпертензивного кризу (табл. 1).
О.М. Пархоменко зазначив, що на сьогодні в Україні найбільш застосовуваними препаратами для купірування ускладненого гіпертензивного кризу є нітрогліцерин та урапідил (Ебрантил). Згідно з даними P. Prodan et al. (2017), лікування урапідилом асоційоване з меншим часом, необхідним для нормалізації АТ. Окрім того, урапідил має сприятливий профіль безпеки, що на додачу до високої ефективності дозволяє використовувати його як препарат 1-ї лінії терапії на догоспітальному етапі при купіруванні гіпертензивного кризу.
Урапідил – це периферичний α1-блокатор та центральний стимулятор 5РТ1А-рецепторів. Механізм дії урапідилу пов’язаний з його центральним та периферичним ефектами. Ефект проявляється вже через 3‑5 хв, а його тривалість становить 4‑6 год.
Особливості дії урапідилу:
- не змінює серцевий викид;
- не порушує мозковий, нирковий та коронарний кровотік;
- не спричиняє рефлекторної тахікардії;
- не підвищує внутрішньочерепний тиск.
Цікавими є результати метааналізу семи досліджень щодо порівняння урапідилу та нітрогліцерину при лікуванні гіпертензивного кризу, ускладненого набряком легень (Shi et al., 2019). Було виявлено, що застосування урапідилу протягом двох днів після гіпертонічного кризу покращувало фракцію викиду (ФВ) лівого шлуночка (ЛШ) і не впливало на кінцевосистолічний об’єм та наповнення ЛШ. Через сім днів після лікування урапідилом показники систолічного АТ (САТ), натрійуретичного пептиду, ФВ ЛШ, кінцевосистолічного об’єму ЛШ, трансамінази та загальне самопочуття пацієнтів поліпшилися, а рівень креатиніну – знизився (на відміну від такого при використанні нітрогліцерину).
Лектор зауважив, що нефропротекторна дія урапідилу є дуже важливою, оскільки погіршення функції нирок на 20% в осіб з атеросклерозом підвищує ризик розвитку ускладнень та смерті протягом 3‑5 років.
Ебрантил можна застосовувати як за допомогою інфузійного наносу, так і шляхом крапельного в/в введення. Схема використання урапідилу при гіпертензивному кризі є наступною:
- Ін’єкція в/в: 10‑50 мг урапідилу вводити повільно під постійним моніторингом АТ. Зниження АТ спостерігається протягом 5 хв після ін’єкції. Парентеральна терапія може бути багаторазовою при повторному підвищенні АТ.
- Повільна в/в краплинна інфузія або безперервна інфузія за допомогою перфузатора.
Підтримувальна доза урапідилу в середньому становить 9 мг/год, тобто 250 мг урапідилу при додаванні до 500 мл розчину для інфузій.
Таким чином, Ебрантил – оригінальний препарат урапідилу, що характеризується швидким початком та припиненням дії, легкістю у титруванні, має підтверджену високу ефективність, сприятливий профіль безпеки та здатність захищати органи-мішені. Урапідил позбавлений побічних явищ, характерних для нітрогліцерину – «синдрому обкрадання», тахікардії, зменшення мозкового та ниркового кровотоку. Саме тому Ебрантил рекомендований для лікування пацієнтів з ускладненими гіпертензивними кризами, який можна застосовувати як гіпертензивний засіб 1-ї лінії.
Аспекти запобігання ураженням органів-мішеней при лікуванні гіпертензивного кризу
 Провідний науковий співробітник відділу реанімації та інтенсивної терапії ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), д. мед. н. Олег Ігорович Іркін присвятив доповідь аспектам попереджання ураження органів-мішеней при лікуванні гіпертензивного кризу. На початку виступу спікер зазначив, що одним із найефективніших препаратів, який вже більш ніж 40 років застосовують для купірування ускладненого гіпертензивного кризу, є урапідил.
Провідний науковий співробітник відділу реанімації та інтенсивної терапії ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), д. мед. н. Олег Ігорович Іркін присвятив доповідь аспектам попереджання ураження органів-мішеней при лікуванні гіпертензивного кризу. На початку виступу спікер зазначив, що одним із найефективніших препаратів, який вже більш ніж 40 років застосовують для купірування ускладненого гіпертензивного кризу, є урапідил.
Урапідил – це антигіпертензивний засіб, який чинить переважно α-адреноблокувальний, однак має як центральний, так і периферичний ефект. Центральна дія урапідилу зумовлена його здатністю до стимуляції центральних серотонінових 5НТ1А-рецепторів стовбура головного мозку, що приводить до зменшення симпатичного тонусу та периферичного опору судин, зниження частоти розрядів серотонінергічних нейронів, і, як наслідок, – САТ та діастолічного АТ (ДАТ). Також урапідил володіє периферичною дією, що полягає у блокаді периферичних α-адренорецепторів та зумовлює зниження периферичного опору судин. Вплив урапідилу не супроводжується рефлекторною тахікардією, не призводить до підвищення внутрішньочерепного тиску та дозволяє підтримувати адекватний нирковий кровотік.
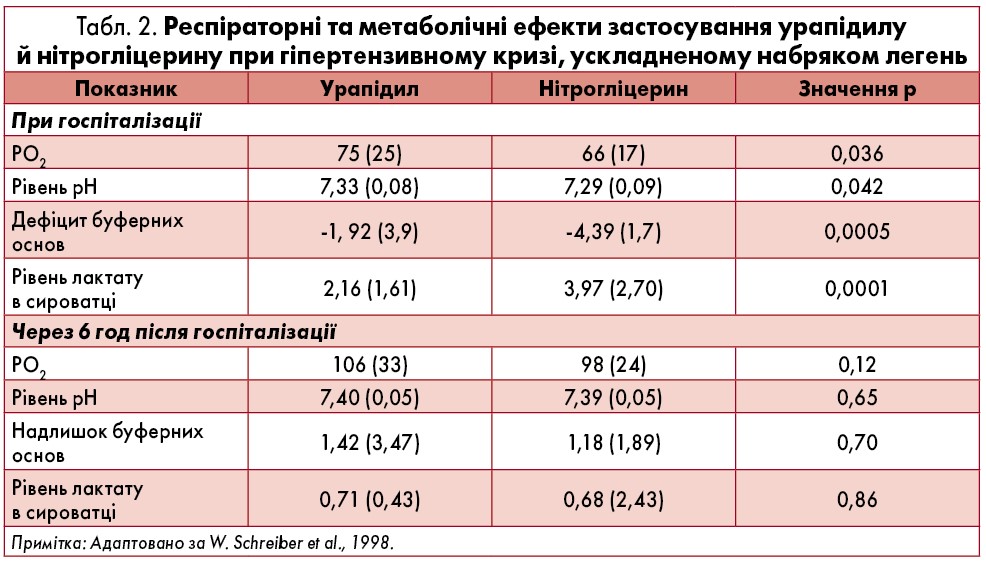
Іншим препаратом, що часто застосовують при ускладненому гіпертензивному кризі, є нітрогліцерин. У багатьох клінічних дослідженнях порівнювали ефективність та безпеку нітрогліцерину й урапідилу при менеджменті осіб з ускладненими гіпертензивними кризами. Доповідач представив до уваги слухачів результати дослідження W. Schreiber et al. (1998), спрямованого на зіставлення метаболічних параметрів пацієнтів, яким було призначено урапідил або нітрогліцерин. За отриманими результатами, застосування урапідилу асоціювалося зі значно меншими метаболічними порушеннями, ніж нітрогліцерину (табл. 2).
Інше мультицентрове рандомізоване клінічне дослідження W. Yang et al. (2015) було присвячене порівнянню ефективності застосування нітрогліцерину та урапідилу при АГ, ускладненій гострою декомпенсованою СН. Автори виявили, що обидва препарати мали зіставний вплив щодо зниження САТ і ДАТ, водночас урапідил корелював із меншими метаболічними порушеннями, ніж нітрогліцерин.
Олег Ігорович представив клінічний випадок із власного досвіду. Пацієнт, який протягом останніх семи років страждає на ішемічну хворобу серця, двічі переніс інфаркт міокарда (2003 та 2005 рр.), аортокоронарне шунтування та анулопластику, поступив до стаціонара зі скаргами на задишку й ортопное. При об’єктивному огляді: частота серцевих скорочень (ЧСС) – 120 уд./хв, частота дихання – 32/хв, вислуховується систолічний шум у проєкції мітрального клапана. АТ – 160/155 мм рт. ст. У легенях вологі хрипи вище кута лопаток, клас за класифікацію Killip – III, сатурація (SaO2) – 82%.
На підставі зазначених даних було запідозрено наявність гіпертензивного кризу, ускладненого гострою СН, та розпочато застосування нітрогліцерину з контролем АТ, SaO2 і ЧСС. На тлі введення нітрогліцерину розвинувся «синдром обкрадання» (зменшення SaO2) та підвищилася ЧСС, при цьому виразного зниження АТ не відзначалося. У зв’язку з цим було прийняте рішення перевести пацієнта на урапідил.
Швидке введення урапідилу привело до зниження у хворого АТ, підвищення насичення крові О2 та зниження ЧСС. Перехід на підтримувальне дозування урапідилу супроводжувалося подальшою нормалізацією АТ та зниженням ЧСС <100 уд./хв із покращенням SaO2. У зв’язку зі стабілізацією стану на тлі лікування урапідилом вже наступного дня пацієнта було переведено з відділення реанімації до терапевтичного стаціонара.
Іще однією перевагою урапідилу є відсутність у нього негативного впливу на мозковий та нирковий кровообіг (Hartmann et al., 2007). На відміну від урапідилу, нітрогліцерин призводить до зменшення мозкового та ниркового кровообігу, тож має обмеження щодо застосування в осіб із патологією нирок та судин головного мозку.
Слід підкреслити, що збереження адекватного ниркового кровотоку в пацієнтів із гіпертензивним кризом є так само важливим, як і контроль мозкового кровообігу. Хворі з гіпертензивним кризом часто вже мають порушення функції нирок. Нітрогліцерин як екзогенний донатор оксиду азоту чинить селективний судинорозширювальний ефект на ниркову перфузію, проте не діє на резистивні судини нирок, не збільшує нирковий кровотік та може навіть зменшувати його (Elkayam et al., 1996). Погіршення клінічної картини при застосуванні нітрогліцерину в дослідженні RIFLE було пов’язане зі зниженням швидкості клубочкової фільтрації та збільшенням азоту сечовини (Tien et al., 2012).
Також О.І. Іркін представив дизайн і результати власного дослідження ефективності урапідилу та нітрогліцерину в лікуванні осіб із гіпертонічним кризом. Загалом було залучено 20 хворих на АГ, яких рандомізували на дві рівні групи для отримання урапідилу та нітрогліцерину (середній вік – 57 років). У групі урапідилу було 70% чоловіків, 60% курців, рівень креатиніну в середньому становив 78±5,4 ммоль/л, ЧСС – 92±12,7 уд./хв, ФВ ЛШ – 58±7,5%. Пацієнти групи нітрогліцерину мали такі вихідні параметри: 60% чоловіків, 70% курців, рівень креатиніну – 81±5,4 ммоль/л, ЧСС – 90±15,1 уд./хв, ФВ ЛШ – 60±5,5%.
Критеріями включення були пацієнти з гіпертонічним кризом, які мали САТ >200 мм рт. ст. та ДАТ >110 мм рт. ст. Критерії виключення: гострий коронарний синдром, гостре порушення мозкового кровообігу, порушення функції нирок в анамнезі, супутня тяжка патологія та гіпертензивна терапія безпосередньо перед спостереженням.
У процесі дослідження учасникам проводили УЗД судин нирок з оцінкою швидкості кровотоку в ниркових артеріях на момент включення, до початку лікування та після нормалізації АТ. У групі урапідилу пацієнти отримували препарат із покроковим збільшенням швидкості введення та переходом на 12,5‑25 мг/год. Друга група застосовувала нітрогліцерин в/в у дозі 20‑200 мкг/кг/хв до досягнення рівня АТ у межах 140‑160 мм рт. ст. та ДАТ <100 мм рт. ст.
Застосування як урапідилу, так і нітрогліцерину приводило до ефективного зниження САТ у всіх пацієнтів (рис. 3). Також зниження САТ супроводжувалося зміною кровотоку в черевній аорті та ниркових артеріях згідно з даними УЗД (рис. 4, 5).
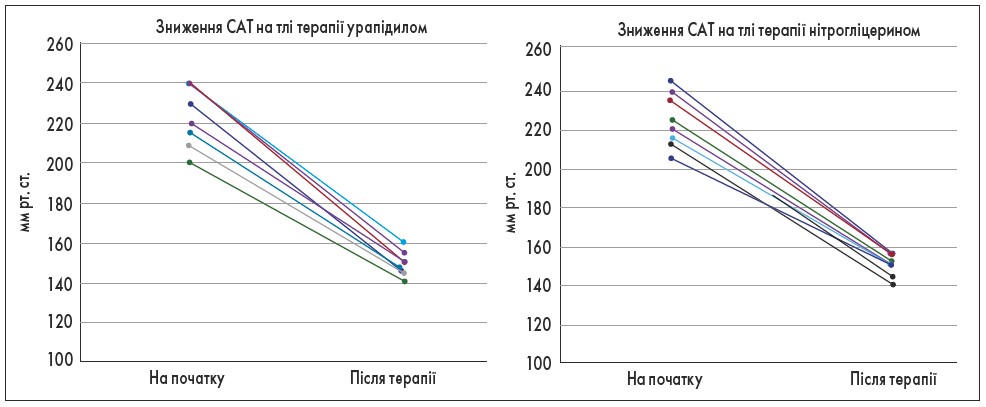 Рис. 3. Зміна САТ при застосуванні урапідилу та нітрогліцерину
Рис. 3. Зміна САТ при застосуванні урапідилу та нітрогліцерину
 Рис. 4. Зміна кровотоку в черевній аорті на тлі терапії урапідилом та нітрогліцерином
Рис. 4. Зміна кровотоку в черевній аорті на тлі терапії урапідилом та нітрогліцерином
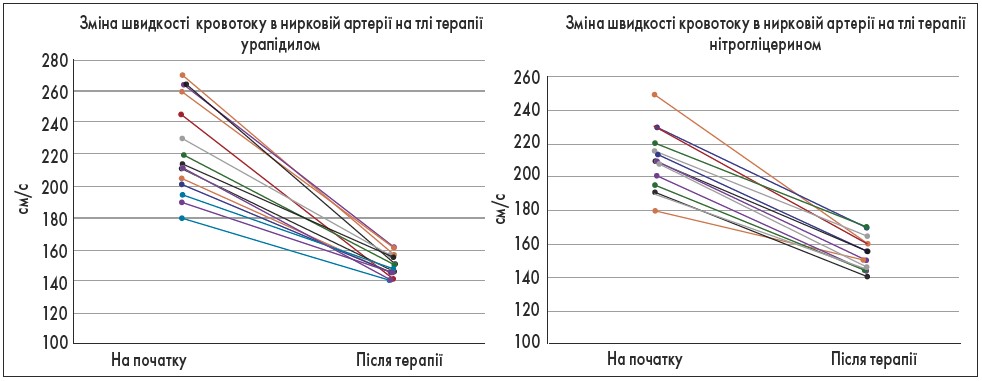 Рис. 5. Зміна кровотоку в ниркових артеріях у місці відгалуження від аорти на тлі терапії урапідилом та нітрогліцерином
Рис. 5. Зміна кровотоку в ниркових артеріях у місці відгалуження від аорти на тлі терапії урапідилом та нітрогліцерином
Зменшення системного АТ при антигіпертензивній терапії закономірно супроводжується зниженням кровотоку в аорті та ниркових артеріях у місцях їх відгалуження від аорти, тож це є нормальним гемодинамічним проявом лікування.
Цікаві результати були отримані при дослідженні ниркового кровообігу на рівні входу ниркової артерії в нирку. Так, застосування нітрогліцерину приводило до зменшення ниркового кровообігу, тоді як урапідил не знижував та у деяких пацієнтів навіть покращував його. Таким чином, використання урапідилу при менеджменті осіб із гіпертензивним кризом має нефропротекторний ефект.
Наприкінці доповіді лектор підсумував, що урапідил, як і нітрогліцерин, сприяє ефективному зниженню АТ. При цьому урапідил, на відміну від нітрогліцерину, не знижує мозковий та нирковий кровообіг і не викликає синусової тахікардії. Численні клінічні дослідження підтвердили, що в/в застосування урапідилу для купірування гіпертензивного кризу є дієвим та безпечним методом лікування. Якісним і високоефективним оригінальним препаратом урапідилу є лікарський засіб Ебрантил.
Підготувала Анастасія Козловська
UA-EBRA-PUB-072021-01
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (76) 2021 р.