30 липня, 2021
Такий різний остеопороз: як правильно підібрати лікування?
Існує думка, що остеопороз є добре вивченим захворюванням, яке має чіткий характер і прогнозований перебіг. Та чи це дійсно так? Важливі питання діагностики й терапії остеопорозу були розглянуті цьогоріч навесні в межах визначних медичних заходів. Пропонуємо до вашої уваги огляд доповідей провідних вітчизняних фахівців.
Клінічна картина остеопорозу, діагностика та рекомендації з лікування
 Наталія Вікторівна Григор’єва, д. мед. н., професорка, провідна наукова співробітниця ДУ «Інститут геронтології імені Д.Ф. Чеботарьова НАМН України» (м. Київ), виступила із доповіддю на тему остеопорозу в межах НПК «Травневі ревмодні» у Києві. Спершу вона нагадала слухачам класифікацію системного остеопорозу. Так, первинний остеопороз розподіляють на ідіопатичний ювенільний та у середньому віці, інволюційний 1-го (постменопаузний) і 2-го типу (сенільний). Вторинні форми зазвичай класифікують відповідно до таких причин:
Наталія Вікторівна Григор’єва, д. мед. н., професорка, провідна наукова співробітниця ДУ «Інститут геронтології імені Д.Ф. Чеботарьова НАМН України» (м. Київ), виступила із доповіддю на тему остеопорозу в межах НПК «Травневі ревмодні» у Києві. Спершу вона нагадала слухачам класифікацію системного остеопорозу. Так, первинний остеопороз розподіляють на ідіопатичний ювенільний та у середньому віці, інволюційний 1-го (постменопаузний) і 2-го типу (сенільний). Вторинні форми зазвичай класифікують відповідно до таких причин:
- прийом лікарських засобів (як-то гепарин, гормони щитовидної залози, агоністи гонадотропін-рилізинг-гормону, карбамазепін тощо);
- ендокринні порушення (гіпертиреоз, гіперкортицизм, цукровий діабет, гіпогонадизм, гіперпаратиреоз, захворювання гіпофіза тощо);
- хвороби органів травлення (гастроектомія, запальні захворювання кишечника, синдром мальабсорбції, ураження гепатобіліарної системи тощо);
- захворювання крові (лейкоз, лімфоми, системний мастоцитоз, мієломна хвороба, таласемія, анемії, хвороба Гоше тощо);
- патології сполучної тканини (недосконалий остеогенез, синдроми Елерса – Данлоса, Марфана, ревматоїдний артрит, системний червоний вовчак тощо);
- захворювання нирок (хронічна ниркова недостатність, нирковий канальцевий ацидоз, синдром Фанконі тощо);
- різне (вагітність і лактація, іммобілізація, зловживання алкоголем, нервово-психічна анорексія, гіперфосфатемія, злоякісні новоутворення, сімейна вегетативна дисфункція тощо).
Отже, остеопороз є різним за походженням, і механізми його формування за специфікою відрізняються. Шаблонні підходи до лікування остеопорозу неприпустимі – лише індивідуальний підхід забезпечить ефективне ведення таких пацієнтів. Препарати для терапії остеопорозу по-різному впливають на темпи формування і руйнування кісткової тканини.
Діагноз остеопорозу встановлюють, зокрема, на підставі даних двох діагностичних інструментів. Першим є рентгенівська денситометрія, або подвійна енергетична рентгенівська абсорбціометрія – «золотий стандарт» для визначення мінеральної щільності кісткової тканини (МЩКТ). Наприклад, відповідно до класифікації ВООЗ, остеопороз діагностують у жінок у постменопаузі та чоловіків старше 50 років, якщо показник Т поперекового відділу хребта, стегнової кістки становить -2,5 або менше сигмальних відхилення (SD). Для молодих пацієнтів слід керуватись значеннями показника Z, що особливо важливо у дітей. Показник Z -2,0 чи менше SD визначається як «нижчий за очікуваний діапазон у даному віці». Значення Z більш ніж -2,0 SD характеризують «у межах очікуваного діапазону для даного віку».
Варто зважати на те, що остеопороз не може бути діагностований у чоловіків віком молодше 50 років лише на підставі показника МЩКТ. Однак ці діагностичні критерії ВООЗ застосовують для жінок у клімактеричному періоді.
Другим інструментом для оцінки ризику остеопоротичних переломів, що широко впроваджується наразі у медичну практику, є опитувальник FRAX.
Важливо пам’ятати, що сьогодні, відповідно до настанови Міжнародної асоціації з клінічної денситометрії (ISCD, 2019), замість терміну «остеопенія» рекомендовано вживати терміни «низька щільність кісткової тканини» або «низька кісткова маса». Особи з низькою кістковою масою не обов’язково мають високий ризик перелому.
Показаннями для фармакотерапії остеопорозу є:
- Остеопороз, який діагностовано на підставі даних рентгенівської денситометрії: це показник Т -2,5 чи Z -2,0 (за наявності захворювання, що впливає на метаболізм кісткової тканини).
- Малотравматичний перелом тіл хребців чи стегнової кістки.
- Високий ризик переломів (за FRAX) і низька МЩКТ.
Згідно з сучасними міжнародними рекомендаціями, бісфосфонати (БФ) є препаратами першої лінії при лікуванні системного, постменопаузального та глюкокортикоїд-індукованого остеопорозу (ACR, 2017; SIGN, 2015 та ін.).
У пацієнтів із легким або помірним ризиком терапію слід починати із пероральних БФ, а за високого – розглянути ін’єкційні форми. На сьогодні БФ мають найбільшу доказову базу в лікуванні остеопорозу.
Відповідно до результатів дослідження H. Fleisch (2002), найактивнішим препаратом групи БФ наразі є золедронат (золедронова кислота) (рисунок). У межах 9-річного міжнародного рандомізованого подвійного сліпого випробування HORIZON-PFT було продемонстроване достовірне скорочення кількості переломів на тлі тривалої терапії золедронатом (Black et al., 2012).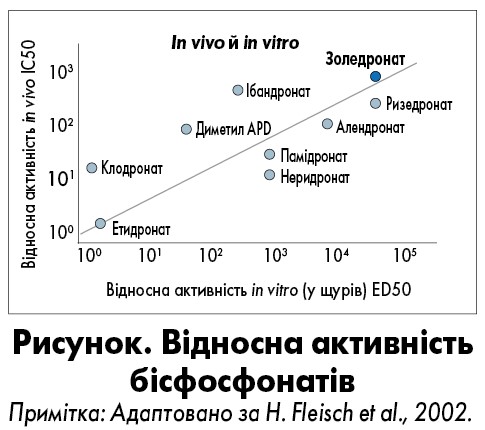
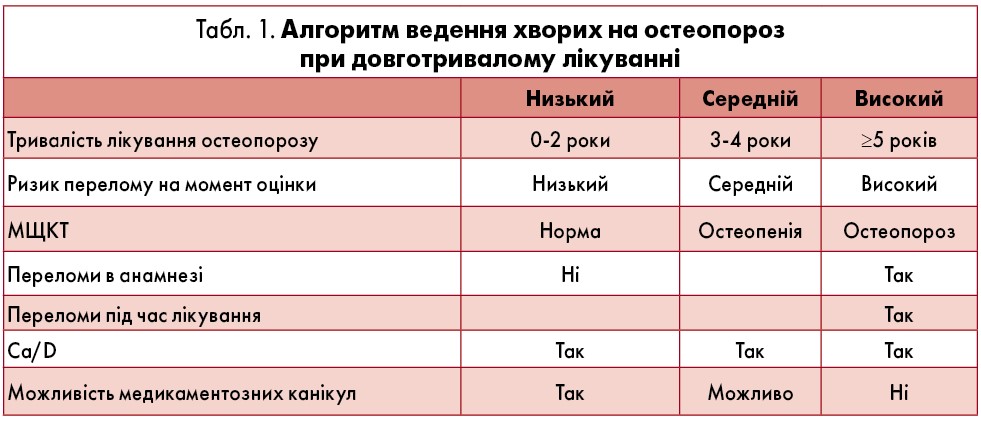
Тривалість терапії остеопорозу залежить від ступеня ризику переломів. За низького ризику рекомендована тривалість лікування становить 0‑2 роки з можливістю терапевтичних канікул, середнього – 3‑4 роки, високого – 5 років безперервного використання препаратів. Алгоритм ведення хворих на остеопороз при довготривалому лікуванні наведений у таблиці 1.
Н.В. Григор’єва зазначила, що при лікуванні пацієнтів з остеопорозом необхідно приймати щонайменше 1000 мг/добу кальцію та 800 МО вітаміну D. У разі дотримання цих рекомендацій можна очікувати на дієву профілактику чи терапію остеопорозу. Так, за словами спікерки, дефіцит вітаміну D негативно впливає на ефективність призначених препаратів. У разі недостатності вітаміну D 80% терапії не матиме користі.
Потрібно чітко розуміти, що не будь-яке зниження МЩКТ є остеопорозом; особливо це характерно для молодих пацієнтів. Низька МЩКТ може спостерігатися за різних форм остеомаляції (при недосконалому остеогенезі та інших захворюваннях сполучної тканини, хронічних патологіях нирок із порушенням мінерального обміну та нирковими остеодистрофіями, інших рідкісних нозологіях). Остеомаляція і остеопороз однаково проявляються на рентгенівській денситометрії, зокрема, зниженням МЩКТ. Проте остеомаляція та остеопороз – абсолютно різні захворювання, і підходи до їх лікування мають бути індивідуальними. Так, при остеопорозі препарати БФ рекомендовані, а при остеомаляції – протипоказані.
Переваги золедронової кислоти (5 мг):
- найпотужніший препарат серед БФ;
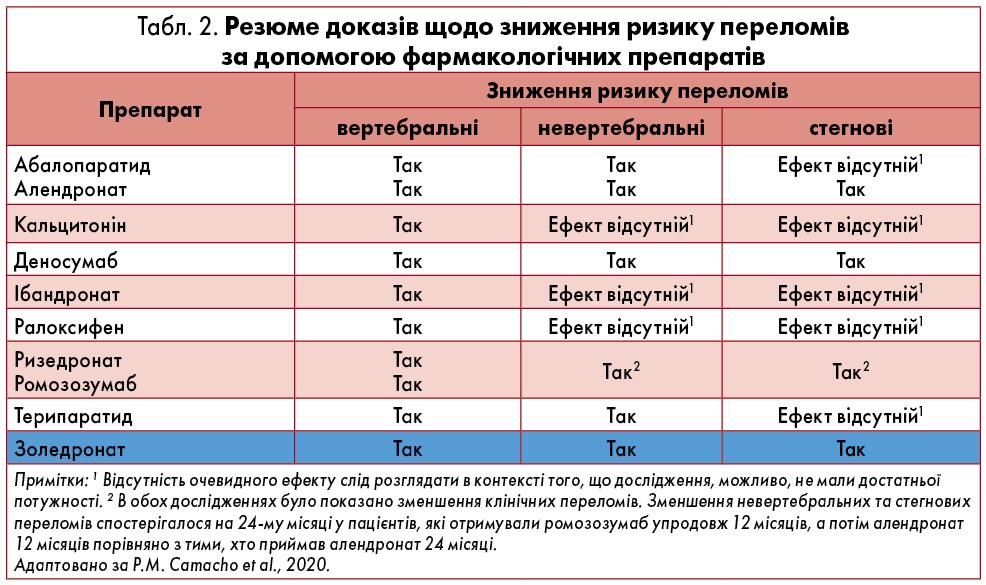
- рекомендована для зниження ризику вертебральних і невертебральних переломів (табл. 2);
- зниження показника загальної смертності (на 28%);
- рекомендована як для жінок, так і чоловіків;
- доведена ефективність при різних видах системного остеопорозу (постменопаузальний, глюкокортикоїд-індукований, вторинний);
- високий комплаєнс;
- одноразове застосування на рік.
Професорка зауважила, що у пацієнтів, які отримують лікування золедроновою кислотою (препаратом Золеум) у дозі 5 мг, відзначено хороші показники приросту МЩКТ і задовільну безпеку застосування.
Остеопороз – алгоритм дій
 Єлизавета Давидівна Єгудіна, д. мед. н., професорка (Клініка сучасної ревматології, м. Київ) провела вебінар на тему «Остеопороз – алгоритм дій». Вона звернула увагу авдиторії на глюкокортикоїд (ГК)-індукований остеопороз. Лекторка зазначила, що це найчастіша форма вторинного остеопорозу, що розвивається при хронічних неінфекційних захворюваннях, за яких спочатку підвищується рівень прозапальних цитокінів (ревматичні патології, запальні захворювання кишечника, бронхіальна астма), у чоловіків і жінок будь-якого віку.
Єлизавета Давидівна Єгудіна, д. мед. н., професорка (Клініка сучасної ревматології, м. Київ) провела вебінар на тему «Остеопороз – алгоритм дій». Вона звернула увагу авдиторії на глюкокортикоїд (ГК)-індукований остеопороз. Лекторка зазначила, що це найчастіша форма вторинного остеопорозу, що розвивається при хронічних неінфекційних захворюваннях, за яких спочатку підвищується рівень прозапальних цитокінів (ревматичні патології, запальні захворювання кишечника, бронхіальна астма), у чоловіків і жінок будь-якого віку.
Варто підкреслити, що у 50% пацієнтів, які отримували довгострокову терапію глюкокортикоїдами (ГК), розвиваються переломи кісток або аваскулярні некрози. Також тривале застосування ГК призводить до втрати кісткової маси, особливо в перші 3‑6 місяців лікування.
У рекомендаціях щодо ведення пацієнтів із ГК-індукованим остеопорозом вказано, що впродовж перших трьох місяців від початку терапії ГК у дозі більш ніж 2,5 мг проводять рентгенівську денситометрію. Це дослідження слід виконувати щорічно, незалежно від віку пацієнтів, із метою визначення МЩКТ (Compston, 2018).
Підхід до ведення пацієнтів із ризиком переломів має бути індивідуальним. Однак для збереження базового нормального функціонування кісток усі особи віком від 50 років мають отримувати кальцій по 1200 мг/добу та вітамін D у дозі 800‑2000 МО (20‑50 мкг/добу). Також щодня слід дотримуватися фізичної активності. Відомо, що силові вправи, які підтримують м’язовий тонус, сприяють підвищенню щільності кісткової тканини.
Є.Д. Єгудіна навела фактори ризику переломів для пацієнтів, які отримують ГК:
1. Пов’язані з використанням ГК:
- висока добова доза (>7,5 мг/добу преднізолону);
- накопичувальна доза >5 г;
- поточне або нещодавнє (<3 місяців) застосування ГК;
- ГК-асоційована міопатія, яка підвищує ризик падінь;
- ГК-асоційований гіпогонадизм.
2. Пов’язані з основним станом:
- ревматоїдний артрит;
- анкілозувальний спондиліт;
- запальні захворювання кишечника, жовчовивідних шляхів;
- цироз печінки.
3. Пов’язані з ризиком розвитку остеопорозу:
- вік >55 років;
- біла раса;
- жіноча стать;
- менопауза;
- куріння;
- надмірне вживання алкоголю;
- МЩКТ за показником Т менш ніж -1,5;
- високий ризик падінь;
- ендокринні розлади;
- гіпогонадизм;
- гіпер- або гіпопаратиреоз;
- мальабсорція;
- індекс маси тіла <18,5;
- попередні переломи в анамнезі.
Чим вища доза ГК при ГК-індукованому остеопорозі, тим більша ймовірність переломів. Можуть виникати переломи різних локалізацій, але найчастіше – вертебральні. У пацієнтів із ГК-індукованим остеопорозом переломи хребців нерідко мають безсимптомний характер, вчасно не діагностуються та можуть виникати, наприклад, на тлі кашлю чи чхання (Buckley, Humphrey, 2018).
Розподіл пацієнтів за групами, які потребують діагностики остеопорозу залежно від дози і тривалості лікування ГК, за рекомендаціями Американського коледжу кардіології (ACR), Європейської протиревматичної ліги (EULAR), Міжнародного фонду остеопорозу (IOF) та Британської групи експертів з остеопорозу (NOGG) наведено у таблиці 3.
Показання для антиостеопоротичного лікування БФ у пацієнтів на терапії (≥3 місяців) пероральними ГК у дозі >2,5 мг (ACR, 2017):
1. Пацієнти віком до 40 років:
- остеопоротичні переломи в анамнезі;
- які продовжують лікування ГК (>6 місяців у дозі більш ніж 7,5 мг/добу) і нижчий за -3 Z-критерій рентгенівської денситометрії;
- втрата кісткової тканини >10% на рік та використання преднізолону більш як 7,5 мг/добу.
2. Пацієнти віком від 30 років:
- ті, що отримують лікування ГК у дуже високих дозах (початкова доза преднізолону – 30 мг/добу або сукупна річна доза >5 г).
3. Пацієнти віком від 40 років:
- остеопоротичні переломи в анамнезі;
- Т-критерій менш ніж -2,5;
- високий/помірний ризик переломів за FRAX.
Слід зазначити, що Управління із контролю за якістю продуктів та медикаментів США (FDA) 2018 р. серед препаратів для лікування ГК-індукованого остеопорозу затвердило золедронат.
Професорка представила до уваги слухачів висновки, які було зроблено за результатами систематичного огляду C.S. Allen et al. (2016) 27 рандомізованих клінічних досліджень, що включали 3075 пацієнтів із ГК-індукованим остеопорозом. Так, існують докази високої достовірності, що БФ є корисними для зниження ризику переломів хребців, середньої достовірності – що препарати ефективні для профілактики та лікування ГК-індукованої втрати МЩКТ як поперекового відділу хребта, так і шийки стегна, а також низької, що БФ можуть асоціюватися з серйозними побічними явищами.
Золедронова кислота чинить значно сприятливіший вплив на МЩКТ порівняно із плацебо, а частота побічних ефектів (найпоширеніші – гіпертермія та скелетно-м’язовий біль) є зіставною (Serefoglu, Tandogdu, 2010).
У дослідженні P. Hadji et al. (2012) взяли участь 602 жінки з остеопорозом, які отримували пероральні (n=194) чи парентеральні (n=408) форми золедронової кислоти. За отриманими даними, 80,9% учасниць мали бажання продовжити терапію даним препаратом, а 42,9% – змінити лікування алендронатом на золедронову кислоту. Таким чином, золедронова кислота – це зручне лікування остеопорозу.
Терапія остеопорозу, зокрема ГК-індукованого, золедроновою кислотою є ефективною і безпечною порівняно з іншими БФ та плацебо. Сьогодні для українських пацієнтів доступний Золеум – генерик оригінального препарату золедронової кислоти від компанії Ananta Medicare. Золеум робить терапію остеопорозу більш доступною та зручною.
Підготувала Людмила Тепла
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (76) 2021 р.