15 серпня, 2021
Тактика ведення хворих із запальними захворюваннями кишечнику під час пандемії COVID-19
На основі рекомендацій AGA
Допоки COVID-19 є глобальною надзвичайною ситуацією, пацієнти із запальними захворюваннями кишечнику (ЗЗК) почувають особливе занепокоєння щодо ризику інфікування та продовження ними медикаментозної терапії. Ці оновлені клінічні рекомендації відображають сучасне розуміння проблеми COVID-19 та узагальнюють наявні вказівки для пацієнтів із ЗЗК і тих, хто за ними доглядає.
Найпоширеніше запитання, яке ставлять пацієнти із ЗЗК, – чи можна отримувати терапію з приводу ЗЗК під час нинішньої пандемії, особливо тим, у кого підозрюють або підтвердили наявність COVID-19. У ці непрості часи за браком даних фахівці повинні спиратися на наявну інформацію, а також на експертні вказівки. Зокрема, доступні загальні вказівки та консенсусні твердження Британського товариства гастроентерології (BSG) [19] та Міжнародної організації з вивчення запальних захворювань кишечнику (IOIBD) [15, 20].
Пацієнтів із ЗЗК можна розділити на три категорії:
1) не інфіковані SARS-CoV-2;
2) інфіковані SARS-CoV-2, але не мають симптомів (наприклад, ЗЗК у стадії ремісії, не відбулася маніфестація ЗЗК при COVID-19);
3) з підтвердженою COVID-19, з активним запаленням кишечнику чи іншими ГІ-симптомами або без них.
Наявні дані щодо пацієнтів із ЗЗК, не інфікованих SARS-CoV-2, свідчать про те, що вони не мають вищого ризику зараження SARS-CoV-2. Тому загальна рекомендація – продовжувати терапію ЗЗК з метою підтримання ремісії, яка підтверджується як симптомами (клінічна ремісія), так і об’єктивно (ендоскопічно підтверджений контроль запалення та нормалізація лабораторних показників). Пацієнтам слід радити дотримуватися поточних схем, щоб уникнути рецидиву через недотримання лікування. Крім очевидного негативного наслідку рецидиву, лікування загострення ЗЗК вимагатиме витрат медичних ресурсів, використання кортикостероїдів або невідкладної госпіталізації, що набагато гірше, ніж відомі ризики наявної терапії ЗЗК. Відповідно до загальних рекомендацій, пацієнти із ЗЗК мають практикувати суворе соціальне дистанціювання, працювати вдома, ретельно дотримуватися гігієни рук та ізолюватися від людей із симптомами інфекції.
Пацієнти із ЗЗК висловлюють занепокоєння щодо відвідування центрів для проведення інфузійної терапії ЗЗК (наприклад, інфліксимабом, устекінумабом, ведолізумабом). Консенсус IOIBD схвалює постійне використання інфузійних центрів за умови, що в них впроваджено протокол скринінгу на COVID-19. Інфузійні центри повинні мати протокол, який включає попередній скринінг пацієнтів на предмет контактів із хворими або наявності симптомів COVID-19. Перевірку гіпертермії проводять при вході, потрібна адекватна відстань між кріслами (мінімум 1,5 м), пацієнти й особи, котрі їх супроводжують, повинні користуватися масками та рукавичками; після прийому має проводитися ретельне прибирання. Вибірковий перехід на ін’єкційну терапію не рекомендується, оскільки у попередніх дослідженнях у пацієнтів, які отримували інфліксимаб і перейшли на адалімумаб, останній асоціювався з розвитком рецидиву [22]. Хоча перехід на інфузії вдома може здатися виправданим як спосіб обмеження контакту із вірусом, така тактика не рекомендується. Є багато непідконтрольних змінних, а також серйозний ризик того, що медичний працівник, який відвідує пацієнтів удома, може заразитися і стати вектором поширення інфекції для інших пацієнтів.
Від прийому тіопуринів, метотрексату і тофацитинібу слід тимчасово утриматися. Поточну терапію моноклональними антитілами (інгібіторами фактора некрозу пухлини – ФНП, устекінумабом чи ведолізумабом) потрібно відкласти на 2 тижні для моніторингу розвитку COVID-19, оскільки вся вищезазначена терапія може продовжувати зумовлювати системні або тканинні ефекти, незважаючи на її припинення. Відновлення терапії через 2 тижні, якщо у пацієнта не розвинулися симптоми COVID-19, є обґрунтованим.
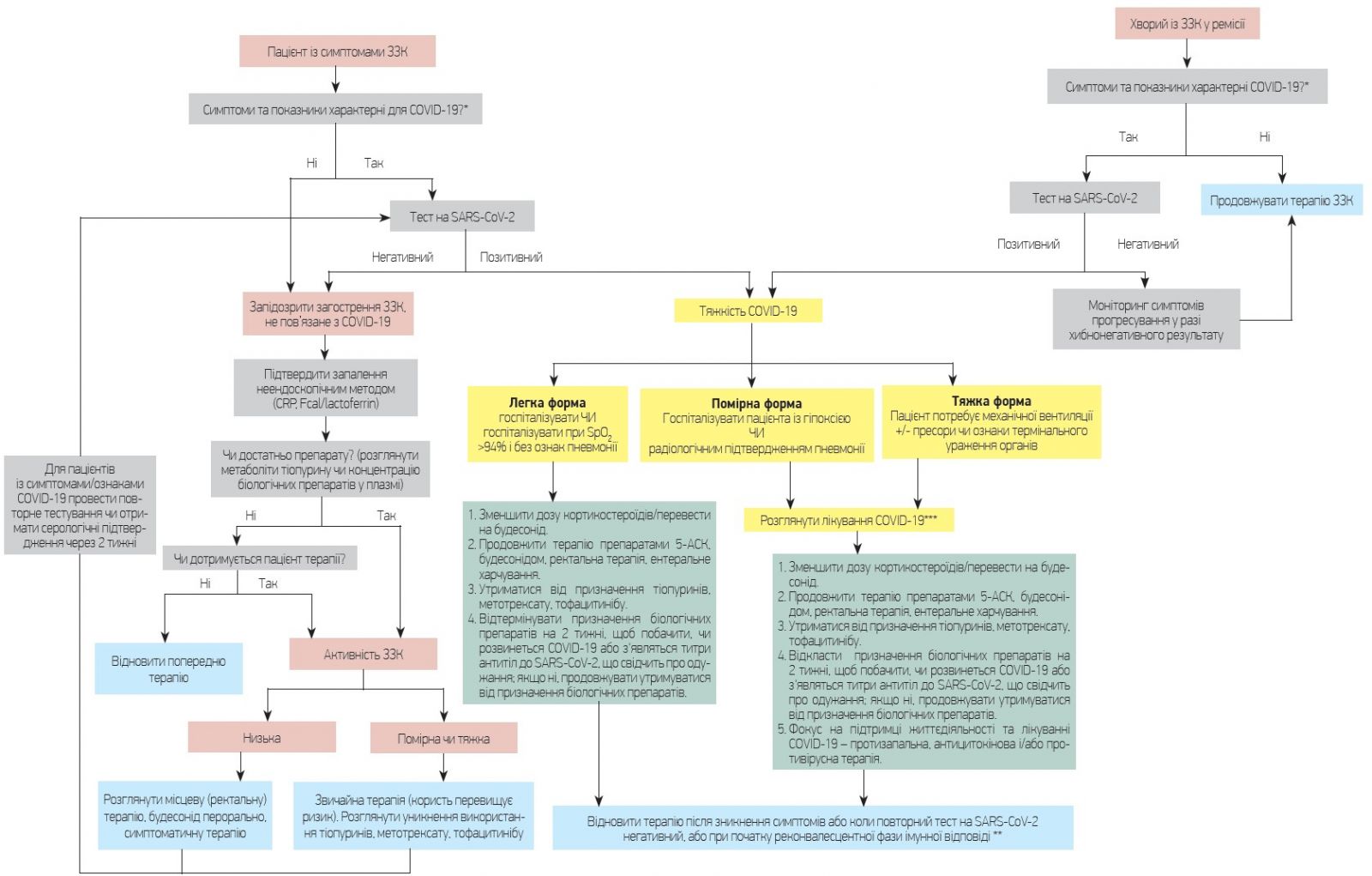
Ситуація, коли у пацієнта із ЗЗК підтвердили COVID-19 із запаленням кишечнику чи без нього, складніша, оскільки є фактори, що впливають на ведення ЗЗК, а також COVID-19. Алгоритм цього підходу представлений на рисунку [37].
Рис. Ведення пацієнтів із ЗЗК під час пандемії COVID-19
*Симптоми та ознаки COVID-19: лихоманка (83-99%); кашель (59-82%); нездужання (44-70%); анорексія (40-84%); задишка (31-40%); вироблення мокротиння (28-33%); міалгії (11-35%); головний біль, сплутаність свідомості, ринорея, біль у горлі, кровохаркання, блювання та діарея (<10%); лімфопенія (83%); КТ грудної клітки: двобічна, периферійна, симптом матового скла. Довідка: CDC – Тимчасова клінічна настанова з лікування пацієнтів із підтвердженою коронавірусною хворобою (COVID-19). https://www.cdc.gov/coronavirus/2019-ncov/hcp/clinical-guidance-managementpatients.html. Accessed April 2, 2020.
**Одужання та невиявлення SARS-Cov-2 дає підстави для відновлення терапії ЗЗК; роль серологічних антитіл у тестуванні сьогодні залишається незрозумілою (тестування щодо одужання (відсутність вірусу при тестуванні) може бути неможливим відповідно до спроможності місцевих систем тестування та епідеміологічної стратегії тестування, затвердженої системою охорони здоров'я під час пандемії COIVD-19).
***Лікування COVID-19 ще досліджується, слід користуватися тими методами терапії, які є безпечними та ефективними при ЗЗК.
Для пацієнта з COVID-19 коригування медикаментозної терапії ЗЗК є доцільним на основі розуміння імунної активності терапії і того, чи може терапія обтяжити перебіг COVID-19. Спочатку слід розглянути ведення пацієнтів із ЗЗК в ремісії. Коригування терапії ЗЗК спрямоване на зниження імуносупресії під час активної реплікації вірусу в спробі зменшити ймовірність ускладнень. Відомо, що для лікування COVID-19 вивчається антицитокінова терапія, і, можливо, незабаром ми дізнаємося, що, наприклад, продовження лікування інгібіторами ФНП може зменшити прогресування хвороби до гострого респіраторного дистрес-синдрому та поліорганної недостатності. Однак за відсутності цих даних рекомендації сьогодні ґрунтуються на прийнятті рішення щодо збереження або продовження специфічної терапії ЗЗК. Додатковий інтерес становить противірусна терапія та інші види антицитокінової терапії, які вивчаються для лікування COVID-19. Доцільно розглядати вибір методів лікування, які можуть мати вторинну перевагу при ЗЗК (або хоча б не спричиняють запалення кишечнику).
Що стосується терапії ЗЗК, то аміносаліцилати, місцева ректальна терапія, дієта та антибіотики вважаються безпечними, їх прийом може бути продовжений. Пероральне застосування будесоніду, ймовірно, також безпечне і може продовжуватися, якщо це необхідно для постійного контролю ЗЗК. Використання системних кортикостероїдів варто уникати і припиняти його швидко, якщо це можливо. Особливо потрібно бути обережним при відміні кортикостероїдів, якщо є побоювання з приводу виникнення наднирковозалозової недостатності через хронічне використання цих препаратів. Прийом тіопуринів, метотрексату і тофацитинібу слід припинити під час гострої фази захворювання. Слід також утриматися від використання інгібіторів ФНП й устекінумабу під час вірусних захворювань. Терапію ведолізумабом у пацієнтів зі стабільним ЗЗК під час вірусних захворювань проводити доцільно.
Якщо у пацієнта з COVID-19 присутні симптоми ураження шлунково-кишкового тракту, то постійна підтримувальна терапія з приводу COVID-19 є обґрунтованою, але дослідження причини ГІ-симптомів у пацієнтів із ЗЗК є критично важливим моментом. По-перше, слід виключити відомі кишкові інфекції, такі як зумовлені Clostridioides difficile або іншими патогенними ГІ-мікроорганізмами. По-друге, потрібно підтвердити активне запалення неендоскопічним методом, включно з визначенням рівня С-реактивного білка, фекального кальпротектину або візуалізацією в поперечному зрізі, хоча ці тести слід інтерпретувати з обережністю, оскільки їх результати можуть бути ненормальними через COVID-19. Якщо результати свідчать про рецидив ЗЗК, лікування ЗЗК має ґрунтуватися на активності запалення і тяжкості ЗЗК.
Згідно з багатопрофільними рекомендаціями щодо ендоскопічних процедур під час пандемії COVID-19, потрібно виконувати тільки невідкладні ендоскопічні втручання. Для пацієнтів із ЗЗК та пацієнтів узагалі це стосується таких ситуацій, коли термінова ендоскопічна процедура змінить ведення захворювання. Клінічні сценарії, які можуть підказати необхідність використання ендоскопії під час пандемії, включають отримання біопсії для діагностики нових тяжких випадків ЗЗК, щоб виключити цитомегаловірусну інфекцію (ЦМВ), якщо результати неінвазивних тестів суперечливі; тяжкий перебіг захворювання або ж підозра на рак. При цьому огляд слизової оболонки може поєднуватися з хірургічним втручанням [31]. Крім того, Інститут AGA сьогодні рекомендує використовувати засіб для індивідуального захисту N95 (або N99, або PAPR) замість звичайних хірургічних масок і подвійні рукавички з метою належного індивідуального захисту медичних працівників, які виконують як верхню, так і нижню шлунково-кишкову ендоскопію, незалежно від статусу COVID-19 [1].
При легких формах хвороби клініцисти повинні використовувати більш безпечні методи лікування, згадані вище. При помірно тяжких і тяжких формах захворювання проведення терапії може бути небезпечним. У цій ситуації слід ретельно зважити ризики і переваги ескалації терапії ЗЗК щодо ступеня тяжкості COVID-19. Для пацієнтів із легкими симптомами COVID-19, котрі лікуються амбулаторно, IOIBD рекомендує терапію за допомогою будь-якого звичайного методу, що використовувався до пандемії COVID-19.
Для госпіталізованих пацієнтів з тяжким перебігом COVID-19 і ризиком поганих результатів терапія ЗЗК, найімовірніше, відійде на другий план, але при виборі методів лікування COVID-19 слід враховувати наявність ЗЗК, якщо це можливо. Примітно, що кліренс ЦМВ збільшується при додаванні терапії ЗЗК до ганцикловіру [32] і що тіопурини та циклоспорини можуть мати антикоронавірусні властивості [33, 34].
Якщо пацієнт госпіталізований з приводу ЗЗК, але у нього також наявна легка форма або випадково виявлений COVID-19, увагу слід спрямовувати на вирішення гострих проблем, пов’язаних із ЗЗК, – застосовувати стандартні алгоритми для лікування госпіталізованих пацієнтів із ЗЗК [35]. З огляду на наявність доказів поганих результатів у пацієнтів з SARS і РСВ, які отримували високі дози кортикостероїдів, а також деяких даних щодо можливої ролі циклоспорину [34] чи такролімусу [36, 37] як терапії, яка впливає на реплікацію вірусу SARS-CoV-2, пропонується обмежити внутрішньовенне введення кортикостероїдів до 3 днів, після чого прийняти рішення про застосування інгібітора кальциневрину або інфліксимабу. У той час як невідкладні ендоскопічні процедури, які можуть змінити або скоригувати терапію, залишаються показаними, в умовах пандемії тестування на ЦМВ можна проводити шляхом полімеразної ланцюгової реакції плазми, щоб уникнути необхідності колоноскопічного втручання, і розпочинати лікування ганцикловіром, якщо виявлено відповідні кількісні показники активного запалення. Консультація хірурга рекомендується відповідно до стандартів клінічної практики, хоча бажання звести до мінімуму хірургічні втручання під час пандемії робить більший акцент на пошуку ефективних способів утримання від оперативного лікування для таких пацієнтів. Разом із тим, деякі пацієнти, незважаючи на медичні втручання, все одно потребуватимуть операції.
Висновки
- Пацієнти із ЗЗК, у яких немає інфекції SARS-CoV-2, не повинні припиняти терапію ЗЗК і мають продовжувати інфузії за планом свого лікування у спеціалізованих інфузійних центрах.
- Пацієнти з ЗЗК, у яких підтверджено інфікування SARS-CoV-2, але не розвинулася COVID-19, мають припинити приймати тіопурини, метотрексат і тофацитиніб. Біологічну терапію слід відкласти на 2 тижні для спостереження за симптомами COVID-19.
- Ступінь тяжкості COVID-19 та ЗЗК необхідно ретельно зіставити для визначення співвідношення користі та ризику і подальшої оцінки лікування COVID-19 та ЗЗК.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (506-507), 2021 р.