16 листопада, 2021
Антидепресанти та ризики з боку серцево-судинної системи. Позитивні й негативні сторони використання в клінічній практиці
 Депресія – найпоширеніший психічний розлад, на який страждають >300 млн людей у світі [67], що став значною проблемою в сучасній медичній практиці, оскільки часто зустрічається разом із множинними супутніми патологіями, особливо серцево-судинними захворюваннями (ССЗ), цукровим діабетом (ЦД) і різними факторами ризику, котрі містяться в метаболічному синдромі (МС) [10].
Депресія – найпоширеніший психічний розлад, на який страждають >300 млн людей у світі [67], що став значною проблемою в сучасній медичній практиці, оскільки часто зустрічається разом із множинними супутніми патологіями, особливо серцево-судинними захворюваннями (ССЗ), цукровим діабетом (ЦД) і різними факторами ризику, котрі містяться в метаболічному синдромі (МС) [10].
У пацієнтів із ССЗ депресія пов’язана зі збільшенням смертності, інвалідизації, витрат на охорону здоров’я, а також зі зниженням якості життя. Депресія спостерігається в 1 із 5 пацієнтів з ішемічною хворобою серця (ІХС), хворобою периферичних артерій, серцевою недостатністю; вона ускладнює оптимальне управління ССЗ шляхом погіршення серцево-судинних факторів ризику та зменшення дотримання здорового способу життя і терапії. Водночас депресія пов’язана з підвищеним ризиком майбутніх ССЗ у 2,5-3,5 раза порівняно із загальною популяцією та вищими показниками несприятливих явищ, включаючи смертність, яка є вдвічі вищою, ніж у пацієнтів без депресії [28, 33].
Існує така градація: що тяжчою є депресія, то вищим буде подальший ризик смертності й інших серцево-судинних подій (ССП) [29].
Крім того, значна частка медикаментів (наприклад, β-блокатори, блокатори кальцієвих каналів тощо), що використовується для лікування ССЗ, може провокувати появу депресії [26].
Із цереброваскулярних патологій ішемічний інсульт є однією з основних причин смерті й інвалідності серед дорослого населення; одужання від нього – найважливіша проблема охорони здоров’я в усьому світі [48].
У хворих, які перенесли ішемічний інсульт, часто з’являються постінсультні розлади, одними з яких є емоційні порушення. Серед багатьох постінсультних емоційних розладів часті та важливі симптоми – постінсультна депресія, яка зустрічається в ≈30% хворих, постінсультна тривога, схильність до гніву. Ці симптоми турбують як пацієнтів, так і тих, хто за ними доглядає, крім того, вони негативно впливають на якість життя хворого [36].
Крім депресії, значний вплив на перебіг ССЗ і цереброваскулярних захворювань (ЦВЗ) можуть мати й тривожні розлади, які можуть з’являтися після появи цих захворювань, а також передувати їм.
Тривожні розлади – найпоширеніші психічні розлади та провідна причина інвалідності після депресії; до них належать панічний, генералізований тривожний, а також соціальний тривожний розлади, специфічні фобії [24].
За даними Всесвітньої організації охорони здоров’я, ≈264 млн людей в усьому світі страждають на тривожні розлади [18].
Активація стресових шляхів вважається нейрохімічним механізмом, який пов’язує депресію, тривогу та ССЗ. Виражена депресія та стрес – наразі відомі фактори ризику розвитку ІХС, які є також важливими і незалежними класичними факторами ризику (як гіпертонія, ЦД і куріння) [17].
Виявлено, що поява емоційних порушень (особливо депресії) пов’язана зі зміною рівнів біогенних амінів у мозку, як-от норадреналін, дофамін і серотонін [35], тому найефективнішими засобами для лікування цих порушень вважаються антидепресанти (АД), які найчастіше застосовують у первинній медичній допомозі [8]. АД допомагають зменшити симптоми депресивних розладів, змінюючи хімічний дисбаланс нейромедіаторів у мозку. Більшість АД пригнічують зворотне захоплення нейромедіаторів, збільшуючи в такий спосіб концентрацію специфічного нейромедіатора в синаптичних щілинах нейронів мозку. З огляду на те, що АД мають ефективний вплив на симптоми депресії, водночас може спостерігатися значна кількість побічних ефектів (деякі з них можуть бути притаманними лише для окремої групи АД чи окремого АД), здатних вплинути на перебіг ССЗ [35].
Індуковані психотропними засобами метаболічні побічні ефекти є основною проблемою в психофармакології. Використання антипсихотиків було тісно пов’язано з найважливішими компонентами МС (збільшення маси тіла, інсулінорезистентність, дисліпідемія), тоді як спочатку вважали, що АД мають цілком нейтральний вплив на розвиток окремих компонентів МС, включаючи ризик появи ЦД [59].
Однак за допомогою подальших досліджень виявлено, що АД можуть зумовлювати певні метаболічні порушення та спричиняти інші ефекти в організмі, які могли як відрізнятися для окремих препаратів, так і бути характерними для окремих груп АД, створюючи певні ризики як для хворих із супутньою соматичною патологією, так і без неї.
Мета цього огляду – визначити ефекти використання АД на перебіг і можливі наслідки поширених соматичних патологій, які складають фактори ризику розвитку ЦВЗ, ССЗ, ЦД і компонентів МС у хворих, які їх отримують щодо коморбідних тривожних та депресивних розладів, а також оцінити ризики їхньої появи в пацієнтів, котрі тривалий час приймають АД. Пошук публікацій проводився в базах даних MEDLINE (PubMed), EMBASE, Cochrane Library, а також SCOPUS і Web of Science (за останні 5-7 років).
Класифікація АД за механізмами дії
Сьогодні визначають декілька груп АД: до першої належать інгібітори моноаміноксидази (фенелзин, моклобемід, селегілін); до другої – інгібітори зворотного захоплення моноамінів; ця група, своєю чергою, розподіляється ще на декілька підгруп (селективні інгібітори зворотного захоплення серотоніну (СІЗЗС) – пароксетин, флувоксамін, флуоксетин, сертралін, циталопрам, есциталопрам; інгібітори зворотного захоплення серотоніну і норадреналіну (ІЗЗСН) – дулоксетин, мілнаципран, венлафаксин; інгібітори зворотного захоплення дофаміну й норадреналіну (ІЗЗДН) – бупропіон; селективні інгібітори зворотного захоплення норадреналіну – ребоксетин); до третьої групи належать антагоністи α2-адренорецепторів або норадренергічні та специфічні серотонінергічні АД, у т. ч. міртазапін; четверта група містить т. зв. мультимодальні АД, оскільки вони мають властивості зворотного захоплення моноамінів та чинять одночасну агоністичну чи антагоністичну дію на різноманітні рецептори мозку. Остання група також включає декілька підгруп – серотонінергічні (тразодон, вортіоксетин, вілазодон), норадренергічні (міансерин, мапротилін) і серотонінергічні та норадренергічні, відомі як трициклічні АД, або ТЦА (амітриптилін, кломіпрамін, іміпрамін, дезипрамін тощо). П’ята група – немоноамінергічні модулятори, а саме агоністи мелатонінових рецепторів (агомелатин) [1].
Однак у клінічній практиці (особливо на первинній ланці) найчастіше використовуються СІЗЗС і ІЗЗСН, оскільки вони є достатньо безпечними, мають хорошу переносимість і прості у використанні, крім того, СІЗЗС і ІЗЗСН здебільшого сумісні з іншими препаратами за коморбідної патології. Переважна більшість цих засобів має вплив на обмін серотоніну, що може визначати певні фармакологічні ефекти та можливі побічні дії, які можуть відрізнятися від засобів із впливом на обмін норадреналіну чи обох моноамінів.
Окрім того, вплив на обмін серотоніну може відрізнятися серед АД однієї групи, що залежатиме від спорідненості до транспортера серотоніну, який і визначає силу зворотного захоплення медіатора. Чи впливає це на вираженість окремих ефектів і ризиків при супутніх ССЗ, ЦВЗ і МС? Вплив на їхній розвиток потребує подальшого дослідження.
Визначають АД із низькою спорідненістю (>10 нмоль/л) до транспортера серотоніну (дезипрамін, нортриптилін, доксепін, мапротилін, моклобемід, міансерин, тразодон, нефазодон, міртазапін, бупропіон, агомелатин) із середньою (1-10 нмоль/л) афінністю (есциталопрам, циталопрам, іміпрамін, флувоксамін, амітриптилін, венлафаксин) і високою (0-1 нмоль/л) афінністю (пароксетин, кломіпрамін, сертралін, дулоксетин, флуоксетин) [46].
Ризики з боку серцево-судинної системи
Американською кардіологічною асоціацією схвалено депресію як фактор серцевого ризику та рекомендовано проводити її скринінг як частину звичайної практики [37], в зв’язку із чим з’явилися запитання щодо того, чи дійсно лікування депресії може знизити ризики ССЗ або поліпшити їхній перебіг чи наслідки в хворих з наявними ССЗ або ж використання АД має певний ризик ускладнень перебігу наявних ССЗ чи їхньої появи в соматично здорових пацієнтів. Саме тому в процесі аналізу дослідження з використанням АД були розподілені на такі категорії: вплив використання АД на ризики розвитку ССП у хворих на депресію, які не страждають на ССЗ, однак можуть мати окремі фактори ризику їхньої появи; вплив застосування АД на ризики розвитку ССП у хворих на депресію, котрі страждають на ССЗ і перенесли гострі ССП (наприклад, інфаркт міокарда чи інсульт); вплив використання АД на ризики розвитку серцевих аритмій, включаючи фатальні.
АД і ризики розвитку ССП у хворих на депресію, які не мають ССЗ
У дослідженні K. L. Lavoie та співавт. (2018), що тривало майже 9 років і в якому взяли участь 2385 пацієнтів, котрі отримували АД, оцінювали інформацію щодо несприятливих ССП протягом цього періоду (включаючи серцеву смертність, нефатальний інфаркт міокарда, процедури реваскуляризації, цереброваскулярні події). Лікування АД асоціювалося зі зниженням на 30% ризику несприятливих ССП (коефіцієнт ризику (КР) 0,697; 95% довірчий інтервал (ДІ) 0,504-0,964; p=0,029). Зниження ризику на 46% було пов’язане з лікуванням АД серед тих, хто не страждає на ССЗ (КР 0,542; 95% ДІ 0,299-0,981; p=0,043). У пацієнтів із депресією спостерігалося зниження ризику несприятливих ССП на 33%, пов’язаного із застосуванням АД (скорегований КР 0,674; 95% ДІ 0,440-1,033; р=0,07), що може свідчити про можливий протекторний ефект АД [37].
У британському когортному дослідженні за участю 238 963 пацієнтів віком 20-64 роки оцінювали асоціацію між використанням АД при лікуванні депресивного розладу та ризиком появи інфаркту міокарда, інсульту, транзиторної ішемічної атаки (ТІА), аритмії. Протягом 5 років у 772 хворих стався інфаркт міокарда, 1106 осіб перенесли інсульт або ТІА, в 1452 пацієнтів діагностовано аритмію. В 1-й рік спостереження хворі, які отримували СІЗЗС, мали значно нижчий ризик розвитку інфаркту міокарда (скорегований КР 0,58; 95% ДІ 0,42-0,79) порівняно з відсутністю вживання АД. Серед окремих препаратів флуоксетин асоціювався зі значно зниженим ризиком (КР 0,44; 95% ДІ 0,27-0,72), а лофепрамін – із суттєво підвищеним (КР 3,07; 95% ДІ 1,50-6,26). Циталопрам не був суттєво пов’язаний з ризиком розвитку аритмії навіть у високих дозах (КР 1,11; 95% ДІ 0,72-1,71 для дози ≥40 мг/добу). Не виявлено значимої асоціації між АД будь-якого класу чи окремими препаратами та ризиком розвитку інсульту або ТІА. АД не були суттєво пов’язані з аритміями протягом 5 р., хоча ризик був збільшений протягом перших 28 днів лікування для ТЦА (скорегований КР 1,99; 95% ДІ 1,27-3,13) [13].
Ще одне дослідження із залученням 24 155 пацієнтів віком 40-99 років виявило, що використання АД асоціювалося зі зниженням ризику появи інфаркту міокарда (КР 0,86; 95% ДІ 0,81-0,91), однак здебільшого за рахунок використання СІЗЗС (КР 0,86; 95% ДІ 0,81-0,93). Знижений ризик спостерігався також при застосуванні тразодону (КР 0,76; 95% ДІ 0,64-0,91) та кломіпраміну (КР 0,62; 95% ДI 0,40-0,96), тоді як суттєвого ефекту в разі використання інших АД не відзначалося. Ефект залежав від тривалості застосування АД, але не від дози препарату [2].
Більш раннє спостереження когорти 9499 пацієнтів, які використовували АД для лікування депресії, також виявило їхній ефект на зниження ризику появи інфаркту міокарда, що спостерігався в 744 хворих протягом випробування. Застосування будь-якого АД було пов’язане з меншим рівнем ризику появи інфаркту міокарда (відношення шансів (ВШ) 0,71; 95% ДІ 0,51-0,98) порівняно з тими, щодо кого жоден АД ніколи не застосовувався. Використання СІЗЗС продемонструвало найнижчий відносний ризик (0,65; 95% ДІ 0,41-1,02), хоча і статистично значимий [47].
АД і ризики розвитку ССП у хворих на депресію, які мають ССЗ
Дослідження із залученням 1694 учасників реабілітації, які мають ССЗ і депресію, тривало протягом 5 р., під час якого враховували в пацієнтів появу гострих ССП (34,2% отримували АД). Вживання АД було асоційовано зі зменшенням симптомів депресії після реабілітації, однак учасники, які приймали ТЦА, мали більше гострих ССП, ніж ті, котрі ії не приймали (КР 2,46; 95% ДІ 1,37-4,42). Більше гострих ССП спостерігалося і в пацієнтів, які приймають атипові АД (КР 1,59; 95% ДІ 1,05-2,41), а також в тих, хто отримував СІЗЗС (КР 1,45; 95% ДІ 1,07-1,97). Ризик не підвищувався при використанні ІЗЗСН (КР 0,89; 95% ДІ 0,43-1,82) [28].
У швейцарському спостереженні за участю 9253 пацієнтів, 6,3% з яких приймали АД, виявлено, що використання АД у період гострого інфаркту міокарда пов’язане з вищою смертністю від усіх причин і є незалежним предиктором смертності протягом 1 р. після виписки [68].
Схожі висновки зроблено за результатами дослідження S. Cocchio та співавт. (2019), де використання АД у госпіталізованих пацієнтів з гострим інфарктом міокарда було незалежно пов’язане з вищою смертністю (ВШ 1,75; 95% ДІ 1,40-2,19) [15].
АД і ризики розвитку серцевих аритмій
Відомо, що більшість психотропних засобів (особливо практично всі антипсихотичні препарати), деякі АД підвищують ризик появи серцевої аритмії переважно за рахунок подовження інтервалу QT, що може спричинити виникнення шлуночкової аритмії за типом torsades de pointes. Водночас деякі АД (особливо група ТЦА) можуть підвищувати ризик аритмій за рахунок вираженого холінолітичного ефекту. Torsades de pointes – характерна поліморфна шлуночкова аритмія, пов’язана із затримкою реполяризації шлуночків, про що свідчить подовження інтервалу QT; це зазвичай з’являється у вигляді самообмежувальних епізодів, що спричиняє запаморочення та непритомність, але іноді може перейти у фібриляцію шлуночків і зумовити раптову смерть. Набуті синдроми подовженого інтервалу QT переважно спричинені серцевими захворюваннями, електролітними порушеннями чи впливом деяких препаратів [66].
Первинний синдром подовженого інтервалу QT може бути генетичним захворюванням через мутації KCNQ1 у гені LQT1 та KCNH2 у гені LQT2, що кодують серцеві калієві іонні канали. Було встановлено, що ризик появи серцевих аритмій із синдромом подовженого інтервалу QT при використанні АД був вищим у пацієнтів з мутацією в гені LQT1 (КР 3,67; 95% ДІ 1,98-6,82; р<0,001). Мутація в гені LQT2 не була асоційована з ризиком виникнення аритмій за застосування АД (КР 0,89; 95% ДІ 0,49-1,64; p=0,716) [69].
Проведений метааналіз щодо ризику розвитку шлуночкових аритмій та раптової смерті серед 355 158 пацієнтів, які використовували АД, виявив низький ризик їхнього розвитку для СІЗЗС (ВШ 0,36; 95% ДІ 0,043-1,8), ІЗЗСН (ВШ 0,32; 95% ДІ 0,038-1,6) і особливо ТЦА (ВШ 0,24; 95% ДІ 0,028-1,2) [51].
Докази низької якості свідчать про те, що есциталопрам і циталопрам (порівняно із плацебо) збільшують ризик подовження інтервалу QT (>30 мс), що має дозозалежний ефект, однак не збільшує ризику клінічно важливого подовження QT >400 мс. Венлафаксин асоціюється зі збільшенням ризику раптової смерті в дорослих із захворюваннями серцево-судинної системи. Дослідження свідчать про відсутність зв’язку між венлафаксином і подовженням інтервалу QT у дорослих з відсутністю патології з боку серцево-судинної системи. Докази низької якості свідчать про те, що флуоксетин, пароксетин, тразодон, кломіпрамін, міртазапін, дулоксетин (60-120 мг), бупропіон (75-300 мг/добу) не зумовлюють подовження інтервалу QT (порівняно із плацебо) в дорослих, а також не асоційовані з підвищеним ризиком серцевої смерті в дорослих з наявними ССЗ або без них. Флувоксамін, навпаки, може зменшувати інтервал QT (порівняно із плацебо) в дорослих, тоді як сертралін і амітриптилін можуть подовжувати інтервал QT, але не пов’язані з вищим ризиком раптової смерті [4].
Згідно з даними Управління з контролю за якістю продуктів харчування та лікарських засобів США (FDA), до категорії АД, які можуть підвищувати ризик появи серцевих аритмій, належать кломіпрамін, амітриптилін, іміпрамін, нортриптилін, моклобемід, циталопрам, есциталопрам і венлафаксин. Інші АД не асоційовані з розвитком серцевих аритмій. Схожі категорії також визначає Європейське агентство з лікарських засобів (ЕМА) [21].
У дослідженні хворих на депресію лікування АД було пов’язано зі втричі більшим ризиком розвитку фібриляції передсердь протягом 1-го місяця (КР 3,18; 95% ДІ 2,98-3,39). Ця асоціація поступово втрачала свої позиції протягом наступного року (КР 1,37; 95% ДІ 1,31-1,44) через 2-6 міс після початку терапії АД і через 6-12 міс після неї (КР 1,11; 95% ДІ 1,06-1,16). Однак пов’язаний із цим ризик фібриляції передсердь був ще вищим за 1 міс до початку лікування АД (КР 7,65; 95% ДІ 7,05-8,30). Загалом в 0,4% пацієнтів діагностували фібриляцію передсердь від 30 днів до та 30 днів після прийому АД. Отже, особи, котрі застосовували АД, мали суттєво підвищений ризик фібриляції передсердь, особливо до лікування; це, своєю чергою, може відображати причинно-наслідковий зв’язок між депресією та фібриляцією передсердь і позитивний ефект від АД, що потребує подальшого дослідження [23].
АД та інсульт
Церебральна ішемія та інфаркт зумовлюють ланцюг подій на клітинному рівні в головному мозку, який передбачає індукцію білків, що беруть участь у клітинному захисті від ішемії, посилення збудливого та гальмівного нервових шляхів, котрі спричиняють індукцію нейрогенних факторів росту, а також нейрогенез у периінфарктних зонах, а це сприяє синаптогенезу, коли мозок намагається реорганізуватися після ішемічної події [19].
За останні 15 р. за допомогою доказів, які весь час накопичуються, продемонстровано, що АД (особливо СІЗЗС) відіграють роль у функціональному відновленні після інсультів навіть у пацієнтів, котрі не мали депресивних порушень. Механізми, за допомогою яких АД покращують відновлення після інсульту, є багатофакторними, але очевидно, що процес включає покращення мозкового кровообігу, кортикального збудження та індукцію нервових факторів росту, що зумовлюють посилення нейрогенезу [19].
Значення депресії після перенесеного інсульту також слід брати до уваги, оскільки її лікування АД може мати суттєве значення як у процесі відновлення, так і в процесі профілактики його рецидиву.
За допомогою метааналізу за участю 4648 пацієнтів з інсультом виявлено, що поширеність депресії після інсульту складала від 15,9 до 40,5%. Водночас було встановлено, що депресія після ішемічного інсульту значно збільшувала рецидив інсульту (КР 1,64; 95% ДІ 1,28-2,10) [70]. Крім того, наявність самої депресії може бути фактором ризику розвитку інсульту в соматично здорових до цього людей. Так, в одному з досліджень пацієнти з депресивним розладом мали значно вищі показники інсульту (4,3 проти 2,8%; р<0,05) під час спостереження. Аналіз продемонстрував, що виникнення інсульту в хворих на депресію було суттєво опосередковано розвитком у них метаболічних порушень [39].
Цікаве дослідження було проведене щодо хворих на обсесивно-компульсивний розлад, які використовували в лікуванні СІЗЗС. Продемонстровано, що застосування СІЗЗС пов’язане зі зниженням ризику появи інсульту (КР 0,30; 95% ДІ 0,10-0,86; p=0,02) [14].
Вживання АД після інсульту може поліпшити функціональні результати в пацієнтів, які страждають на тяжкий інсульт, і може знизити смертність від усіх причин незалежно від тяжкості [30, 42]. Застосування СІЗЗС після інсульту на додаток до традиційних методів реабілітації слід вважати безпечним та ефективним методом удосконалення функціонального відновлення незалежно від наявності чи відсутності депресії [19].
Для оцінки впливу АД на функціональне відновлення після інсульту був проведений ретроспективний аналіз серед пацієнтів з гострим ішемічним інсультом. Хворі, котрі отримували АД, мали значно кращі показники виживання (88 проти 79%, КР 0,62; p<0,01). Що стосується тяжких випадків інсульту, то ті, хто отримував АД, продемонстрували кращі показники виживання (79 проти 60%, КР 0,36; р=0,026) та краще оцінювання за шкалою інвалідизації Ренкіна (3,9 проти 5; p<0,01) [30].
У рандомізованому плацебо-контрольованому випробуванні протягом 3 міс досліджували 144 пацієнтів з гострим ішемічним інсультом, середній вік яких складав 66,4 року. В одній групі хворі отримували циталопрам (перорально) в дозі 20 мг (одноразово щодня), а в іншій – плацебо. Через 3 міс 79% пацієнтів, котрі отримували циталопрам (порівняно із 54% хворих, які отримували плацебо), продемонстрували ≥50% покращення за шкалою NIHSS (р<0,001), особливо воно спостерігалося з боку моторики та мови [48].
Схоже спостереження провели з есциталопрамом; пацієнти його отримували в дозі 5-10 мг/добу із 2-7 дня після ішемічного інсульту. Поліпшення за шкалою NIHSS і шкалою депресії Гамільтона на 90-й день були значно кращими в групі есциталопраму (р<0,05), ніж у групі порівняння [9].
Водночас за допомогою рандомізованого контрольованого дослідження Fluoxetine or Control Under Supervision (FOCUS) щодо використання флуоксетину в дозі 20 мг/добу після перенесеного ішемічного інсульту протягом 6 міс установлено нейтральний ефект препарату як для профілактики післяінсультної депресії, так і для функціонального відновлення [53].
На тваринних моделях ішемічного інсульту було встановлено, що АД (особливо СІЗЗС) зменшували об’єм інфаркту на 27,3% (95% ДІ 20,7-33,8%) та покращували нейроповедінкові результати на 53,7% (95% ДІ 46,4-61,1%) [41].
На відміну від зазначених досліджень когортне випробування в Тайвані за участю 16 770 пацієнтів віком >20 років, які перенесли ішемічний інсульт, продемонструвало, що використання АД було пов’язано з підвищеним ризиком рецидиву інсульту, особливо за ішемічного інсульту серед тайванців (КР 1,48; 95% ДІ 1,28-1,70) [32].
Цілком імовірно, що можливий рецидив інсульту може бути пов’язаний з окремими побічними діями, характерними для окремо взятої групи АД. Наприклад, характерною можливою побічною дією СІЗЗС може бути ризик появи кровотечі, що є характерною рисою для всієї групи препаратів.
У датському спостереженні використання СІЗЗС після ішемічного інсульту асоціювалося з меншим ризиком нових ССП (інфаркту міокарда чи рецидиву ішемічного інсульту) (скорегований КР 0,77; ДІ 0,62-0,96), однак з підвищеним ризиком загальної (КР 1,33; ДІ 1,14-1,55) та внутрішньочерепної кровотечі (КР 1,14; ДІ 0,62-2,12), а також смертності, пов’язаної з ризиком кровотечі (КР 1,13; ДІ 1,00-1,28) [43].
Відомо, що АД (особливо СІЗЗС) потенційно пов’язані з підвищеним ризиком кровотечі. Серотонін, що зберігається в тромбоцитах, становить >99% загальної концентрації серотоніну в організмі людини. Після ушкодження судин і активації тромбоцитів вивільнений серотонін потрапляє до кровотоку та зв’язується зі специфічними рецепторами для сприяння звуженню судин, а також агрегації тромбоцитів. Пригнічення АД зворотного захоплення серотоніну тромбоцитами, своєю чергою, знижує можливість агрегації тромбоцитів, отже, спричиняє підвищення ризику кровотечі [55].
Метааналіз у 42 обсерваційних дослідженнях продемонстрував значний зв’язок між застосуванням СІЗЗС і ризиком кровотечі (ВШ 1,41; 95% ДІ 1,27-1,57; р<0,0001). Асоціацію було виявлено в 31 випробуванні «випадок – контроль» (1 255 073 пацієнти) з підвищенням ризику кровотечі на 41% (ВШ 1,41; 95% ДІ 1,25-1,60), а також в 11 когортних дослідженнях, у т. ч. із залученням 187 956 хворих (ВШ 1,36; 95% ДІ 1,12-1,64). Аналіз підгруп довів, що асоціація залишається незмінною незалежно від характеристик випробувань. У середньому підвищений ризик кровотечі за використання СІЗЗС збільшується на 36% (із 12 до 64%) [38].
На основі 4059 випадків і 40 590 контролю в пацієнтів віком >65 років виявлено підвищений ризик розвитку геморагічного інсульту за поточного застосування СІЗЗС (КР 1,39; 95% ДІ 1,22-1,58), ІЗЗСН (КР 1,69; 95% ДІ 1,35-2,11), норадренергічних і специфічних серотонінергічних АД (КР 1,44; 95% ДІ 1,22-1,69), інгібіторів зворотного захоплення норадреналіну (КР 3,81; 95% ДІ 1,54-9,43) порівняно із три- та тетрациклічними АД. Підвищений ризик розвитку геморагічного інсульту спостерігався в пацієнтів з високим початковим ризиком кровотечі, а також в хворих із депресією. Ризик геморагічного інсульту відрізнявся між окремими АД [58].
Серед когорти з 1 363 990 осіб (середній вік складав 47,9±18,5 року), котрі вперше використовували АД, за час спостереження виявлено 3036 випадків геморагічного інсульту. Використання СІЗЗС було пов’язано з підвищеним ризиком геморагічного інсульту (коефіцієнт захворюваності (КЗ) 1,17; 95% ДІ 1,02-1,35) щодо ТЦА; він був найвищим протягом перших 30 днів застосування (КЗ 1,44; 95% ДІ 1,04-1,99). Також ризик збільшується на 25% за прийому сильних інгібіторів зворотного захоплення серотоніну (КЗ 1,25; 95% ДІ 1,01-1,54) і досягає максимуму під час перших 30 днів використання (КЗ 1,68; 95% ДІ 0,90-3,12). Одночасний прийом антикоагулянтів може істотно збільшувати ризик (КЗ 1,73; 95% ДІ 0,89-3,39) [55].
Схожі дані були отримані в данському дослідженні: авторами встановлено, що використання СІЗЗС (ВШ 1,32; 95% ДІ 1,25-1,38) та їх незастосування (ВШ 1,19; 95% ДІ 1,13-1,26) асоціювалося з вищим ризиком розвитку спонтанної субдуральної гематоми порівняно з невикористанням АД. Ризики були вищими при короткотривалому застосуванні (наприклад, <1 міс поточного використання: ВШ 2,55; 95% ДІ 2,07-3,15 для СІЗЗС і ВШ 1,88; 95% ДІ 1,46-2,41 для незастосування СІЗЗС; >3 р. поточного застосування: ВШ 1,04; ДІ 0,93-1,17 для СІЗЗС і ВШ 1,12; 95% ДІ 0,98-1,28 для невикористання СІЗЗС) [25].
АД і ризики підвищення артеріального тиску та появи гіпертонічної хвороби
Відомо, що гіпертонічна хвороба (ГХ) є одним із ключових факторів ризику ССЗ і ЦВЗ, а також однією з найрозповсюдженіших патологій серед населення планети. Наприклад, поширеність гіпертонії з урахуванням віку становить 29,6% серед дорослого населення США. З тих, хто страждає на гіпертонію, лише 48% досягають контролю власного артеріального тиску (АТ) [5].
Лікування більшості соматичних і психоневрологічних патологій обов’язково має ураховувати коморбідні та супутні захворювання (особливо ГХ), поява чи погіршення перебігу яких може значно вплинути на ефективність лікування основного захворювання, а також спричинити розвиток супутніх ускладнень.
Різноманітні широкомасштабні клінічні епідеміологічні дослідження повідомляють, що АД як клас (особливо СІЗЗС) не пов’язані зі значним підвищенням систолічного чи діастолічного АТ у пацієнтів з депресією та тривожними розладами [10].
Згідно з даними M. Breeden і співавт. (2018), АД, що найчастіше застосовувалися, не асоціювалися з випадковою гіпертензією після контролю інших факторів, пов’язаних із використанням АД, і ГХ (КР 1,20; 95% ДІ 0,97-1,49) [5].
Цікавими є дані K. J. Serodio та співавт. (2014), за допомогою яких встановлено, що за будь-якого індексу маси тіла систолічний АТ був значно нижчим у пацієнтів, котрі отримували СІЗЗС, ніж у тих, хто не отримував АД (р<0,002), а ті, хто отримував ТЦА, мали вищий діастолічний тиск порівняно з тими, хто їх не отримував (р<0,003) [60].
Схожі дані спостерігалися в метааналізі за участю 13 285 пацієнтів. Хворі, які отримували СІЗЗС, не виявили значних відмінностей у зміні АТ (порівняно із плацебо), тоді як ІЗЗСН зумовлювали помірне збільшення систолічного та діастолічного АТ порівняно із СІЗЗС (р<0,00001) [73].
Основні побічні кардіоваскулярні ефекти АД наведено в таблиці 1 [49].
АД і ризики метаболічних порушень
На сьогодні МС визначаються як сукупність факторів ризику метаболізму, що значно збільшують частоту ССЗ і ЦД 2 типу, одночасно перебуваючи в тісному стані, пов’язаному з різними потенційно небезпечними супутніми хворобами. Останні критерії IDF (International Diabetes Federation, 2009) МС: глюкоза натще ≥6,1 ммоль/л чи діабет, ліпопротеїни високої щільності (ЛПВЩ) у чоловіків <1,0 ммоль/л і в жінок <1,3 ммоль/л або фармакологічне лікування ліпопротеїнів низької щільності (ЛПНЩ), тригліцериди (ТГ) ≥1,7 ммоль/л або їх лікування, об’єм талії для європейців – чоловіки ≥94 см, жінки ≥80 см, підвищення АТ ≥130/85 мм рт. ст. або його лікування [56, 61].
Приблизно 20-25% населення всього світу страждають на MС. За даними National Heart, Lung, and Blood Institute, в людини із МС удвічі частіше розвивається серцева хвороба і в 5 разів частіше виникає діабет. Зміна способу життя та втрата маси тіла вважаються основною метою втручання для МС із подальшим вторинним втручанням, яке передбачає лікування існуючих факторів ризику, як-от АТ, гіперліпідемія, нормалізація цукру крові [61].
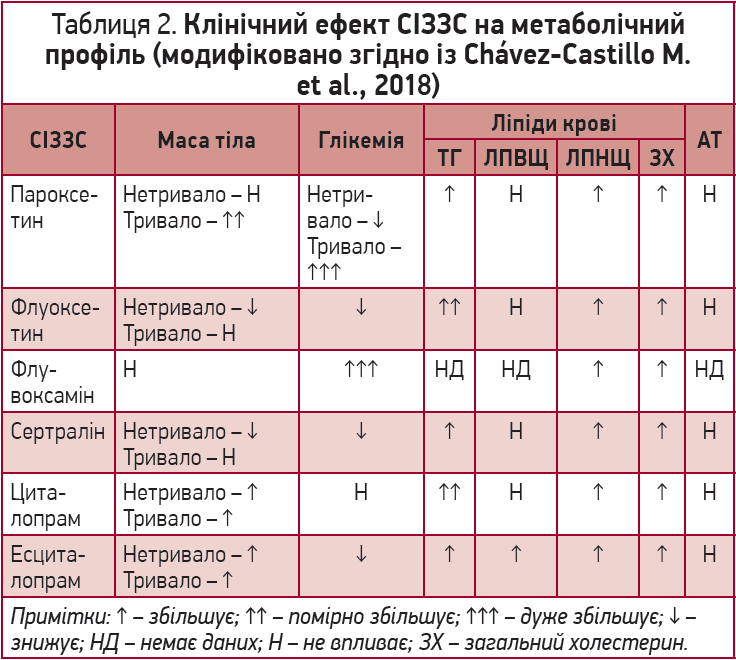
Наразі існує достатньо доказів, які підтверджують, що СІЗЗС втручаються в патогенез певних компонентів MС, однак цей вплив не є рівним для всіх СІЗЗС, адже кожен із препаратів цієї групи продемонстрував власну особливість кардіометаболічного профілю, диференційованого впливу на масу тіла, ліпіди в сироватці крові, глікемію, кров’яний тиск, інші параметри [10].
Збільшення маси тіла, ймовірно, є найпоширенішим ефектом СІЗЗС (частішим при застосуванні пароксетину, циталопраму й есциталопраму). Водночас СІЗЗС сприяють гіперхолестеринемії, тоді як флуоксетин і циталопрам значно підвищують рівень ТГ. На відміну від інших препаратів у флувоксаміну та пароксетину виявлений найбільший вплив на дисглікемію. Отже, більшість СІЗЗС є нешкідливими чи навіть корисними щодо АТ і ЛПВЩ, однак багато із цих ефектів можуть суттєво відрізнятися залежно від конкретних клінічних обставин (особливо часу) (табл. 2) [10].
Щоб визначити, чи впливають СІЗЗС і ТЦА на зв’язок між ожирінням та ризиком ССЗ, учасники Third National Health and Nutrition Examination Survey, які приймали СІЗЗС, мали тенденцію до значно кращих профілів ризику для здоров’я з більш низьким систолічним АТ (р=0,002) й вищими ЛПВЩ (р=0,003), а ті, хто застосовував ТЦА, мали значно гірші профілі ризику для здоров’я з вищим діастолічним АТ (р≤0,0001) і ТГ (р=0,023). Крім того, особи, які приймали СІЗЗС, мали меншу ймовірність появи ССЗ, ніж ті, хто їх не використовував (ВШ 0,50; 95% ДІ 0,33-0,75), а також за застосування ТЦА (ВШ 0,74, 95% ДІ 0,44-1,24) [60].
У популяційному дослідженні за участю літніх людей, котрі приймали АД із високою спорідненістю до транспортера серотоніну, рівень холестерину ЛПНЩ був вищим, ніж в осіб, які їх не використовували (2,9 проти 3,1 ммоль/л відповідно; p=0,05), що еквівалентно різниці в 6,9%. Рівень ТГ був значно вищим у тих, хто застосовував АД із невисокою афінністю (p=0,03). Для рівнів інших ліпідів значимого зв’язку не спостерігалося. Не було відмінності в рівнях загального холестерину та холестерину ЛПВЩ між різними групами. Крім того, помічено, що зв’язок між використанням АД і рівнем холестерину ЛПНЩ був залежним від поліморфізму 102C>T у гені HTR2A. Відмінності в холестерині ЛПНЩ між тими, хто застосовував АД і не використовував їх (з високою афінністю), були найбільшими у носіїв генотипу СС (за оцінками різниця становила 0,47 ммоль/л) [46].
На відміну від вищезазначених досліджень є спостереження про нейтральний (у деяких випадках і позитивний) вплив на ліпідний профіль пацієнтів за використання АД. Імовірно, це свідчить про багатофакторний вплив на ризики порушення ліпідного профілю, включаючи генетичні фактори, особливості харчування, вік, коморбідні патології тощо. Водночас невідомо, чи значимо сприяють такі зміни, спричинені АД, розвитку атеросклерозу та наскільки вони значимі в комбінації з іншими факторами ризику; це може потребувати подальших досліджень.
Крім того, слід зазначити, що в хворих із психічними розладами здебільшого наявні метаболічні порушення ще до початку лікування АД, які згодом можуть не залежати від впливу лікарських препаратів [20].
Так, у багатоетнічному дослідженні атеросклерозу, до якого було залучено 324 учасників, використовувалися АД різних груп. Аналіз не виявив послідовної асоціації СІЗЗС (відносний ризик (ВР) 0,99; 95% ДІ 0,71-1,37), ІЗЗСН (ВР 0,49; 95% ДІ 0,13-1,86), TЦA (ВР 0,94; 95% ДІ 0,50-1,77), інших АД (ВР 0,87; 95% ДІ 0,73-1,03) із впливом на субклінічний розвиток атеросклерозу [8].
Ще в одному дослідженні за участю 72 пацієнтів, які мали депресію, спостерігалося значне зниження загального холестерину (р<0,01), ЛПНЩ (р<0,01) і ТГ (р<0,004) через 6 тиж лікування СІЗЗС (порівняно з результатами до лікування), але не було суттєвої різниці в рівнях ЛПВЩ [3].
У спостереженні Ö. O. Eker і співавт. (2017) рівень ЛПВЩ збільшився внаслідок лікування АД. Рівень інсуліну й індекс HOMA мали тенденцію до зниження в пацієнтів із лікуванням і були схожими з показниками контрольної групи до початку лікування, однак після нього вони стали нижчими порівняно з показниками контрольних осіб. У хворих, які застосовували есциталопрам, спостерігалися збільшення окружності талії, загального рівня та рівня холестерину ЛПВЩ, а також зниження рівня глюкози в крові натще. В хворих, котрі застосовували флуоксетин, сертралін і венлафаксин, змін з боку маси тіла, біохімічних та гормональних показників не відзначалося [20].
Читати продовження >>
Медична газета «Здоров’я України 21 сторіччя» № 19 (512), 2021 р.