27 листопада, 2021
Рекомендації ESC (2021) із профілактики серцево-судинних захворювань: що нового?
Цьогоріч на конгресі Європейського товариства кардіологів (ESC) було представлено оновлені рекомендації з профілактики серцево-судинних захворювань (ССЗ), які стосуються здорових людей і пацієнтів із серцево-судинними й іншими супутніми хворобами. Нагадаємо, що з часу публікації минулої версії документа минуло 5 років, але результати проведених за цей час досліджень не змогли суттєво змінити наявні концепції профілактики ССЗ. У зв’язку з цим більшість змін у новому документі є несуттєвими та стосуються переважно спрощення раніше прийнятих алгоритмів профілактики ССЗ. Далі коротко представимо ключові позиції рекомендацій 2021 року та зміни, що відбулися в них.
Насамперед варто зазначити, що оновлені рекомендації чітко розмежовують два рівні втручань, спрямованих на профілактику CCЗ, – індивідуальний і популяційний. У частині, присвяченій стратифікації ризику, як і раніше, зроблено акцент на кількох провідних чинниках, що призводять до розвитку ССЗ: рівні холестерину, артеріального тиску (АТ), куріння, наявність цукрового діабету (ЦД) й ожиріння.
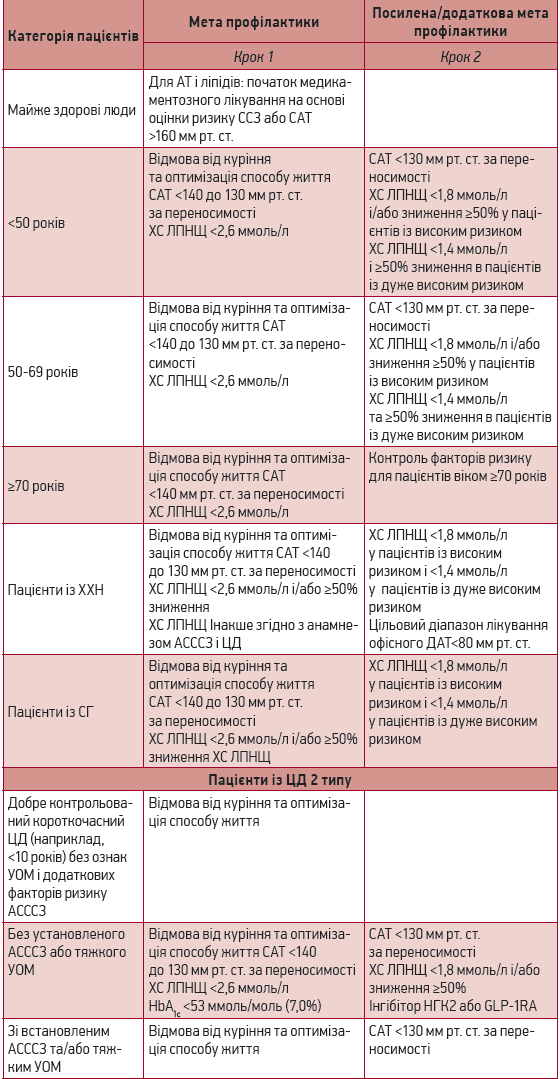
Оновлені рекомендації передбачають покроковий підхід до проведення профілактики, зважаючи на можливу користь, інші захворювання, психосоціальні чинники та вподобання пацієнтів.
У здорових людей поетапний підхід починається із загальних рекомендацій: відмова від куріння, здоровий спосіб життя, підтримання належного рівня АТ. Надалі ці рекомендації адаптують з урахуванням ризику розвитку ССЗ протягом 10 років (визначають за відповідними шкалами ризику). Індивідуальне визначення ризиків і покроковий підхід до лікування складніші, ніж у попередній версії настанови, проте відображають різноманітність характеристик пацієнтів, які щодня трапляються в клінічній практиці, щоб кожен пацієнт отримав потрібне йому лікування.
З метою спрощеного використання конкретних алгоритмів зниження ризику розвитку ССЗ запропоновано класифікувати пацієнтів на три категорії:
1) практично здорові дорослі люди (відсутні ССЗ та специфічні стани, що асоціюються з їх розвитком);
2) пацієнти зі встановленим діагнозом атеросклеротичного ССЗ;
3) хворі, які мають специфічні чинники ризику ССЗ, як-от ЦД, хронічна хвороба нирок і гіперхолестеринемія.
В оновлених рекомендаціях надається перелік некардіальних захворювань і станів, що підвищують імовірність розвитку ССЗ та потребують ретельної оцінки серцево-судинного ризику. До них належать:
- психічні розлади зі значними функціональними порушеннями та звернення по медичну допомогу з приводу цих порушень;
- наявність мігрені з аурою;
- еректильна дисфункція в чоловіків;
- невиношування вагітності в жінок;
- хронічні запальні захворювання.
Жінкам, які страждають на мігрень з аурою, рекомендується відмовитися від застосування комбінованих пероральних контрацептивів із метою зменшення ризику розвитку тромботичних ускладнень.
Модифікація способу життя
У настанові ESC (2021) рекомендується:
- скоротити тривалість сидячого способу життя та займатися хоча б мінімальною активністю протягом дня для зниження загальної та серцево-судинної смертності;
- дотримуватися середземноморської чи подібної дієти для зниження ризику розвитку ССЗ;
- обмежити вживання алкоголю (етанолу) до 100 г на тиждень;
- їсти рибу, бажано жирну, хоча би раз на тиждень та обмежити вживання м’яса;
- утримуватися від уживання солодких напоїв, включаючи фруктові соки.
Вперше в рекомендаціях прямо вказується на необхідність відмови від куріння, незважаючи на можливе збільшення ваги. Вважається, що електронні сигарети ефективніші при відмові від куріння, ніж замісна терапія нікотином, але їхній тривалий вплив на серцево-судинну систему та легені остаточно не вивчено.
Дорослим будь-якого віку рекомендується помірне фізичне навантаження протягом 150-300 хв на тиждень або інтенсивне фізичне навантаження протягом 75-150 хв на тиждень у вигляді аеробних вправ. Спершу слід забезпечити хоча би легкі навантаження протягом дня. Рекомендується користуватися трекерами фізичної активності для покращення мотивації.
Алгоритм оцінки серцево-судинного ризику
Одним із суттєвих оновлень документа є зміни щодо оцінки серцево-судинного ризику. Раніше для оцінки 10-річного ризику смерті від ССЗ використовували шкалу SCORE. Утім, цю шкалу не можна було використовувати в молодих і практично здорових осіб, а також із метою визначення ризику нефатальних серцево-судинних подій. В оновлених рекомендаціях пропонується використовувати нові шкали SRORE2 (для осіб віком 40-69 років) і SCORE-OP (для осіб віком понад 70 років). Оновлені шкали відображають ризик як фатальних, так і нефатальних серцево-судинних подій. Саме з цим пов’язані вищі показники сумарного серцево-судинного ризику порівняно з попередньою шкалою SCORE.
Шкали SRORE2 та SCORE-OP не поширюються на осіб із документально підтвердженим ССЗ або іншими станами високого ризику, як-от ЦД, сімейна гіперхолестеринемія, або іншими генетичними чи рідкісними порушеннями рівнів ліпідів або АТ, хронічним захворюванням нирок. Пацієнти з переліченими захворюваннями належать до груп високого та дуже високого серцево-судинного ризику.
Щоб оцінити 10-річний ризик розвитку серцево-судинних подій, потрібно спочатку визначитися, в якому регіоні відповідно до класифікації Всесвітньої організації охорони здоров’я проживає особа (рис. 1).
Слід зазначити, що Україна належить до країн із дуже високим рівнем поширення ССЗ, тому розгляньмо шкали SRORE2 та SCORE-OP саме для цієї категорії країн (рис. 2).
10-річний ризик розвитку ССЗ ≥10% вважають дуже високим, тому таким пацієнтам слід рекомендувати корекцію чинників ризику.
10-річний ризик розвитку ССЗ від 5 до <10% вважають високим. У такому разі варто розглянути можливість корекції чинників ризику, модифікації ризику протягом життя та переваги лікування з огляду на вподобання пацієнта.
10-річний ризик розвитку ССЗ <5% вважають низьким або помірним, корекція чинників ризику зазвичай не потрібна.
На рисунку 3 наведено дані щодо оцінки ризику розвитку ССЗ та корекції чинників ризику в пацієнтів без ССЗ, ЦД, хронічної хвороби нирок і сімейної гіперхолестеринемії.
Утім, застосування наявних шкал для оцінки серцево-судинного ризику, що не позбавлені певних недоліків (значна залежність від віку; погрішність, пов’язана з місцем проживання; недооцінка в окремих популяціях), часто призводить до заниження реального ризику серцево-судинних подій. Особливо це стосується осіб жіночої статі, в яких близько 20% коронарних подій розвиваються за умови помірного серцево-судинного ризику або відсутності традиційних чинників ризику.
Тому в пацієнтів із помірним серцево-судинним ризиком рекомендується виконувати його повторну стратифікацію. Раніше як додаткові маркери серцево-судинного ризику використовували такі показники, як товщина комплексу інтима-медіа, жорсткість артеріальної стінки, гомілково-плечовий індекс, дані ехокардіографії. У теперішніх рекомендаціях перелічені маркери застосовувати не рекомендується. Натомість пропонується комп’ютерна томографія з визначенням коронарного кальцію, ліпопротеїну А, натрійуретичного пептиду та високочутливого серцевого тропоніну.
Підготував В’ячеслав Килимчук