29 листопада, 2021
Вітамін D + магній: розумний дует для здоров’я кісткової тканини і не тільки
Про вкрай важливу роль, яку відіграють вітамін D і кальцій (Ca) у підтримці нормального стану кісткової тканини, мабуть, уже знають практично всі. Однак у назві цієї статті немає жодної помилки: дійсно, йтиметься про ще один макроелемент, про значимість якого у збереженні здоров’я кісткової тканини та організму загалом, на жаль, все ще часто забувають, – магній (Mg). Насправді метаболізм вітаміну D, Ca та Mg є тісно взаємопов’язаним. Чому оптимальний баланс Mg і вітаміну D не менш важливий для формування кісткової тканини та профілактики остеопорозу, ніж баланс вітаміну D й Ca?
Магній
Mg – другий найпоширеніший (після калію) внутрішньоклітинний катіон (Erem S. et al., 2019); міститься в більшості цільних продуктів, як-от зелені листові овочі, цільні зерна, картопля, горіхи та бобові (Saris N. E. et al., 2000; Volpe S. L., 2013), а також є кофактором або активатором >600 ферментів (Razzaque M. S., 2018; Caspi R. et al., 2012). Mg необхідний для реалізації сотень клітинних процесів, у т. ч. виробництво енергії, синтез ДНК, РНК і білків, а також контроль клітинного циклу, тому є важливим фактором для проліферації та виживаності клітин; він бере участь в обміні іонів Ca і калію через клітинні мембрани, що важливо для реалізації нейронної активності та м’язових скорочень. Дефіцит Mg знижує рівні 1,25-дигідроксивітаміну D3 (1,25(OH)2D3), що відіграє роль при Mg-залежному вітамін D‑резистентному рахіті (Swaminathan R., 2003). У цьому разі додаткового введення в організм лише одного вітаміну D може бути недостатньо для усунення дефектів мінералізації кісток; для отримання позитивного впливу на гомеостаз кісткової тканини може знадобитися прийом Mg.
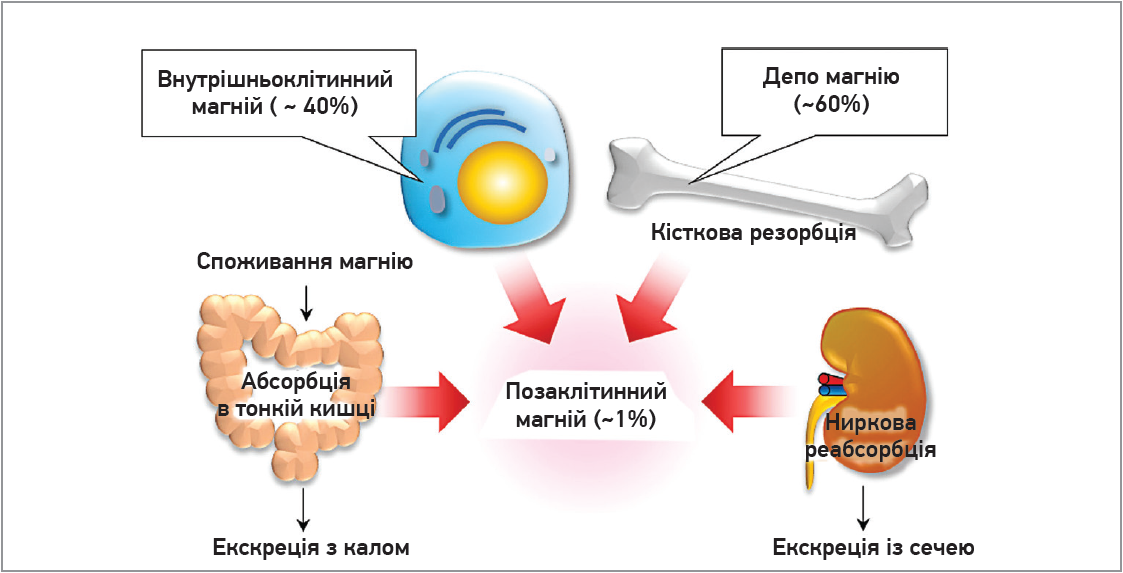
Mg – фізіологічний антагоніст Ca в клітинах, оскільки ці метали є двовалентними катіонами, а співвідношення Mg/Ca впливає на активність Ca-залежних АТФаз і білків, що транспортують Ca (Iseri L. T., French J. H., 1984). Саме тому невеликі зміни концентрації Mg можуть порушувати кальцієві сигнальні шляхи чи індукувати токсичність Ca (Erem S. et al., 2019). Mg (як і Ca) усмоктується в тонкій та товстій кишці й накопичується в кістках (Jahnen-Dechent W., Ketteler M., 2012), вбудовуючись у кістковий матрикс і сприяючи підтриманню міцності кісток (Tucker K. L., 2009). Вміст Mg в кістках становить ≈60% від його загального вмісту в організмі, а в сироватці крові – <1% (Zofkova I. еt al., 2013; Razzaque M. S., 2018). Сироваткова концентрація Mg насправді не відображає загального вмісту Mg в організмі та є ненадійним предиктором внутрішньоклітинного й кісткового вмісту Mg (Uwitonze А. М., Razzaque M. S., 2018). Надлишок Mg та неабсорбований у кишечнику Mg виводиться із сечею або калом (рис. 1).
Рис. 1. Загальний гомеостаз магнію в організмі (адаптовано за Uwitonze А.М., Razzaque M.S., 2018; Erem S. et al., 2019)
Слід зазначити, що абсорбція Mg не є пропорційною його споживанню; вона відображає рівні Mg в тонкій кишці: коли рівень Mg в тонкій кишці низький, активний транспорт посилює абсорбцію в кишечнику (de Baaij J. H. et al., 2012). Однак рівень Mg в сироватці крові здебільшого залежить від його екскреції з сечею. В ниркових клубочках відбувається реабсорбція 95% сироваткового Mg; 3-5% секретується в сечу та з нею виводиться з організму. Ці процеси (реабсорбція та секреція) можуть значно змінюватися у випадках дефіциту Mg та його надмірного споживання (Jahnen-Dechent W., Ketteler M., 2012).
Вітамін D
Вітамін D – загальна назва для групи секостероїдів, які містяться в таких продуктах, як молоко, яєчні жовтки, печінка, м’ясо та риб’ячий жир. Як відомо, вітамін D може утворюватися в шкірі під впливом сонячних променів і має вирішальне значення для засвоєння організмом Ca, оптимальний баланс якого життєво важливий для виживання клітин, а також для здоров’я кісткової тканини. Дослідження, проведені протягом останніх 20 років, продемонстрували взаємозв’язок між вищими концентраціями 25-гідроксивітаміну D (25(OH)D) у крові та кращим прогнозом при низці хронічних захворювань (Pludowski P. et al., 2018; Hightower J. M. et al., 2017). Згідно з рекомендаціями, для підтримання здоров’я кісткової тканини оптимальний рівень 25(OH) D у сироватці крові має становити щонайменше 20 нг/мл (Ross A. C. et al., 2011), а щоденна доза вітаміну D – 400-800 МО залежно від віку (Pludowski P. et al., 2018).
Однак для максимальної реалізації плейотропних ефектів вітаміну D (особливо в осіб із груп високого ризику розвитку його дефіциту) рекомендована концентрація в сироватці крові має складати ≥30 нг/мл (Holick M. F. et al., 2011), а щоденні дози – від 400 до 2000 МО/добу залежно від віку, маси тіла та стану здоров’я конкретної людини (Pludowski P. et al., 2018).
Транспортування вітаміну D в організмі здійснюється за допомогою вітамін D‑зв’язувального протеїну (VDP). У печінці фермент CYP2R1 гідроксилює вітамін D до 25(OH)D; 25(OH)D є основною циркулювальною формою вітаміну D; саме він вимірюється в сироватці крові як індикатор забезпеченості організму конкретної людини вітаміном D (Veldurthy V. et al., 2016). Згодом за допомогою VDP 25(OH)D переноситься в нирки, де за участю ферменту CYP27B1 гідроксилюється до форми 1,25-дигідроксивітаміну D (1,25(OH)2D3), яка являє собою біологічно активну форму вітаміну D.
Дефіцит вітаміну D, котрий через його високу поширеність наразі визнано глобальною проблемою охорони здоров’я (Roth D. E. et al., 2020; Cashman K. D., 2020), насамперед негативно позначається на кальцієво-фосфорному обміні та мінеральній щільності кісткової тканини (МЩКТ). Оскільки в нормі вітамін D підвищує усмоктування Ca в кишечнику, його нестача спричиняє підвищення рівня паратиреоїдного гормона (ПТГ), котрий підтримує нормальний рівень Ca в крові за рахунок його мобілізації з кісток скелета. ПТГ підвищує активність остеокластів і в такий спосіб зумовлює зниження МЩКТ, розвиток остеопенії та остеопорозу. Мутації гена, що кодує фермент CYP27B1, можуть спричиняти дефіцит вітаміну D, оскільки активна форма вітаміну не може утворитися. Дефіцит біологічно активного вітаміну D може бути причиною такої патології, як рахіт 1 типу (Veldurthy V. et al., 2016). Дефіцит вітаміну D також може стати причиною розвитку міопатії, яка проявляється м’язовою слабкістю та схильністю до падінь, що, своєю чергою, закономірно збільшує ризик переломів.
Вітамін D, Mg та здоров’я кісткової тканини
Mg вважається одним з остеопротекторних макроелементів, адже є кофактором ферментів, які регулюють метаболізм Ca, а також чинить позитивний вплив на утворення кристалів гідроксиапатиту, регулює продукцію 1,25-дигідроксивітаміну D (1,25(OH)2D) і ПТГ. Дефіцит Mg може спричинити зниження рівнів 1,25(OH)2D3, деяке підвищення рівня інтактного ПТГ і підвищення активності остеокластів на тлі зниження кількості остеобластів. У сукупності наслідками дефіциту Mg в організмі можуть стати прискорена втрата кісткової маси, зменшення об’єму трабекулярної кісткової тканини та порушення мікроархітектоніки кістки (Zofkova I. еt al., 2013).
Серед хворих з остеопорозом відзначається більша частота дефіциту Mg в осіб з недостатнім рівнем вітаміну D порівняно з особами з нормальним його рівнем (Sahota O. et al., 2006). Дефіцит Mg особливо впливає на рівні вітаміну D в осіб з високим ризиком його недостатності, зокрема в жінок, людей з ожирінням або осіб з максимальними рівнями циркулювального ПТГ (Deng X. et al., 2013). Ці результати свідчать про взаємодію між рівнями вітаміну D і Mg, особливо в осіб похилого віку та пацієнтів з остеопорозом, що може чинити значний вплив на їхнє здоров’я.
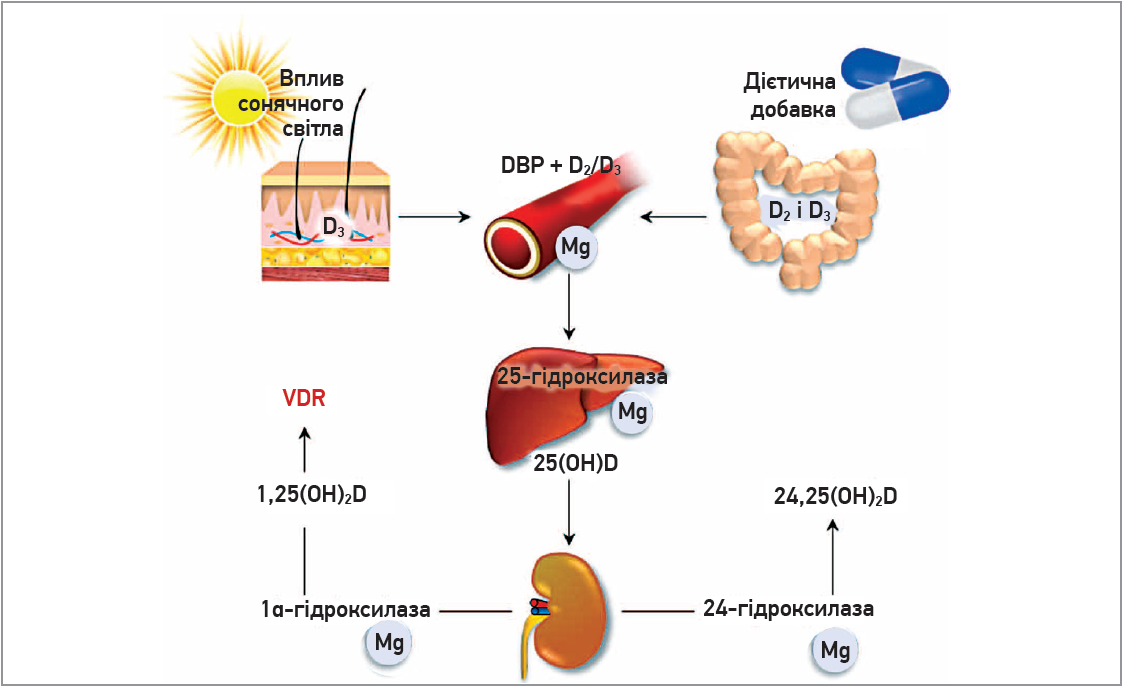
Mg необхідний для активації вітаміну D, адже більшість ферментів, котрі беруть участь у його метаболізмі, потребують Mg як кофактора (Uwitonze А. М., Razzaque M. S., 2018). Зокрема, вітамін D перетворюється в свою біологічно активну форму – 1,25(OH)2D3 – в печінці та нирках шляхом гідроксилювання до 25(OH)D ферментом 25-гідроксилазою, а 25(OH)D у подальшому перетворюється на 1,25(OH)2D3 (рис. 2) (Dusso A. S., 2014).
Рис. 2. Можлива роль магнію в синтезі вітаміну D. Магній має значення як для активації, так і для інактивації вітаміну D (адаптовано за Uwitonze А.М., Razzaque M.S., 2018; Erem S. et al., 2019)
Примітки: DBP – вітамін D-зв’язувальний протеїн; D3 і D2 – вітамін D із тваринних і нетваринних джерел;
VDR – рецептори вітаміну D; Mg – магній.
Обидва ферменти (печінкова 25-гідроксилаза та ниркова 1α-гідроксилаза) потребують Mg для реалізації власної активності. Як було зазначено вище, дефіцит Mg знижує рівні 1,25(OH)2D3, що відіграє роль у патогенезі Mg-залежного вітамін D‑резистентного рахіту (Swaminathan R., 2003). Крім того, продемонстровано, що сироваткові рівні 1,25(OH)2D3 вдавалося істотно підвищити за рахунок одночасного додаткового прийому Mg, а також вітаміну D порівняно зі споживанням лише вітаміну D або тільки Mg (Fuss M. et al., 1989).
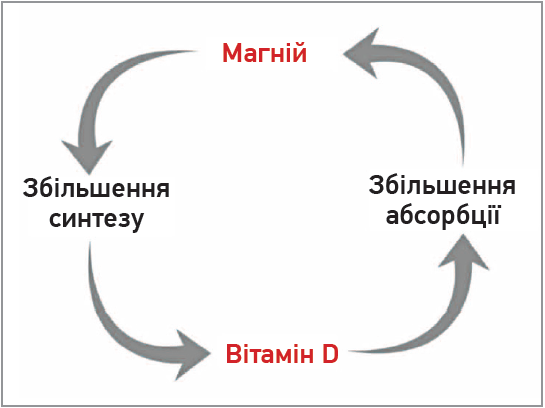
Вітамін D переноситься в крові завдяки білкам-переносникам, для належного функціонування яких також потрібен Mg (Uwitonze А. М., Razzaque M. S., 2018). Дані доступних на сьогодні досліджень свідчать, що Mg – есенціальний кофактор для синтезу вітаміну D; активований вітамін D, своєю чергою, може збільшувати абсорбцію Mg в тонкій кишці та в такий спосіб формувати систему регулювання його гомеостазу (Deng X. et al., 2013; Uwitonze А. М., Razzaque M. S., 2018; Pontillart A. еt al., 1995) (рис. 3).
Рис. 3. Можливі регуляторні взаємодії між магнієм і вітаміном D (адаптовано за Erem S. et al., 2019)
У дослідженнях за участю людей продемонстровано, що високе споживання Mg асоційоване зі зменшенням вираженості дефіциту вітаміну D (Deng X. et al., 2013). Високі рівні Mg можуть підвищувати рівні 1,25(OH)2D3 шляхом не лише підвищення рівнів 25-гідроксилази та катаболітів D, а й завдяки полегшенню перенесення вітаміну D до тканин-мішеней за допомогою VDP. Це пояснення підтримано даними досліджень, за результатами яких доведено, що додатковий прийом Mg може зумовити зворотний розвиток резистентності до лікування вітаміном D у пацієнтів з дефіцитом Mg. Однак слід зазначити таке: тоді як прийом Mg асоціюється з вищими рівнями вітаміну D (Deng X. et al., 2013), споживання добавок із вмістом лише Mg не може повністю усунути дефіцит вітаміну D (Fuss M. et al., 1989). Ці дані свідчать про існування складної взаємодії між вітаміном D і Mg, яка потребує подальшого вивчення.
Взаємодія між Mg і Ca
Безперечно, Ca має вирішальне значення для здоров’я кісток; його метаболізм відіграє значиму роль у ремоделюванні кісткової тканини, а дефіцит Ca та вітаміну D зумовлює його порушення. Компенсація нестачі Ca та вітаміну D у клінічних дослідженнях за участю осіб похилого віку може зменшити резорбцію кісткової тканини, збільшити МЩКТ, знизити частоту переломів і ризик падінь (Lips P., 2001). Однак нестача й інших мінералів, як-от Mg, також відіграє роль у віковій втраті МЩКТ.
Споживання Mg може сповільнити пов’язане з віком зниження скелетної м’язової маси, яке є фактором ризику остеопорозу, падінь, переломів та смертності (Welch A. A. et al., 2016). Адекватний вміст Mg у плазмі крові необхідний для нормальної секреції ПТГ (Allgrove J., Shaw N. J., 2015). Як відомо, ПТГ секретується в паращитоподібних залозах і регулює кальцієвий обмін, підвищуючи рівень Ca в плазмі крові та знижуючи його вміст у кістковій тканині, тобто підвищення рівня ПТГ спричиняє підвищення резорбції кісткової тканини, забезпечуючи достатні рівні Ca в крові.
Кальцитонін – гормон, що виробляється щитоподібною залозою, діє протилежно до ПТГ – шляхом збільшення накопичення кісткової маси та зниження рівнів іонізованого Ca в сироватці крові, проте його роль при остеопорозі, ймовірно, не така домінуюча, як у ПТГ (Raisz L. G., 2005). Mg також може зменшувати секрецію ПТГ при низьких концентраціях Ca (Rodriguez-Ortiz M.E. et al., 2014).
До знайомої формули D + Сa варто додати й Mg!
Високе споживання Ca ускладнює засвоєння Mg, а низькі рівні Mg можуть зумовити надмірну екскрецію Ca. Оптимальне співвідношення Ca/Mg становить 2-2,8, проте на тлі надмірного споживання Ca цей показник може підвищуватися.
Неконтрольоване збільшення споживання вітаміну D та/або Ca за допомогою прийому відповідних добавок без одночасного збільшення споживання Mg може мати непередбачувані шкідливі наслідки (Erem S. et al., 2019).
Висновки
В осіб похилого віку особливо актуальною проблемою є остеопороз, оскільки при недостатньому споживанні Mg відбувається надмірне вивільнення Ca з кісткової тканини, що згодом посилює ламкість кісток і підвищує ризик переломів та падінь (Erem S. et al., 2019). Низькі рівні вітаміну D також асоційовані з низкою хронічних захворювань, при цьому Mg безпосередньо взаємодіє з ферментами, які беруть участь у синтезі, транспорті й активації вітаміну D.
Саме тому сьогодні слід повною мірою усвідомлювати значимість проблеми недостатнього споживання Mg, особливо серед осіб похилого віку, в групах громадян з низьким рівнем доходів, а також серед людей, у щоденному харчуванні яких переважають кулінарно оброблені продукти, солодощі («пусті калорії»), а споживання свіжих фруктів та овочів і білків є недостатнім (Tucker K. L., 2009; Erem S. et al., 2019). Вони входять до пріоритетних груп ризику виникнення низки проблем зі здоров’ям, які можуть бути пов’язані з дефіцитом Mg. При цьому варто зазначити, що раціон більшості сучасних людей, котрі живуть у ритмі великих міст, насправді далекий від адекватного та повністю збалансованого. Чи кожен з нас щодня отримує з їжею необхідну кількість вітаміну D та Mg? Мабуть, це питання є риторичним. І якщо встановити наявність у людини дефіциту вітаміну D загалом можна за допомогою лабораторних методів обстеження, визначення вмісту Mg в плазмі крові (99% якого, нагадаємо, в організмі знаходиться в кістках і внутрішньоклітинних депо), на жаль, не дає можливості надійно оцінити реальну забезпеченість організму цим важливим макроелементом. В умовах високої поширеності дефіциту вітаміну D у популяціях країн з низьким і середнім рівнем доходів населення (Roth D. E. et al., 2020), до яких належить й Україна, в жодному разі не можна нехтувати профілактичними заходами – насамперед додатковим споживанням вітаміну D.
Щоб разом із вітаміном D одночасно забезпечити й надходження до організму Mg, в нагоді стане Вітагама® D3 Дуо. Кожна таблетка Вітагама® D3 Дуо містить 1000 МО вітаміну D3 (холекальциферолу) і 150 мг Mg. Оскільки, як було докладно описано вище, і вітамін D, і Mg відіграють важливу роль у різних метаболічних процесах та функціях організму (зокрема, в підтримці нормального стану кісткової тканини й роботи м’язів), їхній одночасний профілактичний прийом у вигляді лише 1 таблетки Вітагама® D3 Дуо на добу є цілком доцільним та обґрунтованим.
Підготувала Вікторія Новікова