30 грудня, 2021
Діагностика раку передміхурової залози: сучасні тенденції та перспективи
За матеріалами конференції
 25‑26 листопада у Києві відбулася чергова науково-практична конференція «Мовембер‑2021», присвячена питанням онкоурології. Захід був надзвичайно корисним для онкологів, урологів, хірургів, нефрологів, сімейних лікарів. Представляємо огляд деяких доповідей, у яких розглянуто роль та особливості визначення рівня простат-специфічного антигена як маркера раку передміхурової залози, визначено проблеми діагностики цього виду раку в Україні й можливість застосування нових діагностичних методів.
25‑26 листопада у Києві відбулася чергова науково-практична конференція «Мовембер‑2021», присвячена питанням онкоурології. Захід був надзвичайно корисним для онкологів, урологів, хірургів, нефрологів, сімейних лікарів. Представляємо огляд деяких доповідей, у яких розглянуто роль та особливості визначення рівня простат-специфічного антигена як маркера раку передміхурової залози, визначено проблеми діагностики цього виду раку в Україні й можливість застосування нових діагностичних методів.
Ключові слова: рак передміхурової залози, простат-специфічний антиген, скринінг, виживаність, шкала Глісона, калікреїн.
Щороку в багатьох країнах світу, у тому числі й в Україні, проходить акція «Movember», або «Вусатий листопад». Протягом листопада чоловіки не голять вуса та бороди з метою привернути увагу суспільства до питань чоловічого здоров’я, а саме – до раку передміхурової залози та інших онкологічних захворювань. Науково-практична конференція «Мовембер‑2021» була присвячена саме питанням онкоурології.
 Із вступним словом виступив голова громадської організації «Спілка онкоурологів України», завідувач науково-дослідного відділення пластичної та реконструктивної онкоурології Національного інституту раку МОЗ України, заслужений діяч науки і техніки України, доктор медичних наук, професор Едуард Олександрович Стаховський. Він привітав усіх учасників заходу та поділився планами організації на наступний рік, а також наголосив на необхідності впровадження міжнародних практичних рекомендацій із діагностики та лікування онкологічних захворювань в Україні.
Із вступним словом виступив голова громадської організації «Спілка онкоурологів України», завідувач науково-дослідного відділення пластичної та реконструктивної онкоурології Національного інституту раку МОЗ України, заслужений діяч науки і техніки України, доктор медичних наук, професор Едуард Олександрович Стаховський. Він привітав усіх учасників заходу та поділився планами організації на наступний рік, а також наголосив на необхідності впровадження міжнародних практичних рекомендацій із діагностики та лікування онкологічних захворювань в Україні.
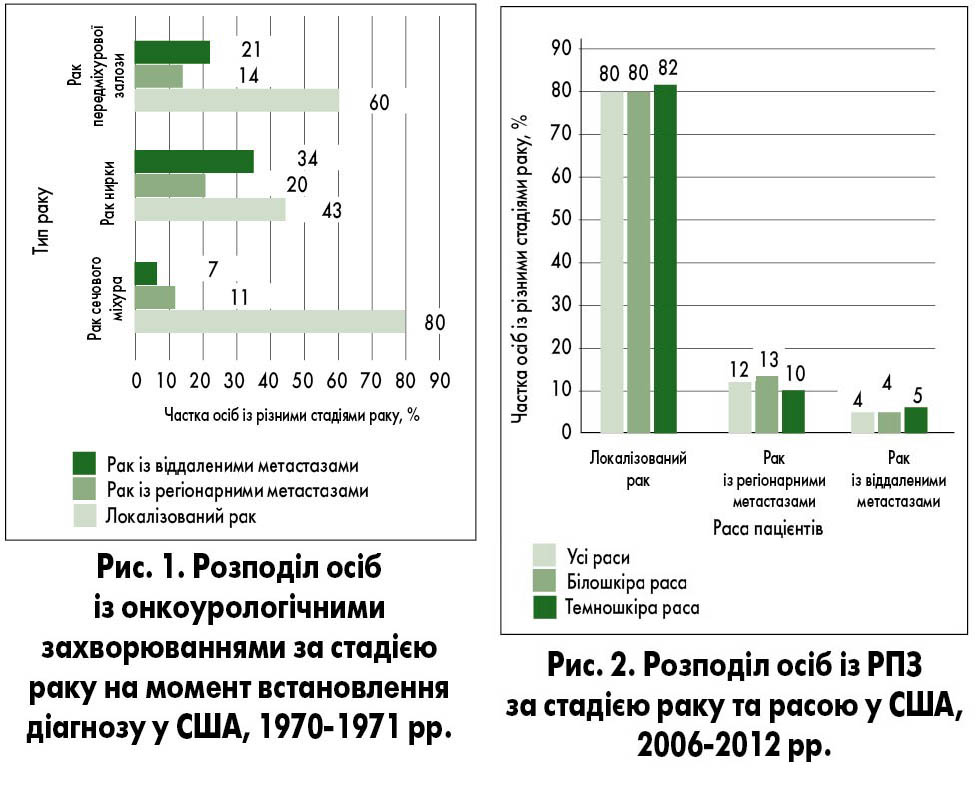
Професор Е.О. Стаховський представив доповідь на тему «Скринінг раку передміхурової залози в Україні – розумний скринінг». Він зазначив, що онкоурологічні захворювання – рак нирки, рак сечового міхура, рак передміхурової залози (РПЗ) – є першими за поширеністю серед усіх злоякісних захворювань і займають друге місце у структурі причин смертності чоловіків. Тому урологія фактично є онкологічною спеціальністю. Однією з найбільш дискутабельних проблем урології є питання скринінгу РПЗ. Із впровадженням у 1984 році в медичну практику визначення простат-специфічного антигена (ПСА) для діагностики РПЗ отримано низку позитивних результатів. По-перше, кількість виявлених випадків раку простати збільшилась на 32‑37,5%, тобто було суттєво вдосконалено діагностику цього захворювання. По-друге, відразу після впровадження діагностування за допомогою ПСА п’ятирічна виживаність пацієнтів із РПЗ склала 100%, натомість як у період із 1975 по 1977 рік, коли ПСА не використовували у якості маркера цього онкозахворювання, вона становила 68%. По-третє, знизилася частота метастатичного раку (частка осіб, у яких на момент встановлення діагнозу пухлина виходила за межі простати, зменшилася із 79,3 до 24,7%). Водночас знизився середній вік пацієнтів на момент встановлення діагнозу раку: із 72,2 року у 1988‑1989 рр. до 67,2 року у 2004‑2005 рр. (Catalona W.J., Smith D.S., Ratliff T.L. et al., 1993; Siegel R., Ma J., Zou Z. et al., 2014). Отже, із впровадженням у клінічну практику визначення ПСА зросли статистичні показники захворюваності на РПЗ й покращились результати його лікування (Cancer statistics, 1975; Siegel R.L., Miller K.D., Jemal A., 2017) (рис. 1, 2).
Посилаючись на дані статистики (табл. 1), професор Е.О. Стаховський зауважив, що показники РПЗ в Україні зіставні з аналогічними показниками США п’ятдесятирічної давності. З огляду на це можна констатувати, що якість медичної допомоги у сфері онкоурології в Україні значно відстає від розвинених країн.
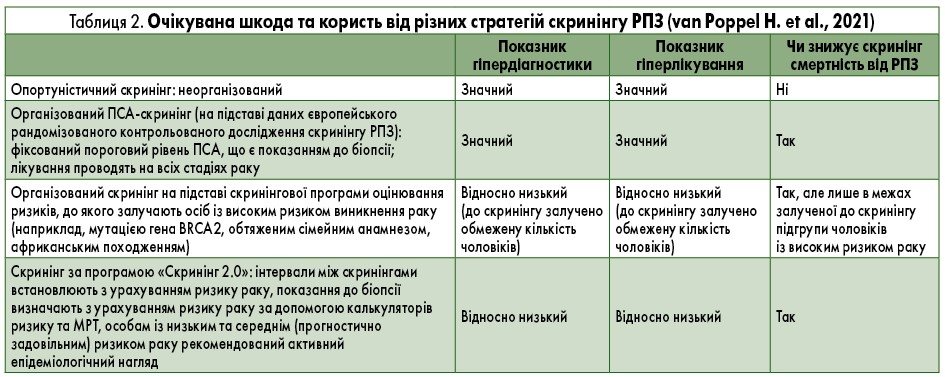
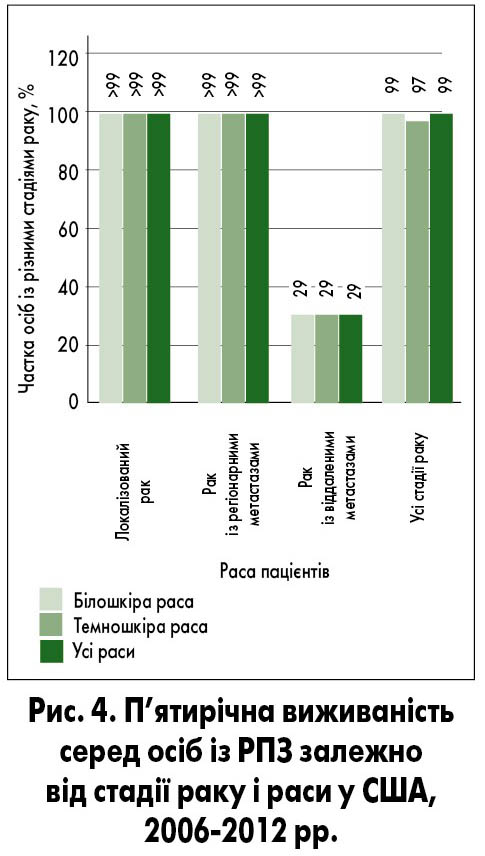
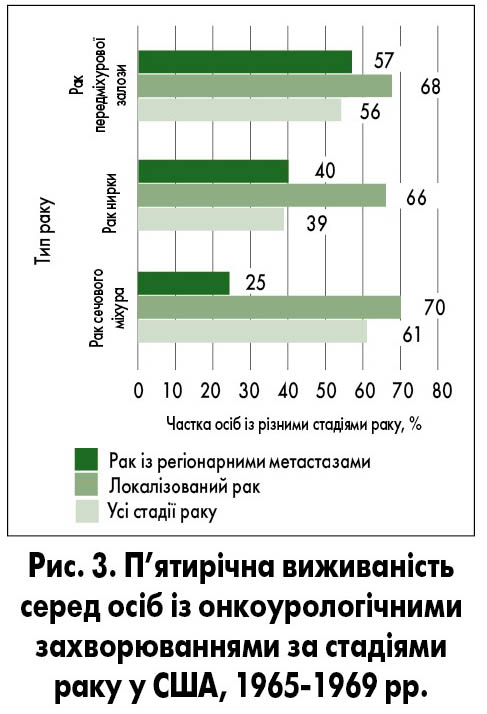 Дуже важливим показником після скринінгу за допомогою ПСА є підвищення виживаності пацієнтів. До впровадження у практику такого скринінгу п’ятирічна виживаність осіб із раком простати у США становила 56%. На сьогодні п’ятирічна виживаність осіб із локалізованим і місцево-поширеним РПЗ наближається до 100%. Тільки у пацієнтів із віддаленими метастазами цей показник становить 29% (Cancer statistics, 1975; Siegel R.L. et al., 2017) (рис. 3, 4).
Дуже важливим показником після скринінгу за допомогою ПСА є підвищення виживаності пацієнтів. До впровадження у практику такого скринінгу п’ятирічна виживаність осіб із раком простати у США становила 56%. На сьогодні п’ятирічна виживаність осіб із локалізованим і місцево-поширеним РПЗ наближається до 100%. Тільки у пацієнтів із віддаленими метастазами цей показник становить 29% (Cancer statistics, 1975; Siegel R.L. et al., 2017) (рис. 3, 4).
Після впровадження скринінгу за допомогою ПСА учені відзначили, що на початку 1990-х років смертність від РПЗ знизилась на 50%, а частота метастазування на момент встановлення діагнозу – більш ніж на 70%.
Для вивчення впливу ПСА-скринінгу на смертність було проведено два масштабних рандомізованих контрольованих дослідження, американське (Andriole G.L., Crawford D.E., Grubb R.L. et al., 2009) та європейське (Schröder F.H., Hugosson J., Roobol M.J. et al., 2014). Похибкою американського дослідження є те, що 90% учасників контрольної групи, які не підлягали ПСА-скринінгу, пройшли його. У зв’язку із цим неможливо було встановити, чи знижує застосування ПСА-скринінгу смертність від РПЗ (Shoag J.E., Mittal S., Hu J.C., 2016). За даними європейського дослідження підтверджено, що скринінг із застосуванням ПСА асоційований із нижчими показниками смертності від РПЗ. Тому у клінічній практиці слід брати до уваги результати європейського дослідження, а не американського.
 Недоліком ПСА-скринінгу є гіпердіагностика РПЗ. Проте це недолік будь-якого скринінгового дослідження, що застосовують, наприклад, для діагностики раку грудної залози, колоректального раку або іншого злоякісного захворювання. Для подолання цієї проблеми у 2008 році Робоча група із профілактики захворювань США (USPSTF) не рекомендувала проводити ПСА-скринінг у чоловіків старше 75 років. У результаті у таких пацієнтів знизилася частота віддалених метастазів, визначена протягом облікового періоду з 2004 по 2011 рік. Проте надалі цей показник підвищився. У чоловіків, що проходили скринінг раку простати, частота віддалених метастазів була стабільно невисокою. У 2012 році USPSTF взагалі не рекомендувала застосовувати ПСА-скринінг. Як наслідок, до 2015 року зменшилась кількість осіб із локалізованим РПЗ, збільшилась частка пацієнтів із метастазами у регіонарні лімфатичні вузли та віддаленими метастазами (Jemal A., Culp M.B., Ma J., 2021). Зрештою, смертність від РПЗ підвищилась за 10 років на 17%. Тому, починаючи з 2017 року, клініцисти США знову рекомендували до застосування ПСА-скринінг раку простати.
Недоліком ПСА-скринінгу є гіпердіагностика РПЗ. Проте це недолік будь-якого скринінгового дослідження, що застосовують, наприклад, для діагностики раку грудної залози, колоректального раку або іншого злоякісного захворювання. Для подолання цієї проблеми у 2008 році Робоча група із профілактики захворювань США (USPSTF) не рекомендувала проводити ПСА-скринінг у чоловіків старше 75 років. У результаті у таких пацієнтів знизилася частота віддалених метастазів, визначена протягом облікового періоду з 2004 по 2011 рік. Проте надалі цей показник підвищився. У чоловіків, що проходили скринінг раку простати, частота віддалених метастазів була стабільно невисокою. У 2012 році USPSTF взагалі не рекомендувала застосовувати ПСА-скринінг. Як наслідок, до 2015 року зменшилась кількість осіб із локалізованим РПЗ, збільшилась частка пацієнтів із метастазами у регіонарні лімфатичні вузли та віддаленими метастазами (Jemal A., Culp M.B., Ma J., 2021). Зрештою, смертність від РПЗ підвищилась за 10 років на 17%. Тому, починаючи з 2017 року, клініцисти США знову рекомендували до застосування ПСА-скринінг раку простати.
Професор Е.О. Стаховський зауважив, що, незважаючи на гіпердіагностику, скринінг раку простати є ефективним інструментом, від якого не слід відмовлятися. На підтвердження цього висновку він навів статистику скринінгу РПЗ, раку шийки матки і грудної залози. У пацієнтів із США, що підлягали скринінгу, частка локалізованого раку шийки матки становила 46%, локалізованого раку грудної залози – 61%, а локалізованого РПЗ – 80%. До того ж, як було зазначено раніше, в осіб, що проходили ПСА-скринінг, п’ятирічна виживаність від РПЗ була майже стовідсотковою (Siegel R.L. et al., 2017). Отже, у пацієнтів із раком простати скринінг є дієвою профілактичною методикою.
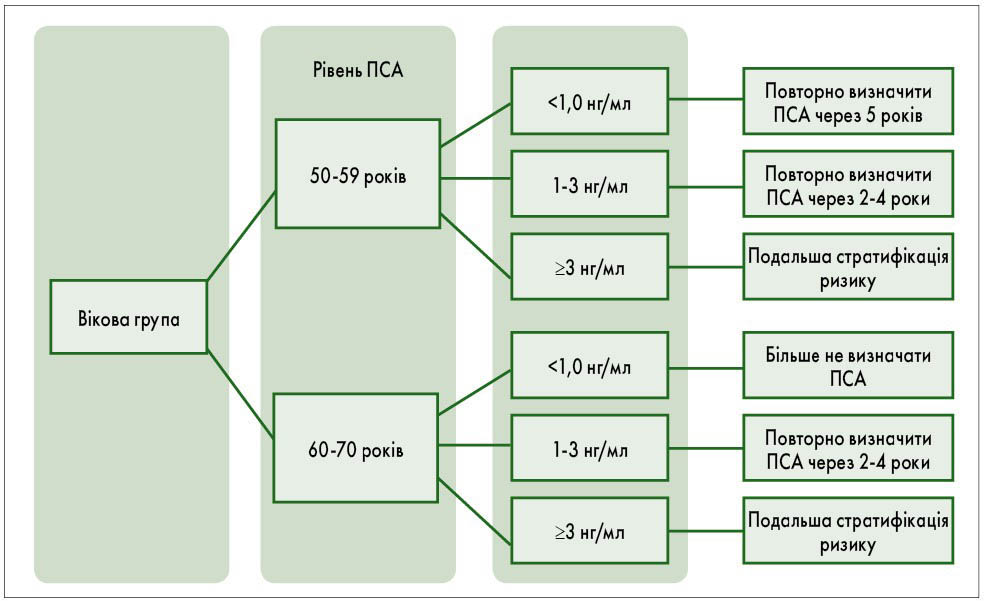
Щоб уникнути гіпердіагностики та гіперлікування, скринінг має бути організованим (табл. 2). Скринінг за програмою «Скринінг 2.0» вважається одним із найкращих популяційних скринінгів РПЗ. Наразі розробники цього скринінгу рекомендують відповідним органам європейських держав впровадити його у медичну практику. Після схвалення цієї програми у країнах Європи її доцільно буде запроваджувати й в Україні. У межах такого скринінгу застосовують калькулятори ризику, представлені онлайн (https://riskcalc.org/PCPTRC/, https://www.prostatecancer-riskcalculator.com). Початковим етапом скринінгу є визначення рівня ПСА (рис. 5).
Рис. 5. Алгоритм скринінгу раку передміхурової залози за рівнем ПСА (van Poppel H. et al., 2021)
Особи з низьким ризиком раку простати за результатами стратифікації ризику підлягають спостереженню, а пацієнтам із високим ризиком виконують МРТ. Хворим, яким проведено МРТ і які отримали 1‑3 бали за PI-RADS (Система оцінювання зображень МРТ та обробки отриманих даних), проводять подальшу стратифікацію ризику. Пацієнтів з оцінкою 4‑5 бали за PI-RADS відносять до групи високого ризику, якій рекомендована біопсія простати. Якщо оцінка отриманого біоптату за шкалою Глісона становить ≥3 бала, пацієнту показане активне лікування, першочерговим варіантом якого є простатектомія (рис. 6).
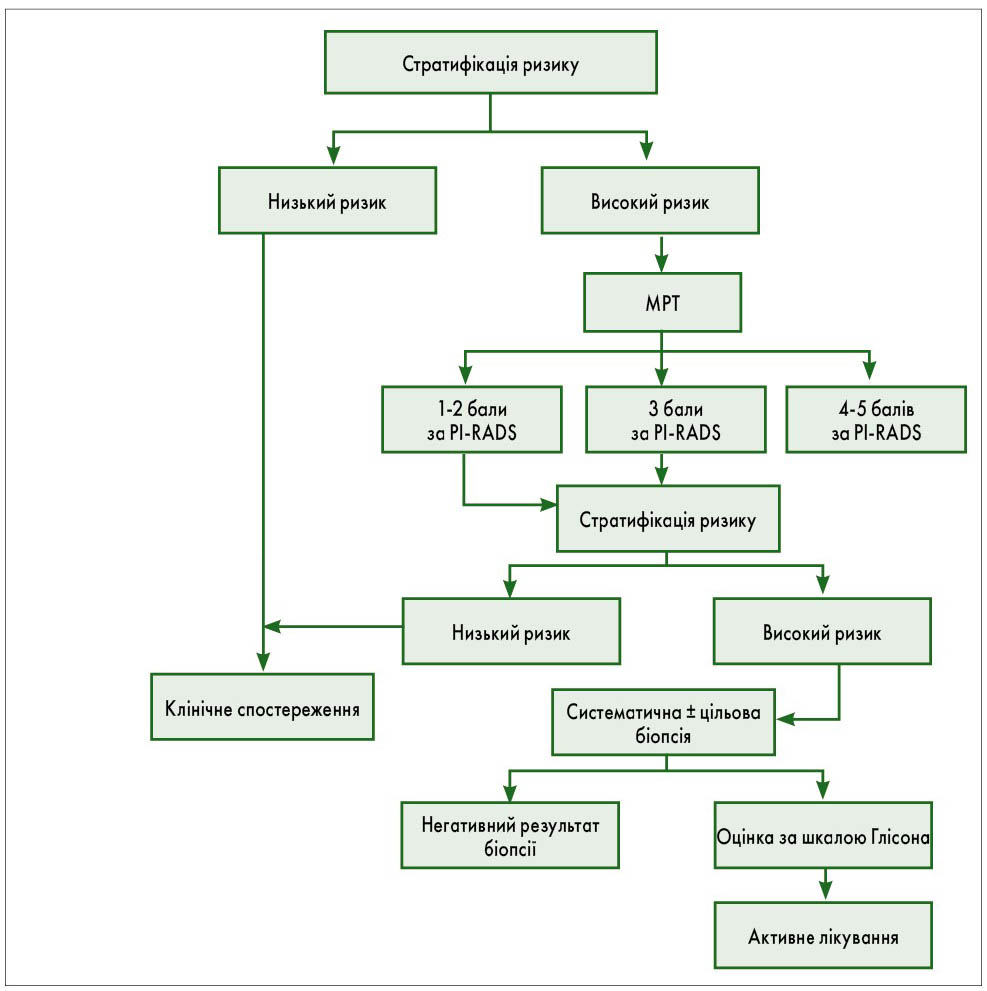 Рис. 6. Алгоритм раннього виявлення раку передміхурової залози у чоловіків із підвищеним рівнем ПСА (van Poppel H. et al., 2021)
Рис. 6. Алгоритм раннього виявлення раку передміхурової залози у чоловіків із підвищеним рівнем ПСА (van Poppel H. et al., 2021)
Радикальна простатектомія – оптимальний метод лікування раку на початкових стадіях. Призначивши пацієнту виключно гормональну терапію, можна суттєво знизити рівень ПСА, однак ризиком такого лікування є виникнення гормонрезистентної форми раку. Економічні витрати на лікування РПЗ у країнах Європи досить високі: вартість радикальної простатектомії становить 10‑15 тис. євро. Водночас лікування пізніх стадій РПЗ ще більш дороговартісне й обходиться пацієнтам у 140 тис. євро на рік (Forsmark A., Gehrman J., Angenete E. et al., 2018; Wu B., Li S., Tunceli O. et al., 2018).
За прогностичними даними, захворюваність на РПЗ і смертність від нього підвищуватимуться: якщо у 2014 році захворюваність становила 26%, а смертність – 13%, то у 2035 році ці показники становитимуть 29% і 16% відповідно. Саме тому важливо впровадити у медичну практику організований скринінг РПЗ.
Основні особливості скринінгу РПЗ:
- скринінг із застосуванням ПСА знижує смертність від раку простати; недоліком такого скринінгу є гіпердіагностика та гіперлікування;
- негативні наслідки скринінгу можна зменшити, впровадивши у практику стратегію раннього виявлення РПЗ;
- прогресивне підвищення захворюваності та смертності від РПЗ, пізня діагностика раку та висока вартість лікування диктують необхідність впровадження в Україні індивідуально-адаптованого скринінгу РПЗ;
- проведення скринінгу рекомендоване чоловікам віком 55‑69 років або особам із резервом життя 10‑15 років;
- слід інформувати лікарів загальної практики, розробників медичних протоколів і здорове чоловіче населення про фактори ризику РПЗ та переваги його скринінгу.
 Доповідь «Чи дійсно впровадження у клінічну практику визначення ПСА вплинуло на показники захворюваності та смертності хворих на рак простати в Україні?» представила завідувач інформаційно-аналітичного відділення Національного інституту раку, старший науковий співробітник, кандидат медичних наук Зоя Павлівна Федоренко.
Доповідь «Чи дійсно впровадження у клінічну практику визначення ПСА вплинуло на показники захворюваності та смертності хворих на рак простати в Україні?» представила завідувач інформаційно-аналітичного відділення Національного інституту раку, старший науковий співробітник, кандидат медичних наук Зоя Павлівна Федоренко.
Насамперед доповідач наголосила, що для подолання захворюваності на РПЗ потрібно розуміти масштаб цієї проблеми. За даними Національного канцер-реєстру України, на диспансерному обліку перебувають 45029 пацієнтів із РПЗ, що становить 12,3% від усіх чоловіків із злоякісними захворюваннями. Серед усіх (66021) чоловіків із первинно встановленим діагнозом раку злоякісне новоутворення передміхурової залози виявлено у 8178 (12,4%) осіб. Від РПЗ померли 3323 (9,7%) чоловіки (Бюлетень Національного канцер-реєстру України, № 22, 2021).
Крім того, за даними статистики, в Україні виявлено негативну динаміку захворюваності на РПЗ і смертності від нього. За останні 20 років приріст захворюваності на цей вид раку досяг 100,6%, а смертності – 50%. У зв’язку з інтенсивним приростом захворюваності на РПЗ збільшилася відносна частка цієї патології у структурі загальної захворюваності на рак і смертності від нього: із 6,2 і 4,8% у 2000 році до 12,4 і 9,7% у 2019 році відповідно (рис. 7). На сьогодні ці показники за поширеністю у структурі онкологічної захворюваності й смертності чоловіків поступаються лише аналогічним показникам, визначеним для раку легень.
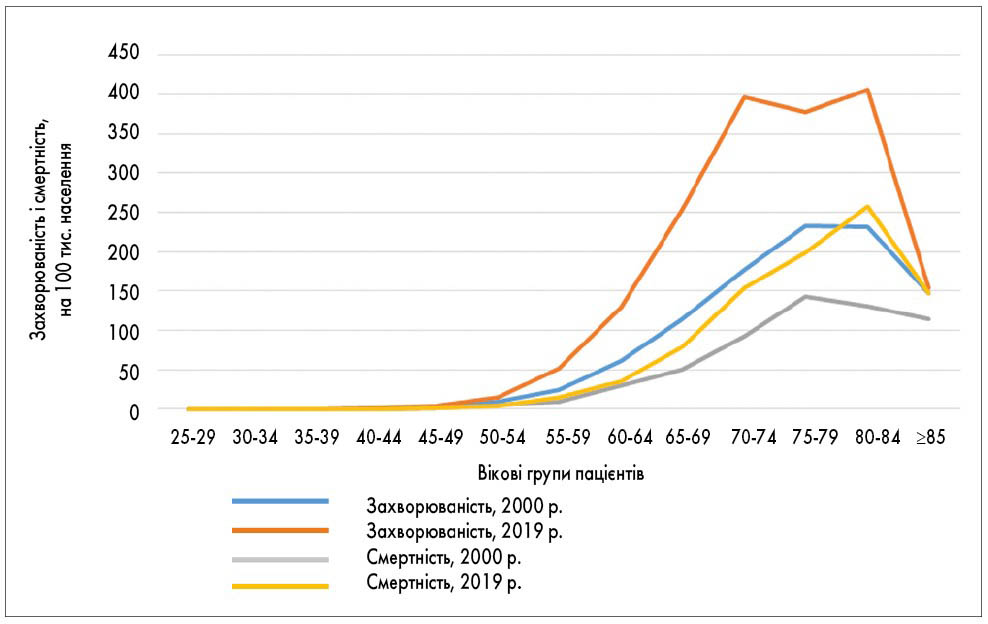 Рис. 7. Вікові показники захворюваності й смертності від РПЗ серед чоловічого населення України у 2000-2019 рр.
Рис. 7. Вікові показники захворюваності й смертності від РПЗ серед чоловічого населення України у 2000-2019 рр.
Максимальну захворюваність на РПЗ виявлено у вікових групах 70‑74 роки та 80‑84 роки, а смертності – у групі 80‑84 роки (тобто серед осіб похилого і старечого віку). Доповідач наголосила, що починаючи з вікової категорії 50‑54 роки в кожній наступній віковій групі рівень захворюваності підвищується у 3‑4 рази. Учені відзначили, що протягом останніх 20 років ця тенденція залишалася незмінною і що подібне зростання захворюваності характерне лише для РПЗ.
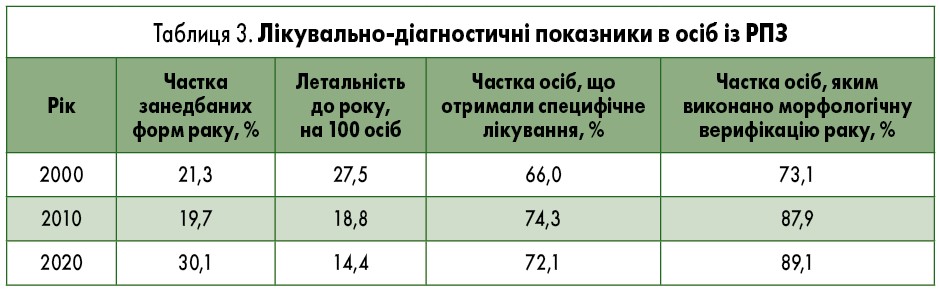
Для лікувально-діагностичної допомоги пацієнтам із РПЗ в Україні характерні такі особливості: значна частка занедбаних форм раку (30,1%) серед усіх випадків РПЗ і високий показник летальності до року (14,4 випадку на 100 осіб). Показник охоплення лікуванням пацієнтів із РПЗ становить 72,1%, тобто третина осіб із РПЗ залишаються нелікованими (табл. 3).
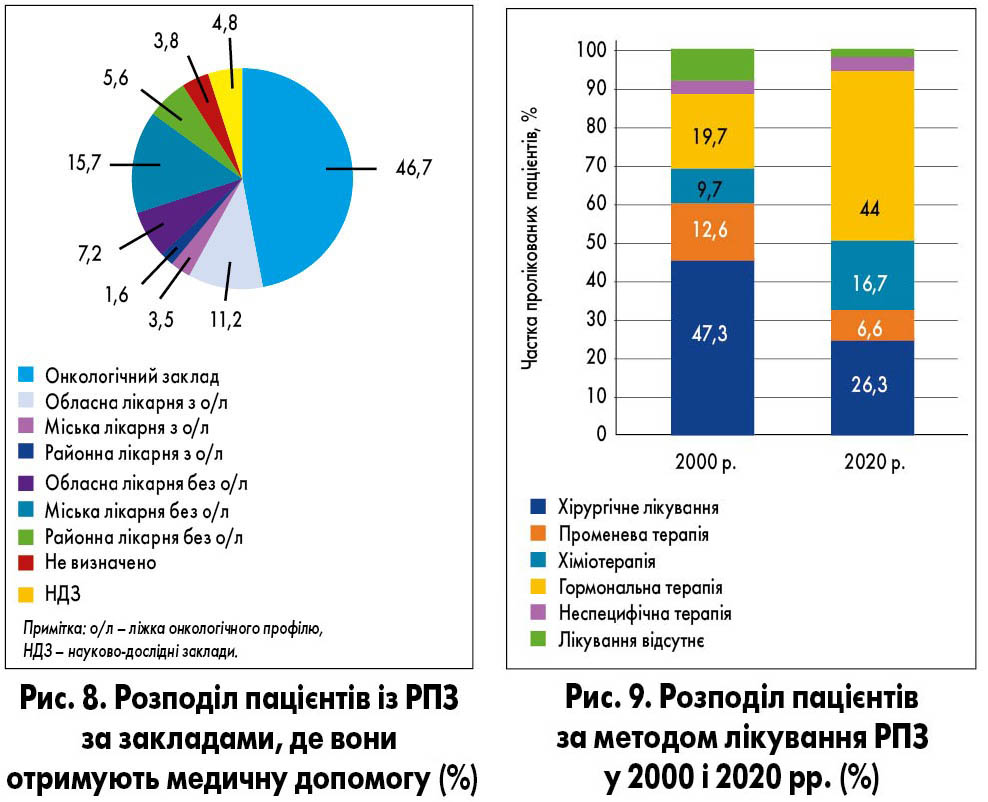
Переважна більшість (62,5%) пацієнтів із РПЗ отримують медичну допомогу в закладах онкологічного профілю або закладах загальнолікарняної мережі, що мають ліжка, призначені для онкологічних пацієнтів. У клініках науково-дослідних інститутів лікуються 4,8% осіб із РПЗ. До 30% пацієнтів із раком простати отримують терапію у загальнолікувальних закладах, де відсутні ліжка онкологічного профілю (рис. 8). У таких лікарнях не забезпечене виконання уніфікованих клінічних протоколів первинної, вторинної і третинної медичної допомоги пацієнтам із злоякісними новоутвореннями.
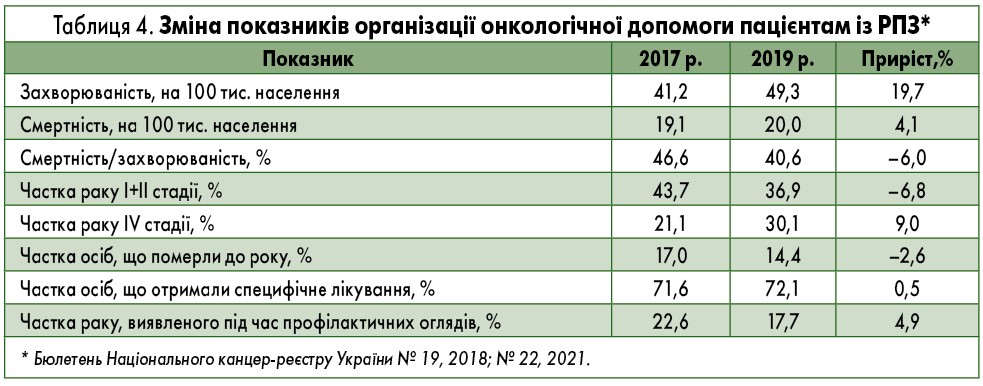
Протягом останніх 20 років змінилась також структура методів лікування РПЗ. Якщо у 2000 році рак простати лікували переважно хірургічно, застосовуючи у деяких пацієнтів променеву терапію, хіміотерапію або гормональне лікування, то у 2020 році пацієнтам із РПЗ зазвичай призначали гормональну терапію (рис. 9). Щодо залежності методу лікування від стадії раку: у 2000 році хірургічне втручання було першочерговим методом лікування пацієнтів із будь-якою стадією раку, натомість сьогодні його рекомендують переважно особам із І стадією злоякісного захворювання. Чоловікам із ІІ стадією РПЗ однаково часто призначають оперативне втручання і гормональну терапію. На ІІІ і IV стадіях раку зазвичай застосовують гормональне лікування.
Клінічна виживаність пацієнтів із РПЗ залежить від стадії раку: на початкових стадіях вона суттєво вища, ніж на пізніх. Популяційна виживаність при РПЗ практично не змінюється впродовж останніх років. П’ятирічна виживаність – показник, за яким можна оцінити якість надання медичної допомоги пацієнту. У країнах Європи цей показник становить 67,1‑91,4%, а в Україні – не перевищує 50,9% (Eurocare‑5 Survival Analysis 2000‑2007) (рис. 10). Така низька тривалість життя пацієнтів із РПЗ у нашій країні зумовлена недоліками надання онкологічної допомоги.
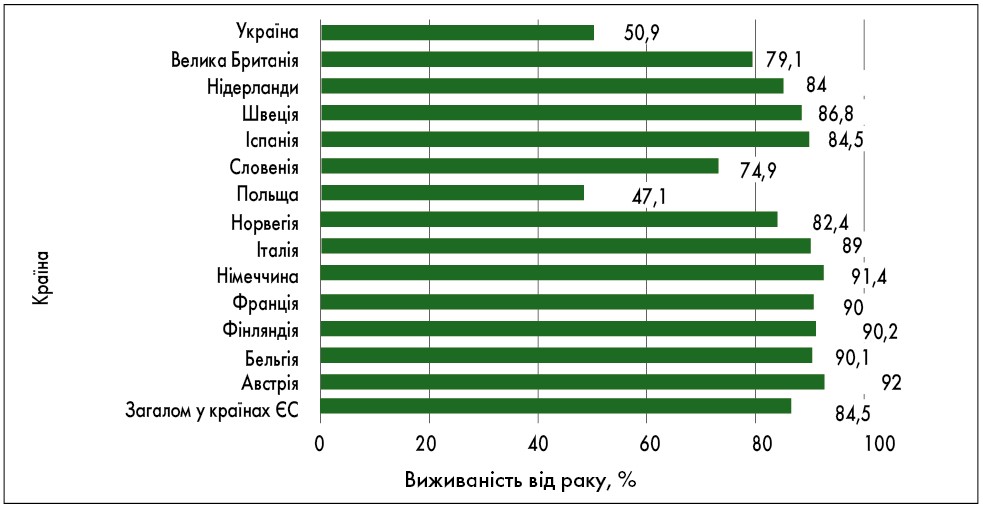 Рис. 10. П’ятирічна виживаність від РПЗ в Україні та країнах Європиу пацієнтів, яким встановлено діагноз у 2000-2007 рр. (%)
Рис. 10. П’ятирічна виживаність від РПЗ в Україні та країнах Європиу пацієнтів, яким встановлено діагноз у 2000-2007 рр. (%)
Ще одним показником, за допомогою якого можна оцінити якість лікування пацієнтів із РПЗ, є співвідношення між смертністю та захворюваністю. У національній статистиці співвідношення «смертність/захворюваність» застосовують рідко, натомість як дослідники інших країн часто вивчають саме цей показник. Дане співвідношення допомагає оцінити рівень лікування пацієнтів із злоякісними захворюваннями, виявити недоліки в організації допомоги цій категорії хворих, ідентифікувати приховані негативні чинники, що впливають на онкологічне лікування. Відповідно до онкологічної бази даних Globocan‑2018, в економічно розвинених країнах цей показник є відносно невисоким: у США і Канаді він становить 10,4%, а в країнах Євросоюзу – 15,8%. В Україні співвідношення «смертність/захворюваність» становить 44%, що зіставно з аналогічним показником у країнах Африки.
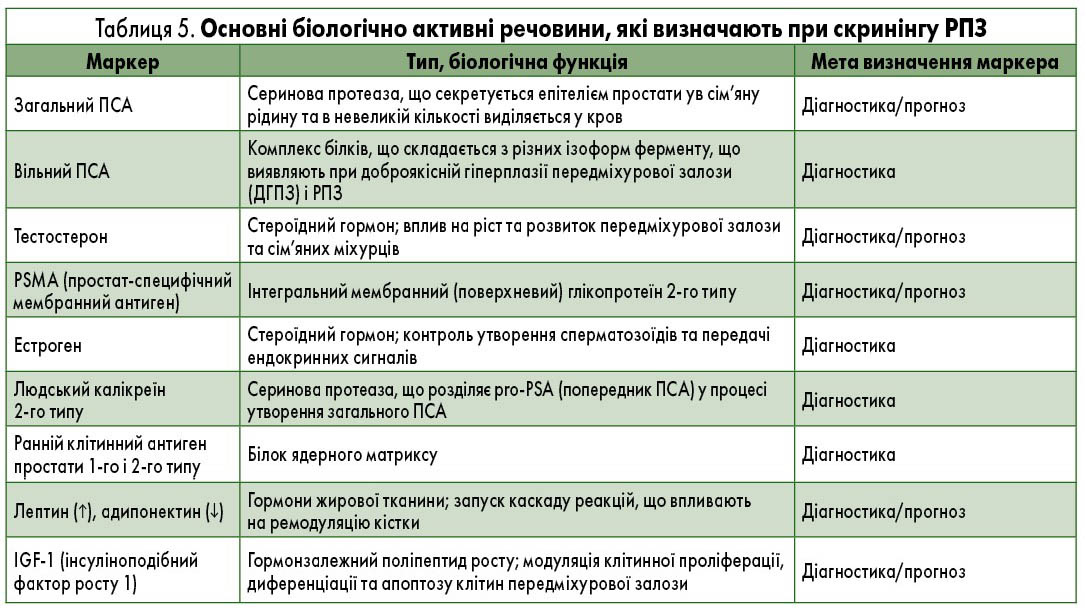
Загальна якість надання онкологічної допомоги в Україні залишається негативною. Протягом останніх трьох років підвищились показники захворюваності на РПЗ і смертності від нього. Частка раку, виявленого на І і ІІ стадії, зменшилась, і відповідно зросла частка новоутворень, виявлених на останній стадії. У 2017 році частка РПЗ ІV стадії становила 21,1% серед усіх випадків РПЗ, а у 2019 році – вже 30,1%. Частка раку, виявленого під час профілактичних оглядів, була невисокою у 2017 році – 22,6% і стала ще меншою у 2019 році – 17,7% (табл. 4). Зважаючи на цей показник, доповідач наголосила на важливості профілактичного обстеження для вчасного виявлення раку.
Враховуючи негативні статистичні показники, що стосуються раку простати, і погіршення цих показників протягом останніх років, доповідач підкреслила важливість онкологічного скринінгу. Будь-який скринінг передбачає вивчення відібраної популяційної когорти, щоб виявити осіб із певною патологією. На сьогодні в Україні відсутній організований скринінг для всіх категорій онкологічних пацієнтів, а не лише осіб із раком простати. Більше того, у нас недостатньо технічного забезпечення, щоб провести належний профілактичний онкологічний огляд. Зокрема, в останні роки відчутний брак мамографів для обстеження осіб із підозрою на рак молочної залози, суттєво зменшилась кількість цитологічних лабораторій. Доповідач припустила, що в сучасних умовах скринінг можна проводити у формі огляду осіб, госпіталізованих із неонкологічним захворюванням до загальнопрофільних лікарень.
 Продовжив тему доповіддю «Генетично-молекулярна діагностика та фактори прогнозу перебігу раку передміхурової залози» лікар-онкоуролог Національного інституту раку МОЗ України Андрій В’ячеславович Тимошенко.
Продовжив тему доповіддю «Генетично-молекулярна діагностика та фактори прогнозу перебігу раку передміхурової залози» лікар-онкоуролог Національного інституту раку МОЗ України Андрій В’ячеславович Тимошенко.
Доповідач наголосив, що першою стадією діагностики РПЗ має бути визначення рівня ПСА, що залишається основним маркером раку простати. Від значення цього показника залежать подальші дії лікаря. Іншими маркерами РПЗ зазвичай є біологічно-активні речовини, що впливають на ріст, диференціацію, інвазію, ангіогенез і метастазування пухлини. Рівні додаткових маркерів простати порівнюють із рівнем ПСА, визначеним у даного пацієнта.
Спікер розглянув еволюцію застосування ПСА як онкоспецифічного маркера:
- 1936 р. – Александр і Етель Гутман виявили підвищений рівень кислої фосфатази в осіб із РПЗ;
- 1941 р. – Чарльз Хаґґінс опублікував результати досліджень, за якими встановлено зв’язок між рівнем тестостерону і ризиком виникнення раку простати;
- 1970 р. – вчені відкрили ПСА;
- 1980 р. – встановлено, що у чоловіків із раком простати підвищений рівень ПСА;
- 1986 р. – визначення рівня ПСА схвалено до застосування Управлінням із санітарного нагляду за якістю харчових продуктів і медикаментів США (FDA) на базі дослідження, що виконували для контролю рецидиву раку;
- 1994 р. – визначення рівня ПСА схвалено FDA до застосування для скринінгу на рак простати у поєднанні з пальцевим дослідженням прямої кишки;
- 2005 р. – відкриття специфічних антитіл, нових біомаркерів раку простати.
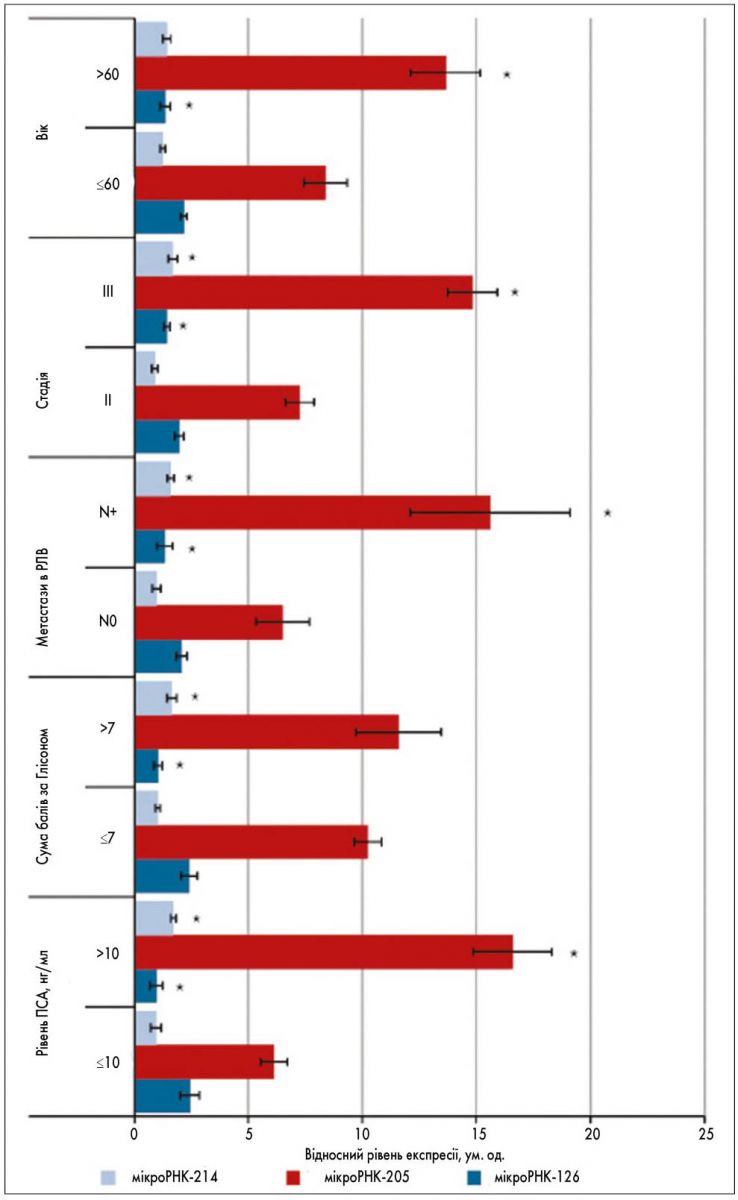
У наш час існує багато досліджень, що полягають у визначенні рівня вільного ПСА, його відсоткового вмісту та інших показників, пов’язаних із ПСА. Крім того, у клінічній практиці з’явились нові маркери раку простати, зокрема мікроРНК, метильовані гени GSTP1, SFRP2, IGFBP3, IGFBP7, APC, PTGS2. До поширених досліджень, які призначають пацієнтам із раком простати, належать: 4K Score (панель лабораторних досліджень «4К»), PHI (панель «Індекс здоров’я простати»), MiPS (Мічиганська панель лабораторних досліджень для визначення ризику раку простати), STHLM3 (панель лабораторних досліджень «Стокгольм‑3»), визначення у сечі рівня PCA3 (специфічного антигена раку простати 3-го типу). Біомаркери раку простати можна розподілити за їх походженням на ДНК-, РНК- та білкові маркери (табл. 5). Останні також поділяють на тканинні, сироваткові і маркери, виділені із сечі.
З-поміж усіх онкомаркерів, які виявляють в осіб із РПЗ, на особливу увагу заслуговують калікреїни й кініни – наприклад, калікреїн 2-го типу, визначення якого передбачене онкологічною скринінговою панеллю «4К». Ці сполуки діють на пухлинні клітини, сприяючи ремодуляції злоякісного утворення, його інтра- та екстравазації. Тобто під дією калікреїнів і кінінів пухлина росте й метастазує. З іншого боку, ці речовини інгібують метастатичну резорбцію кістки, чинячи захисний вплив на уражений раком організм. Крім калікреїну 2-го типу визначають також калікреїни 4-, 5- і 15-го типів. ПСА за своєю природою також є калікреїном (інша назва антигена – калікреїн 3-го типу).
Зважаючи на багатоманітність онкомаркерів, доповідач порушив проблему вибору оптимального маркера для скринінгу РПЗ. Він зазначив, що затвердження біомаркера у США є тривалим і багатоетапним процесом. Спершу потенційний біомаркер ідентифікують за допомогою лабораторних методів. Згодом оцінюють його актуальність, враховуючи тип, стадію та швидкість прогресування пухлини, виживаність при даному виді раку та ефективність протипухлинного лікування. Якщо маркер виявляє придатність для діагностики певного виду раку, його затверджують до клінічного і лабораторного застосування. Далі слід визначити специфічність новоотриманого методу дослідження, його ефективність та безпеку. Після схвалення біомаркера FDA він підлягає затвердженню Центрами з надання медичної допомоги і медичного обслуговування населення (Centers for Medicare and Medicaid Services). Тільки після цього біомаркер можна застосовувати у рутинній клінічній практиці.
Вимоги, що пред’являються до онкомаркера:
- висока експресія під час виникнення злоякісного захворювання;
- можливість кількісного визначення у зразках біоматеріалу (біологічних рідинах, тканинах організму);
- кореляція рівня маркера зі ступенем прогресування пухлини;
- швидке отримання результату та економічна вигода.
- Різні онкомаркери визначають для досягнення конкретної мети:
- універсальний скринінг РПЗ (рівень ПСА);
- диференціальна діагностика ДГПЗ і РПЗ (рівень сперміну і спермідину у крові та сечі);
- прогнозування перебігу раку (визначення рівня лактоферину, білка матричної рибонуклеїнової кислоти NANOG, виявлення експресії рецепторів CD44 і CD24, визначення рівня й експресії циркулюючих та пухлинних мікроРНК‑126, мікроРНК‑205 та мікро-РНК‑214).
Спікер більш детально розглянув кожен із наведених маркерів.
Рівні вільного та загального ПСА є основними діагностично-прогностичними маркерами РПЗ. Незважаючи на активне застосування ПСА-скринінгу раку простати, виявлення у пацієнта ПСА не завжди свідчить про наявність в організмі пухлини. Незначні концентрації ПСА присутні у крові всіх здорових чоловіків. Підвищений рівень ПСА може бути ознакою раку простати або наслідком: а) інфекції нирок або сечовивідних шляхів; б) стимуляції простати; в) інтенсивних фізичних вправ; г) застосування деяких медичних препаратів.
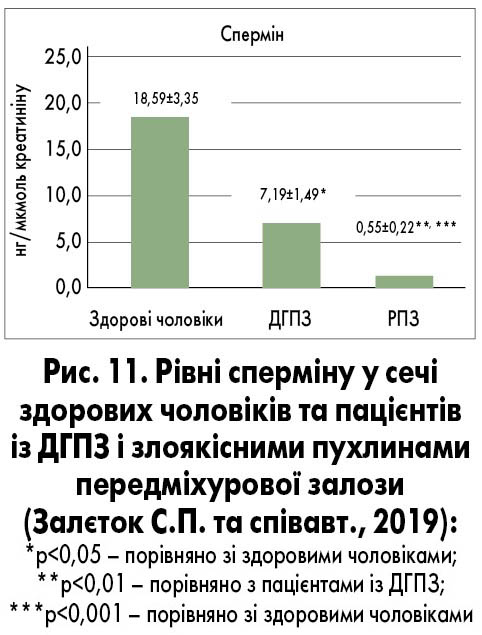 Онкомаркери спермін і спермідин належать до класу поліамінів, важливих ендогенних регуляторів проліферації, росту, диференціювання та запрограмованої загибелі клітини. Доведено, що рівні сперміну і спермідину асоційовані із РПЗ. Рівень сперміну у пацієнтів із ДГПЗ майже вдвічі нижчий, ніж у здорових чоловіків. У пацієнтів із метастатичним РПЗ виявляють дуже низькі рівні сперміну (близько 3‑4 нмоль/л) (Залєток С.П., Кленов О.О., Гоголь С.В. та співавт., 2019). Отже, рівень сперміну можна використовувати для диференціальної діагностики ДГПЗ і РПЗ (рис. 11). Співвідношення «спермідин/спермін» підвищується в осіб із РПЗ. При раку ІІІ‑IV стадії це співвідношення є вищим, ніж на початковій стадії (рис. 12).
Онкомаркери спермін і спермідин належать до класу поліамінів, важливих ендогенних регуляторів проліферації, росту, диференціювання та запрограмованої загибелі клітини. Доведено, що рівні сперміну і спермідину асоційовані із РПЗ. Рівень сперміну у пацієнтів із ДГПЗ майже вдвічі нижчий, ніж у здорових чоловіків. У пацієнтів із метастатичним РПЗ виявляють дуже низькі рівні сперміну (близько 3‑4 нмоль/л) (Залєток С.П., Кленов О.О., Гоголь С.В. та співавт., 2019). Отже, рівень сперміну можна використовувати для диференціальної діагностики ДГПЗ і РПЗ (рис. 11). Співвідношення «спермідин/спермін» підвищується в осіб із РПЗ. При раку ІІІ‑IV стадії це співвідношення є вищим, ніж на початковій стадії (рис. 12).
Для одночасної діагностики та оцінювання прогресування пухлини визначають рівень лактоферину: встановлено, що він знижується зі збільшенням розмірів пухлини, її метастазуванням у регіонарні та віддалені лімфовузли (Chekhun V.F., Lukianova N.Y., Polishchuk L.Z. et al., 2017). Ще одним діагностично-прогностичним маркером є виявлення експресії рецепторів CD44 і CD24, один із новітніх методів дослідження. Експресія цих глікопротеїнів позитивно корелює зі збільшенням розмірів пухлини, підвищенням рівня ПСА та підвищенням оцінки пухлини за шкалою Глісона (Zhylchuk Yu.V., Vozianov S.O., Zadvornyi T.V., 2017).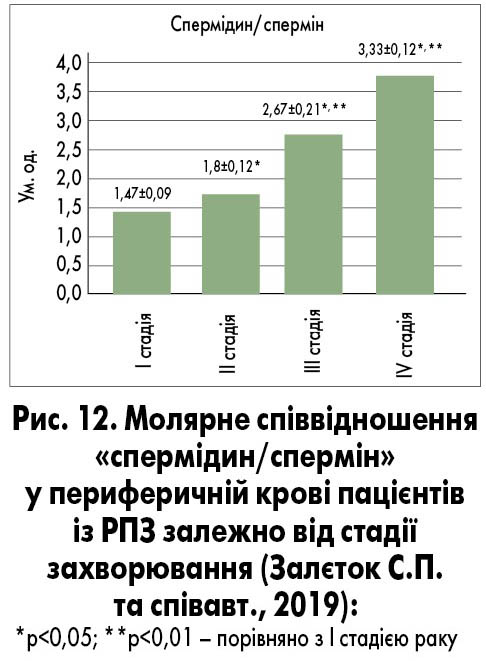
Наступним маркером для оцінювання ступеня злоякісності пухлини є білок матричної рибонуклеїнової кислоти NANOG. У межах одного з досліджень усіх пацієнтів із РПЗ було розподілено на дві групи. У першій групі середній рівень NANOG у пухлинній тканині становив 2,12±0,16 ум. од., у другій – 8,68±1,24 ум. од. Виявлено, що рівень NANOG у пухлинній тканині ПЗ корелював із такими клініко-патологічними характеристиками: доопераційний рівень ПСА у сироватці крові (r=0,58 та r=0,64 відповідно), розмір новоутворення (r=0,42 та r=0,72 відповідно), наявність метастазів у регіонарних лімфатичних вузлах (r=0,70 та r=0,75 відповідно) (Zadvorny T.V., Lukianova N. Yu., Borikun T.V., 2020).
Перспективним методом для оцінювання ступеня злоякісності раку простати є визначення у пухлинній тканині та сироватці крові мікроРНК (рис. 13, 14). Доведено, що рівень циркулюючих і пухлинних мікроРНК позитивно корелює зі збільшенням віку пацієнта, підвищенням рівня ПСА, більш пізньою стадією пухлини, наявністю метастазів і вищою оцінкою пухлини за шкалою Глісона (Задворний Т.В., Борікун Т.В., Лук’янова Н.Ю. та співавт., 2019).
Рис. 13. Зв’язок рівнів експресії мікроРНК-126, -205 та -214 у сироватці крові пацієнтів із РПЗ з основними клініко-патологічними характеристиками (*p≤0,05 – порівняно з відповідними клініко-патологічними характеристиками) (Задворний Т.В. та співавт., 2019)
Рис. 14. Зв’язок рівнів експресії мікроРНК-126, -205 та -214 у пухлинній тканині пацієнтів із РПЗ з основними клініко-патологічними характеристиками *p ≤ 0,05 – порівняно з відповідними клініко-патологічними характеристиками (Задворний Т.В. та співавт., 2019)
Таким чином, для лабораторної діагностики раку простати застосовують визначення рівня ПСА та деяких інших біологічно активних речовин. Основним лабораторним методом для скринінгу РПЗ має бути дослідження рівня ПСА, а інші методи мають слугувати для підвищення точності діагностики. Перспективним є використання молекулярно-біологічних та епігенетичних методів. Визначення онкомаркерів ПЗ дозволяє виявити рак на початковій стадії і спрогнозувати його перебіг.
Підготувала Анна Сакалош
Тематичний номер «Урологія. Нефрологія. Андрологія» № 4 (25), 2021 р.