2 лютого, 2022
Грип: чому треба щеплюватися
Найкраща профілактика грипу – щорічна вакцинація. Це гасло пролунало від професора кафедри інфекційних хвороб Дніпровського державного медичного університету, доктора медичних наук Віктора Володимировича Маврутенкова 8 грудня на науково-практичній конференції «Академія сімейного лікаря».
Доповідач розвінчав поширені міфи про імунізацію, які найбільше викликають страх у населення, та наголосив, що імунопрофілактика не ослабляє, а навпаки – посилює здатність організму протистояти грипу.
 Грип є висококонтагіозним вірусним захворюванням із можливими тяжкими ускладненнями та ризиком смерті. Він має симптоми, подібні до ознак інших гострих респіраторних вірусних інфекцій (ГРВІ), зокрема коронавірусної хвороби (COVID‑19), але є небезпечнішим за більшість із них.
Грип є висококонтагіозним вірусним захворюванням із можливими тяжкими ускладненнями та ризиком смерті. Він має симптоми, подібні до ознак інших гострих респіраторних вірусних інфекцій (ГРВІ), зокрема коронавірусної хвороби (COVID‑19), але є небезпечнішим за більшість із них.
Клінічні ознаки грипу:
- раптовий початок;
- головний біль;
- ломота в м’язах і суглобах;
- біль у горлі;
- підвищення температури тіла до ≥38 °C;
- кашель;
- подеколи – блювання й діарея.
Особливо загрозливим явищем у разі грипу є мікст-інфекція з іншими збудниками, оскільки це потребує негайної госпіталізації через неможливість прогнозування перебігу.
NB! Для оптимізації прийняття рішення щодо потреби в госпіталізації та призначенні противірусних лікарських засобів варто робити експрес-тести на грип.
Що спільного між СOVID‑19 і грипом
Спільною є схожа клінічна картина. Це респіраторні захворювання з повітряно-краплинним шляхом передавання та різною тяжкістю перебігу.
Сучасний епідемічний процес, пов’язаний із SARS-CoV‑2, ставить під загрозу здоров’я населення земної кулі, оскільки достеменно невідомо, як відреагує організм на зараження збудником грипу після перенесеної СOVID‑19. Нині ця вірусна інтерференція викликає найбільше занепокоєння в лікарів.
Які препарати варто призначати для лікування грипу, а від яких краще відмовитися
У зв’язку зі стурбованістю МОЗ України через поширену практику надмірного та необґрунтованого призначення безрецептурних медикаментів для симптоматичного лікування неускладнених ГРВІ в дітей на основі сучасних доказових клінічних протоколів було розроблено рекомендації щодо тактики ведення пацієнтів з ознаками вірусних інфекцій із наведенням переліку необхідних і небажаних для призначення препаратів. На жаль, ситуація, що склалася з пандемією СOVID‑19, продемонструвала нехтування цими настановами, адже на амбулаторному рівні майже 75% пацієнтів отримують антибіотики, які є неефективними для терапії інфекцій вірусної етіології. До того ж ці препарати часто призводять до реакцій гіперчутливості, а їх неконтрольоване вживання спричиняє значну поширеність резистентних форм бактерій. Отже, потрібно обмежувати використання антибіотиків за вірусних інфекцій у разі відсутності приєднання бактеріальної флори.
Насамперед етіотропна терапія грипу передбачає призначення противірусних препаратів, до яких належить озельтамівір. Натомість застосування імуномодуляторів й інтерферонів є небажаним через слабку доказову базу та ризик розвитку віддалених наслідків (зокрема онкологічного процесу).
Захворюваність на грип та інші ГРВІ в Україні
За даними центру громадського здоров’я, протягом 15-21 листопада 2021 року на ГРВІ захворіли 228 894 людини, з них 32,9% – діти віком до 17 років. Інтенсивний показник захворюваності становить 605,5 на 100 тис. населення, що відповідає середній інтенсивності епідемічного процесу. За результатами лабораторного дослідження методом полімеразної ланцюгової реакції в жодному зразку матеріалів не визначено вірусу грипу, що свідчить про відсутність циркуляції цього збудника. З огляду на це найближчий час є найоптимальнішим періодом для активної імунізації проти грипу, особливо дітей перших 8 років життя, котрим жодного разу не робили щеплення. Саме в цей час ризик інфікування вірусом грипу після вакцинації є найменшим.
Ситуація з імунопрофілактикою грипу в Україні та чинники, які на неї впливають
За тиждень проти грипу вакцинувалися 6949 людей, а від початку епідемічного сезону – 48 621. На жаль, в Україні показник імунізації проти цієї інфекції становить <1%, що спричиняє загрозу її значного поширення, поєднання з СOVID‑19, а також збільшує ймовірність розвитку тяжких форм і госпіталізацій. Виникає запитання: з чим пов’язана така мала кількість проімунізованого населення, якщо інфекція справді загрозлива? Найперше це зумовлено існуванням трьох головних міфів про протигрипозну вакцину, що маніпулює ставленням людей до імунопрофілактики.
Міф 1. Вакцинація неефективна, бо не відповідає циркулювальним (епідемічним) штамам вірусу.
Міф 2. Вакцина сама може призвести до захворювання.
Міф 3. Політика вакцинації проти грипу – це змова фармацевтичних компаній для отримання надприбутків.
Щоби спростувати хибне твердження про неефективність імунізації, В. В. Маврутенков наголосив: для кожного епідемічного сезону розробляють нові вакцини. Глобальні лабораторні дослідження стосовно штаму вірусу, що циркулює в цей період, визначають набір антигенів, які входять до складу імунізаційних препаратів. Завдяки цим випробуванням спрогнозовано, що у 2021-2022 роках домінантними штамами для Північної півкулі стануть А/Victoria/2570/2019 (H1N1) pdm09 і A/Cambodia/e0826360/2020 (H3N2). Відповідно, розроблено нові ефективні вакцини.
РЕАЛЬНІСТЬ: вакцина проти грипу виявляє високу імуногенність і захищає від інфікування, оскільки завжди відповідає штаму вірусу, який домінує в цьому сезоні.
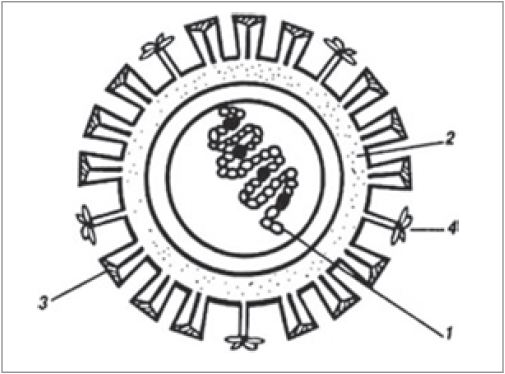
Для спростування другого міфу варто згадати, що вакцина проти грипу не містить генетичного матеріалу збудника (РНК), а складається з поверхневих антигенів – гемаглютинінів (рис.). Саме на ці ключові структури виробляється імунна відповідь. З огляду на безпечність компонентів вакцини майже немає пацієнтів, яким щеплення є протипоказаним. Виняток становлять лише діти перших 6 місяців життя.
Рис. Схема будови віріона вірусу грипу А:
1 – нуклеокапсид (РНК); 2 – суперкапсид із шипами;
3 – гемаглютинін; 4 – нейрамінідаза
РЕАЛЬНІСТЬ: виникнення хвороби після активної імунізації не пов’язане з уведенням препарату. Розвиток цього процесу можливий лише при інфікуванні збудником перед вакцинацією, особливо в період епідемії. Проте навіть у разі післявакцинального зараження перебіг захворювання зазвичай легкий і не потребує проведення інтенсивної терапії в реанімаційному відділенні.
Рекомендації ВООЗ щодо імунізації населення в умовах пандемії СOVID‑19
- Новонароджених потрібно вакцинувати згідно з календарем профілактичних щеплень.
- Варто продовжувати імунізацію осіб із груп ризику рекомендованими вакцинами проти сезонного грипу.
- На період карантинних обмежень рутинну вакцинацію людей з ознаками ГРВІ не здійснювати до моменту одужання.
- Рутинну імунізацію людей, які перебували на самоізоляції через СOVID‑19 або були контактними, потрібно здійснювати після завершення періоду обсервації за відсутності симптомів респіраторної інфекції.
NB! У період пандемії СOVID-19 вакцинація проти грипу й інших інфекцій рекомендується всім клінічним групам населення за умови уникнення великого скупчення людей у пунктах щеплення.
Переваги активної імунізації населення для лікаря
Згідно з рекомендаціями МОЗ України медичний персонал має відвідувати пацієнтів, які захворіли на грип, удома. Під час епідемій це створює значне навантаження на сімейного лікаря, котрий окрім виконання основних обов’язків у центрі первинної допомоги повинен за несприятливих погодних умов в осінньо-зимовий період обійти й обстежити велику кількість людей. Зважаючи на це, що вищим буде показник вакцинації проти грипу, то меншим буде тягар на первинну ланку.
Групи ризику розвитку ускладнень / смерті від грипу
Найчастіше лікарі працюють із контингентом населення, для котрих небезпечні будь-які інфекційні захворювання у зв’язку з великою ймовірністю тяжкого перебігу та летального результату. З огляду на це рекомендувати вакцинацію проти грипу потрібно таким когортам осіб:
- діти віком від 6 місяців до 5 років;
- дорослі віком понад 65 років;
- хворі на бронхіальну астму й інші хронічні захворювання легень;
- пацієнти з хронічними хворобами серця, нирок та ендокринної системи;
- особи з імуносупресією або ті, які отримують імуносупресивну терапію;
- ВІЛ‑інфіковані;
- хворі на гемоглобінопатію;
- пацієнти, які приймають ацетилсаліцилову кислоту;
- пацієнти з нервово-м’язовими порушеннями, епілепсією та когнітивною дисфункцією;
- вагітні.
Необхідність проведення імунізації проти грипу обґрунтована системністю ураження за цієї інфекції, що значно ускладнюватиме перебіг хронічної патології.
Особливості перебігу грипу в немовлят
На відміну від дорослих, у яких під час грипу переважає інтоксикаційний синдром, пов’язаний із цитокіновим штормом, у немовлят превалюють катаральні явища у вигляді риніту. Утім, у дітей грип є небезпечнішим через розвиток пневмонії та смерть унаслідок ускладнень. До того ж не завжди вдається спрогнозувати перебіг інфекції через відсутність специфічної симптоматики, що утруднює ранню діагностику. У немовлят грип починається поступово з незначної лихоманки, при цьому відзначаються сонливість, блідість шкіри, покашлювання, закладеність носа та сопіння. Нежить, який погіршує грудне вигодовування, призводить до відмови від їжі та виснаження, що ще більше погіршує стан дитини.
«Вакцинальний кокон» – ключова стратегія захисту немовлят
Імунізація вагітної має важливе значення, оскільки одразу захищає й жінку, яка належить до групи ризику тяжкого перебігу грипу, й дитину, яка завдяки материнським антитілам упродовж 6 місяців до нового епідемічного сезону матиме пасивний імунітет. Із метою створення оптимальних умов для новонародженого також потрібно щеплювати людей із близького оточення, котрі потенційно можуть стати джерелом зараження. Для формування «вакцинального кокона» варто розглянути імуногенні можливості Ваксігрип® Тетра – інактивованої чотиривалентної спліт-вакцини для профілактики грипу, спричиненого підтипами вірусу А та В. Цей препарат показаний для активної імунізації дорослих, у тому числі вагітних, і дітей віком понад 6 місяців, а також для пасивного захисту немовлят віком до 6 місяців, матері яких були щеплені під час вагітності. Також щеплення Ваксігрип® Тетра варто виконати дітям, яких до 9-річного віку жодного разу не вакцинували проти цієї інфекції. Для цієї вікової групи передбачено дворазове введення препарату з інтервалом 28 днів.
Ваксігрип® Тетра – єдина в Україні вакцина для пасивного захисту немовлят віком до 6 місяців, матері яких були щеплені під час вагітності.
Підготувала Олеся Андронік