12 лютого, 2022
Нові можливості запобігання інсульту в пацієнтів із фібриляцією передсердь
 Тема інсульту завжди була актуальною для нашої спільноти. Лікарі повсякчас стикаються з пацієнтами, які мають високий ризик розвитку інсульту або вже його перенесли. Детально цю проблему обговорювали на науково-освітньому форумі для фахівців у сфері охорони здоров’я «Академія інсульту – 2021», який відбувся 28‑30 жовтня 2021 р. у форматі онлайн. Захід був присвячений питанням профілактики інсультів, організації допомоги, лікування та реабілітації осіб із цим захворюванням. Із доповіддю про нові можливості запобігання розвитку повторного інсульту в пацієнтів із фібриляцією передсердь (ФП) виступив Юрій Володимирович Фломін, к. мед. н., доцент, лікар-невролог, завідувач інсультного центру клініки «Оберіг» (м. Київ).
Тема інсульту завжди була актуальною для нашої спільноти. Лікарі повсякчас стикаються з пацієнтами, які мають високий ризик розвитку інсульту або вже його перенесли. Детально цю проблему обговорювали на науково-освітньому форумі для фахівців у сфері охорони здоров’я «Академія інсульту – 2021», який відбувся 28‑30 жовтня 2021 р. у форматі онлайн. Захід був присвячений питанням профілактики інсультів, організації допомоги, лікування та реабілітації осіб із цим захворюванням. Із доповіддю про нові можливості запобігання розвитку повторного інсульту в пацієнтів із фібриляцією передсердь (ФП) виступив Юрій Володимирович Фломін, к. мед. н., доцент, лікар-невролог, завідувач інсультного центру клініки «Оберіг» (м. Київ).
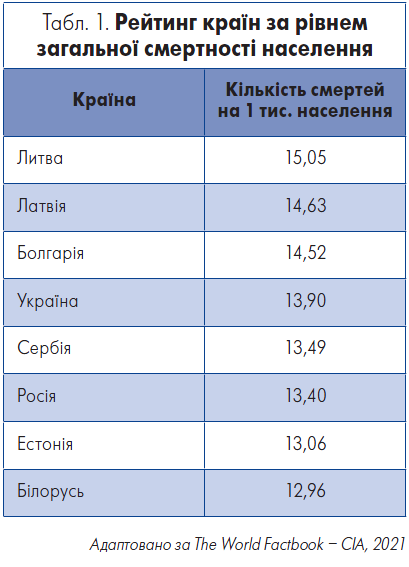
Насамперед лектор представив досить сумну статистику щодо України, яка вже протягом багатьох років входить у топ‑5 країн світу за рівнем загальної смертності населення. Дані Всесвітньої книги фактів Центрального розвідувального управління США демонструють, що станом на 2020 р. Україна посідала п’яте місце у світі за цим показником, а на 2021 р. – четверте (табл. 1).
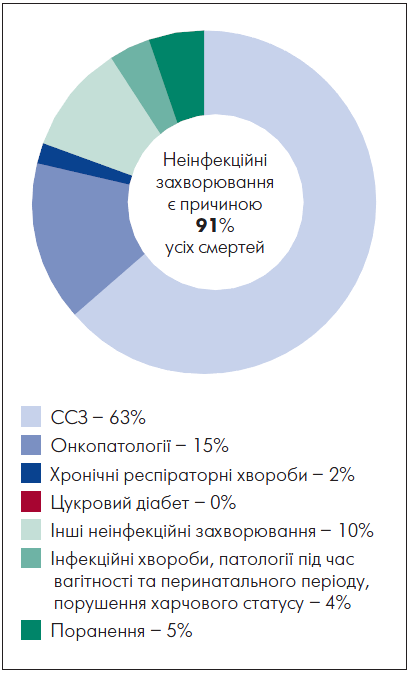
Проаналізовані Всесвітньою організацією охорони здоров’я (ВООЗ) причини смерті в більшості країн світу, зокрема в Україні, відображені на рисунку 1. Згідно з цими даними, у нашій країні понад 90% усіх летальних випадків спричинені неінфекційними захворюваннями (WHO, 2018). Наразі серцево-судинні захворювання (ССЗ) впевнено лідирують у переліку причин смерті українців: на них припадають майже дві третини (63%); близько 15% – на онкопатології і 10% – на інші хвороби.
Рис. 1. Дані ВООЗ щодо частоти причин смерті в більшості країн світу
Адаптовано за Noncommunicable diseases country profiles. WHO, 2018
Про склад цих неінфекційних захворювань свідчать результати одного з найавторитетніших досліджень у світі щодо глобального тягаря хвороб (GBD, 2019). Представлені дані для України показують, що майже кожна друга смерть пов’язана з ішемічною хворобою серця, наступне місце відведене цереброваскулярним патологіям.
Також слід враховувати те, до яких наслідків можуть призвести ці хвороби. Показник Daily допомагає визначити кількість втрачених потенційних років «здорового» життя внаслідок передчасної смерті, набутої інвалідності та обмежень повсякденної життєдіяльності людей. Перші місця у списку провідних причин втрачених років життя для нашої країни 2019 р. посідали ішемічна хвороба серця (кожен 4-й втрачений рік здорового життя – 25,9%) і цереброваскулярні захворювання (майже кожен 10-й втрачений рік – 8,62%) (GBD, 2019).
Цікавими є дані дослідження з вивчення глобального, регіонального та специфічного для країни ризику інсульту протягом життя, проведеного з 1990 по 2016 рр. (Feigin et al., 2018). Згідно із прогнозами, у світі кожна четверта людина, якій зараз 25 років або більше, протягом життя захворіє на інсульт. Цей ризик ще вищий у країнах Східної Європи – 32%. Україна, на жаль, входить до групи з високим ризиком розвитку даного захворювання.
Хоча подібна статистика жахає, спікер звернув особливу увагу на гасло Всесвітньої організації боротьби з інсультом (WSO), яке проголошує, що інсульт є відворотною та виліковною катастрофою. Інсульт – хвороба, яка дуже добре піддається профілактиці, але для цього потрібно знати основні чинники ризику та належним чином контролювати їх. Тож загальною метою є об’єднання зусиль професійної спільноти медиків та пацієнтів для перемоги над інсультом.
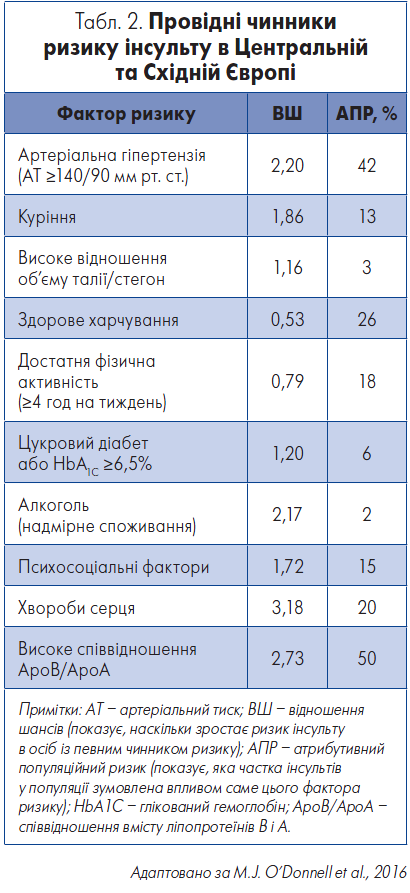
У таблиці 2 представлені провідні чинники ризику інсульту, які, згідно з результатами дослідження INTERSTROKE, зумовлюють понад 90% усіх інсультів у Центральній та Східній Європі (O’Donnell et al., 2016).
Окрім того, важливість контролю факторів ризику можна побачити на прикладі артеріальної гіпертензії (АГ). Як відомо, АГ є основним чинником ризику для пацієнтів, збільшуючи ймовірність розвитку інсульту в 2,2 раза, а атрибутивний популяційний ризик (АПР) становить 42%. Іншими словами, левова частка інсультів зумовлена впливом АГ. Вагому роль відіграють також патології серця, серед яких домінує ФП, що утричі збільшує імовірність розвитку інсульту. На додаток, важливим чинником є дисліпідемія. В українській популяції 50% інсультів викликані недостатнім контролем гіперліпідемії в пацієнтів.
За словами Ю.В. Фломіна, не слід забувати, що всі пацієнти, які пережили ішемічний інсульт або транзиторну ішемічну атаку (ТІА), мають отримувати лікування з метою вторинної профілактики. Зокрема, на сьогодні доступні нові підходи до медикаментозної профілактики інсульту (Katsanos et al., 2020). Вони включають такі кроки, як:
- посилення антитромботичної терапії (комбінація антиагрегантів, антиагрегант + антикоагулянт);
- агресивне лікування гіперліпідемії;
- застосування агоністів рецепторів глюкагоноподібного пептиду 1 та інших нових протидіабетичних засобів;
- використання нових можливостей профілактики інсульту при ФП;
- зменшення запалення та стабілізація атеросклеротичних бляшок шляхом застосування колхіцину.
Нещодавно було оновлено рекомендації стосовно діагностики й лікування ФП Європейського товариства кардіологів та Європейської асоціації кардіоторакальних хірургів (ESC/EACTS, 2020). На рисунку 2 представлені основні принципи ведення пацієнтів із ФП.
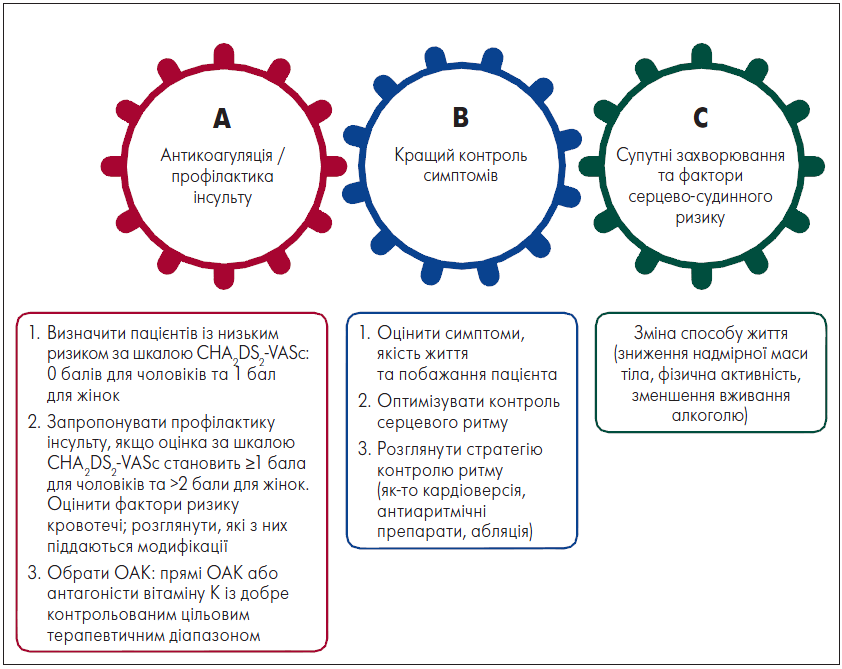 Рис. 2. Принципи лікування ФП: методика АВС
Рис. 2. Принципи лікування ФП: методика АВС
Примітка: CHA2DS2-VASc – шкала для оцінки ризику тромбоемболічних ускладнень у пацієнтів із ФП, ОАК – оральні антикоагулянти.
Адаптовано за ESC/EACTS, 2020
Особливу увагу варто звернути на такі положення:
1. Оцінка ризику кровотечі у разі відсутності абсолютних протипоказань для лікування прямими оральними антикоагулянтами (ПОАК) не має впливати на рішення щодо призначення цих препаратів із метою профілактики інсульту. В пацієнтів велика ймовірність кровотечі може поєднуватися з високим ризиком інсульту. Слід ретельно оцінити ситуацію, перш ніж відмовитися від застосування хворими ПОАК, оскільки ризик смерті від кровотечі майже завжди нижчий, ніж від інсульту.
2. Клінічний патерн ФП може бути будь-яким (вперше виявлена, пароксизмальна, персистувальна чи стійка), це не впливає на визначення показань для проведення тромбопрофілактики. Обов’язковою умовою є ФП, підтверджена даними електрокардіографії.
Ще одну настанову, якою мають керуватися лікарі, розробила Європейська організація з інсульту (ESO) щодо антитромботичної терапії для вторинної профілактики інсульту та інших тромбоемболічних подій у пацієнтів з інсультом або ТІА та неклапанною ФП (Klijn et al., 2019). Головне її положення полягає в тому, що особам із неклапанною ФП, ішемічним інсультом або ТІА в анамнезі не рекомендовано використовувати антитромбоцитарні засоби (як монотерапію або у комбінаціях) з метою вторинної профілактики всіх подій. Для таких хворих слід використовувати антикоагулянти, зокрема, надавати перевагу ПОАК. На даний час така позиція є дуже чіткою і визначеною, винятки можуть траплятися лише зрідка.
Як зауважив доповідач, надзвичайно важливо, що арсенал засобів для боротьби із зазначеними захворюваннями постійно поповнюється. Поява нових стратегій і препаратів є запорукою розвитку медицини. У цьому контексті доцільно звернути увагу на дослідження R.P. Giugliano et al. (2013), присвячене порівнянню ефекту препаратів едоксабану та варфарину в пацієнтів із ФП. Загалом було включено понад 21 тис. осіб із помірним та високим ризиком інсульту: 67% мали оцінку за шкалою СHADS2 ˃3 бали. Середня тривалість спостереження становила майже три роки.
Учасників було розподілено на три групи:
- І група отримувала едоксабан у дозі 60 мг/добу;
- ІІ група застосовувала едоксабан по 30 мг/добу;
- ІІІ група отримувала лікування варфарином із корекцією дози для підтримання міжнародного нормованого відношення (МНВ) 2,0‑3,0.
Слід зазначити, що дане клінічне випробування не включало пацієнтів, у яких ішемічний інсульт трапився впродовж останніх 30 днів. Серед учасників дослідження були особи, які отримували лікування з метою вторинної профілактики. Оскільки дозу едоксабану 30 мг/добу не було схвалено для широкого використання, надалі йтиметься про порівняння ефективності та безпеки використання едоксабану по 60 мг/добу (майже 2 тис. учасників) та варфарину (близько 2 тис. осіб).
Отримані результати показали, що частота церебрального інсульту або системної емболії у групі едоксабану становила 2,44% на рік порівняно із 2,85% – варфарину. Зазначена різниця не досягла статистичної значущості. Частота тяжких масивних кровотеч та внутрішньочерепних крововиливів (ВЧК) була 3,25% на рік у групі едоксабану порівняно із майже 4% у групі варфарину; ці дані також не досягли статистичної значущості.
На увагу також заслуговує аналіз результатів цього дослідження, представлений N.S. Rost et al. (2016). Було показано, що ризик ішемічного/геморагічного інсульту і системних емболічних подій вищий у пацієнтів, яких лікували з метою вторинної профілактики. Проте як у разі первинної, так і вторинної профілактики застосування едоксабану хоч і незначно, але знижувало частоту всіх кінцевих точок порівняно з варфарином (відмінності між групами не досягли рівня значущості). На рисунку 3 представлені всі події разом для того, щоб можна було оцінити чисті клінічні переваги з урахуванням як ефекту препарату, так і його безпеки. Таким чином, лікування едоксабаном виявилося певною мірою ефективнішим і безпечнішим, ніж використання варфарину.
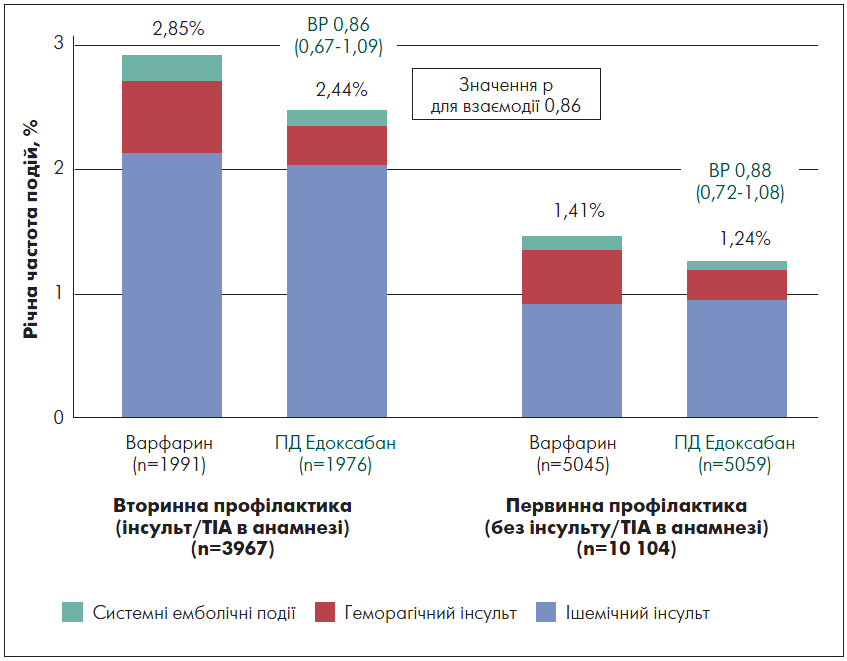 Рис. 3. Статистика розвитку первинних подій як показник ефективності едоксабану порівняно із варфарином
Рис. 3. Статистика розвитку первинних подій як показник ефективності едоксабану порівняно із варфарином
Примітки: ПД – підвищена доза; ВР – відносний ризик.
Адаптовано за N.S. Rost et.al., 2016
Дані щодо частоти ВЧК представлено на рисунку 4. У пацієнтів, які отримували лікування з метою вторинної профілактики, спостерігалися нижчі показники у групі едоксабану, ніж на тлі варфарину: 0,62 і 1,09% відповідно. У цьому разі відмінності досягли статистичної значущості. Дана тенденція зберігалася і для первинної профілактики (0,30 та 0,73% відповідно). Отже, можна зробити висновок, що як у межах первинної, так і вторинної профілактики лікування едоксабаном у дозі 60 мг/добу є безпечнішим, ніж варфарином. Пацієнти, які приймали едоксабан, мали нижчий ризик ВЧК.
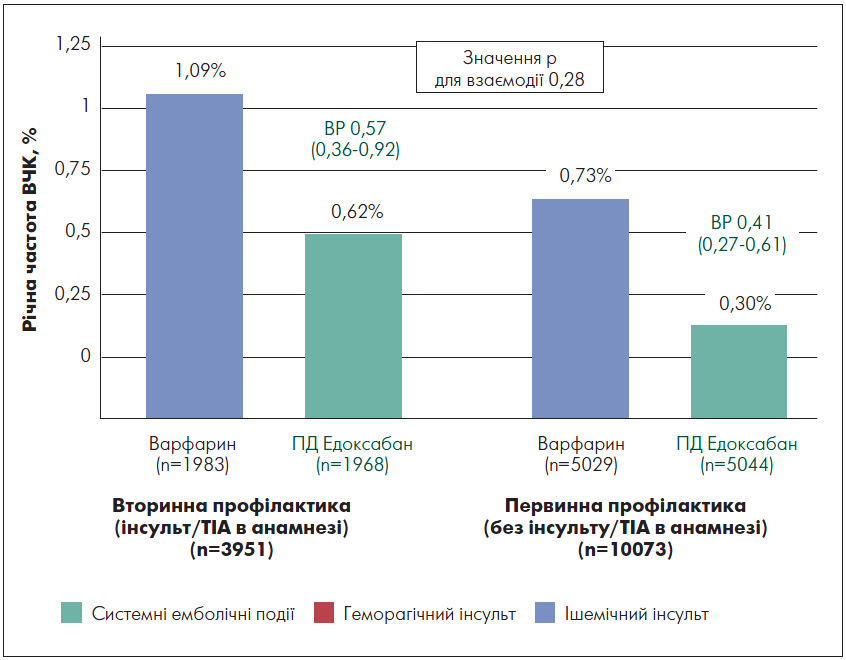 Рис. 4. Порівняння частоти ВЧК у групах терапії едоксабаном і варфарином
Рис. 4. Порівняння частоти ВЧК у групах терапії едоксабаном і варфарином
Примітки: ПД – підвищена доза; ВР – відносний ризик.
Адаптовано за N.S. Rost et.al., 2016
На додаток, у процесі дослідження було зафіксовано цікаві висновки щодо вторинної профілактики інсульту в пацієнтів із неклапанною ФП. При порівнянні з особами, які отримували варфарин, у пацієнтів на тлі лікування едоксабаном по 60 мг/добу, виявлено:
- зниження ризику геморагічного інсульту на 48%;
- зменшення кількості смертей від ССЗ на 21%;
- зниження частоти тяжких серцево-судинних подій на 16% та будь-яких кінцевих точок – на 17%;
- зниження частоти композитної кінцевої точки (тобто смерті від ССЗ – інфаркту міокарда, системної емболії) на 18%.
Таким чином, лікування едоксабаном у дозі 60 мг/добу було не менш ефективним, ніж варфарином, і водночас безпечнішим.
Однак перед лікарями постає закономірне запитання: коли слід розпочинати лікування пацієнтів із ФП, які перенесли гострий мозковий інсульт? На жаль, сучасні настанови не дають однозначної відповіді. Для визначення оптимальних термінів початку чи відновлення терапії бракує даних. Рішення залишається на розсуд кожного окремого лікаря.
Також доцільно розглянути результати дослідження M. Paciaroni et al. (2019). Ключовим завданням науковців було визначення незалежних предикторів повторного ішемічного інсульту в пацієнтів із неклапанною ФП, які отримували лікування ПОАК. До них належать:
- надто низька доза препарату, яку було обрано всупереч інструкції, або з інших міркувань;
- збільшене ліве передсердя;
- гіперліпідемія;
- високий показник згідно зі шкалою CHA2DS2-VASc.
На щастя, принаймні два чинники цілком піддаються контролю і корекції: це застосування фармакотерапії ПОАК та контроль гіперліпідемії.
Підсумовуючи доповідь, Юрій Володимирович зазначив, що лікарі зазвичай бояться розвитку можливої кровотечі та прагнуть знизити ризик для пацієнта шляхом зменшення дозування ПОАК, і закликав відмовитися від цієї небезпечної практики. Профілактика інсульту має здійснюватися препаратом групи ПОАК у високій дозі (едоксабан рекомендовано застосовувати по 60 мг/добу). Обов’язково слід використовувати гіполіпідемічні засоби для досягнення цільового рівня холестерину ліпопротеїнів низької щільності (<1,8 ммоль/л).
Зазначені заходи дозволять ефективніше запобігати розвитку інсульту, зменшуючи його тягар у нашій державі для пацієнтів, їхніх близьких та медичних працівників.
Довідка ЗУ
На фармацевтичному ринку України з’явився перший едоксабан, представлений препаратом Едоксакорд від АТ «Київський вітамінний завод». Одним із показань для застосування едоксабану є запобігання розвитку інсульту і системної емболії у пацієнтів із неклапанною фібриляцією передсердь. Сприятливий ефект препарату в цій групі хворих було підтверджено у низці клінічних досліджень.
Підготувала Євгенія Ніженець
Тематичний номер «Інсульт» № 1 2022 р.