2 травня, 2022
Всеукраїнський національний реєстр хворих на акромегалію та гіпофізарний гігантизм. Аналіз даних
 Акромегалія (АМ) традиційно вважається рідкісним захворюванням із прихованим початком, причиною якого є гіперсекреція соматотропного гормону (СТГ), зазвичай унаслідок аденоми гіпофіза. Є чіткі рекомендації щодо діагностики і менеджменту хворих на АМ [1, 2]. Однак ведення будь-якої патології в реальній практиці не завжди відповідає клінічним рекомендаціям. Причинами такої «невідповідності» можуть бути проблеми, пов’язані з доступністю медичної допомоги (лабораторне й інструментальне обстеження, доступ до медикаментозної терапії тощо) [3, 4]. Реєстри різних країн надають важливу інформацію для подальшого вивчення АМ, а саме – про епідеміологію захворювання, ефективність різних методів лікування і відповідність терапевтичної тактики міжнародним гайдлайнам, а також оцінку якості надання медичної допомоги в конкретних країнах.
Акромегалія (АМ) традиційно вважається рідкісним захворюванням із прихованим початком, причиною якого є гіперсекреція соматотропного гормону (СТГ), зазвичай унаслідок аденоми гіпофіза. Є чіткі рекомендації щодо діагностики і менеджменту хворих на АМ [1, 2]. Однак ведення будь-якої патології в реальній практиці не завжди відповідає клінічним рекомендаціям. Причинами такої «невідповідності» можуть бути проблеми, пов’язані з доступністю медичної допомоги (лабораторне й інструментальне обстеження, доступ до медикаментозної терапії тощо) [3, 4]. Реєстри різних країн надають важливу інформацію для подальшого вивчення АМ, а саме – про епідеміологію захворювання, ефективність різних методів лікування і відповідність терапевтичної тактики міжнародним гайдлайнам, а також оцінку якості надання медичної допомоги в конкретних країнах.
Метою нашого дослідження було вивчення ініціальних даних Всеукраїнського національного реєстру хворих на акромегалію та гіпофізарний гігантизм (далі – Реєстр), накопичених протягом першого року роботи. У дослідженні проводиться аналіз епідеміологічної, біохімічної та клінічної характеристик хворих на АМ, оцінка охоплення пацієнтів різними методами лікування, виявлення коморбідних захворювань, якості надання медичної допомоги та відповідності українських медичних реалій міжнародним стандартам ведення хворих. Крім того, Реєстр дасть можливість розрахувати необхідну кількість препаратів для забезпечення потреб цієї нозології для подальшого бюджетування і державних закупівель.
Можливість створення Реєстру з’явилася завдяки отриманню гранту з покращення якості громадською організацією (ГО) «Українська асоціація клінічних ендокринологів» від компанії «Пфайзер» (США).
Для Реєстру з 2020 року до сьогодні проводиться збір даних кожного пацієнта. А саме: його персональні дані, адреса і контакти, соціальний статус, антропометричні та клінічні дані (діагноз, дата встановлення діагнозу), коморбідні захворювання, результати магнітно-резонансної томографії (МРТ) та лабораторних обстежень, дані про хірургічне, медикаментозне (фактичне і показане) чи променеве лікування, його ефективність.
Сьогодні Реєстр розміщено на єдиному локальному сервері та комп’ютерних потужностях ГО «Українська асоціація клінічних ендокринологів». Дані пацієнтів вводять у спеціально розроблену програму, яка дає можливість переглядати інформацію, вносити правки й отримувати статистичні дані в режимі реального часу (https://www.uamr.in.ua/login). Введення даних здійснюють лікарі, що отримали доступ до Реєстру від Української асоціації клінічних ендокринологів. Кожен дослідник має доступ і до інформації, яку він вводив, і до загальної статистики. Розширений доступ до Реєстру дозволений фахівцям трьох державних установ (ДУ) – Інституту ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України, Інституту проблем ендокринної патології ім. В.Я. Данилевського НАМН України, Інституту нейрохірургії ім. А.П. Ромоданова НАМН України.
Дослідження проводять із дозволу комісії з питань біоетики ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України», яка за результатами оцінки етичних і морально-правових аспектів Реєстру надала позитивне рішення щодо його створення ГО «Українська асоціація клінічних ендокринологів».
Реєстр приведено у відповідність з українським законодавством про захист персональних даних. Правові відносини, пов’язані із захистом і обробкою персональних даних громадян України, затверджені Законом України «Про захист персональних даних» від 01.06.2010 р. № 2297-VI. Можливість збору даних пацієнтів з АМ та створення Реєстру ГО «Українська асоціація клінічних ендокринологів» підтверджені представником Уповноваженого ВР України у сфері захисту персональних даних. При внесенні персональних даних до Реєстру пацієнти надають письмову інформовану згоду на обробку цих даних.
Об’єктом нашого дослідження є база даних Реєстру. Представлено аналіз даних 452 пацієнтів з АМ, внесених у Реєстр станом на 1 лютого 2022 року. У створенні Реєстру (ведення хворих на АМ та внесення даних у Реєстр, у тому числі ретроспективно, відповідальними фахівцями) взяли участь 4 установи:
- ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України»,
- ДУ «Інститут проблем ендокринної патології ім. В.Я. Данилевського НАМН України»,
- ДУ «Інститут нейрохірургії ім. А.П. Ромоданова НАМН України»;
- клінічна лікарня «Феофанія» Державного управління справами.
На жаль, в Україні відсутні центри, в яких пацієнт з АМ міг би отримати поетапно всі види лікування. Тому на певних етапах терапії, коли змінювалася тактика ведення пацієнта, хворий «змінював» згадані установи з огляду на їхній профіль. Ведення на етапі медикаментозної терапії проводили переважно в першій і другій, хірургічне лікування – у третій і четвертій установах. Незважаючи на лікування в різних закладах, пацієнта консультувала мультидисциплінарна команда, у складі якої були ендокринолог, нейрохірург, офтальмолог, радіолог.
Згідно з даними, наведеними в національних реєстрах різних країн, поширеність АМ значно коливається залежно від рівня їхнього економічного доходу, який надає пацієнтам можливість доступу до своєчасної діагностики й лікування. Розрахункова поширеність АМ становить 2,8-13,7 випадку на 100 тис населення, захворюваність – 0,2-1,1 нового випадку на 100 тис населення щороку [5-7].
Зазначимо, що в Україні відсутні достовірні епідеміологічні дані стосовно цієї патології. З огляду на кількість населення України станом на 1.08.21 (без урахування тимчасово окупованої території Автономної Республіки Крим і м. Севастополь) – 41 362 400 осіб, розрахункова кількість хворих на АМ для України згідно з імовірною популяційною поширеністю мала б становити 1158-5661 пацієнт. Але в Реєстр хворих на АМ станом на 1.02.22 р. внесено дані 452 пацієнтів. Тобто кількість пацієнтів у Реєстрі не відповідає світовим статистичним показникам. Невідповідність поширеності пов’язана з низькою частотою виявлення АМ, пізньою діагностикою і відсутністю збору статистичних даних протягом багатьох років.
У нашому дослідженні серед хворих на АМ переважали жінки – 75,4%, що перевищує частку жінок в інших національних реєстрах. Співвідношення чоловіків і жінок становило 1:3,1 відповідно.
Середній вік встановлення діагнозу – 43,07 року (у чоловіків – 40 років, у жінок – 44 роки), що відповідає світовим дослідженням [8-10]. Більшість (60,8%) пацієнтів на момент встановлення діагнозу були віком від 30 до 60 років, 9,3% пацієнтів були молодше 30 років. В усіх вікових категоріях переважають жінки (рис. 1).
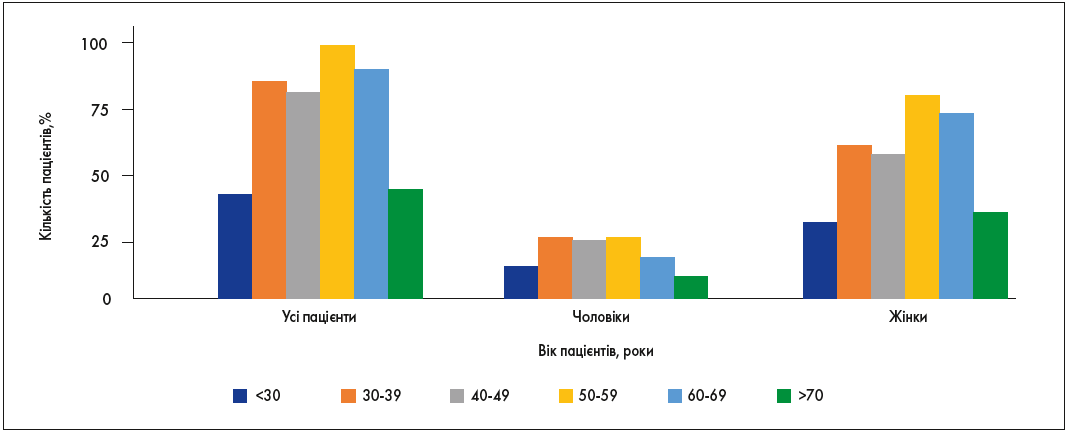 Рис. 1. Вік встановлення діагнозу АМ
Рис. 1. Вік встановлення діагнозу АМ
На момент встановлення діагнозу чоловіки були молодші за жінок (40 проти 44 років відповідно). АМ швидше діагностували в чоловіків, середня затримка встановлення діагнозу після появи перших симптомів у жінок була на 2 роки довша за таку в чоловіків. Це свідчить про необхідність підвищення обізнаності жінок і лікарів певних спеціальностей, а саме гінекологів і мамологів, щодо АМ. Пізня діагностика негативно позначається на стані здоров’я пацієнта з АМ, призводячи до появи низки системних порушень, кількість і тяжкість яких збільшується з пролонгацією латентного періоду [11].
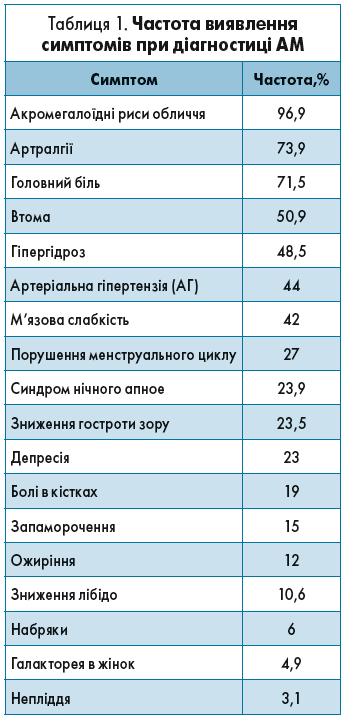
Клінічна симптоматика на момент встановлення діагнозу була доволі різноманітною (табл. 1).
Діагноз АМ в пацієнтів встановлювали відповідно до сучасних рекомендацій – проводили глюкозо-толерантний тест (ГТТ) із 75 г глюкози і визначали вміст інсуліноподібного фактора росту (ІФР‑1) [1].
ГТТ вважається найнадійнішим тестом у діагностиці гіперсоматотропінемії. Методика проведення ГТТ для діагностики АМ така: забір крові з подальшим визначенням умісту СТГ натще і через кожні 30 хв протягом 2 год після прийому глюкози. Низькі рівні СТГ (<1 нг/мл) характерні для здорових осіб, тоді як у хворих на АМ прийом глюкози не впливає на рівні СТГ, і вони залишаються >1 нг/мл (2,7 МО/мл). Рівні СТГ і ІФР‑1 на момент встановлення діагнозу АМ в чоловіків і жінок майже не відрізнялися. Базальні рівні ІФР‑1 були вищі в пацієнтів із супутнім цукровим діабетом (ЦД). Централізованих визначень рівнів СТГ і ІФР‑1 в Україні немає, що не завжди дає можливість стандартизовано оцінювати результати діагностики й різних стратегій лікування.
Встановлених генетичних діагнозів у наших пацієнтів не було, і генетичні дослідження в них не проводили.
Наявність пухлинного процесу в гіпофізі підтверджували після проведення МРТ гіпофіза, яка давала можливість не тільки візуалізувати пухлину і визначити її розмір, але й уточнити поширеність неопластичного процесу і ступінь інвазії в прилеглі структури.
Результати МРТ були доступні в 452 (100%) пацієнтів, із них 357 (79%) мали макроаденоми, а 77 (17%) – мікроаденоми, у 18 (4%) випадках розмір пухлини був невизначений. У нашому дослідженні переважала частка макроаденом, що суттєво не відрізняється від даних інших реєстрів і свідчить про пізню діагностику АМ та значно погіршує прогноз [8, 12-14].
Хронічна гіперсоматотропінемія є причиною цілого спектра порушень. Пацієнти з АМ страждають на метаболічні розлади, серцево-судинні, легеневі та онкологічні патології, артропатії та інші патологічні стани. Багаторічні спостереження вказують на підвищений рівень смертності пацієнтів з АМ проти загальної популяції, переважно внаслідок серцево-судинної та легеневої патології. Хоча статистичних даних щодо показників смертності хворих на АМ в Україні немає.
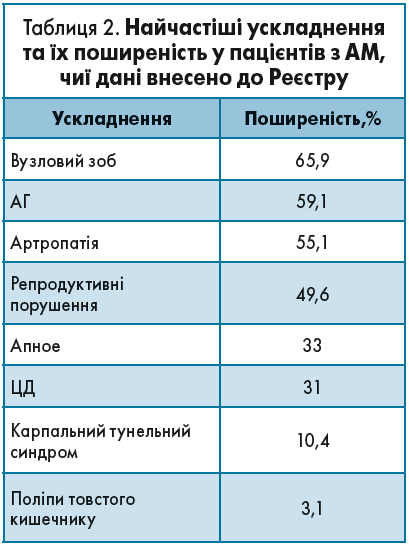
Частка пацієнтів з АМ, які мали ускладнення, у нашому Реєстрі становила 92,9%. Серед ускладнень переважали патологія щитоподібної залози (ЩЗ) (65,9%) й АГ (59,1%). Серед інших ускладнень діагностовані акромегалічна артропатія (55,1%), репродуктивні порушення (49,6%), нічні апное (33%), ЦД (31%), карпальний тунельний синдром (10,4%) і поліпи кишечнику (3,1%) (табл. 2). Лише 7,1% пацієнтів не мали жодних ускладнень і коморбідних захворювань.
Серед порушень вуглеводного обміну найчастіше діагностували ЦД – у 31% пацієнтів, рідше – порушення глікемії натще (17,5%) і порушення толерантності до глюкози (ПТГ) (5,1%). Порушення вуглеводного обміну класифікували згідно з критеріями Американської діабетологічної асоціації [15, 16]. Діагноз ЦД встановлювали за рівнів глюкози плазми крові натще (ГПН) ≥7,0 ммоль/л і/або через 2 год після навантаження 75 г глюкози ≥11,1 ммоль/л. Порушення глікемії натще діагностували за рівня ГПН ≥6,1-<7,0 ммоль/л і через 2 год після навантаження 75 г глюкози <7,8 ммоль/л. Діагноз ПТГ встановлювали за рівня ГПН <7,0 і через 2 год після навантаження 75 г глюкози ≥7,8-<11,1 ммоль/л. Частота виявленого ЦД в пацієнтів з АМ в нашому дослідженні не відрізнялася від показників в інших реєстрах.
Загальна частота серцево-судинної патології, яка є частою причиною смертності при АМ, становила 80,3%. АГ на момент збору інформації реєструвалась у 59,1% пацієнтів; кардіомегалія – у 19,7%; ураження серцевих клапанів – у 14,4%; порушення серцевого ритму – у 5,3%; серцева недостатність – у 2,4%. Якщо порівняти з даними інших реєстрів, частота АГ в наших хворих була значно вища – 59,1% проти 27-33% [17-19]. Частота інших серйозних серцево-судинних ускладнень суттєво не відрізнялася від даних інших реєстрів [18, 19]. Наявність АГ підтверджувалася при рівні систолічного артеріального тиску (АТ) >140 мм рт. ст. і/або діастолічного АТ >90 мм рт. ст. [20].
Одна з класичних ознак АМ – синдром нічного апное – була запідозрена в 33% пацієнтів, які скаржилися на хропіння, мимовільне припинення дихання під час сну, сухість у роті після пробудження. Але підтвердити діагноз вдалося лише в 4,2% пацієнтів, оскільки, на жаль, рутинне проведення полісомнографії в Україні малодоступне. Тому справжній рівень поширеності згаданого ускладнення в наших хворих залишається невизначеним, хоча може бути діагностованим у чверті пацієнтів [18].
АМ асоціюють зі збільшенням частоти новоутворень, які посідають 2-ге місце серед супутніх патологій після АГ, їхня частка становить приблизно 30,1% супутніх захворювань [21]. За даними B. Matyjaszek-Matuszek та співавт., у пацієнтів з АМ переважають доброякісні пухлини (71,6%), а саме – поліпи товстого кишечнику і вузловий зоб; злоякісні пухлини спостерігають зрідка (4,5%), а у 20% хворих може бути взагалі не виявлено новоутворень будь-якої локалізації [22].
В українському Реєстрі переважає вузлова патологія ЩЗ, діагностована в 65,9% пацієнтів. Наявність одного та більше вузла підтверджували за допомогою ультразвукового дослідження ЩЗ.
Поширеність патології товстого кишечнику, найімовірніше, недооцінена, оскільки в більшості випадків (93,4%) під час діагностики АМ колоноскопію не проводили (із незалежних від лікарів причин). При внесенні до Реєстру пацієнтам рекомендували пройти колоноскопію, результати якої будуть проаналізовані в подальшому.
Злоякісні новоутворення були виявлені в 17 (3,8%) пацієнтів з АМ, із них у 6 хворих – рак молочної залози, у 6 – рак ЩЗ, у 2 – рак шийки матки, в 1 – рак шкіри, в 1 – менінгіома та в 1 – тимома.
З огляду на те що онкологічна патологія – одна з причин смерті при АМ, важливе своєчасне виявлення новоутворень і подальше патогенетичне і симптоматичне лікування. Але достовірні висновки і достовірний статистичний аналіз можливо зробити при достатній вибірці пацієнтів і за наявності відповідного обладнання, а отже, можливостей проведення відповідних діагностичних процедур, наприклад таких як колоноскопія.
Діагностику остеопорозу в пацієнтів з АМ не проводили. Ретроспективно 2,9% пацієнтів мали переломи в анамнезі, що може свідчити про зниження щільності кісток. Частота такого стану суттєво нижча, ніж в інших реєстрах (12,3%) [18].
Деякі показники частоти коморбідних станів у нашому Реєстрі суттєво не відрізнялися від таких в інших реєстрах, інші мали значущу різницю, що пов’язано з пізньою діагностикою АМ, а також відсутністю у нашій країні широкого доступу до діагностичних ресурсів.
Методи лікування АМ останніми роками активно розвивались. Терапія, що характеризується високим профілем ефективності й безпеки, охоплює три види лікування: хірургічне, медикаментозне і променеве [1, 23-25].
Частка пацієнтів, які взагалі не отримували лікування, становила 17,3%. Причинами були: наявність протипоказань до нейрохірургічного втручання, або відмова пацієнта від хірургічного лікування, або відсутність можливості отримання медикаментозного лікування.
Трансназальна транссфеноїдальна хірургія була методом первинного лікування в 67,9% пацієнтів, що відповідає даним інших реєстрів [8, 12, 17]. Частка осіб, які отримали нейрохірургічне лікування – як обов’язковий перший етап у переважної більшості пацієнтів, – залишається стабільною з 2010 по 2021 рік, хоча й досі вона значно нижча за показники економічно розвинених країн (до 95%, за даними ACROSTUDY, тощо). Трансназальні операції при АМ в Україні, як правило, проводять кваліфіковані нейрохірурги у великих нейрохірургічних центрах. Але чіткого дотримання вимоги необхідного досвіду нейрохірурга щодо операцій на гіпофізі – не менш ніж 50 на рік все ще немає. Як, фактично, і немає в Україні обов’язкового контролю дотримання принципу мультидисциплінарності під час встановлення діагнозу і визначення тактики лікування більшості пацієнтів з АМ. Сьогодні автори констатують пожвавлення міждисциплінарної співпраці щодо виконання вимог міжнародних протоколів лікування АМ і прагнення до створення експертних гіпофізарних центрів, які б забезпечували всі модальності лікування цього складного нейроендокринного захворювання.
Частка пацієнтів, що отримали променеву терапію, була нижчою проти інших реєстрів і становила 12%, з яких у 79,6% випадків променеву терапію поєднували з хірургічним лікуванням і в 20,4% проводили як монотерапію. За даними інших реєстрів, променеву терапію використовують переважно як доповнення до хірургічного лікування [8, 17].
Медикаментозне лікування отримували 265 (58,6%) пацієнтів, із них прооперовано – 127 (47,9%). При цьому потребували медикаментозного лікування – 81,2% хворих. Серед пацієнтів, які отримували медикаментозну терапію, кількість тих, хто приймав аналоги соматостатину, становила 55 (20,75%), пегвісомант (антагоніст рецепторів СТГ) – 19 (7,17%), агоністи дофаміну – 191 (72,08%), зокрема каберголін – 117 (61,3%), бромокриптин – 74 (38,7%). Тобто найчастіше пацієнтам з АМ призначали бромокриптин і каберголін, навіть за відсутності секреції аденомою пролактину. Хоча, за даними метааналізу, тільки приблизно 30% пацієнтів досягають біохімічного контролю в разі застосування каберголіну [26]. Частота призначення медикаментозного лікування в наших хворих дещо нижча проти інших реєстрів, в яких вона становить 68-78% [8, 17, 19]. Важливе значення має препарат (фармакологічна група) і тривалість лікування (рис.2).
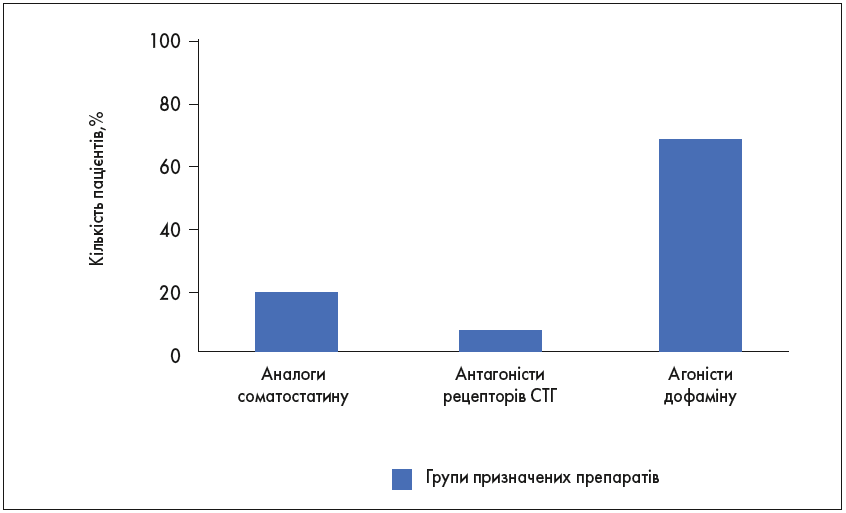 Рис. 2. Структура медикаментозної терапії хворих на АМ
Рис. 2. Структура медикаментозної терапії хворих на АМ
Недостатній відсоток медикаментозної терапії і переважання серед препаратів агоністів дофаміну пов’язано з відсутністю доступу пацієнтів до дороговартісного патогенетичного лікування. На жаль, 100-відсоткове забезпечення препаратами хворих на АМ на державному рівні в Україні відсутнє [27]. Та навіть за необхідності і можливості призначення медикаментозного лікування вибір препарату в більшості випадків не враховував маркери відповіді на терапію аналогами соматостатину (індекс проліферативної активності Кі‑67; експресія gsp-мутації, SSTR2, b-арестину; співвідношення 2/5 типів SSTR2; наявність/відсутність SST5NMD4, АІР-мутації) через відсутність можливостей їх визначення. Нагода визначати деякі маркери, а саме проліферативний індекс Кі‑67 і співвідношення 2/5 типів SSTR2, для широкого використання з’явилася лише останнім часом. Тому основними критеріями вибору препарату були: розмір пухлини, вік пацієнта, інтенсивність сигналу на Т‑2 зображеннях МРТ, у деяких випадках – рівень СТГ через 2 год після введення октреотиду короткої дії.
Ефективність контролю АМ в пацієнтів, що отримували медикаментозне лікування, оцінити складно, оскільки більшість із них приймають препарати нерегулярно, із порушенням кратності прийому і нерегулярним біохімічним контролем. Нам вдалося проаналізувати дані лише 116 пацієнтів, які отримували безперервний (не менше 3 міс) курс лікування.
Згідно з міжнародними рекомендаціями метою лікування АМ є:
- біохімічна ремісія захворювання – нормалізація вмісту ІФР‑1 до вікового рівня і зниження рівня СТГ (спорадичного або при проведенні ГТТ) <1 нг/мл;
- контроль розміру аденоми і запобігання локальному мас-ефекту;
- зменшення клінічних симптомів АМ;
- профілактика виникнення супутніх захворювань, а за їх наявності – покращення їх перебігу;
- запобігання передчасній смерті [1].
У пацієнтів, які отримують антагоністи рецепторів СТГ, оцінку ремісії здійснюють за рівнем ІФР‑1.
Серед усіх наших пацієнтів повної клініко-лабораторної ремісії захворювання досягли 6,2%, неповної – 9,1%, відсутність біохімічного контролю АМ діагностовано у 85%. Частина пацієнтів – 13,5%, незважаючи на неадекватний біохімічний контроль, зазначали покращення якості життя і поліпшення перебігу коморбідних захворювань.
Висновки
Реєстр пацієнтів з АМ та гіпофізарним гігантизмом – перший у нашій країні. Його дані постійно і динамічно оновлюються.
Аналіз даних Реєстру, наявних на сьогодні, дає підстави констатувати вкрай низький відсоток досягнення ремісії у хворих на АМ. Відповідно, можна прогнозувати суттєву тенденцію подальшого розвитку коморбідних станів і підвищення показників смертності.
Ми вважаємо, що кількість пацієнтів, внесених до Реєстру, постійно збільшуватиметься. А отже, загальна кількість хворих на АМ в Україні, частота виявленої коморбідної патології, ускладнень, показники лікування згодом змінюватимуться. Подібний підхід є успішним при багатьох орфанних захворюваннях.
Варто також зазначити, що суттєвий вплив на якість медичної допомоги при АМ має доступність для пацієнтів різних ресурсів, потрібних як для діагностики, так і для лікування цієї нозології (лабораторних, інструментальних, терапевтичних), а також характеристика і поточний стан місцевої системи охорони здоров’я.
Ураховуючи нерівнозначність доступу до ресурсів і клінічної практики в різних країнах, обмін інформацією може бути дуже корисним для дослідників зазначеної патології.
Література
- Katznelson L., Laws E.R. Jr, Melmed S. et al; Endocrine Society. Acromegaly: an endocrine society clinical practice guideline. J Clin Endocrinol Metab. 2014 Nov;99(11):3933-51. doi: 10.1210/jc.2014-2700. Epub 2014 Oct 30. PMID: 25356808.
- Melmed S., Bronstein M.D., Chanson P., Klibanski A. et al. Consensus Statement on acromegaly therapeutic outcomes. Nat Rev Endocrinol. 2018 Sep;14(9):552-561. doi: 10.1038/s41574-018-0058-5. PMID: 30050156; PMCID: PMC7136157.
- Тронько М.Д., Кваченюк А.М., Луценко Л.А., Супрун І.С., Охрімчук О.О. Орфанні захворювання в онкоендокринології (огляд літератури й власні дані). Практична онкологія. Том 3, № 2, 2020. С. 7-19. doi: https://doi.org/10.22141/2663-3272.3.2.2020.215659.
- Bolanowski M., Zaina A., Doknic M., Guk M., Hána V., Ilovayskay I., Kastelan D., Kocjan T., Kuzma M., Nurbekova A., Poiana C., Nikolette S., Vandeva S., Gomez R., S. Paidac, Simoneau D., Ilan Shimon. Acromegaly: Clinical Care in Central and Eastern Europe, Israel, and Kazakhstan. Frontiers in Endocrinology. Pituitary Endocrinology. https://www.frontiersin.org/articles/10.3389/fendo.2022.816426/abstract. doi: 10.3389/fendo.2022.816426.
- Fernandez A., Karavitaki N., Wass J.A. Prevalence of pituitary adenomas: a community-based, cross-sectional study in Banbury (Oxfordshire, UK). Clin Endocrinol (Oxf). 2010 Mar;72(3):377-82. doi: 10.1111/j.1365-2265.2009.03667.x. Epub 2009 Jul 24. PMID: 19650784.
- Burton T., Le Nestour E., Neary M., Ludlam W.H. Incidence and prevalence of acromegaly in a large US health plan database. Pituitary. 2016 Jun;19(3):262-7. doi: 10.1007/s11102-015-0701-2. PMID: 26792654; PMCID: PMC4858553.
- Lavrentaki A., Paluzzi A., Wass J.A., Karavitaki N. Epidemiology of acromegaly: review of population studies. Pituitary. 2017 Feb;20(1):4-9. doi: 10.1007/s11102-016-0754-x. PMID: 27743174; PMCID: PMC5334410.
- Bex M., Abs R., T’Sjoen G., Mockel J., Velkeniers B., Muermans K., Maiter D. AcroBel-the Belgian registry on acromegaly: a survey of the ‘real-life’ outcome in 418 acromegalic subjects. Eur J Endocrinol. 2007 Oct;157(4):399-409. doi: 10.1530/EJE-07-0358. PMID: 17893253.
- Raappana A., Koivukangas J., Ebeling T., Pirilä T. Incidence of pituitary adenomas in Northern Finland in 1992-2007. J Clin Endocrinol Metab. 2010 Sep;95(9):4268-75. doi: 10.1210/jc.2010-0537. Epub 2010 Jun 9. PMID: 20534753.
- Gruppetta M., Mercieca C., Vassallo J. Prevalence and incidence of pituitary adenomas: a population based study in Malta. Pituitary. 2013 Dec;16(4):545-53. doi: 10.1007/s11102-012-0454-0. PMID: 23239049.
- Khyzhnyak O.M., Mykytyuk M., Guk M., Nikolaiev R., Gogitidze T.. Clinical and hormonal features of acromegaly in patients from Ukrainian neuroendocinology centre Problems of Endocrine Pathology. (2019) - Vol 68.- P119-130.
- Sesmilo G., Gaztambide S., Venegas E., Picó A., Del Pozo C., Blanco C., Torres E., Alvarez-Escolà C., Fajardo C., García R., Cámara R., Bernabeu I., Soto A., Villabona C., Serraclara A., Halperin I., Alcázar V., Palomera E, Webb SM; REA investigators. Changes in acromegaly treatment over four decades in Spain: analysis of the Spanish Acromegaly Registry (REA). Pituitary. 2013 Mar;16(1):115-21. doi: 10.1007/s11102-012-0384-x. PMID: 22481632.
- Schöfl C., Franz H., Grussendorf M., Honegger J., Jaursch-Hancke C., Mayr B., Schopohl J.; participants of the German Acromegaly Register. Long-term outcome in patients with acromegaly: analysis of 1344 patients from the German Acromegaly Register. Eur J Endocrinol. 2012 Dec 10;168(1):39-47. doi: 10.1530/EJE-12-0602. PMID: 23087126.
- Arosio M., Reimondo G., Malchiodi E., Berchialla P., Borraccino A., De Marinis L., Pivonello R., Grottoli S., Losa M., Cannav S., Minuto F., Montini M., Bondanelli M., De Menis E., Martini C., Angeletti G, Velardo A, Peri A, Faustini-Fustini M., Tita P., Pigliaru F., Borretta G., Scaroni C., Bazzoni N., Bianchi A., Appetecchia M., Cavagnini F, Lombardi G., Ghigo E., Beck-Peccoz P., Colao A., Terzolo M.; Italian Study Group of Acromegaly. Predictors of morbidity and mortality in acromegaly: an Italian survey. Eur J Endocrinol. 2012 Aug;167(2):189-98. doi: 10.1530/EJE-12-0084. Epub 2012 May 17. PMID: 22596288.
- American Diabetes Association; 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes – 2020. Diabetes Care 1 January 2020; 43 (Supplement_1): S14-S31. https://doi.org/10.2337/dc20-S002.
- American Diabetes Association; 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes – 2021. Diabetes Care 1 January 2021; 44 (Supplement_1): S15-S33. https://doi.org/10.2337/dc21-S002.
- Portocarrero-Ortiz L.A., Vergara-Lopez A., Vidrio-Velazquez M., Uribe-Diaz A.M., García-Dominguez A., Reza-Albarrán A.A., Cuevas-Ramos D, Melgar V., Talavera J., Rivera-Hernandez A.J., Valencia-Méndez C.V., Mercado M.; Mexican Acromegaly Registry Group. The Mexican Acromegaly Registry: Clinical and Biochemical Characteristics at Diagnosis and Therapeutic Outcomes. J Clin Endocrinol Metab. 2016 Nov;101(11):3997-4004. doi: 10.1210/jc.2016-1937. Epub 2016 Jul 18. PMID: 27428551.
- Petrossians P., Daly A.F., Natchev E., Maione L., Blijdorp K., Sahnoun-Fathallah M., Auriemma R., Diallo A.M., Hulting A.L., Ferone D., Hana V. Jr, Filipponi S., Sievers C., Nogueira C., Fajardo-Montañana C., Carvalho D., Hana V, Stalla G.K., Jaffrain-Réa M.L., Delemer B., Colao A., Brue T., Neggers SJCMM, Zacharieva S., Chanson P., Beckers A. Acromegaly at diagnosis in 3173 patients from the Liège Acromegaly Survey (LAS) Database. Endocr Relat Cancer. 2017 Oct;24(10):505-518. doi: 10.1530/ERC-17-0253. Epub 2017 Jul 21. PMID: 28733467; PMCID: PMC5574208.
- Maione L., Brue T., Beckers A., Delemer B., Petrossians P., Borson-Chazot F., Chabre O., François P., Bertherat J., Cortet-Rudelli C., Chanson P.; French Acromegaly Registry Group. Changes in the management and comorbidities of acromegaly over three decades: the French Acromegaly Registry. Eur J Endocrinol. 2017 May; 176(5):645-655. doi: 10.1530/EJE-16-1064. Epub 2017 Feb 28. PMID: 28246150.
- B.Williams, Giuseppe Mancia, Wilko Spiering, Enrico Agabiti Rosei, Michel Azizi, Michel Burnier, Denis L Clement, Antonio Coca, Giovanni de Simone, Anna Dominiczak, Thomas Kahan, Felix Mahfoud, Josep Redon, Luis Ruilope, Alberto Zanchetti, Mary Kerins, Sverre E Kjeldsen, Reinhold Kreutz, Stephane Laurent, Gregory Y H Lip, Richard McManus, Krzysztof Narkiewicz, Frank Ruschitzka, Roland E Schmieder, Evgeny Shlyakhto, Costas Tsioufis, Victor Aboyans, Ileana Desormais, ESC Scientific Document Group, 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH), European Heart Journal, Volume 39, Issue 33, 01 September 2018, Pages 3021–3104, https://doi.org/10.1093/eurheartj/ehy339.
- Lesen E., Granfeldt D., Houchard A., et al. Comorbidities and treatment patterns among patients with acromegaly in Sweden: a register- linkage population-based study. Endocrine Abstracts. 2016, 41: EP873 doi:10.1530/endoabs.41.EP873.
- Matyjaszek-Matuszek B., Obel E., Lewicki M., Kowalczyk-Botuć J., Smoleń A. Prevalence of neoplasms in patients with acromegaly - the need for a national registry. Ann Agric Environ Med. 2018 Sep 25;25(3):559-561. doi: 10.26444/aaem/85652. Epub 2018 Apr 16. PMID: 30260174.
- Katznelson L., Atkinson J.L., Cook D.M., Ezzat S.Z., Hamrahian A.H., Miller K.K., American Association of Clinical Endocrinologists (2011) American Association of Clinical Endocrinologists medical guidelines for clinical practice for the diagnosis and treatment of acromegaly-2011 update. Endocr Pract 17(Suppl 4):1-44.
- Cordido F., Garcia Arnes J.A., Marazuela Aspiroz M., Torres Vela E., El Grupo de Trabajo de Neuroendocrinologia de la Socie- dad Espanola de Endocrinologia y Nutricion (2013) Grupo de Neuroendocrinologia de la Sociedad Espanola de Endocrinologia y Nutricion (Practical guidelines for diagnosis and treatment of acromegaly). Endocrinol Nutr 60(8):457. https://doi. org/10.1016/j.endonu.2013.01.012.
- Fleseriu M., Biller B.M.K., Freda P.U., Gadelha M.R. et al. Pituitary Society update to acromegaly management guidelines. Pituitary. 2021 Feb;24(1):1-13. doi: 10.1007/s11102-020-01091-7. Epub 2020 Oct 20. PMID: 33079318; PMCID: PMC7864830.
- Sandret L., Maison P., Chanson P. Place of cabergoline in acromegaly: a meta-analysis. J Clin Endocrinol Metab. 2011 May;96(5):1327-35. doi: 10.1210/jc.2010-2443. Epub 2011 Feb 16. PMID: 21325455.
- Тронько М.Д, Кваченюк А.М., Луценко Л.А., Супрун І.С., Охрімчук О.О. Орфанні захворювання в ендокринології. Ендокринологія. 2020;25(4):327-342. DOI: 10.31793/1680-1466.2020.25-4.327.
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 1-2 (57-58) 2022 р.