23 листопада, 2022
Діагностика і ведення гіпотиреоїдизму: рекомендації для лікарів первинної ланки
Гіпотиреоз – поширений клінічний стан, зумовлений дефіцитом гормонів щитоподібної залози (ЩЗ). За відсутності лікування гіпотиреоз може призвести до серйозних несприятливих наслідків для здоров’я, особливо для серцево-судинної системи.
Симптоми
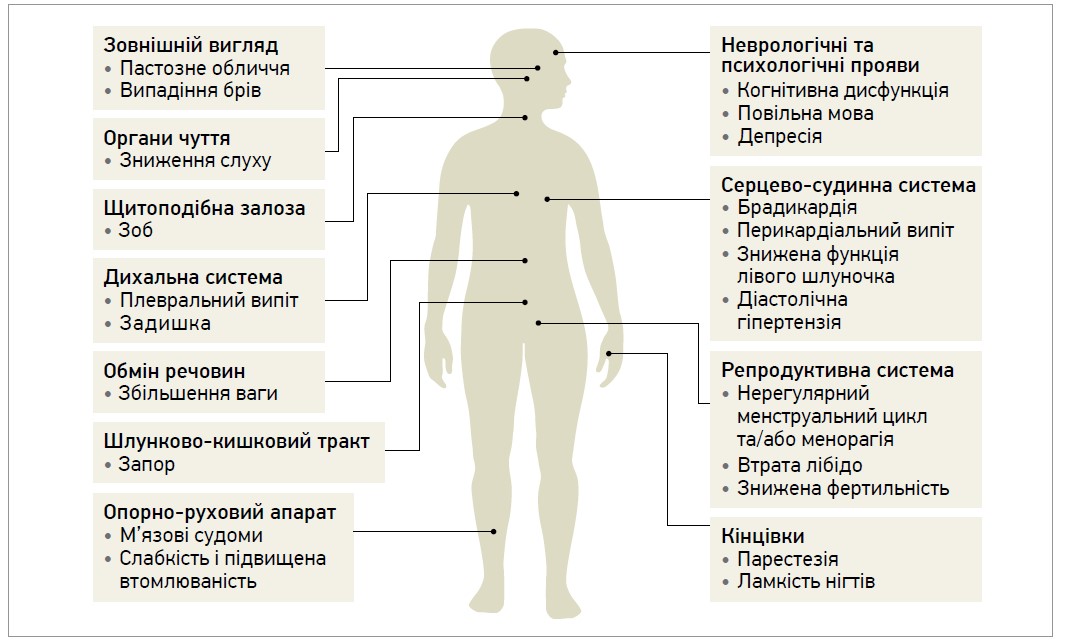
Найпоширеніші симптоми гіпотиреозу, представлені на рисунку 1, є неспецифічними. Менш поширені симптоми гіпотиреозу, що не відображені на цьому рисунку, включають: сухість шкіри (в тяжких випадках – набряк без ямок, який називається мікседемою); захриплість голосу; анемію (зазвичай нормохромну та нормоцитарну, іноді макроцитарну); підвищений ризик тромбозу (через порушення коагуляції та фібринолізу); неврологічні прояви (синдром зап’ястного каналу й енцефалопатія); ураження опорно-рухового апарату (міалгія та підвищення рівня креатинкінази в сироватці крові); метаболічні розлади (гіпонатріємія та підвищення рівня креатинкінази в сироватці крові).
Рис. 1. Найпоширеніші симптоми гіпотиреозу
Диференційна діагностика
Оскільки симптоми гіпотиреозу є неспецифічними та варіабельними, слід розглянути багато інших захворювань із подібними проявами (табл.).
Пропонований алгоритм діагностики та лікування гіпотиреозу
Алгоритм діагностики та лікування гіпотиреозу представлено на рисунку 2. Першим кроком в обстеженні пацієнта з підозрою на первинний гіпотиреоз є визначення рівня ТТГ у сироватці крові. Якщо рівень ТТГ у сироватці крові постійно підвищений, слід виміряти периферичні рівні гормонів ЩЗ, щоб відрізнити субклінічний гіпотиреоз від явного.
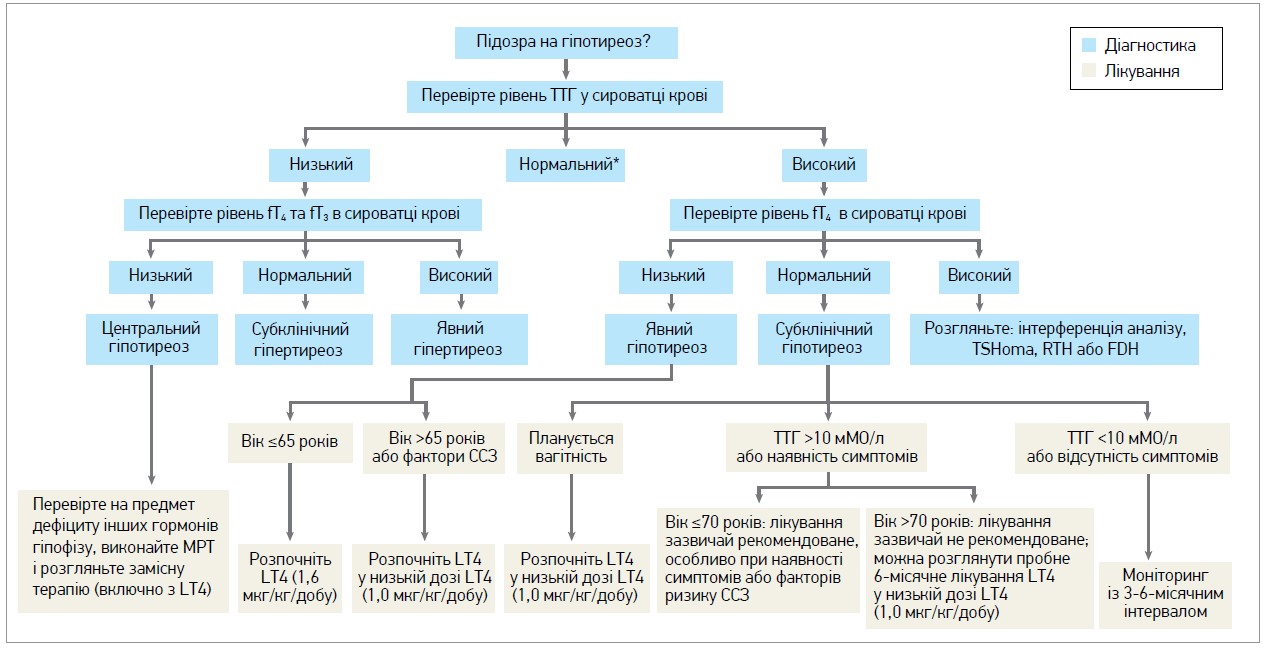 Рис. 2. Алгоритм діагностики та лікування гіпотиреозу
Рис. 2. Алгоритм діагностики та лікування гіпотиреозу
Примітки: * центральний гіпотиреоз може проявлятися нормальним рівнем ТТГ і низьким рівнем вільного тироксину (fT4);
в осіб із високим ризиком центрального гіпотиреозу (наприклад, при аденомі гіпофіза) рекомендовано одночасне вимірювання ТТГ і fT4.
Низький рівень ТТГ у сироватці разом із низьким рівнем периферичного гормону ЩЗ викликає підозру на центральний гіпотиреоз, тому слід оцінити функцію гіпофіза.
Підвищення сироваткового ТТГ із підвищеним периферичним рівнем гормонів ЩЗ може бути наслідком інтерференції аналізу, ТТГ-секретуючої аденоми гіпофіза (TSHoma), резистентності до гормонів ЩЗ (RTH) або сімейної дисальбумінемічної гіпертироксинемії (FDH).
Терапія L-тироксином (LT4) має бути розпочата для всіх пацієнтів із явним гіпотиреозом. Лікування LT4 може бути розпочато в разі стійкого субклінічного гіпотиреозу в пацієнтів віком ≤70 років, які мають симптоми, потенційно спричинені гіпотиреозом, із факторами ризику серцево-судинних захворювань (ССЗ), зобом, позитивними антитілами до тиреоїдної пероксидази (TPOAb); жінок, які планують вагітність та/або мають рівень ТТГ у сироватці крові постійно >10 мМО/л.
Деякі препарати LT4 серед допоміжних речовин містять лактозу, яка знижує активність активної речовини. Водночас, як показали дослідження, що заміна лактози на інші допоміжні речовини підвищує стабільність таблеток LT4, подовжує час активності діючої речовини при зберіганні. Проведення адекватної замісної терапії гіпотиреозу безлактозними формами LT4 тироксину сприяє покращанню соматичного стану пацієнта, а також слугує профілактикою численних органних порушень, що виникають на тлі зниженої функції щитоподібної залози.
Одним із представлених на українському фармацевтичному ринку препаратів LT4, що не містить лактози, є L-Тироксин Берлін-Хемі (виробник «БЕРЛІН-ХЕМІ АГ», Німеччина).
Важливою особливістю L-Тироксину Берлін-Хемі є захищене від світла пакування: завдяки світлозахисному блістеру фотодеградація не призводить до зменшення вмісту діючої речовини в таблетках, а це – гарантія стабільності дози L-Тироксину, яку отримує пацієнт. Таким чином, стабільність дозування дає можливість досягнути кращого контролю гіпотиреоїдизму. L-Тироксин Берлін-Хемі випускається у широкому діапазоні доз (50 мкг, 75 мкг, 100 мкг, 125 мкг та 150 мкг левотироксину натрію в одній таблетці), що дозволяє підібрати оптимальний режим терапії для кожного пацієнта.
Спостереження
Більшість пацієнтів віком понад 70 років із субклінічним гіпотиреозом можуть підлягати спостереженню без терапії. У пацієнтів із субклінічним гіпотиреозом, які не розпочали терапію LT4, слід періодично контролювати функцію ЩЗ.
Адекватна забезпеченість йодом – дієвий спосіб профілактики гіпотиреоїдизму
Дефіцит йоду є найчастішою причиною первинного гіпотиреоїдизму в країнах із недостатнім рівнем забезпеченості йодом (зокрема в Україні).
Індивідуальну профілактику йододефіциту проводять препаратами йодиду калію. На фармацевтичному ринку України представлений препарат Йодомарин у двох дозуваннях – 100 і 200 мкг. Новонародженим, дітям грудного віку та дітям віком до 12 років призначають 50–100 мкг йоду на добу (½–1 таблетка Йодомарин 100 або ½ таблетки Йодомарин 200), дітям старше 12 років і дорослим – 100–200 мкг йоду на добу (1–2 таблетки Йодомарин 100 або ½–1 таблетки Йодомарин 200), у період вагітності або годування груддю - 200 мкг йоду на добу (2 таблетки Йодомарин 100 або 1 таблетка Йодомарин 200).
За матеріалами: Chaker L. et al. Hypothyroidism. Nature Reviews Disease Primers, volume 8, article number: 30 (2022).
Переклав з англ. В’ячеслав Килимчук
Медична газета «Здоров’я України 21 сторіччя» № 13 (530), 2022 р.