28 лютого, 2023
Радіологічні характеристики дифузного альвеолярного ураження (пневмонії), зумовленого COVID‑19
 Що таке «пневмонія», спричинена COVID‑19? У відповіді на це питання криються морфологічні, патофізіологічні і клінічні особливості досліджуваного процесу. Насамперед буде правильно усвідомити, що морфологічні і патофізіологічні зміни, асоційовані з COVID‑19, принципово відрізняються від таких при інших вірусних і, тим більше, бактеріальних патологічних процесах в альвеолярному апараті легень. Розглядаючи ці положення, ми переконалися, що з морфологічної точки зору так звана COVID‑19-асоційована пневмонія є дифузним альвеолярним ураженням (ДАУ). Можливо, тому сьогодні ще немає чіткого визначення пневмонії, спричиненої COVID‑19. У зв’язку з цим у наведеній роботі поняття «пневмонії» використовується для опису клінічних ознак COVID‑19 у пацієнтів, в яких виявляють рентгенологічні патерни пневмонії, часто пов’язані з гострим респіраторним дистресом.
Що таке «пневмонія», спричинена COVID‑19? У відповіді на це питання криються морфологічні, патофізіологічні і клінічні особливості досліджуваного процесу. Насамперед буде правильно усвідомити, що морфологічні і патофізіологічні зміни, асоційовані з COVID‑19, принципово відрізняються від таких при інших вірусних і, тим більше, бактеріальних патологічних процесах в альвеолярному апараті легень. Розглядаючи ці положення, ми переконалися, що з морфологічної точки зору так звана COVID‑19-асоційована пневмонія є дифузним альвеолярним ураженням (ДАУ). Можливо, тому сьогодні ще немає чіткого визначення пневмонії, спричиненої COVID‑19. У зв’язку з цим у наведеній роботі поняття «пневмонії» використовується для опису клінічних ознак COVID‑19 у пацієнтів, в яких виявляють рентгенологічні патерни пневмонії, часто пов’язані з гострим респіраторним дистресом.
Немає нічого дивного, що розуміння пневмонії тісно пов’язане з її променевою діагностикою. Ось чому об’єктивне ведення хворого з COVID‑19-асоційованою пневмонією, як і з пневмонією іншої етіології, немислиме без рентгенологічної картини, оскільки будь-яка пневмонія, у тому числі і «пневмонія» у вигляді COVID‑19-асоційованого ДАУ, призводить до посилення щільності легеневої тканини, що потребує подальшого диференційного пошуку. На рентгенограмі це можна побачити у вигляді «білизни», яка, залежно від обсягу ураження та ступеня вираженості, маскує нормальні компоненти паренхіми, плевральних порожнин і структур, що обмежують грудну порожнину, проте такі зміни можуть з’являтися пізніше або бути відсутніми.
Унаслідок запального ущільнення легеневої тканини, що рентгенологічно проявляється інтенсивнішим білим забарвленням, морфологія легень частково маскується, і виникає картина у вигляді «матового скла». Такі променеві характеристики можуть бути не завжди очевидними і зрозумілими, тому не виключається консультація радіолога або пульмонолога.
Загалом морфологічною основою підвищення щільності легеневої тканини при бактеріальній інфекції є накопичення в альвеолах запального ексудату, а в разі ДАУ коронавірусної етіології у просвітах альвеол виявляють макрофаги, змінені альвеолоцити ІІ типу у вигляді окремих клітин і пластів, а також крововиливи, сладж еритроцитів, маси фібрину, що вистилають внутрішню поверхню альвеол, і, безумовно, інтраальвеолярний набряк. Цей процес необґрунтовано асоціюють із бактеріальною пневмонією, що призводить до необґрунтованого призначення антибактеріальних препаратів, особливо на початкових етапах захворювання, коли так звана пневмонія рентгенологічно маніфестує у вигляді патерну «матового скла» (рис. 1).
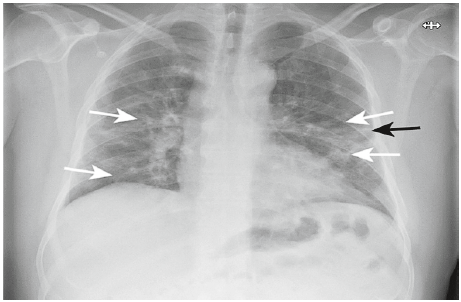
Рис. 1. Оглядова рентгенограма органів грудної клітки (ОГК) чоловіка віком 49 років із пневмонією, асоційованою із COVID‑19.
Збільшення щільності легеневої тканини у вигляді «матового скла» в середніх і нижніх легеневих полях, переважно по периферії (білі стрілки), зі збереженням видимості судин і стінок бронхів. Лінійна тінь визначається по периферії в лівому середньому полі (чорна стрілка)
Не треба забувати, що причиною ущільнення легеневої тканини також може бути порушення бронхіальної прохідності [2] і заміщення легеневої паренхіми патологічними тканинами [3].
Симптом «матового скла» відображає помірне збільшення щільності легеневої тканини, коли судини і стінки бронхів залишаються видимими, виявляють стовщені міжальвеолярні перегородки, часткове заповнення альвеол, гіповентиляцію і гіперперфузію.
Коли легенева тканина через підвищену щільність не визначається, стає не видно судини і стінки бронхів, це має назву «консолідація», під чим розуміють «безповітряну ділянку легеневої тканини» (зазвичай спостерігають у разі тяжчого перебігу захворювання; рис. 2).
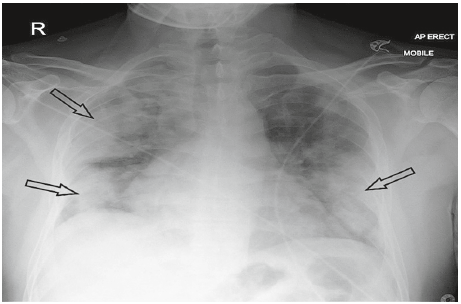
Рис. 2. Оглядова рентгенограма ОГК чоловіка віком 50 років із тяжкою COVID‑19-асоційованою пневмонією.
Візуалізуються двосторонні щільні периферичні (субплевральні) консолідації, на тлі яких відсутній легеневий малюнок у середніх і нижніх полях (показано стрілками).
Патерни «матового скла» і консолідації відображають дві різні легеневі морфологічні картини: «матове скло» характеризує захворювання легеневого інтерстицію, анатомічно зачіпає альвеолярні перегородки (потовщення) з частковим заповненням альвеол патологічним умістом або обидва процеси одночасно, а консолідація – процес більш повного заповнення, тобто ексудації патологічного субстрату в повітромісткі простори.
Променеві прояви ДАУ коронавірусної етіології можуть характеризуватися периферичними грубими горизонтальними білими лініями, або смугами, а правильніше – ретикулярними тінями, що описують як лінійні тіні, які можна побачити в поєднанні з підвищеною щільністю легеневої тканини або непрозорістю, що позначається як патерн «матового скла» (рис. 3).
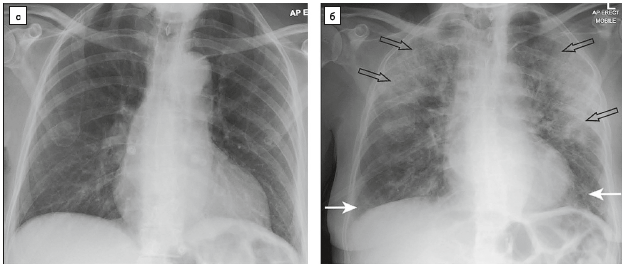
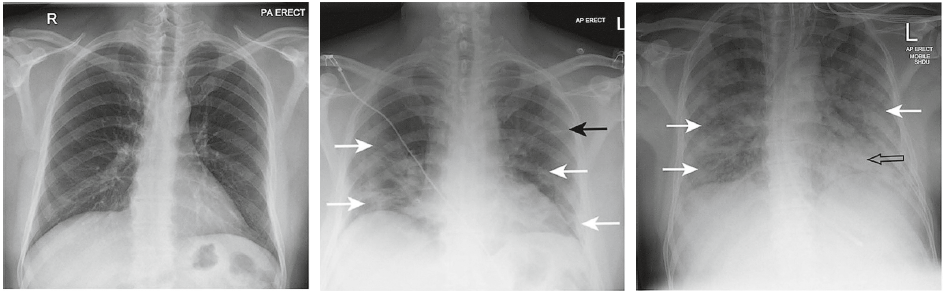 Рис. 3. Серія рентгенограм ОГК, що відображають прогресування COVID‑19-асоційованої пневмонії.
Рис. 3. Серія рентгенограм ОГК, що відображають прогресування COVID‑19-асоційованої пневмонії.
а – нормальна оглядова рентгенограма ОГК чоловіка 56 років (проведена за 8 міс до госпіталізації та наведена для порівняння; б – оглядова рентгенограма ОГК того самого пацієнта після розвитку COVID‑19-асоційованої пневмонії: периферичне зниження прозорості (помутніння) у вигляді «матового скла» обох легень у середніх і нижніх полях (білі стрілки); збережений легеневий рисунок і лінійна (ретикулярна) тінь на периферії лівого середнього поля (чорна стрілка); в – рентгенограма ОГК того самого хворого на 10-й день після госпіталізації: прогресування рентгенологічних змін і погіршення клінічного стану. Пацієнт інтубований. Консолідація із втратою легеневого рисунка тепер визначається за серцем у лівому нижньому полі (обведена стрілка). Поширення периферичних змін у вигляді «матового скла», поміченого на (б), можна побачити по периферії середнього і нижнього полів справа і в середньому полі зліва (білі стрілки)
Невелика серія випадків у Кореї показала, що при позитивній полімеразній ланцюговій реакції (ПЛР), що підтверджувала COVID‑19 у пацієнтів із радіологічними патологічними змінами, у 70% випадків затемнень (кількість уражень, а не пацієнтів) виявляли консолідацію.
Діагностичне значення рентгенограми ОГК при COVID‑19 – важливе питання в повсякденній практиці. Однак насамперед потрібно розуміти, що не можна покладатися виключно на результати візуалізації. Їх необхідно аналізувати разом із клінічними даними для формування загальної клінічної оцінки, тому що жодна з ознак рентгенографії ОГК не дає права встановити діагноз, наприклад, COVID‑19-асоційованої пневмонії, оскільки скіалогічні характеристики, як завжди, не вказують на етіологію.
На початкових етапах рентгенограма ОГК при COVID‑19 може бути нормальною, але з часом у пацієнтів клінічна симптоматика і радіологічна картина COVID‑19-асоційованої пневмонії може прогресувати, тобто ранні рентгенограми (в перші 3-4 дні хвороби) можуть виявитися хибнонегативними (рис. 4) [1, 22, 23]. Що різкіше відбувається прогресування, то тяжчий перебіг захворювання.
Рис. 4. Динаміка радіологічних змін при COVID‑19-асоційованій пневмонії:
а – нормальна рентгенограма ОГК жінки віком 76 років, яка перебуває в лікарні з підтвердженим COVID‑19; б – рентгенограма ОГК
тієї самої хворої на 8-й день, на якій видно «матове скло» в основі легень з обох боків (білі стрілки). Визначається консолідація на периферії верхнього і середнього полів зліва (обведені стрілки). Підвищена щільність («білизна») виявляється також на периферії у верхньому полі справа; вона не така щільна або біла, як зліва, що свідчить про прогресування помутніння у вигляді «матового скла» з розвитком щільнішого затемнення (обведені стрілки).
Розібратися в діагностичній значущості рентгенологічного методу при COVID‑19 важливо з багатьох клінічних причин. Так, ретроспективна серія випадків 64 пацієнтів, госпіталізованих із COVID‑19, показала, що в 31% (20 хворих) рентгенограми ОГК на момент госпіталізації були нормальними. Із цих пацієнтів у 35% (n=7) при контрольному обстеженні виявляли рентгенологічні зміни [1, 2]. Це дослідження також показало, що пік радіологічних маніфестацій на рентгенограмі ОГК припадає на 10-12-й день після появи симптомів [1]. На підставі цих даних Товариством Флейшнера з торакальної радіології була зроблена міжнародна узгоджена заява, згідно з якою рентгенографія ОГК може бути нечутливою в разі легкого перебігу COVID‑19, швидше за все, або в ранній фазі захворювання [3].
У Китаї з 1099 хворих із лабораторно підтвердженим COVID‑19 під час госпіталізації 274 особам була проведена рентгенографія ОГК, з них у 162 пацієнтів (59,1%) були виявлені зміни, найчастіше – «двосторонні плямисті затінення» (n=100; 36,5%). Із 1099 пацієнтів 975 пройшли комп’ютерну томографію (КТ), але не ясно, скільки рентгенограм ОГК дали хибнонегативні результати при COVID‑19-асоційованій пневмонії.
За даними систематичного огляду серії випадків і звітів за участю 919 пацієнтів у Китаї і Кореї передбачають, що, хоча рентгенографія ОГК має невелику діагностичну цінність на ранніх стадіях, у проміжних і більш пізніх періодах, можуть виявлятись ознаки, що вказують на COVID‑19 [3]. Однак з огляду не ясно, яким чином було зроблено висновки щодо інтерпретації рентгенограм ОГК.
У серії випадків за участю 799 пацієнтів з Ухані (Китай) із підтвердженим COVID‑19 розглядали підгрупу померлих (n=113) або виписаних (n=161). Повідомлялося, що під час госпіталізації всі пацієнти мали відхилення на рентгенограмі ОГК [4].
Рентгенограми ОГК в деяких пацієнтів із клінічно діагностованою COVID‑19-асоційованою пневмонією можуть бути нормальними. В інших хворих завдяки КТ ОГК, проведеній у той самий період, COVID‑19-асоційована пневмонія достовірно маніфестувалась. Таким чином, було зроблено висновки, що рентгенограми можуть бути хибнонегативними [5, 6]. В описаній вище ретроспективній серії випадків у Гонконгу 4 пацієнти взагалі не мали відхилень від норми на рентгенограмі. Однак в одного з них (25%) було виявлено «матове скло» на KT ОГК, проведеній протягом 48 год після рентгенографії ОГК [1].
Серія випадків 9 пацієнтів із Кореї з підтвердженою COVID‑19-асоційованою пневмонією показала, що в 3 осіб були виявлені порушення на вихідних рентгенограмах, але у 8 хворих зміни виявляли лише на вихідній КТ ОГК, що дає змогу припустити, що 5 із 8 вихідних рентгенограм (63%) були хибнонегативними [5]. У серії випадків із Китаю повідомляється, що у групі з 5 пацієнтів у 2 осіб (40%) рентгенограми ОГК були нормальні, але КТ, зроблена того ж дня, підтвердила COVID‑19-асоційовану пневмонію [6].
Як відомо, рентгенограми ОГК, виконані за допомогою переносного апарату лежачим хворим, дають зображення гіршої якості порівняно з рентгенограмою ОГК, проведеною у вертикальному положенні, тому їх важче інтерпретувати. У цих випадках обмеженнями рентгенографічного дослідження ОГК є зниження інспіраторного зусилля внаслідок положення пацієнта (потенційно посилюється його хворобою), що призводить до неоптимальних умов візуалізації, тому зміни в легенях можуть бути вираженішими, локалізована інфекція може бути пропущена; серце може здаватися збільшеним.
Коли і чому потрібна рентгенографія ОГК при COVID‑19?
Британське товариство торакальної візуалізації (The British Society of Thoracic Imaging; BSTI) усім тяжкохворим пацієнтам (SpO2 <94%) [7] пропонує спочатку робити рентгенограму ОГК, а тим, хто не відповідає цим критеріям, має бути призначена рентгенограма ОГК у разі клінічної необхідності [8].
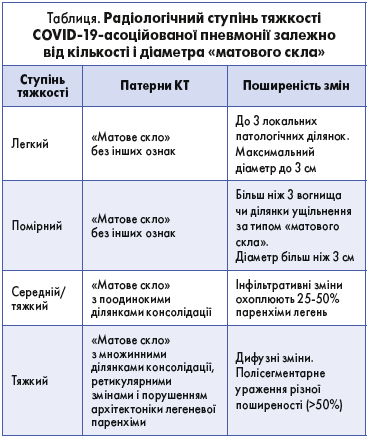
Випадкові радіологічні знахідки, виявлені при рентгенографії або КТ ОГК у тій чи іншій фазі захворювання, мають бути розглянуті в контексті клінічної підозри на COVID‑19. Зміни на КТ ОГК, характерні для COVID‑19, мають бути оцінені радіологом за ступенем вираженості, який може бути легким, помірним або тяжким (див. табл.).
У рекомендаціях Товариства Флейшнера з торакальної радіології рекомендується проводити рентгенографію ОГК і тестування на COVID‑19 (залежно від локальної доступності) тоді, коли в стаціонарних хворих є виражені респіраторні симптоми, а саме гіпоксемія і помірна/тяжка задишка, причому діагностика залишається непорушною [2, 9]. Що вища кваліфікація лікаря, то кориснішою буде архівна рентгенограма ОГК, оскільки порівняння знімків допомагає покращити оцінку, хоча не виключається можливість призначення терапевтичних рекомендацій на основі лише поточної інформації про стан хворого.
Також необхідно задокументовувати супутні захворювання та історію куріння, оскільки це може допомогти рентгенологам враховувати інші нозології. Більше того, не слід забувати, що симптом «матового скла», ущільнення та лінійна тінь можуть бути зумовлені іншими атиповими пневмоніями, ранньою стадією позалікарняної пневмонії, легеневою аспірацією; набряком і раком легень; легеневою еозинофілією (синдром Леффлера); системними васкулітами, такими як гранулематоз із поліангіїтом (хвороба Вегенера); легеневою кровотечею.
Проте сьогодні у Великій Британії в установах первинної медико-санітарної допомоги не рекомендують проводити візуалізаційні дослідження ОГК у разі підозри на COVID‑19. Можливо, це пов’язано з тим, що захворювання оцінюють як легке.
У нашому центрі, відповідно до рекомендацій ДУ «Національний інститут фтизіатрії та пульмонології ім. Ф. Г. Яновського НАМН України» і Національного інституту охорони здоров’я та вдосконалення медичної допомоги (National Institute for Health and Care Excellence; NICE) [10, 11], усім пацієнтам із підозрою на COVID‑19 і вираженими респіраторними симптомами під час первинної оцінки проводять рентгенографію ОГК. Більше того, місцева тактика передбачає госпіталізацію за будь-якої комбінації таких симптомів: лихоманка >37,8 °C, задишка, особливо в спокої, безперервний кашель, аускультативні хрипи, частота дихання >20 за 1 хв, пульс >100 уд./хв, різке погіршення самопочуття, кровохаркання, ціаноз і SpO2 <94%.
Чому уражається паренхіма легень і яка характерна локалізація ураження?
Кількісний метааналіз, що охопив 2847 пацієнтів із Китаю та Австралії, і багатонаціональний описовий аналіз 39 статей про клінічні випадки, що узагальнюють дані 127 хворих, показали, що, за даними рентгенограм ОГК, COVID‑19-асоційовані пневмонії переважно є двобічними (72,9% випадків, 95% довірчий інтервал (ДІ) 58,6-87,1) і супроводжуються симптомом «матового скла» в 68,5% випадків (95% ДІ 51,8-85,2; рис. 5). Однак ці дані узагальнені, тому неможливо встановити зв’язок між рентгенологічними характеристиками і тривалістю чи тяжкістю захворювання.
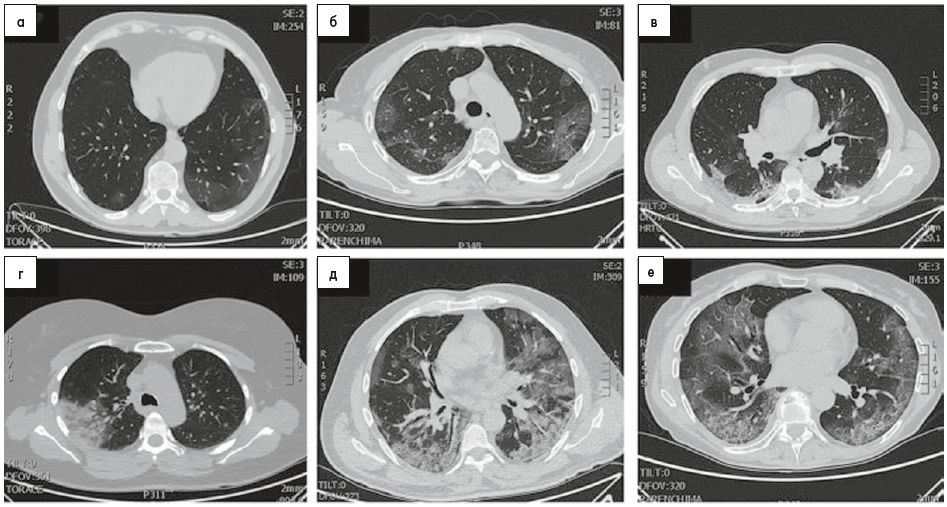 Рис. 5. Типові патерни COVID-19 на КТ ОГК.
Рис. 5. Типові патерни COVID-19 на КТ ОГК.
Тіні у вигляді «матового скла» (рання стадія) внаслідок зниження прозорості або ущільнення легеневої тканини. Вузлики, «матове скло» і субплевральні вогнищеві ущільнення. Мультифокальне ущільнення. Мультифокальне ущільнення із сотами (термінальна стадія), що можна розцінити як пневмонію (фіброз), яка організується.
Ретроспективна серія випадків 64 пацієнтів, госпіталізованих із COVID‑19 у Гонконгу, показала, що зміни на рентгенограмі ОГК часто бувають периферичними (41%) або зачіпають нижні поля (50%), співвідношення 1:1. Ці результати підтверджуються графічним оглядом із США, що описує загальні прояви та патерни патології легень, що їх виявляють при флюорографії ОГК у пацієнтів із COVID‑19, однак у ньому не описується дизайн дослідження, географія проживання і кількість включених пацієнтів. Цей графічний огляд також передбачає, що асоційовані з COVID‑19 грубі лінійні затінення на рентгенограмі ОГК зазвичай спостерігають на периферії легеневих полів (субплеврально; рис. 5).
Типові прояви на КТ ОГК у пацієнтів із COVID‑19 характеризуються помутніннями (ущільненням) у вигляді «матового скла», особливо на периферії та в нижніх частках, хоча не виключається ураження верхніх часток. Також можуть виявлятися двобічні множинні часткові і субсегментарні ділянки консолідації, особливо в пацієнтів у відділеннях інтенсивної терапії. Неодноразово зазначалося, що кількість уражених сегментів легень корелює з тяжкістю захворювання, тобто з обширністю ураження. Із прогресуванням захворювання ці помутніння мають тенденцію до злиття і потовщення. Нетиповими проявами на КТ ОГК були плевральний випіт (≈5%), утворення ділянок деструкції, а також лімфаденопатія. У такому разі слід припускати можливість альтернативних діагнозів.
В одному дослідженні оцінювали період від появи симптомів до проведення першої КТ ОГК: автори виявили, що в 56% пацієнтів, в яких симптоми з’явилися протягом 2 днів до дослідження, КТ-зображення були в межах норми [12]. Чутливість КТ, мабуть, висока в пацієнтів із позитивною ПЛР зі зворотною транскриптазою (ЗТ-ПЛР; 86-97% за даними різних тематичних досліджень) і нижча в пацієнтів лише з конституційними, а не респіраторними симптомами (≈50%) [13].
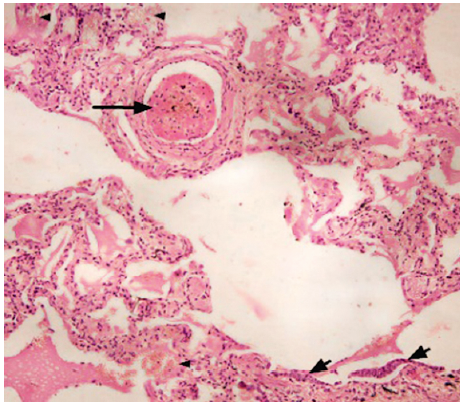
Отже, поняття COVID‑19-асоційованої пневмонії ще перебуває на стадії розвитку, оскільки інтерстиційне ураження паренхіми легень РНК SARS-CoV‑2 не є атиповою чи позалікарняною пневмонією. Як відомо, у разі бактеріальної пневмонії відбувається ексудація фібрину в альвеоли з наступною інфільтрацією зернистими лейкоцитами, тобто гранулоцитами, тоді як при коронавірусній інфекції виникає інтерстиційний пневмоніт із постійною наявністю в альвеолах мас фібрину, часто з мікротромбозом (рис. 6).
Рис. 6. Пневмонія, асоційована з COVID‑19, рання стадія.
Чоловік, 69 років, смерть на 7-му добу з моменту госпіталізації. У просвіті дрібної гілки легеневої артерії фібриновий тромб (довга стрілка). У просвітах альвеол макрофаги, змінені альвеолоцити ІІ типу у вигляді окремих клітин і пластів (короткі стрілки). У деяких альвеолах крововиливи, сладж еритроцитів і маси фібрину, що вистилають внутрішню поверхню альвеол (малі стрілки). Інтраальвеолярний набряк. ×100. Забарвлення гематоксиліном-еозином
У роботі L. Hariri та співавт. проводиться аналітичне порівняння змін при грипі і COVID‑19 [14]. Зазначається, що за певної конгруентності відповіді на вірус у вигляді гострої інтерстиційної пневмонії кількість тромбозів при COVID‑19 достовірно вища. З іншого боку, гістопатологія COVID‑19 виявляє паралелі з раніше описаними і спорідненими вірусними захворюваннями SARS і MERS.
Типові візуалізаційні ознаки
У різних джерелах повідомляється про велику кількість досліджень за даними КТ ОГК при COVID‑19. Однак усі дослідження показують, що основною КТ-ознакою COVID‑19-асоційованої пневмонії є затінення у вигляді «матового скла», як правило, двобічні, з розташуванням по периферії (субплеврально) і в нижніх частках (рис. 7). На етапі «матового скла» процес ураження паренхіми легень розглядається як інтерстиційний пневмоніт.
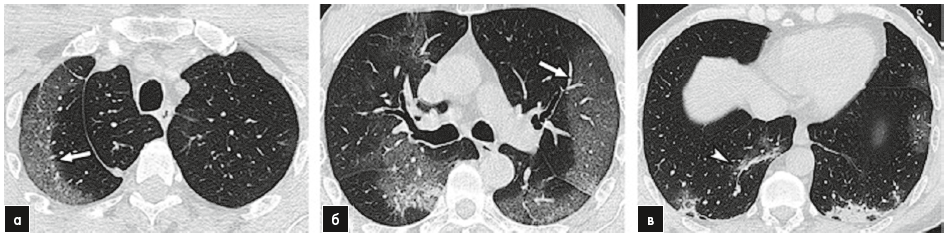 Рис. 7. КТ ОГК пацієнта 53 років.
Рис. 7. КТ ОГК пацієнта 53 років.
«Матове скло» визначається по периферії у верхніх частках обох легень (а, б; показано стрілками), пов’язані з лінійними консолідаціями в нижніх частках (в; показано наконечником стрілки)
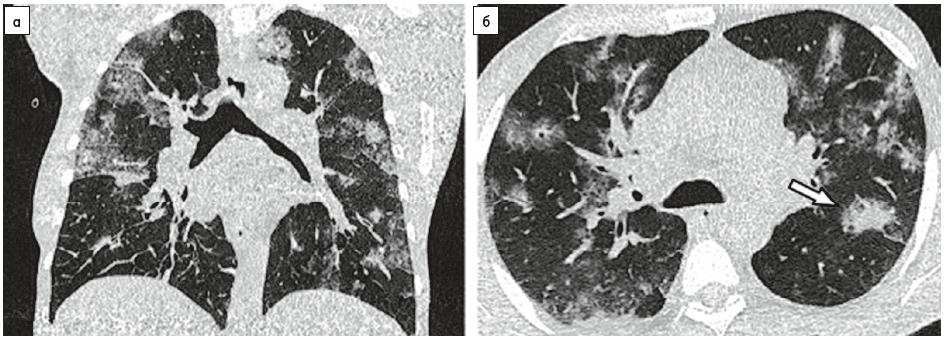
У багатьох пацієнтів із COVID‑19 виявляють ураження кількох часток, особливо нижніх [15]. Ці «матові стекла» можуть чергуватися з ділянками фокальної консолідації (рис. 8) і/або бути зв’язані з внутрішньолобулярними ретикуляціями, що призводить до утворення хаотичного рисунка, що в рентгенологів має назву «бруківки» (рис. 9).
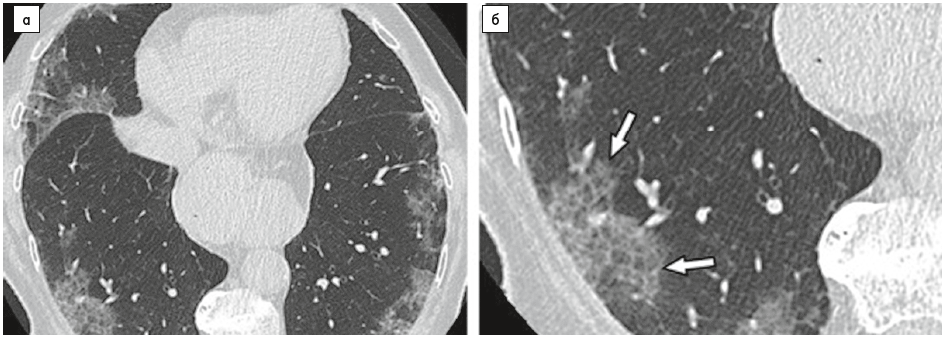 Рис. 8. КТ ОГК пацієнтки 82 років, інфільтративна доріжка, зумовлена COVID‑19-асоційованою пневмонією:
Рис. 8. КТ ОГК пацієнтки 82 років, інфільтративна доріжка, зумовлена COVID‑19-асоційованою пневмонією:
а – КТ, проведена через 4 дні після появи симптомів (сухий кашель і біль у грудях), демонструє помірний ступінь захворювання (10-25%);
б – периферичні затемнення у вигляді «матового скла» з внутрішньолобулярними сітками (показано стрілками), що призводить до утворення картини у вигляді «бруківки» в обох нижніх частках
Лінійні (ретикулярні) ущільнення та інші ознаки, що вказують на організацію пневмонії (фіброз), такі як «зворотний ореол» (тобто ділянки «матового скла», оточені периферичними ущільненнями), дуже часто спостерігають у пацієнтів через кілька днів після початку захворювання (рис. 9).
Рис. 9. КТ ОГК пацієнта 62 років із COVID‑19-асоційованою пневмонією через 8 днів після появи симптомів.
Осьові (а) і коронарні (б) зображення демонструють симптом «матового скла» з обох боків, що поєднується з плямистими ділянками консолідації (показано стрілкою) у центральній і периферичній частинах легені.
У дослідженні S. Salehi et al. частота різних аномалій на КТ ОГК була такою: «матове скло» спостерігали у 88% пацієнтів, консолідацію – 31,8%, двобічне ураження – 87,5%, периферичне розташування – 76% хворих [16, 17].
COVID‑19-асоційована пневмонія може мати різний ступінь тяжкості: від легкого, при якому уражається менш ніж 10% паренхіми легень, до тяжкого, з появою на КТ ОГК «білої легені» (рис. 10).
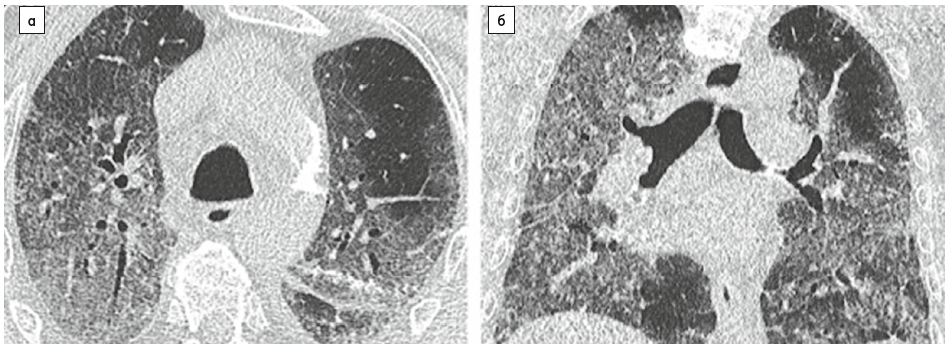 Рис. 10. КТ-зображення «білої легені» у 89-річного чоловіка з COVID‑19-асоційованою пневмонією.
Рис. 10. КТ-зображення «білої легені» у 89-річного чоловіка з COVID‑19-асоційованою пневмонією.
Осьові (а) і коронарні (б) КТ ОГК, виконані перед госпіталізацією до палати інтенсивної терапії, демонструють обширне помутніння у вигляді «матового скла» з ураженням понад 75% легеневої паренхіми.
M. Yuan та співавт. оцінили результати візуалізації, пов’язані з летальністю, і повідомили, що частота консолідації, а також середній бал за КТ ОГК були вищими у групі пацієнтів, які померли в лікарні, порівняно з пацієнтами, які були виписані [18], що, власне, і підтверджує прогноз тяжкості. Оцінку КТ у цьому дослідженні проводили таким чином: затухання оцінювали за 3-бальною шкалою, де 1 бал – нормальне затухання, 2 – «матове скло», 3 – консолідація. Потім ступінь ураження легень оцінювали для 6 ділянок легень – верхніх, середніх і нижніх із кожного боку – за 5-бальною шкалою, де 0 – немає ураження, 1 бал – уражено менш ніж 25% легень, 2 бали – 25-50%, 3 бали – 50-75% і 4 бали – більш як 75%. Максимальний бал за даними КТ ОГК становив 72. Порогове значення 24,5 за даними КТ давало змогу прогнозувати летальний кінець із чутливістю 85,6% і специфічністю 84,5%. Іншими прогностичними факторами летального кінця були літній вік і більша кількість супутніх захворювань. У серії досліджень, проведених Y. Liu та співавт., частота консолідації, лінійних помутнінь і «бруківки» у тяжких/критичних хворих була значно вищою, ніж у нетяжких [19]. Ця серія випадків 83 хворих також підтвердила, що тяжкі і критичні пацієнти були старшими за віком і мали більшу кількість супутніх захворювань.
Нині оптимальна радіологічна стратегія залишається невизначеною. Існує думка, що використання КТ в усіх пацієнтів є недоцільним з точки зору затрат часу, вартості і радіаційного опромінення, особливо тому, що терапевтичний підхід не суттєво залежить від результатів дослідження. Хоча з цією точкою зору не завжди можна погодитись. Тому, з одного боку, ми пропонуємо проводити КТ лише пацієнтам із невизначеною клінічною картиною, а також для диференційної діагностики, а з іншого – ми розуміємо, що в порівнянні з оглядовою рентгенограмою ОГК КТ ОГК завжди значно інформативніша щодо візуалізації «матового скла» з його різноманіттям, консолідації, а також оцінки обсягу ураження та виявлення інших можливих патернів.
В яких випадках можуть знадобитись інші радіологічні дослідження?
Якщо в пацієнта задишка, SpO2 <94%, а рентгенограма ОГК є нормальною або не характерною для COVID‑19, BSTI рекомендує проводити КТ ОГК [20].
За підозри тромбоемболії легеневої артерії (ТЕЛА) як імовірної причини респіраторної симптоматики, необхідне проведення КТ ОГК із внутрішньовенним контрастуванням, а також відповідних біохімічних тестів, оскільки в пацієнтів із COVID‑19 існує висока ймовірність тромбоемболічних ускладнень. У серії випадків з Нідерландів у 184 пацієнтів із тяжким перебігом COVID‑19-асоційованої пневмонії у 31% виникали тромботичні ускладнення (ТЕЛА, тромбоз глибоких вен, ішемічний інсульт, інфаркт міокарда, системна артеріальна емболія).
Яка тактика променевого обстеження при COVID‑19 пропонується в різних країнах?
BSTI [31] вважає, що КТ ОГК не відіграє особливої ролі в діагностиці COVID‑19, якщо пацієнт не тяжкий (оцінка NEWS >3) або якщо ПЛР недоступна. Американське товариство з торакальної радіології (STR) вважає, що звичайна скринінгова КТ для виявлення COVID‑19-асоційованої пневмонії нині не рекомендується більшістю радіологічних товариств. Товариство Флейшнера з торакальної радіології також підтримує такий підхід [2]. Можливо, така точка зору обумовлена вартістю КТ ОГК, що регулюється страховими компаніями. Водночас більша інформативність КТ ОГК при будь-яких ураженнях ОГК не викликає ні в кого жодних сумнівів.
Пояснити стримувальну тактику щодо проведення КТ ОКГ при COVID‑19 у США і Великій Британії в ранній фазі захворювання (можливо, з легким перебігом) можна тим, що там рекомендують залишатися вдома і звертатися до лікарні лише в разі прогресування симптоматики. І дійсно, на пізнішому етапі захворювання ймовірність маніфестації рентгенологічних змін паренхіми легень, зумовлених COVID‑19-асоційованою пневмонією, імовірно, буде вищою [2]. Однак така рекомендація є небезпечною і пояснює пізнє звертання по медичну допомогу. Ми це бачимо в повсякденній практиці, коли і самі хворі, і сімейні лікарі «легкий» перебіг діагностують у тяжких хворих або тяжкість стану, що розвинувся, оцінюють із трагічним запізненням.
У Китаї КТ виявилася кращою за рентгенографію ОГК, де пацієнтів заохочували на ранньому етапі з’являтися в лікарню для діагностики, у рамках функції громадської охорони здоров’я, оскільки дані КТ на ранніх етапах COVID‑19 із більшою ймовірністю будуть достовірними, ніж дані рентгенограми ОГК [2]. Інша річ, що є умови з обмеженими ресурсами, тоді рентгенографія ОГК може бути доступніша, ніж КТ. Проте добре відомо, що чутливість рентгенограми ОГК порівняно з КТ ОГК нижча приблизно на 59% [22].
Інші країни, у тому числі Італія і Іспанія, не повідомили про свій підхід до візуалізаційної діагностики при COVID‑19, за винятком окремих серій випадків і звітів [23, 24].
На нашу думку, об’єктивна клініко-променева діагностика COVID‑19 має бути об’єктивізована в будь-якій фазі захворювання, що покращує діагностику, терапію і прогноз захворювання. У цьому плані КТ ОГК є пріоритетним методом обстеження. Підхід, що охоплює проведення КТ ОГК, дає можливість об’єктивізувати висновки окремих рентгенологів і запобігти гіпо- або гіпердіагностиці. Наприклад, як розуміти такий висновок за даними оглядової рентгенограми ОГК: пневмонія з інтерстиційним компонентом або пневмонія за наявності клінічних доказів? Та й власне інтерстиційні характеристики за даними рентгенограми ОГК часто є малодостовірними.
Література
- Wong HYF, Lam HYS, Phong AN-T, et al. Frequency and distribution of chest x-ray findings in patients with COVID‑19 coronavirus. Radiology 2020. doi: 10.1148/radiol.2020201160. pmid: 32216717 CrossRefPubMed Google Scholar
- Rubin GD, Ryerson CJ, Haramati LB, et al. The role of chest imaging in patient management during the COVID‑19 pandemic: an international consensus statement from the Fleischner Society. Radiology 2020;296:172–80. DOI: 10.1148 / radiol.2020201365 PMID: 32255413 CrossRefPubMed Google Scholar
- Salehi S, Abedi A, Balakrishnan S, Gholamrezanejad A. Coronavirus disease 2019 (COVID‑19): a systematic review of imaging findings in 919 patients. AJR Am J Roentgenol 2020; 215:87–93. DOI: 10.2214 / AJR.20.23034 PMID: 32174129 CrossRefPubMed Google Scholar
- Chen T, Wu D, Chen H, et al. Clinical characteristics of 113 2019 coronavirus disease patients who died: a retrospective study. BMJ 2020; 368: m1091. doi: 10.1136 / bmj.m1091 pmid: 32217556 Abstract / Full text free Google Scholar
- Yoon S, Lee KH, Kim JY, et al. 2019 Novel Coronavirus Disease (COVID‑19) Chest X-Ray and Computed Tomography Findings: An Analysis of Nine Patients Treated in Korea. Korean J Radiol 2020;21:494–500. DOI: 10.3348 / kjr.2020.0132 pmid: 32100485 CrossRefPubMed Google Scholar
- Ng M-G, Lee EYP, Yang J, et al. Imaging Profile of COVID‑19 Infection: Radiological Evidence and Literature Review. Radiol Cardiothor Imag 2020;2:e200034 DOI: 10.1148/ryct. 2020200034. CrossRef Google Scholar
- Jones M. NEWSDIG: National Early Warning Indicators Development and Implementation Group. Clin Med (London) 2012;12:501–3. Google Scholar
- British Society for Thoracic Imaging. https://www.bsti.org.uk/media/resources/files/NHSE_BSTI_APPROVED_Radiology on CoVid19 v6 modified1-Read-Only.pdf 2020 Google Scholar
- BMJ Best Practice. Epidemiology of coronavirus disease 2019 (COVID‑19). 2020. https://bestpractice.bmj.com/topics/en-gb/3000168/epidemiology
- National Institute of Health and Excellence. Coronavirus-COVID19. Scenario: suspected coronavirus infection. 2020. https://cks.nice.org.uk/coronavirus-covid‑19#!scenario
- Фещенко Ю. І., Голубовська О. А., Дзюблик О. Я., Гаврисюк В. К., Дзюблик Я. О., Ліскіна І. В. Особливості ураження легень при COVID‑19. Укр. пульмонологічний журнал, 2021. № 1. С. 5–14. DOI: 10.31215/2306–4927–2021–29–1–5–14
- Hare S, Jacob J, Johnston A, Robinson G. Covid‑19: Is computer scanning ready to answer the diagnostic challenge? BMJ Opinion 2020. https://blogs.bmj.com/bmj/2020/03/12/covid‑19-is-ct-scanning-ready-to-answer-a-diagnostic-call/
- Simpson S, Kay Foo, Abbara S, et al. A consensus statement from the Radiological Society of North America on reporting chest CT findings related to COVID‑19. Approved by the Society for Thoracic Radiology, American College of Radiology and RSNA. J Thorac Imaging 2020;35:219–27. DOI: 10.1097/ RTI.0000000000000524 PMID: 32324653 CrossRefPubMed Google Scholar
- Hariri L, et al. Lung Histopathology in Coronavirus Disease 2019 as Compared With Severe Acute Respiratory Sydrome and H1N1 Influenza A Systematic Review Chest. 2021 Jan; 159(1): 73–84. Published online 2020 Oct 7. DOI: 10.1016/j.chest.2020.09.259 PMCID: PMC7538870
- Chen H, Zhou M, Dong H, et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. Lancet 2020; 395:507–13. DOI: 10.1016 / S0140–6736 (20) 30211–7 pmid: 32007143 CrossRefPubMed Google Scholar
- Sana Salehi, Aidin Abedi, Sudheer Balakrishnan, Ali Gholamrezanezhad. Coronavirus Disease 2019 (COVID‑19): A Systematic Review of Imaging Findings in 919 Patients AJR Am J Roentgenol 2020 Jul;215(1):87–93. DOI: 10.2214/AJR.20.23034. Epub 2020 Mar 14.PMID: 32174129 DOI: 10.2214/AJR.20.23034
- Zhao W, Zhong Z, Xie X, Yu Q, Liu J. Association between chest CT findings and clinical conditions of pneumonia caused by coronavirus disease (COVID‑19): a multicenter study. AJR Am J Roentgenol 2020;214:1072–7. DOI: 10.2214 / AJR.20.22976 PMID: 32125873 CrossRefPubMed Google Scholar
- Zeng J-HY, Liu Y, Yuan J, et al. Clinical characteristics and description of cardiac injury in 419 COVID‑19 cases in Shenzhen, China. SSRN3556659 [Preprint] 2020. https://ssrn.com/abstract=3556659
- British Thoracic Imaging Society. Updated BSTI COVID‑19 version 2 manual for the reporting radiologist. 2020. https://www.bsti.org.uk/standards-clinical-guidelines/clinical-guidelines/bsti-covid‑19-guidance-for-the-reporting-radiologist/2020
- Klok FA, Kruip MJHA, van der Meer NJM, et al. Incidence of thrombotic complications in critically ill ICU patients with COVID‑19. Thrombosis Res 2020. DOI:101016/jthromres202004013. CrossRef Google Scholar
- Ruger M. Visualization of coronavirus disease COVID‑19. Healthcare at Europe.Com. 2020. https://healthcare-in-europe.com/en/news/imaging-the-coronavirus-disease-covid‑19.html.
- Koraki S, Hosseiny M, Myers L, Gholamrezanejad A. Coronavirus (COVID‑19) outbreak: what the radiology department needs to know. J Am Call Radiol 2020;17:447–51. DOI: 10.1016/j.jacr.2020.02.008 pmid: 32092296 CrossRefPubMedGoogle Scholar
- Albarello F, Pianura E, Di Stefano F, et al. COVID19INMI Study Group. 2019 novel coronavirus – severe respiratory distress syndrome in adults in two cases in Italy: an unusual radiological presentation. Int J Infect Dis 2020; 93:192–7. DOI: 10.1016 / j.ijid.2020.02.043 PMID: 32112966 CrossRefPubMedGoogle Scholar
- Borghesi A, Maroldi R. The COVID‑19 outbreak in Italy: An experimental chest x-ray evaluation system to quantify and monitor disease progression. Radiol Med 2020; 125:509–13. DOI: 10.1007 / s11547–020–01200–3 pmid: 32358689 CrossRefPubMedGoogle Scholar
Вперше надруковано: https://kiai.com.ua/ua/archive/2022/6%28143%29/pages-5-12/radiologichni-harakteristiki-difuznogo-alveolyarnogo-urazhennya-pnevmoniyi-zumovlenogo-covid-
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 4 (61) 2022 р.