5 травня, 2023
Діагностика та лікування персистувального ідіопатичного болю обличчя
У березні в рамках форуму UkraineNeuroGlobal-2023. Session 3 відбувся сателітний симпозіум «Актуальні питання фармакотерапії у неврології», у якому взяв участь завідувач кафедри неврології, нейрохірургії та психіатрії Ужгородського національного університету, доктор медичних наук, професор Михайло Михайлович Орос із доповіддю «Ідіопатичний біль обличчя».
 Біль у ділянці обличчя – специфічний феномен, що потребує особливої уваги неврологів. За даними епідеміологічних досліджень, поширеність такого болю в популяції складає від 17 до 26%, 7-11% з яких є хронічним болем. Ця проблема завдає значного дискомфорту, адже створює гримасу та спричиняє додаткову соціальну стигматизацію пацієнтів.
Біль у ділянці обличчя – специфічний феномен, що потребує особливої уваги неврологів. За даними епідеміологічних досліджень, поширеність такого болю в популяції складає від 17 до 26%, 7-11% з яких є хронічним болем. Ця проблема завдає значного дискомфорту, адже створює гримасу та спричиняє додаткову соціальну стигматизацію пацієнтів.
Виокремлюють 128 видів лицевого болю. Основні причини – такі нозології, як мігрень, запалення синусів, глаукома, одонтогенні болі, пухлини синусів, скроневий артрит, неврит лицевого нерва тощо.
Ще в 1773 році британський медик Джон Фозергілл описав невралгію трійчастого нерва в роботі «Болюче ураження обличчя», але повне розуміння цієї патології відбулося в 1934 році, коли відомий американський нейрохірург і вчений Уолтер Денді написав: «У багатьох випадках нерв охоплений або увігнутий артерією. Це, на мою думку, і є причиною тригемінальної невралгії».
Поширеність тригемінальної невралгії становить 25-30 осіб на 100 тис. популяції. Щороку виявляється 4-5 нових випадків на 100 тис. пацієнтів, при цьому частіше страждають жінки (3:2), а 90% випадків припадає на хворих віком >40 років.
За визначенням Міжнародного товариства з вивчення головного болю (International Headache Society, IHS), ознаками ідіопатичної тригемінальної невралгії є пароксизмальні напади лицевого болю тривалістю від декількох секунд до 2 хв, чітка характеристика болю (несподіваний, гострий, колючий, інтенсивний, однобічний, провокований), стереотипічні напади, відсутність неврологічного дефіциту й інших можливих причин неврології (пухлини, бляшки).
Ідіопатична тригемінальна невралгія має характерну клініку: напади короткочасного болю на кшталт ударів струмом; повторні напади виникають у тих самих відділах обличчя; наявні куркові точки, спостерігаються провокаційні моменти; вегетативні прояви нападу відзначаються в ⅓; із часом у хворих з’являється тупий біль або відчуття печії у період між нападами.
За появи неінтенсивного тупого болю, який чергується з нападами гострого, йдеться про атипову невралгію трійчастого нерва. Для неї характерними проявами є постійний біль з вегетативним компонентом і відсутність гострого пароксизмального болю.
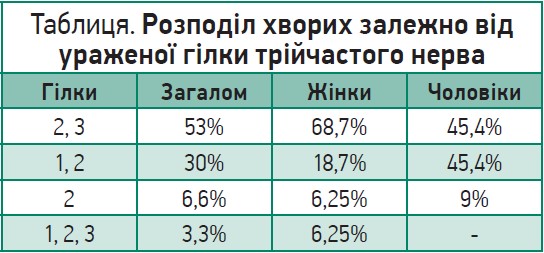
Залежно від ураженої гілки трійчастого нерва розподіл хворих відбувається так, як продемонстровано в таблиці.
За тригемінальної невралгії спостерігається травматизація (компресія) нерва верхньою мозочковою артерією, що зумовлює ушкодження і демієлінізацію ділянки корінця трійчастого нерва, внаслідок чого в цьому місці виникають додатковий нервовий (ненормальний) імпульс і т. зв. ефапс, що й стає причиною больового феномена. Його особливістю є загострена реакція на дотик і зміну температури.
Діагностика тригемінальної невралгії має ураховувати клінічні прояви захворювання, а також виключати інші можливі причини болю за допомогою комп’ютерної томографії (КТ) або магнітно-резонансної томографії (МРТ) головного мозку.
За рекомендаціями Європейської федерації неврологічних товариств (EFNS, 2008), у разі тригемінальної невралгії призначаються карбамазепін (200-1200 мг/добу), оксикарбазепін (600-1800 мг/добу), баклофен, ламотриджин, пімозид, фенітоїн, габапентин.
Видами хірургічного лікування є радіочастотна ризотомія, черезшкірна гліцеринова ризотомія, балонна мікрокомпресія, мікроваскулярна декомпресія. Кожен із цих видів лікувань має свої переваги та недоліки.
Клінічний випадок лицевого болю
Пацієнтка Н., 41 рік, звернулася зі скаргами щодо різкого болю в ділянці верхньої щелепи зліва, періодично – справа, болючість при жуванні. Біль може турбувати вночі, що спричиняє порушення сну. Зі слів хворої, біль з’явився 4 роки тому після екстракції зуба, але зуб був видалений справа. Неодноразово лікувалася в стоматолога та невролога.
Параклінічно: МРТ і КТ головного мозку без патології, рентгенографія шийного відділу хребта – ознаки остеоартрозу, панорамна рентгенографія щелеп – без особливостей, загальний аналіз крові та сечі в нормі, біохімічні аналізи крові в нормі, виявлено незначне збільшення титру імуноглобуліну G до хламідій.
Одержуване лікування: карбамазепін, габепентин, лінкоміцин, мануальна терапія шиї, блокада гілок трійчастого нерва. На початку спостерігалося покращення стану після прийому карбамазепіну, а найбільший ефект виявився від блокади ІІ гілки трійчастого нерва.
Ймовірні діагнози:
- невралгія трійчастого нерва;
- персистувальний ідіопатичний біль обличчя, ПІБО (атиповий біль обличчя);
- патологія зубів;
- симпаталгія (гангліоліти ділянки обличчя);
- синдром Костена (краніомандибулярна дисфункція);
- міофасціальний біль.
Оскільки немає даних, що підтверджують діагноз невралгії трійчастого нерва, диференційну діагностику слід проводити між патологією зубів і ПІБО, які часто супроводжують один одного.
Термін «атиповий біль обличчя» вперше був запропонований у 1924 році та застосовувався щодо пацієнтів із прозопалгіями, в яких нейрохірургічне лікування виявилося неефективним. У 1999 році були введені терміни хронічного ідіопатичного лицевого болю із включенням до цієї групи прозопалгій атипового лицевого болю, атипової одонталгії, болючості жувальних м’язів, больової дисфункції скронево-нижньощелепного суглоба та дизестензії порожнини рота (Woda A., Pionchon P., 1999). Також було висловлено припущення, що все вищезазначене належить до хронічного ідіопатичного лицевого болю (Harris M., Feinmann C., 2001).
У популяції ПІБО зустрічається рідко – 0,03-0,1%. Серед пацієнтів із хронічним болем складає 5,8% і входить до трійки найчастіших причин хронічної прозопалгії, при цьому 60-70% із цією формою прозопалгії – жінки середнього віку.
Зазвичай хворі пов’язують початок болів зі стоматологічними процедурами, хірургічним втручанням або травмою в ділянках обличчя, зубів і ясен. Часто наполягають на лікуванні та видаленні зубів, зазнають необґрунтованих хірургічних втручань, що не надають полегшення.
Серед пацієнтів із лицевим болем у 83% випадків відбувається гіпердіагностика тригемінальної невралгії та в 100% випадків – гіподіагностика ідіопатичного персистувального лицевого болю. Неправильна діагностика зумовлює необґрунтовані оперативні втручання, часто повторні: в 24% пацієнтів видаляються ≥1 зуб, перш ніж буде встановлено правильний діагноз (Ewans R.W., 2006).
За даними багатьох авторів, до встановлення правильного діагнозу хворі консультуються в 3-6 лікарів, серед яких стоматологи, ортодонти, ендодантисти, фахівці з лікування скронево-щелепних порушень, орофаціального болю, неврологи, терапевти, загальні хірурги, лицеві хірурги, нейрохірурги, онкологи, отоларингологи, пародонтологи, фахівці з гігієни порожнини рота, голкорефлексотерапевти, психіатри (Woda A., Pionchon P., 2011).
Особливості клініки ПІБО
- Частіше хворіють жінки.
- Локалізація болю не відповідає зонам іннервації трійчастого нерва.
- Біль не має пароксизмального характеру, виникає у будь-який час доби, не турбує під час сну.
- Перебіг захворювання є хронічним (на тлі постійного ниючого болю періодично спостерігаються напади інтенсивного болю).
- На відміну від невралгії для пацієнтів із ПІБО не є характерними атаки, простріли, а також відсутні коркові зони.
- Біль зазвичай є унілатеральним; його бік може змінюватися, а в 40% може відзначатися білатеральний біль.
- Найчастіше біль локалізується в ділянці верхньої щелепи та може поширюватися на періорбітальну ділянку, ніс, щоку, скроню і нижню щелепу.
- Біль може мігрувати, супроводжуватися відчуттям «руху слизової оболонки» в синусах.
- Біль може поширюватися на голову, шию і навіть руки.
- В деяких випадках біль локалізується в одному зубі та має назву атипової одонталгії.
Для діагностики ПІБО використовуються позитронно-емісійна томографія, дослідження мозкового кровообігу, електро- та магнітоенцефалографія, інфрачервона спектроскопія, а також інші методи.
Лікування ПІБО передбачає застосування локальних анестетиків, нестероїдних протизапальних препаратів, антиконвульсантів, транквілізаторів і нейролептиків, трициклічних антидепресантів, атипових антидепресантів, аплікацію капсаїцину, нуклеотидів (Нуклео Ц.М.Ф. форте), гіпноз, когнітивно-поведінкової терапії.
Нуклео Ц.М.Ф. форте має унікальний склад чотирьох нуклеотидів для регенерації мієлінової оболонки, відновлення функціональності аксона та зменшення невропатичного болю. Аналгетична дія Нуклео Ц.М.Ф. форте обумовлена впливом на P2Y2, P2Y4-протибольові рецептори та желатинозну субстанцію спінальних трактів. Препарат є «сигнальною» молекулою запуску регенерації клітин Шванна та ремієлінізації, забезпечує надолуження енергодефіциту й покращує трофіку нерва і м’яза.
В дослідженні було продемонстровано, що Нуклео Ц.М.Ф. форте в пацієнтів із компресійною нейропатією має достовірну перевагу над вітаміном В12 у монотерапії щодо зменшення болю та поліпшення функціонального стану хворого (Goldberg H. et al., 2017).
Інше дослідження показало, що терапія за допомогою Нуклео Ц.М.Ф. форте впродовж 10 днів гострого нетравматичного невропатичного спінального болю в комбінації з вітаміном В12 є більш статично значущою, ніж 5-денна терапія (р<0,0001) (Mibielli M.A. et al., 2014).
До немедикаментозного лікування ПІБО належать черезшкірна електронейростимуляція, магніто-, лазеротерапія, електрофорез анальгіну з ліпазою на ділянки верхньої та нижньої щелепи, озокерит, курси електросну, транскраніальної магнітної стимуляції.
Підготував Олександр Соловйов