10 липня, 2023
Субклінічний гіпотиреоз, наслідки і рекомендації щодо лікування: загальний огляд та оновлення останньої літератури
Тиреоїдний гомеостаз регулюється складною взаємопов’язаною низкою систем зворотного зв’язку, що діють як у межах вісі гіпоталамус-гіпофіз-щитоподібна залоза (ЩЗ), так і з багатьма органами-мішенями, на які впливають тиреоїдні гормони. У цій системі зміна рівнів циркулюючих гормонів ЩЗ за принципом зворотного зв’язку впливає на швидкість секреції тиреотропного гормону (ТТГ): збільшення концентрації тиреоїдних гормонів знижує рівень ТТГ, і навпаки. Доцільність використання левотироксину пацієнтами з явним гіпотиреозом, який зазвичай діагностують у разі підвищення в сироватці крові рівня ТТГ (вище референтного діапазону) та зниження концентрації вільного тироксину (вT4) (нижче референтного діапазону) не викликає сумнівів [1, 2].
За відсутності лікування гіпотиреозу існують довгострокові клінічні ризики, асоційовані з неконтрольованим явним гіпотиреозом. Крім симптомів гіпотиреозу вони охоплюють серцево-судинні катастрофи, дисліпідемію, зоб, безпліддя /зниження фертильності, несприятливі наслідки вагітності та психосоціальні розлади [2-6], що призводить до погіршення якості життя. Утім використання левотироксину для терапії субклінічного гіпотиреозу (СГТ), більш поширеного захворювання, що вражає до 10% загальної популяції, при якому рівень ТТГ вище верхньої межі референтного діапазону, але рівень вT4 залишається нормальним [2, 4], є більш суперечливим [7].
Реальна клінічна потреба в лікуванні СГТ зрештою визначатиметься впливом цього стану і терапії левотироксином на вагомі клінічні наслідки. Керівні настанови Європейської асоціації щитоподібної залози (ETA) та Американської тиреоїдної асоціації (ATA) щодо ведення пацієнтів із СГТ датуються 2012 роком [4, 8], відтоді було проведено безліч досліджень. У цій статті розглянуто клінічні докази зв’язку СГТ з несприятливими клінічними кінцевими точками та доказову базу для використання левотироксину у вибраних категорій дорослих пацієнтів із СГТ, з акцентом на дослідженнях, опублікованих протягом останнього десятиліття.
Огляд тиреоїдного гомеостазу та лікування гіпотиреозу
Діагностика та лікування
Незначне зниження секреції гормонів ЩЗ призводить до зростання рівня ТТГ більш ніж у 100 разів [1]. На периферії специфічні дейодинази перетворюють тироксин на активний гормон трийодтиронін і забезпечують перетворення цих гормонів на інші йодовмісні молекули, які самі по собі можуть виявляти біологічну активність. Відносно значне підвищення рівня ТТГ, пов’язане з мінімальним зниженням рівнів гормонів ЩЗ, легше і точніше інтерпретувати, ніж набагато менші зміни рівнів гормонів ЩЗ. Відповідно, діагноз дисфункції ЩЗ в умовах рутинної клінічної практики залежить насамперед від рівня ТТГ у сироватці крові порівняно з референтним діапазоном, отриманим у популяції людей (в ідеалі тих, що проживають у цій місцевості) без дисфункції ЩЗ [2, 4]. Верхня та нижня межі референтного діапазону можуть дещо відрізнятися в різних лабораторіях, але зазвичай перебувають у діапазоні 0,5-4,5 мМО/л.
Для осіб, які потребують замісної терапії гормонами ЩЗ для корекції гіпотиреозу, левотироксин, синтетичний ізомер тироксину, є переважним вибором: дозу левотироксину титрують для підтримання рівня ТТГ у сироватці крові в межах референтного діапазону.
Поширеність і клінічний перебіг СГТ
СГТ – відносно поширений стан, за оцінками більшості популяційних досліджень, його поширеність становить приблизно 5-10% [9-12]. Поширеність СГТ в загальній популяції може зменшуватися, однак, імовірно, за рахунок збільшення кількості людей із відносно незначним підвищенням ТТГ, які отримують активне лікування [13]. СГТ частіше спостерігають у жінок, ніж у чоловіків, а також в осіб похилого віку. Про сумнівність останнього факту може свідчити те, що середній рівень циркулюючого ТТГ з віком підвищується, що збільшує ймовірність того, що рівень ТТГ у похилому віці може перетнути верхню межу референтного діапазону незалежно від основної функції ЩЗ, якщо не використовувати референтний діапазон рівня ТТГ, скорегований за віком [14].
Індивідуальні варіації функції ЩЗ та можливість впливу на результат визначення рівня ТТГ супутніх захворювань (у тому числі ожиріння), ліків, що часто використовують у загальній популяції, циркулюючих макромолекул, етнічної приналежності, споживання йоду, вагітності та часу доби чи року свідчать про те, що незначні коливання рівня ТТГ біля верхньої межі референтного діапазону за відсутності клінічних ознак дисфункції ЩЗ необхідно інтерпретувати з обережністю [10, 15-17].
Одне дослідження показало, що корегування референтних діапазонів рівня ТТГ за такими характеристиками пацієнтів, як стать і вік, а також за часом доби та року призвело б до віднесення значної частки людей до категорії осіб із нормальною функцією ЩЗ, а також забезпечило б значну економію коштів завдяки уникненню непотрібного лікування [18]. Подібні спостереження змусили експертів цієї галузі вважати, що поширеність СГТ в деяких популяціях може бути завищена [10].
Вищі рівні ТТГ на тлі СГТ були пов’язані з підвищеним ризиком розвитку явного гіпотиреозу і/або зниженням можливості досягнення стану еутиреозу [19-24]. Наявність антитиреоїдних антитіл залишається стійким предиктором прогресування СГТ до явного [19, 21, 24].
Клінічні ускладнення, пов’язані із СГТ: оновлення доказової бази після виходу останньої версії міжнародних рекомендацій
Підхід
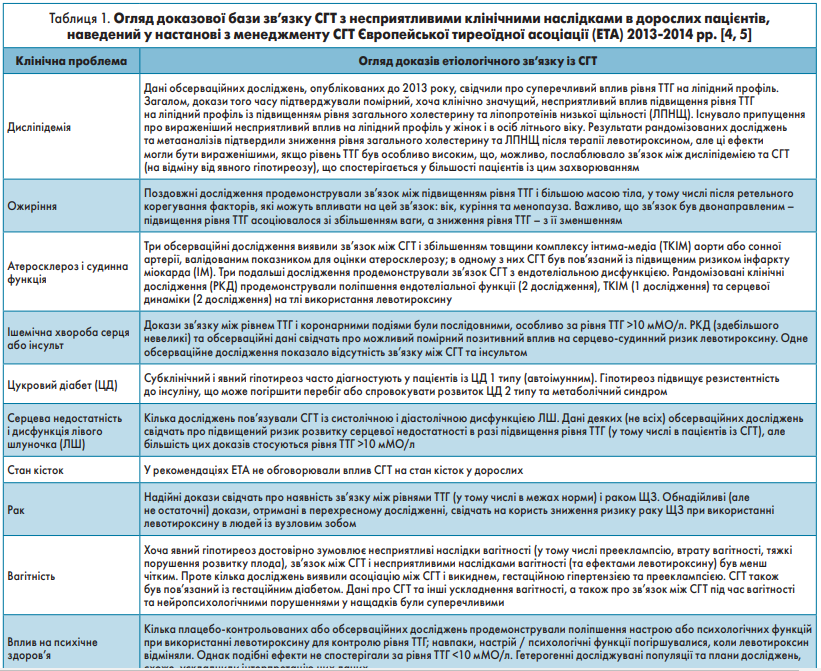
У статті оцінені результати досліджень кількох потенційних клінічно важливих несприятливих станів, пов’язаних із СГТ, які були опубліковані після виходу у 2013 р. Настанови ETA щодо менеджменту субклінічного гіпотиреозу [4]. Короткий огляд доказової бази, наведеної в настанові 2013 року, подано в таблиці 1 [4] (інформація про лікування СГТ під час вагітності була взята з окремої настанови ETA, опублікованої в 2014 р. [5]).
Серцево-судинні фактори ризику
Дисліпідемія. Загалом нові дані рандомізованого дослідження та, особливо, метааналізи підтверджують попередні висновки про порушення ліпідного профілю в людей із СГТ. Ці дослідження також припускають, що використання левотироксину в зазначеній популяції помірно поліпшуватиме показники ліпідного профілю, що може сприяти зниженню ризику несприятливих серцево-судинних наслідків.
Ожиріння. Із часу публікації Європейських рекомендацій щодо менеджменту субклінічного гіпотиреозу в 2013 р. в розумінні зв’язку між СГТ і ожирінням мало що змінилося, окрім подальших підтверджень зв’язку СГТ з метаболічним синдромом та абдомінальним ожирінням. Немає нових доказів на користь використання левотироксину при ожирінні.
Судинна дисфункція. Результати останніх досліджень продовжують свідчити про наявність зв’язку між СГТ і судинною дисфункцією. Цікаво, що нові дослідження повідомляють про сприятливий вплив левотироксину на зменшення прогресування атеросклерозу, критерієм якого є товщина комплексу інтима-медіа (ТКІМ). У великому метааналізі було показано, що зменшення прогресування ТКІМ корелює зі зниженням ризику несприятливих серцево-судинних подій. Відповідно, ці дані підтверджують гіпотезу про те, що використання левотироксину при СГТ може поліпшувати прогноз, зменшуючи негативні серцево-судинні наслідки [56].
Серцева недостатність і кардіальна дисфункція. Обсерваційні дослідження свідчать на користь тісного зв’язку СГТ із серцевою недостатністю та кардіальною дисфункцією. Використання левотироксину після ІМ або в літніх людей не впливало на показники серцевої діяльності, однак необхідна оцінка переваг застосування левотироксину в пацієнтів із наявною серцевою недостатністю та СГТ в умовах РКД.
Інші серцево-судинні фактори ризику
На сьогодні в ході обсерваційних досліджень і метааналізів отримані переконливі докази того, що СГТ пов’язаний із підвищеним серцево-судинним ризиком і ризиком несприятливих серцево-судинних подій. Роль помірного підвищення рівня ТТГ у розвитку несприятливих серцево-судинних наслідків залишається незрозумілою. Її необхідно вивчати в популяціях із різними рівнями серцево-судинного ризику, зумовленими як модифікованими факторами ризику, так і тими, на які впливати неможливо (особливо такими, як вік).
ЦД 2 типу. Дані, що свідчать про взаємозв’язок між ЦД 2 типу та СГТ, суперечливі. Надійний дизайн метааналізу, який не виявив зв’язку між СГТ та ризиком розвитку ЦД 2 типу, а також відсутність нових даних щодо лікування левотироксином у цій популяції свідчать про те, що наразі недоцільно розглядати ЦД 2 типу як важливий фактор, що впливає на підхід до ведення пацієнтів із СГТ.
Рак. Зв’язок між СГТ і ризиком раку залишається суперечливим, оскільки жодне рандомізоване дослідження не підтвердило вплив підвищеного рівня ТТГ або використання левотироксину на захворюваність на рак або його прогноз.
Вагітність. Великі обсяги досліджень, проведених із метою оцінки доцільності лікування СГТ в жінок під час вагітності, не внесли ясності щодо менеджменту цієї популяції. Сьогодні доказова база не підтримує використання левотироксину під час вагітності для поліпшення її наслідків, хоча потрібні додаткові дані з популяцій із викиднем в анамнезі.
Психологічна дисфункція та когнітивні функції. СГТ, імовірно, помірно впливає на психологічний стан порівняно з явним гіпотиреозом, а вплив левотироксину на цей параметр залишається неоднозначним.
Стан кісток і переломи. Переломи вважають важливими ускладненнями гіпертиреозу, а не гіпотиреозу. Стійка асоціація між СГТ і станом кісток або настанови, що рекомендують застосування левотироксину, спрямовані на запобігання переломам, відсутні.
Функція нирок. Ниркова дисфункція може бути ускладненням гіпотиреозу, у тому числі субклінічного. Поліпшення функції нирок при застосуванні левотироксину в популяціях із підвищеним ризиком розвитку хронічної хвороби нирок (ХНН), виявлене у двох рандомізованих дослідженнях (до певної міри підтверджені обсерваційними даними), є інтригуючим і може стати раніше недооціненою перевагою використання левотироксину в цій популяції.
Сучасний погляд на менеджмент СГТ
Останні дані підтверджують, що ризик прогресування СГТ до явного, за незначного підвищення рівня ТТГ у сироватці крові та відсутності автоантитіл до ЩЗ, достатньо низький. Крім того, з’явилися нові докази зв’язку СГТ (або рівня ТТГ, що відповідають СГТ для більшості пацієнтів) із несприятливими наслідками для здоров’я, розглянутими в настанові ETA 2013/4 та детально описаними в таблиці 1, зокрема дисліпідемією, ожирінням, судинною дисфункцією (у тому числі ендотеліальною дисфункцією й атерогенезом), несприятливими серцево-судинними подіями, ЦД, серцевою недостатністю, раком, несприятливими наслідками вагітності та нейропсихологічними проблемами. Крім того, було опубліковано докази зв’язку СГТ з новими серцево-судинними факторами ризику і, що важливо, ХХН, які розглядаються в європейських настановах [4, 5].
Механізм впливу СГТ (якщо такий існує) на серцево-судинні кінцеві точки залишається неясним. Гіпотиреоз сам по собі негативно впливає на класичні фактори ризику серцево-судинних захворювань, а дані одного з обсерваційних досліджень свідчать про пришвидшення прогресування атеросклерозу (підвищення ТКІМ) [26], однак єдине недавнє рандомізоване дослідження, яке оцінювало ТКІМ у популяції із СГТ, не виявило позитивного зв’язку між використанням левотироксину та цим параметром [27]. Вплив гормонів ЩЗ на серце є складним і багатофакторним і, імовірно, зумовлений кількома механізмами [28, 29]. В одному експертному огляді, що підсумував результати низки метааналізів, присвячених цьому питанню, було встановлено зв’язок між СГТ та несприятливими серцево-судинними кінцевими точками [30]. На думку автора огляду, несприятливий вплив СГТ на серцево-судинну систему може бути опосередкований іншими серцево-судинними факторами ризику, і СГТ у такому разі може відігравати роль «тригерної події», коли серцево-судинний ризик вже є високим [30]. Ожиріння – добре відомий фактор ризику серцево-судинних захворювань: очікують, що прогресування надмірної ваги / ожиріння призводитиме до більш несприятливих серцево-судинних наслідків [31]. Однак зв’язок між ожирінням і тиреоїдним гомеостазом є двонаправленим, і неможливо пов’язати зміни маси тіла виключно або переважно змінами тиреоїдного статусу [16, 32]. Нещодавнє дослідження показало, що значна частка осіб із патологічним ожирінням і діагностованим СГТ мала підвищений рівень ТТГ, що не було зумовлено наявністю автоантитіл до ЩЗ [31]. У зв’язку з цим виникає питання, чи має помірне підвищення рівня ТТГ підтверджувати діагноз СГТ в людей із морбідним ожирінням [31-33].
Водночас у наведеній доказовій базі наявні суттєві обмеження. Найбільш виражений зв’язок між СГТ і несприятливими серцево-судинними наслідками виявлено в осіб із рівнем ТТГ >10 мМО/л, хоча є деякі нові докази шкоди, пов’язаної із СГТ за нижчих рівнів ТТГ. Крім того, остаточних доказів, що підтверджують причинно-наслідковий зв’язок між СГТ і цими важливими клінічними станами, досі немає через відсутність РКД із достатньою силою.
Тема, яка послідовно прослідковувалася в усіх оглянутих доказових джерелах, стосувалася очевидної відсутності ефекту від замісної терапії гормонами ЩЗ в пацієнтів літнього віку, особливо за результатами первинного та вторинного аналізів РКД TRUST. Нещодавнє рандомізоване дослідження за участю пацієнтів віком старше 65 років із СГТ та незначно вираженими симптомами виявило, що застосування вищого, ніж зазвичай, цільового рівня ТТГ для титрування терапії левотироксином (8 мМО/л) не призвело до будь-яких несприятливих змін у симптомах, якості життя або факторах ризику несприятливих тиреоїдних кінцевих точок (серцево-судинні біомаркери і стан кісток) [34, 35]. У Дослідженні оптимальної дози тироксин-замісної терапії у людей похилого віку [The Study of Optimal Replacement of Thyroxine in the Elderly (SORTED)] було встановлено, що використання менших доз левотироксину в людей похилого віку з гіпотиреозом не пов’язане з будь-яким несприятливим впливом на якість життя, серцево-судинні маркери чи маркери здоров’я кісток [36]. Таким чином, разом зі спостереженням про те, що рівень ТТГ може з віком природним чином підвищуватися, отримані висновки підкреслюють необхідність використання для менеджменту СГТ в цієї категорії пацієнтів порогових значень рівнів ТТГ, скорегованих за віком [14, 37].
Відповідно, рівень ТТГ, дещо вищий за вікову межу норми, разом із незначно зниженим або нормальним рівнем вТ4 у людини літнього віку зможе відображати вікову зміну заданої точки тиреоїдного гомеостазу, а не дисфункцію ЩЗ, яка потребує втручання.
А втім нещодавнє (2019) багатонаціональне опитування лікарів, які ведуть пацієнтів із гіпотиреозом, виявило, що 20% лікарів лікували б літнього пацієнта з високим рівнем ТТГ, що відповідає СГТ, але без ознак або симптомів захворювання [39]. Дані зі США відображають подібну картину [40]. Отримані висновки свідчать про необхідність постійного оновлення знань медичних працівників про СГТ [39].
З іншого боку, з’явилося мало нових даних щодо патофізіології, клінічного перебігу або лікування СГТ в педіатричній популяції.
СГТ у дітей вважають відносно доброякісним станом із високою ймовірністю ремісії до стану еутиреозу, а призначення левотироксину вважають необхідним лише дітям з явним гіпотиреозом [41, 42]. Крім того, рівень ТТГ в дитячому віці різко змінюється, і референтні діапазони рівня ТТГ для дорослих можуть бути непридатними для дітей [43].
Сама природа СГТ як захворювання залишається суперечливою [7]. Нещодавня експертна думка полягала в тому, що використанння левотироксину не можна розглядати в пацієнтів із СГТ, якщо їхній вік ≤30 років, вони не вагітні або не планують вагітність за рівня ТТГ >20 мМО/л, або не мають тяжких симптомів. Тобто «майже всі дорослі із СГТ не отримують користі від лікування гормонами ЩЗ» [7]. Ендокринологічне товариство та Британська тиреоїдна асоціація спростували ці дані, оскільки описана консенсусна публікація сама по собі не була заснована на доказах, і закликали до додаткових досліджень СГТ, особливо в осіб молодшого віку [44].
Загалом підсумовані вище нещодавні дослідження поглибили рівень доказів щодо СГТ та його впливу на наслідки для здоров’я, але не змінили висновків настанов ETA 2013/14 з лікування СГТ в дорослих (табл. 2). Такі рекомендації, як призначення замісної терапії левотироксином, насамперед пацієнтам із рівнем ТТГ >10 мМО/л (і розгляд доцільності терапії в пацієнтів ≤65 років) та уникнення призначення гормонів ЩЗ, якщо це можливо, літнім пацієнтам із рівнем ТТГ <10 мМО/л), актуальні і сьогодні.
Левотироксин залишається основним засобом для заміщення гормонів ЩЗ, який ретельно титрується для нормалізації рівня ТТГ. Можуть бути корисними препарати з широким діапазоном концентрацій у таблетці, якщо починати з дуже низьких доз левотироксину, наприклад у пацієнтів із захворюваннями серця [45]. Немає жодних доказів на користь доцільності використання трийодтироніну (T3) для заміщення гормонів ЩЗ, принаймні нині, хоча в майбутньому належним чином сплановані дослідження можуть встановити роль замісної терапії трийодтироніном в окремих підгрупах пацієнтів [46].
Висновки
Клінічні дані, які з’явилися протягом попереднього десятиліття, підтверджують думку про те, що негативний вплив СГТ на здоров’я є проміжним між еутиреоїдним станом і явним гіпотиреозом. Відповідно, обґрунтування рекомендацій щодо замісної терапії, описані в рекомендаціях ETA, опублікованих майже 10 років тому, загалом залишається дійсним і сьогодні. Проте необхідні додаткові докази, особливо з великих РКД.
Список літератури – у редакції
Реферативний огляд статті Urgatz B. et al. Subclinical hypothyroidism, outcomes and management guidelines: a narrative review and update of recent literature. Current Medical Research and Opinion. 2023.
Підготувала Ганна Кирпач
Повну версію дивіться: https://www.tandfonline.com/doi/full/10.1080/03007995.2023.2165811
Тематичний номер «Діабетологія. Тиреоїдологія. Метаболічні розлади» № 2 (62) 2023 р.