23 жовтня, 2023
Клініко-психопатологічна структура та психопатологічні особливості розладів адаптації у внутрішньо переміщених осіб
 У сучасному світі на стан психічного здоров’я має вплив низка різноманітних соціально-економічних, біологічних та екологічних чинників, як-от насильство, війна, психологічний /економічний тиск, різкі соціальні зміни, напружені умови роботи, гендерна дискримінація, соціальна ізоляція, нездоровий спосіб життя, поганий фізичний стан та порушення прав людини [1].
У сучасному світі на стан психічного здоров’я має вплив низка різноманітних соціально-економічних, біологічних та екологічних чинників, як-от насильство, війна, психологічний /економічний тиск, різкі соціальні зміни, напружені умови роботи, гендерна дискримінація, соціальна ізоляція, нездоровий спосіб життя, поганий фізичний стан та порушення прав людини [1].
Для сучасного життя характерною є наявність стресових подій у різних сферах життя. Стресори можуть мати глибокий вплив на психологічну адаптацію та фізичне здоров’я людини [2‑4]. Проте більшості вдається адаптуватися до стресогенних чинників, але певна кількість осіб реагує хворобливо на стрес, що може призводити до психологічного дистресу та/або порушення функціонування. Така реакція на стрес може розцінюватися як розлад адаптації (РА) [5].
Діапазон ситуацій, які можна вважати провокувальними стресорами, дуже широкий і охоплює різноманітні негативні життєві події. Так, до найчастіших стресорів, що призводять до РА, належать воєнні дії, екологічні катастрофи, серйозні хвороби, конфлікти із сусідами та суперечки, пов’язані з роботою [6‑7].
Найбільша поширеність РА спостерігається в популяціях, які зазнали сильного стресу. Сьогодні населення України зазнає впливу найсильнішого патогенного стресора – військової агресії. Адже саме під час війни страждають та потребують допомоги, зокрема психологічної та психіатричної, численні контингенти осіб, до яких належать внутрішньо переміщені особи (ВПО) і зовнішньо переміщені особи (ЗПО).
Кількість офіційно зареєстрованих ВПО у країні станом на 01.08.2023 досягла 4,9 млн осіб, за кордоном на кінець червня 2023 року проживало понад 8 млн українців (це 20% загального населення України до війни) [8]. У цих групах, як відомо, поширеність РА коливається від 6 до 40%. Високий рівень поширеності РА спостерігається серед військовослужбовців [9‑10].
РА мають схожість із кількома психічними розладами, зокрема посттравматичним стресовим розладом (ПТСР), депресією та тривогою. Як і ПТСР, РА вважаються стресовими розладами, що перебувають на континуумі реакції на стрес [19‑20].
Не у кожної людини, яка переживає стресові події, виникає негативна реакція або розвиваються РА. За оцінками, менш ніж в однієї із 15 осіб розвинулися РА у відповідь на будь-яку негативну життєву подію [20]. Індивідуальні особливості людини визначають те, як вона реагує на стрес. Певна частина може більш раціонально ставитися до негативних наслідків після дії стресової ситуації. Зокрема, стать, культура та етнічна належність можуть мати вплив на реакцію на стрес. Це пояснюється тим, що соціальні групи можуть визначати тяжкість стресового впливу. Як відомо, вплив стресу може залежати від соціально-економічного статусу, раси чи статі. Ці групові відмінності в схильності до стресу лежать в основі типологічних особливостей психічних реакцій.
Воєнні дії на території України стали серйозним чинником вимушеного переміщення осіб по всіх регіонах. Процеси вимушеного переселення стосуються не тільки безпосередньо самих ВПО та ЗПО, але й населення різних країн загалом, які вимушені надавати притулок та допомогу. Психічне здоров’я ВПО та ЗПО – це виклик для сучасної психіатрії. Власне, потреба в психіатричній допомозі серед осіб, які рятуються від війни та агресії, тільки зростатиме [21‑24].
Кількість досліджень, у яких вивчали поширеність саме РА, є невеликою. Зокрема, дослідження Міжнародної мережі European Outcomes of Depression (EOD), у якому повідомлялося про поширеність РА і яке встановило їх рівень (близько 0,5%), обмежувалось лише підтипом депресивного настрою [11‑13].
За даними метааналізу онкологічних хворих, що ґрунтується на 27 статтях, загальний рівень поширеності РА становив 19% [14]. Аналогічні показники зафіксовано у психіатричних стаціонарах, дещо нижчі – у закладах первинної допомоги [15, 16].
Клінічні ознаки РА є доволі поширеними у загальній клінічній практиці. Зважаючи на це, РА у ВПО і ЗПО потребують детального вивчення і глибокого аналізу [17‑18].
Матеріали та методи дослідження
Враховуючи актуальність проблеми вивчення стану психічного здоров’я ВПО та потреби в наданні їм ефективної психологічної та психіатричної допомоги, було обстежено 108 ВПО, серед яких у 38 осіб встановлено РА. Дослідження проводили на підставі оцінювання клініко-психопатологічних особливостей РА, доповнених «Анкетою для визначення соціально-психологічних характеристик пацієнта», яку ми розробили для збору відомостей про ВПО, зокрема анамнестичних даних, ступеня задоволеності різними аспектами життя, впливу зміни місця проживання на життєдіяльність. Це дало змогу зібрати додаткову інформацію про адаптаційні можливості ВПО за психометричними шкалами: шкала Гамільтона для оцінювання депресії (HDRS), шкала Гамільтона щодо визначення рівня тривоги (HАRS) [25, 26].
Під час клініко-психопатологічного дослідження також використовували психодіагностичні методики для визначення:
- стресостійкості та соціальної адаптації T. Holmes and R. Rahe для оцінювання рівня стресу впродовж останнього року [27];
- копінг-стратегій (за методикою Е. Heim) [28];
- здатності та готовності активно й гнучко діяти в ситуації стресу та труднощів або вразливість до переживань стресу (тест життєстійкості) [29];
- домінуючого стану, зокрема настрою і деяких інших характеристик особистісного рівня психічних станів за допомогою суб’єктивних оцінок обстежуваного [29].
Результати дослідження
Соціально-демографічна оцінка
За результатами соціально-демографічного оцінювання пацієнтів із РА, серед обстежених переважали жінки – 55,26%, чоловіки становили 44,74%. Учасники дослідження були віком від 30 до 39 років – 44,74%, від 40 до 49 років – 26,31%, від 50 до 59 років – 21,05%, віком >60 років – 7,90%.
На час обстеження у пацієнтів виявлено суттєві зміни щодо рівня соціальної активності, професійної сфери, житлових умов і добробуту. Оцінка рівня соціальної активності підтвердила його зниження. До переселення 86,84% обстежених працювали; 7,90% – не мали роботи; 5,26% – пенсіонери за віком. Після переселення кількість працюючих суттєво зменшилась – до 28,95%; непрацюючих стало 60,53%, кількість пенсіонерів за віком залишилась незмінною – 5,26%, пенсіонерів з інвалідності та у відпустці для догляду за дитиною до досягнення нею трирічного віку – по 2,63%. Серед працюючих лише 10,53% мали роботу за спеціальністю.
У ВПО суттєво змінилися умови проживання – до переселення 55,26% обстежених мешкали в місті, а 44,74% – у сільській місцевості. Після переїзду в місті проживають 81,58%, у сільській місцевості – 18,42%. Оцінка рівня добробуту до переселення у 71,04% обстежених була середньою, у 21,06% – високою і лише у 7,90% – низькою. Тоді як після переселення у більшості випадків обстежені оцінювали рівень власного добробуту як низький – 81,57%, середній – 15,80% та високий – 2,63%.
Під час обстеження також встановлено чинники, що допомагали / заважали адаптуватися ВПО до ситуації, яка склалася. Так, на думку обстежених, до чинників, які сприяли їхній адаптації, належали: підтримка сім’ї, родичів, колег (21,05%); допомога держави, волонтерів (15,79%); наявність житла, роботи (28,95%); фінансові можливості (60,53%); активна життєва позиція (оптимізм, активність, уміння діяти відповідно до ситуації, здатність приймати рішення) (21,05%); приймання речовин, що знижують напругу (ліки, алкоголь, наркотичні засоби, сигарети) (18,42%).
До чинників, що заважали адаптації до ситуації належали: брак підтримки сім’ї, родичів, колег (60,53%); відсутність підтримки держави, волонтерів (71,05%); відсутність власного житла, звичної роботи (71,05%); фінансові труднощі (81,58%); пасивна життєва позиція (песимізм, пасивність, категоричність, ригідність, брак цілей на майбутнє) (28,95%); погане самопочуття (47,37%); приймання речовин, що знижують напругу (ліки, алкоголь, наркотичні засоби, сигарети) (28,95%).
Оцінка клінічної картини РА
За допомогою оцінювання клінічної картини РА у ВПО вдалося встановити емоційні, сомато-вегетативні, когнітивні та поведінкові симптоми.
Спектр емоційних порушень у структурі РА вирізнявся у всіх обстежених зниженим настроєм і тривогою (100,00%); відчуттям внутрішнього неспокою (97,37%); різноманітними страхами (94,74%), напругою (84,21%); роздратованістю (81,58%); відчуттям душевного тягаря (76,32%), нестриманістю (65,79%); хвилюванням (65,79%); агресивністю, яку важко стримувати (60,53%); плаксивістю (44,73%).
До того ж обстежені мали об’єднані симптоми емоційного спектра.
Соматовегетативна складова клінічної симптоматики у ВПО з РА характеризувалась наявністю великої кількості різноманітних симптомів. У пацієнтів зафіксовано відчуття стиснення за грудниною (94,74%); втомлюваність (92,10%); порушення сну (важко засинати, сон поверхневий, тривожний, брак відчуття відпочинку після сну) (92,10%); жахливі сновидіння (89,47%); серцебиття (84,21%); порушення апетиту (81,57%); загальну слабкість (78,94%); біль у ділянці серця (76,32%); порушення сексуальної функції (зниження лібідо, погіршення ерекції, втрата оргазму) (68,42%); загальний дискомфорт у тілі (65,79%); важке дихання (60,53%); пітливість (57,89%); різноманітні больові та спазматичні відчуття у м’язах (57,89%); важкість у спині та кінцівках (50,00%); втому (50,00%); відчуття пустоти в епігастрії (50,00%); головний біль (47,36%); спазматичні відчуття з боку шлунково-кишкового тракту (42,10%).
Когнітивні порушення у ВПО з РА вирізнялись поєднанням скарг на зниження продуктивності діяльності у різних сферах життя (94,73%); схильністю до переживань через пережиті психотравмувальні події (65,78%); порушенням концентрації уваги (39,47%) та пам’яті (39,47%).
У структурі поведінкових порушень при РА виявлено звуження кола спілкування з оточенням (94,73%); низький рівень реалізації у соціумі (89,47%); низька продуктивність у різних сферах життя (89,47%); низький рівень мотивації (86,84%); неможливість адаптуватися у змінених умовах життя (81,57%); невпевненість у собі (52,63%).
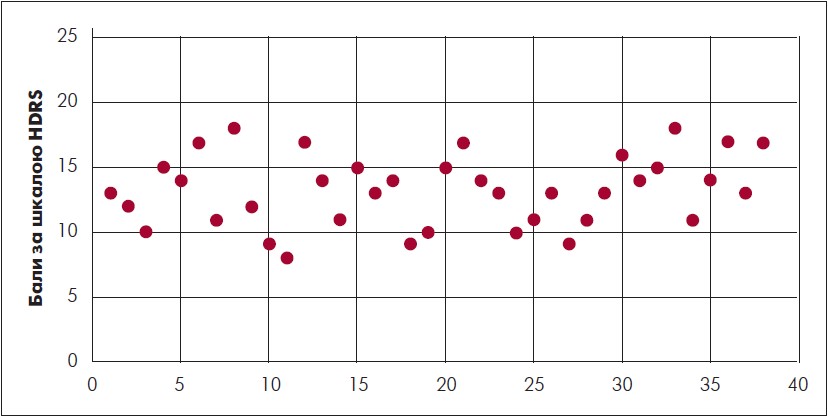
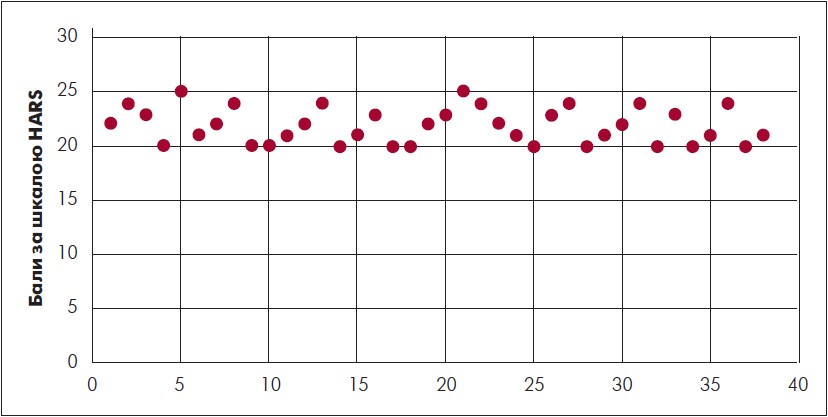
Клінічне оцінювання виразності емоційних порушень за РА доповнювали даними рівня депресії за шкалою Гамільтона (HDRS) та тривоги за шкалою HARS, що відображено на рисунках 1 і 2.
Рис. 1. Показники рівня депресії у ВПО з розладами адаптації за шкалою HDRS
Рис. 2. Показники рівня тривоги у ВПО з розладами адаптації за шкалою HАRS
За даними шкали HDRS, із 38 обстежених із РА 20 осіб мали ознаки депресії легкого рівня (від 8 до 13 балів), 18 – помірного рівня (14‑18 балів). За даними шкали HАRS, лише у 7 обстежених рівень тривоги відповідав легким ознакам тривожного розладу (від 14 до 20 балів), у 31 – тривога мала симптоматичний характер (від 21 до 28 балів).
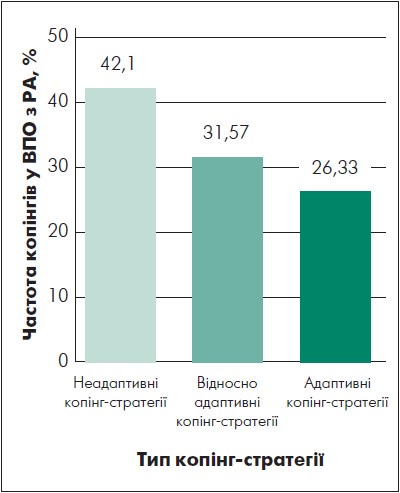
Методика E. Heim дає змогу досліджувати 26 ситуаційно-специфічних варіантів копінгу, розподілених відповідно до трьох основних сфер психічної діяльності на когнітивний, емоційний та поведінковий копінг-механізми, а також ступінь адаптивних можливостей. Усі копінг-стратегії були розділені на три групи: 1) адаптивні, відносно адаптивні та неадаптивні (рис. 3).
Рис. 3. Результати застосування провідних копінг-стратегій у ВПО з РА (за методикою Е. Heim)
Найчастіше в обстежених із РА фіксували неадаптивні копінги (42,10%), відносно адаптивні (31,57%) і адаптивні (26,33%). Детальний аналіз копінг-стратегій виконували залежно від когнітивного, емоційного та поведінкового аспектів. У структурі когнітивних копінг-стратегій в обстежених переважали: розгубленість (23,68%), смиренність (18,42%), релігійність (15,78%), дисимуляції (10,52%), проблемний аналіз (10,52%), відносність (10,52%), додавання сенсу (5,26%), установки власної цінності (5,26%). Структура емоційних копінг-стратегій вирізнялась наявністю придушення емоцій (23,68%), покірності (15,78%), самозвинувачення (15,78%), агресивності (13,15%), пасивної кооперації (13,15%), оптимізму (7,89%), емоційної розрядки (7,89%), протесту (2,63%).
У структурі поведінкових копінг-стратегії фіксували: активне уникнення (28,94%), відступ (18,42%), звернення (15,78%), компенсацію (13,15%), співпрацю (10,52%), конструктивну активність (7,89%), альтруїзм (5,26%). Оцінювання домінуючого психічного стану охоплювало низку показників: ставлення до життєвої ситуації (активне / пасивне); тонусу (високий / низький); рівня спокою / тривоги; емоційного стану (стійкий / нестійкий); рівня задоволеності життям загалом; образу себе (позитивний / негативний). Результати представлено на рисунку 4.
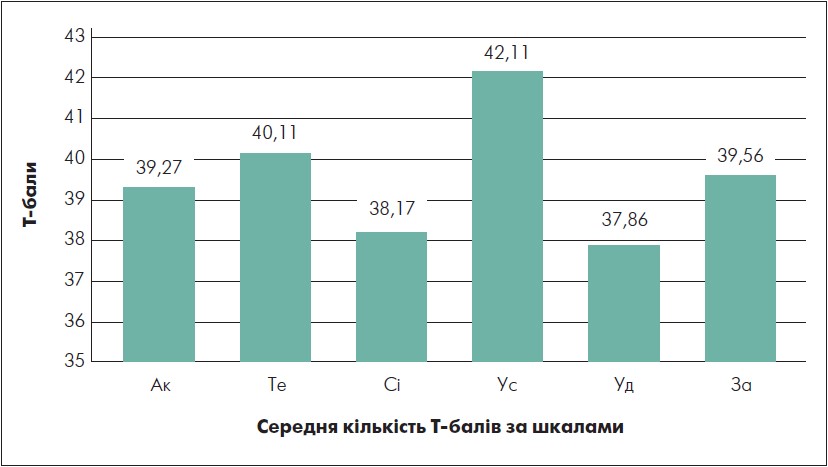
Рис. 4. Особливості домінуючого психічного стану, визначені за відповідною методикою
Примітки: Умовні позначення шкал: Ак — активне / пасивне ставлення до життєвої ситуації; Те — тонус: високий / низький;
Сі — спокій / тривога; Ус — стійкість / нестійкість емоційного стану; Уд — задоволеність / незадоволеність життям загалом;
За — позитивний / негативний образ себе.
За шкалою «Активне-пасивне ставлення до життєвої ситуації» у групі обстежених із РА показники були низькими ([39,27±18,02]) Т-балів), що свідчить, зокрема, про пасивне ставлення до життєвої ситуації, переважання песимістичної позиції та зневіри в можливість успішного подолання перешкод в оцінюванні багатьох життєвих ситуацій.
За шкалою «Тонус» було отримано також низький показник ([40,11±19,51] Т-балів), що свідчить про наявність втоми, незібраності, млявості, інертності, низької працездатності.
За шкалою «Спокій / тривога» було зафіксовано низькі показники спокою ([38,17±15,43] Т-балів), що свідчить про переважання тривожності, очікування подій із несприятливими наслідками, передчуття майбутньої загрози.
Результати за шкалою «Стійкість-нестійкість емоційного стану» також продемонстрували переважання знижених показників ([42,11±19,56] Т-балів), що свідчило про емоційну нестійкість, мінливий настрій, підвищену дратівливість обстежених.
Оцінювання за шкалою «Задоволеності / незадоволеності життям загалом» також мало низькі показники ([37,86±15,72] Т-балів), зокрема обстеженим був притаманний низький рівень задоволеності життям загалом, перебігом подій та самореалізацією.
Результати за шкалою «Позитивний / негативний образ самого себе» також були дещо заниженими, але демонстрували достатньо адекватний рівень самооцінки (середня кількість [39,56] Т-балів). Власне, аналіз життєстійкості допоміг визначити загальний рівень цього показника: у 65,78% – низький, у 23,69% – середній, у 10,53% – високий рівень життєстійкості.
Для більш детального аналізу життєстійкості також було проаналізовано такі складові, як залученість, контроль та прийняття ризику. Їх рівень виразності і життєстійкості загалом перешкоджав або сприяв розвитку внутрішньої напруги за стресових ситуацій.
Зокрема, залученість визначали як упевненість у тому, що заглибленість у нинішні події дає максимальний шанс знайти щось цікаве та цінне для особистості. Серед ВПО з РА високий рівень залученості мали 11,76% осіб, середній – 33,33% та низький – 54,90%.
Процес контролю являє собою впевненість у тому, що боротьба допомагає чинити вплив на результат того, що відбувається. Високий рівень контролю встановлено у 15,69% , середній – у 39,22% та низький – у 45,10%.
Психологія прийняття ризику потребує багатогранного підходу, що враховує біологічні, когнітивні та соціальні чинники. Високий рівень прийняття ризику виявлено у 7,84%, середній – у 35,89%, низький – у 56,86%.
Отримані дані свідчать про те, що ВПО з РА мають знижені показники життєстійкості, які можна використовувати як мішень для психотерапевтичного втручання.
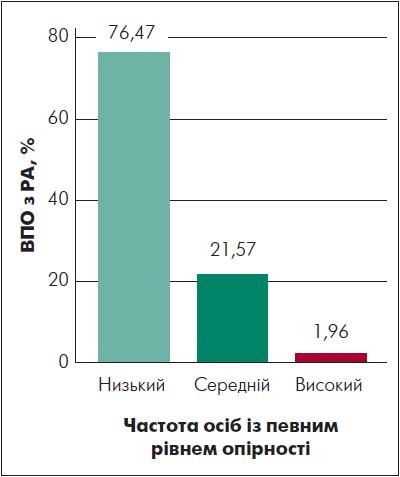
Для визначення рівня стресу впродовж останнього року використовували методику визначення стресостійкості та соціальної адаптації Т. Холмса та Р. Раге (рис. 5).
Рис. 5. Рівні опірності стресовим подіям у ВПО з РА, встановлені за методикою визначення стресостійкості та соціальної адаптації
В обстежених ВПО з РА у 76,47% встановлено низьку, у 21,57% – середню та у 1,96% – високу опірність стресовим чинникам.
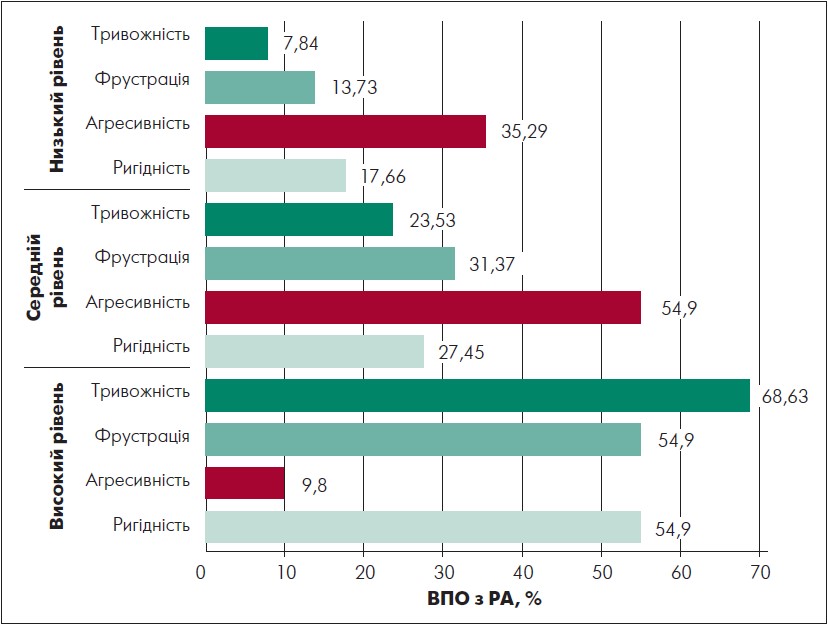
За допомогою аналізу самооцінки психічних станів визначали виразність таких психічних станів, як: тривожність, фрустрація, агресивність, ригідність (рис. 6).
Рис. 6. Виразність психічних станів у ВПО з РА з різними рівнями опірності стресовим чинникам (за Г. Айзенком)
Так, у ВПО з РА переважав високий рівень тривожності (68,63±7,69%), фрустрації (54,90±7,37%) та ригідності (54,90±7,37%) і середній рівень агресивності (54,90±7,37%).
Обговорення
Отримані під час дослідження результати свідчать про гостру потребу в оцінюванні психічного стану ВПО з РА для надання необхідної медичної допомоги та психологічної підтримки.
Загалом для пацієнтів із РА характерним є домінування розладів тривожно-депресивного спектра легкого або помірного рівня. Структура психічних розладів у ВПО вирізняється поєднанням емоційних, сомато-вегетативних, когнітивних та поведінкових симптомів.
У клінічній картині ВПО з РА переважали симптоми зниженого настрою та тривоги (100,00%), що супроводжувались відчуттям внутрішнього неспокою (97,37%); різноманітними страхами (94,74%); напругою (84,21%); роздратованістю (81,58%); відчуттям душевного тягаря (76,32%); втомлюваністю (92,10%); порушенням сну (важко засинати, сон поверхневий, тривожний, брак відчуття відпочинку після сну) (92,10%); страшними сновидіннями (89,47%); загальною слабкістю (78,94%); дискомфортом у тілі (65,79%); серцебиттям (84,21%); відчуттям стиснення за грудниною (94,74%); розладами харчової поведінки (брак апетиту) (81,57%); порушенням сексуальної функції (зниження лібідо, погіршення ерекції, втрата відчуття оргазму) (68,42%); різноманітними больовими та спазматичними відчуттями у м’язах (57,89%); зниженням продуктивності у різних сферах життя (94,73%) та схильністю до переживань через пережиті психотравмувальні події (65,78%); звуженням кола спілкування з оточенням (94,73%); низьким рівнем реалізації у соціумі (89,47%); низьким рівнем мотивації (86,84%); відчуттям неможливості адаптуватися за змінених умов життя (81,57%).
На підставі виявлених закономірностей розвитку РА у ВПО було розроблено комплекс терапевтичних заходів, що враховують особливості та умови формування згаданої патології, специфіку клінічної картини та перебіг захворювання.
Головними принципами при лікуванні цієї категорії хворих є: комплексність терапевтичних заходів – поєднання методів фармако- та психотерапії, причому остання має провідне значення; етапність втручань (1-й етап – активна, 2-й етап – стабілізувальна і 3-й етап – підтримувальна терапія).
Фармакотерапія передбачає застосування психотропних препаратів залежно від специфіки розладу. Психотерапія є провідним методом лікування та спрямована на переоцінення психотравмувальних чинників оптимізацію використання особистісних ресурсів хворого в умовах переміщення та напрацювання адаптивних форм поведінки.
До формування РА у ВПО залучений складний комплекс чинників, який охоплює травматичні події, соціально-демографічні, клініко-психопатологічні, індивідуально-психологічні відмінності та особливості соматичного стану. Усі ці чинники вирізняються певною внутрішньою взаємодією і взаємним впливом. Власне, один і ті самі чинники у різних осіб можуть бути як пусковими, підтримувальними, потенціювальними або стримувальними і протекторними щодо розвитку психічних порушень. Тоді як визначальними з усіх чинників формування РА є особливості психотравмувальної події, індивідуальна значущість психотравми, рівень соціальної підтримки, особистісні відмінності (зокрема, механізми психологічного захисту і копінг-стратегії, характеристики емоційної сфери, рівень фрустраційної толерантності та ін.), а також чинники ризику (як-от стать, вік, наявність психічних розладів і психотравмувальних подій в анамнезі, низький соціально-економічний статус).
Найзначущими є характеристики пережитої катастрофи (як-от більш тяжкий, масивний, інтенсивний і тривалий вплив екстремальних чинників), наявність поранень і фізичних травм у хворого чи когось із його родичів чи знайомих, перевага в структурі захисних механізмів проєкції та регресії. Індивідуально-психологічні чинники відіграють роль основної опосередкованої ланки у формуванні патологічного процесу.
Зважаючи на особливості клінічної картини РА, для якої характерне поєднання емоційних порушень тривожно-депресивного спектра, емоційної нестабільності, сомато-вегетативних та астенічних симптомів, когнітивних порушень і розладів емоційного компонента поведінки, як засіб фармакотерапії ми використовували препарат Адаптол – мебікар (тетраметилтетраазабіциклооктандіон), небензодіазепіновий анксіолітик. Вказаний лікарський засіб належить до препаратів вибору в разі РА, показаннями до його застосування є невротичні та неврозоподібні стани, які супроводжуються роздратуванням, емоційною нестабільністю, тривогою, страхом. Препарат також сприяє поліпшенню переносимості нейролептиків і транквілізаторів для усунення сомато-вегетативних і неврологічних побічних ефектів, спричинених ними; кардіалгії різного генезу (не пов’язаної з ІХС); нікотинової абстиненції (у складі комплексної терапії для зменшення потягу до куріння тютюну).
Також важливою відмінністю препарату Адаптол від класичних бензодіазепінів та анксіолітиків є поєднання системних нейромедіаторних і клітинних механізмів дії. Серед його основних нейромедіаторних ефектів – центральний ГАМК-ергічний, серотонінергічний і менш виразний холінергічний вплив на тлі значної адренолітичної та антиглутаматергічної дії. Саме завдяки ГАМК-ергічному ефекту препарату притаманні протитривожні властивості. Адаптол нормалізує баланс активності різних нейромедіаторних систем у головному мозку, чинить «вегетостабілізувальну» та адаптогенну дію через комплексний вплив на систему взаємозв’язків нейромедіаторних систем головного мозку.
Як анксіолітичний засіб усім пацієнтам призначали Адаптол за такою схемою: доза препарату впродовж перших 5 днів становила 500 мг двічі на добу, із 6-го дня її збільшували до 500 мг тричі на добу, і такого режиму дозування пацієнт дотримувався протягом 30 днів. Після стабілізації стану дозування поступово зменшували. Тривалість лікування становила від 60 до 90 днів.
Щодо психотерапії, то на 1-му етапі вона мала седативний і підтримувальний характер та проводилася за допомогою когнітивно-поведінкової терапії (КПТ) та сімейної психотерапії. Мета цього етапу була спрямована на переоцінення хворим себе та власного оточення завдяки раціональному переосмисленню того, що відбувається, а також пошуку позитивних чинників, які б допомогли подолати тривожно-депресивні переживання та створити довірливі, комплаєнтні стосунки з хворим та його близькими.
На 2-му етапі психотерапія мала стабілізувальний характер, у якому переважала КПТ, що була спрямована на позитивізацію уявлень хворого щодо ситуації, світу, оточення, а також на визначення власних ресурсів для подолання хвороби.
На 3-му етапі психотерапевтичні втручання були спрямовані на адаптацію хворого до звичайного життя та відновлення його соціального функціонування. Основними засобами на цьому етапі також є КПТ та сімейна терапія.
Зрештою, було доведено ефективність запропонованої комплексної терапевтичної тактики: одужання / виразне покращення зафіксовано у 72,60% пацієнтів, покращення – у 24,67%, брак динаміки – лише у 2,73%.
Висновки
Отже, дані проведеного дослідження підтверджують, що в патопсихологічних механізмах формування РА у ВПО провідну роль відіграють такі чинники, як пасивне та песимістичне ставлення до ситуації, емоційна нестійкість, передчуття загрози, які поєднуються з низьким рівнем опірності стресовим чинникам та життєстійкості. Внаслідок чого відбувалося формування комплексу психопатологічних порушень переважно тривожно-депресивного спектра, зокрема емоційні, сомато-вегетативні, когнітивні та поведінкові розлади. За таких умов найчастіше використовували відносно адаптивні та неадаптивні копінг-стратегії.
Розроблена система лікування ВПО із РА базувалася на психотерапії (КПТ та сімейна психотерапія) та фармакотерапії (Адаптол), яка продемонструвала свою ефективність і може бути рекомендована для застосування.
Тематичний номер «Неврологія. Психіатрія. Психотерапія» № 3 (66) 2023 р.