1 листопада, 2023
Оптимізація рівня вітаміну D: польські рекомендації та клінічна практика
Вітамін D – жиророзчинний вітамін, який відіграє надзвичайно важливу роль у підтримці здоров’я та функціонуванні організму людини. Його функції охоплюють багато аспектів, починаючи від регулювання кісткового метаболізму і закінчуючи підтримкою імунної, серцево-судинної систем та багатьма іншими біологічними процесами. Один із основних шляхів отримання вітаміну D – синтез у шкірі під впливом ультрафіолетового випромінювання. Цей процес дуже важливий для забезпечення достатнього рівня вітаміну D в організмі. Проте не завжди можливо отримати достатню кількість сонячного світла, особливо в регіонах з обмеженою сонячною активністю або у певні сезонні періоди, що створює підвищений ризик дефіциту вітаміну D, який може мати серйозні наслідки для здоров’я. У цій статті розглянуто клінічний досвід профілактики та лікування дефіциту вітаміну D у Польщі.
Метаболізм вітаміну D та його вплив на фізіологію й патологію людського організму представляють складний і важливий аспект медичних досліджень. Вітамін D, який надходить в організм із різних джерел, включаючи харчові продукти, синтезований шкірою під впливом ультрафіолетового випромінювання, проходить складний біохімічний шлях трансформації: гідроксилюється в печінці до 25-гідроксивітаміну D (25(OH)D), а потім у нирках, утворюючи біологічно активний метаболіт 1,25-дигідроксивітамін D (1,25(OH)2D). Важливо зазначити, що вітамін D2, що надходить із сушених на сонці грибів та дріжджів, опромінених ультрафіолетовим випромінюванням, і вітамін D3, що надходить із сонячного опромінення та споживання жирної риби, олії з печінки тріски та харчових добавок, метаболізуються в печінці до 25-гідроксивітаміну D. Фактично 25(OH)D являє собою або 25-гідроксивітамін D2 або 25-гідроксивітамін D3, і його слід розглядати як основну циркулюючу форму метаболіту.
Епідеміологічні дані підтверджують, що дефіцит вітаміну D є поширеним явищем в усьому світі [1-5]. Однак зв’язок між статусом вітаміну D та глобальним і громадським здоров’ям ще не повністю вивчений. Крім того, більшість сучасних досліджень повідомляють про ризики для здоров’я та захворюваність, пов’язані з дефіцитом вітаміну D [6-10].
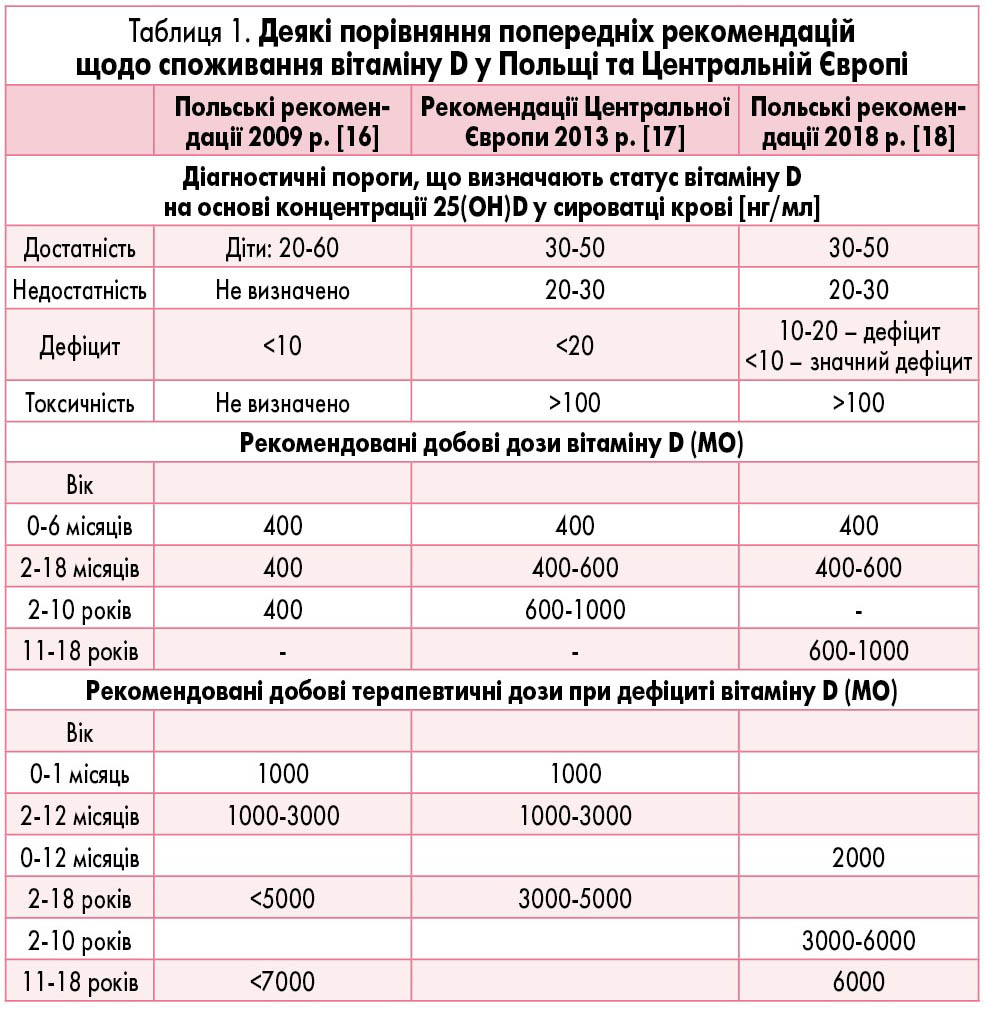
У Польщі в 1822 р. доктор Снядецький виявив зв’язок між аліментарним рахітом та сонячною експозицією у дітей, які проживали у великих містах, порівняно з тими, що мешкали у сільській місцевості. Перші рекомендації щодо запобігання дефіциту вітаміну D були підготовлені та опубліковані в Польщі у 2009 р., другі – у 2013-му, треті – у 2018-му [16-18]. У 2023 р. презентовані оновлені рекомендації з медичної практики щодо профілактики та лікування дефіциту вітаміну D (табл. 1). Обґрунтування цієї консенсусної настанови та оновлених рекомендацій спирається на переконливі докази і зростаючу кількість інформації про вплив вітаміну D на здоров’я в усіх вікових групах. Метою написання рекомендацій є створення стислого та організованого практичного керівництва щодо профілактичного вживання добавок та лікування дефіциту.
Рекомендації 2023 року щодо попередження дефіциту вітаміну D
- Схеми профілактики та лікування дефіциту вітаміну D у Польщі базуються на застосуванні холекальциферолу або, за певних медичних показань, кальцифедіолу. Холекальциферол слід розглядати як препарат першого вибору як для профілактики, так і для лікування дефіциту вітаміну D. Кальцифедіол слід використовувати як препарат другого вибору, коли застосування холекальциферолу не збільшує концентрацію 25(OH)D у сироватці крові або потрібне негайне підвищення рівня 25(OH)D у сироватці крові.
- Профілактика дефіциту вітаміну D у загальній популяції за допомогою холекальциферолу повинна бути індивідуалізована залежно від віку, маси тіла, перебування на сонці, харчових звичок та способу життя людини.
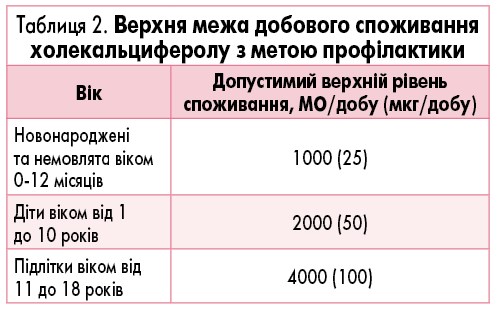
- За відсутності практичних рекомендацій при конкретному захворюванні профілактичне попередження виникнення дефіциту вітаміну D у групах ризику слід здійснювати відповідно до заходів для загальної популяції; максимально допустимі добові дози холекальциферолу (табл. 2) для певної вікової групи в загальній популяції рекомендуються для застосування в групах ризику дефіциту вітаміну D.
- У загальній популяції з документально підтвердженим дефіцитом вітаміну D дозування холекальциферолу повинно базуватися на концентрації 25(OH)D у сироватці крові та хронологічному (календарному) віці.
- У групах ризику у разі дефіциту вітаміну D, підтвердженого лабораторними аналізами, лікування холекальциферолом та корекція дозування повинні базуватися на концентрації 25(OH)D, а також на віці, характері основного захворювання, медикаментозній терапії.
- Коригування режиму дозування відповідно до вподобань пацієнта та щотижнева або щомісячна корекція дози можуть позитивно вплинути на прихильність до лікування.
- У загальній популяції специфічні показання для визначення 25(ОН)D не були встановлені, і скринінг сироваткового 25(ОН)D в усій популяції не рекомендується.
- У групах ризику настійно рекомендується оцінка статусу вітаміну D на основі аналізу сироваткового 25(OH)D.
- Якщо за медичними показаннями необхідна добавка з використанням кальцифедіолу в добовій дозі 10 мкг в пероральному розчині, перший контроль сироваткового 25(OH)D рекомендується проводити через 6-8 днів від початку прийому.
Загальні рекомендації щодо профілактики дефіциту та недостатності вітаміну D
Новонароджені та немовлята
- 0-6 місяців: 400 МО/добу (10 мкг/добу) холекальциферолу з перших днів життя, незалежно від способу вигодовування.
- 6-12 місяців: 400-600 МО/добу (10-15 мкг/добу) холекальциферолу, залежно від добової кількості вітаміну D, що споживається з їжею.
- Доношеним новонародженим та здоровим немовлятам прийом кальцифедіолу не рекомендується.
Діти 1-10 років
- Здоровим дітям віком від 1 до 3 років рекомендується прийом холекальциферолу в добовій дозі 600 МО (15 мкг/добу) і, з урахуванням вікових обмежень щодо прийому сонячних ванн, бажаний протягом усього року.
- Для здорових дітей віком 4-10 років, які приймають сонячні ванни з відкритими передпліччями та ногами протягом 15-30 хвилин у період з 10:00 до 15:00 без сонцезахисного крему, з травня до кінця вересня, прийом холекальциферолу не є обов’язковим, хоча все ще рекомендований і безпечний.
- Якщо ці рекомендації не виконуються для здорових дітей віком 4-10 років, рекомендується додаткове призначення холекальциферолу в дозі 600-1000 МО/добу (15-25 мкг/добу) протягом року, залежно від маси тіла та споживання вітаміну D з їжею.
- Здоровим дітям віком від 1 до 10 років кальцифедіол застосовувати не рекомендується.
Підлітки 11-18 років
- Здоровим підліткам для профілактики дефіциту вітаміну D рекомендується прийом холекальциферолу як препарату першого вибору та кальцифедіолу як препарату другого вибору.
- Для здорових підлітків, які приймають сонячні ванни з відкритими передпліччями та ногами протягом 30-45 хвилин з 10:00 до 15:00 без сонцезахисного крему, з травня до кінця вересня, прийом холекальциферолу не є обов’язковим, хоча все ще рекомендований і безпечний.
- Якщо ці рекомендації не виконуються, рекомендується прийом добавок на основі холекальциферолу в дозі 1000-2000 МО/добу (25-50 мкг/добу) протягом року, з урахуванням маси тіла та споживання вітаміну D з їжею.
- Якщо вищезазначені рекомендації не виконуються, рекомендується альтернативна профілактика на основі кальцифедіолу в добовій дозі 10 мкг (розчин для перорального застосування) протягом року, а контрольний аналіз сироваткового 25(OH)D повинен бути проведений через 6-8 днів після початку прийому добавок.
Недоношені новонароджені
Немовлята, народжені на терміні гестації <32 тижнів
- Якщо можливе ентеральне харчування, рекомендується доза 800 МО/добу (20 мкг/добу) холекальциферолу з перших днів життя, незалежно від способу вигодовування, протягом першого місяця життя. Потреба в холекальциферолі з раціоном харчування повинна розраховуватися з другого місяця життя. Кальцифедіол не рекомендується.
- Прийом добавок слід контролювати за допомогою аналізу концентрації 25(OH)D у сироватці крові, як під час госпіталізації (перший огляд через 4 тижні прийому добавок), так і в амбулаторних умовах.
- Загальна добова доза холекальциферолу 1000 МО (25 мкг/добу) і вище може створювати ризик передозування вітаміну D, особливо у новонароджених з масою тіла при народженні <1000 г.
Немовлята, народжені на 33-36 тижні гестації
- З перших днів життя, незалежно від способу вигодовування, рекомендується 400 МО/добу (10 мкг/добу) холекальциферолу; кальцифедіол не рекомендується.
- Немає необхідності регулярно контролювати концентрацію 25(OH)D у сироватці крові.
- У новонароджених із підвищеним ризиком дефіциту вітаміну D (тривале парентеральне харчування) слід розглянути можливість призначення добавок під контролем концентрації 25(OH)D у сироватці крові (>2 тижнів, терапія кетоконазолом >2 тижнів, протисудомне лікування, холестаз, маса тіла при народженні <1500 г).
Додаткове харчування в групах ризику дефіциту вітаміну D
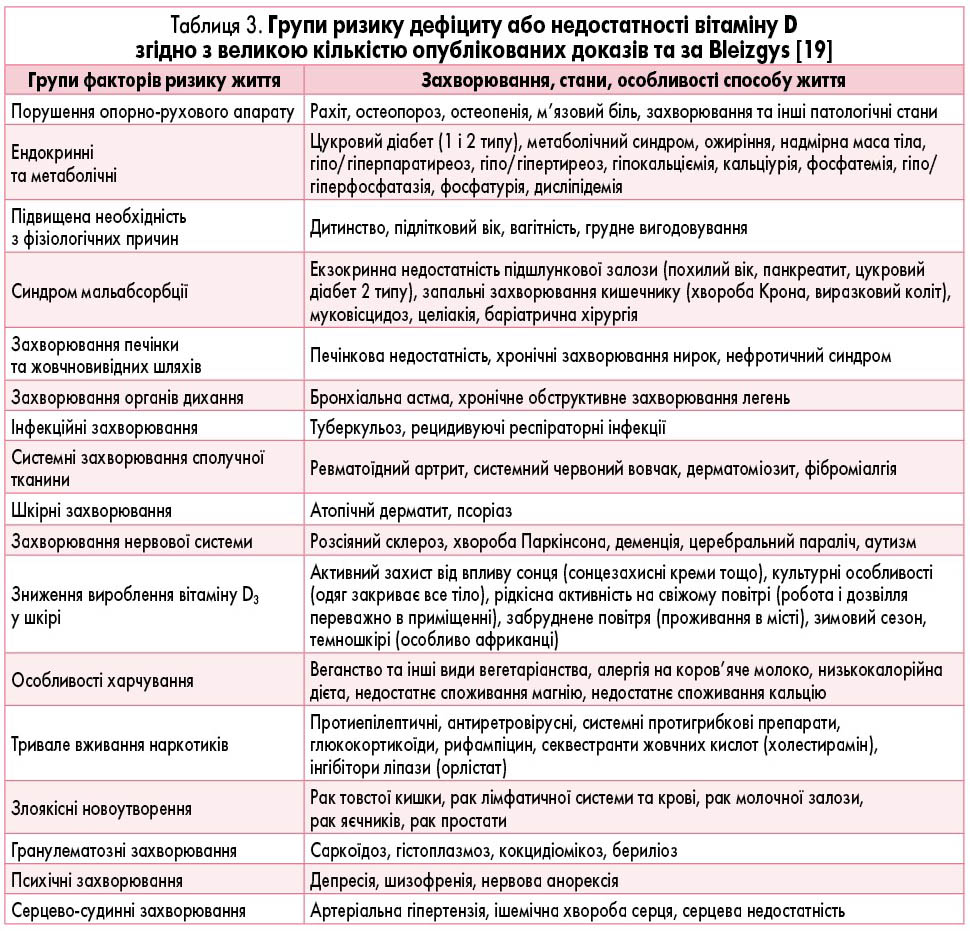
- Пацієнтам із ризиком дефіциту вітаміну D (табл. 3) слід призначити холекальциферол або кальцифедіол та контролювати концентрацію 25(OH)D у сироватці крові, щоб досягти та підтримувати оптимальну концентрацію >30-50 нг/мл.
- Якщо у групах ризику неможливо оцінити концентрацію 25(OH)D у сироватці крові, дозування холекальциферолу слід здійснювати відповідно до рекомендацій для загальної популяції у максимальних дозах для даної вікової групи. В якості альтернативи для профілактичного лікування можна розглянути застосування кальцифедіолу в добовій дозі 10 мкг (розчин для перорального застосування).
- Надмірна маса тіла та ожиріння потребують особливої уваги, оскільки цей стан зазвичай вимагає подвійної дози холекальциферолу порівняно з дозами, рекомендованими для однолітків з нормальною масою тіла. В осіб з ожирінням кальцифедіол у добовій дозі 10 мкг (розчин для перорального застосування) може розглядатися як альтернативна схема профілактики другого вибору. Ожиріння у дітей та підлітків визначається як ІМТ >90-го перцентиля для віку та статі.
Додаткове харчування в окремих групах ризику гіперчутливості до вітаміну D
- Перед початком прийому препарату слід оцінити ризик гіперчутливості до вітаміну D, якщо це можливо (мутація гена SLC34A1, мутація гена CYP24A1, гіперкальціурія, гіперкальціємія, нефролітіаз, нефрокальциноз або інші види гіперчутливості до вітаміну D в анамнезі у пацієнта або членів його сім’ї). Пацієнти з хронічними захворюваннями нирок, особливо ті, що перебувають на діалізі, реципієнти ниркового трансплантата, мають ризик неадекватної активації вітаміну D шляхом гідроксилювання в положенні 1α за допомогою CYP27B1 та дезактивації за допомогою CYP24A1, оскільки обидва ферменти переважно активні в проксимальних канальцях нирок.
- У пацієнтів із ризиком підвищеної чутливості до вітаміну D прийом препаратів слід проводити обережно, індивідуально, завжди контролювати рівень кальцію в сироватці крові, паратгормону (ПТГ), 25(OH)D в сироватці крові, 1,25(OH)2D у сироватці крові та 24-годинну кальціурію (перевага надається співвідношенню кальцію до креатиніну в сечі).
- Пацієнти, які страждають на хронічні захворювання з утворенням гранулем, включаючи саркоїдоз, туберкульоз та хронічні грибкові інфекції, а також деякі пацієнти з лімфомами, мають активовані макрофаги, які виробляють 1,25(OH)2D нерегульованим чином. Таким пацієнтам може знадобитися лікування вітаміном D для підвищення рівня 25(OH)D у сироватці крові приблизно до 25 нг/мл [17, 20]. Концентрацію 25(OH)D необхідно ретельно контролювати, оскільки гіперкальціурія та гіперкальціємія зазвичай спостерігаються, коли рівень 25(OH)D перевищує 30 нг/мл [17, 20].
- Пацієнти з первинним гіперпаратиреозом та гіперкальціємією часто мають дефіцит вітаміну D. Важливо відшкодувати дефіцит вітаміну D і підтримувати його достатній рівень. У більшості пацієнтів рівень кальцію в сироватці крові не підвищується, а рівень паратиреоїдного гормону (ПТГ) може навіть знизитися. У пацієнтів із первинним гіперпаратиреозом рівень 25(OH)D у сироватці крові слід підтримувати на рівні >30 нг/мл. Додавати холекальциферол треба обережно, щоб запобігти подальшому підвищенню концентрації кальцію в сироватці або сечі [21].
Профілактичні та лікувальні рекомендації на основі значень концентрації 25(OH)D
Оцінка статусу вітаміну D та діагностичні критерії
Рекомендується вимірювати як 25(OH)D2, так і 25(OH)D3, що дає загальну концентрацію 25(OH)D в сироватці крові як показник статусу вітаміну D. Загальний рівень 25(OH)D, з варіацією в межах одного аналізу <5% та варіацією між аналізами <10%, повинен підлягати контролю якості за допомогою системи сертифікації DEQAS. Найкращі аналізи визначають загальну концентрацію 25(OH)D, за винятком 3-епі-25(OH)D. Діагностичні пороги, що визначають концентрацію 25(OH)D у сироватці крові в Польщі, наведені нижче.
- Концентрація ≤20 нг/мл (50 нмоль/л) вказує на дефіцит вітаміну D, який слід негайно лікувати медикаментозно із застосуванням терапевтичного дозування.
- Концентрація від >20 нг/мл (50 нмоль/л) до <30 нг/мл (75 нмоль/л) відображає субоптимальний статус вітаміну D, що вимагає помірного збільшення дози.
- Концентрація від ≥30 нг/мл (75 нмоль/л) до 50 нг/мл (12 нмоль/л) відображає адекватний або оптимальний статус вітаміну D.
- Концентрація від >50 нг/мл (125 нмоль/л) до 100 нг/мл (250 нмоль/л) вказує на високий рівень вітаміну D.
- Концентрація вище 100 нг/мл (250 нмоль/л) вказує на підвищений ризик інтоксикації та необхідність зменшення/припинення прийому добавок або лікування до досягнення цільової концентрації 25(OH)D.
Принципи доповнення і лікування холекальциферолом та кальцифедіолом на основі концентрації 25(OH)D у сироватці крові ≤20 нг/мл
- Значення 25(OH)D ≤20 нг/мл свідчить про нагальну потребу розпочати медичне втручання.
- Одноразова навантажувальна терапія із застосуванням дози холекальциферолу 100 000 МО і вище у Польщі не рекомендується.
- Дозування холекальциферолу та кальцифедіолу для терапії дефіциту вітаміну D повинно базуватися на концентрації 25(OH)D у сироватці крові та попередніх профілактичних схемах.
- Щоденний і кумулятивний (щотижневий, двотижневий, щомісячний) режими прийому холекальциферолу для досягнення та підтримки оптимальних концентрацій 25(OH)D є взаємодоповнюючими (1000 МО/добу дорівнює 7000 МО/тиждень та 30 000 МО/місяць відповідно), ефективними та безпечними. Підбір режиму дозування холекальциферолу відповідно до вподобань пацієнта, а також щотижневий або щомісячний прийом препарату може позитивно вплинути на прихильність до лікування. Рекомендується дотримуватися обережності при застосуванні холекальциферолу, що не відповідає короткій характеристиці лікарського засобу (SPC).
- Щоденні (розчин для перорального застосування), щотижневі (м’які капсули), двотижневі (м’які капсули) та щомісячні (м’які капсули) схеми терапії із застосуванням кальцифедіолу є безпечними, але не однаковими щодо підвищення концентрації 25(OH)D, тому кальцифедіол рекомендується приймати з обережністю, що не узгоджується з короткою характеристикою лікарського засобу (АНД).
Концентрація 25(OH)D у сироватці крові >100 нг/мл – підвищений ризик токсичності
- Інтоксикація вітаміном D визначається як стан, при якому концентрація 25(OH)D у сироватці крові >100 нг/мл супроводжується гіперкальціємією, гіперфосфатемією, гіперкальціурією та явним пригніченням ПТГ.
- Терапію дефіциту вітаміну D слід негайно припинити, оцінити ступінь кальціємії та кальціурії, а також контролювати концентрацію 25(ОН)D у сироватці крові з інтервалом в 1 місяць до досягнення концентрації 25(ОН)D ≤50 нг/мл.
- У пацієнтів із клінічними ознаками інтоксикації вітаміном D слід негайно розпочати відповідне доказове лікування.
- Перевірте, чи був попередній режим терапії належним, і відповідно скоригуйте лікування (прийом, дозування, дотримання режиму, тип препарату).
- Після досягнення нормокальціємії, нормокальціурії та концентрації 25(OH)D ≤50 нг/мл профілактичне лікування або терапевтичне втручання можна відновити після виключення гіперчутливості до вітаміну D.
Концентрація 25(OH)D у сироватці крові >50-100 нг/мл – високі значення
1. Перевірте, чи був попередній режим терапії належним, і відповідно скоригуйте лікування (прийом, дозування, комплаєнс, тип препарату).
Концентрація 25(OH)D у сироватці крові >75-100 нг/мл
- Терапію холекальциферолом або кальцифедіолом слід припинити на 1-2 місяці.
- У новонароджених, немовлят та дітей раннього віку слід оцінити кальціємію та кальціурію, виключити гіперчутливість до вітаміну D та провести повторну оцінку концентрації 25(OH)D у сироватці крові.
- Через 1-2 місяці або, у випадку новонароджених, немовлят та дітей раннього віку, після досягнення концентрації 25(OH)D ≤50 нг/мл у сироватці крові можна відновити профілактичний режим дозування.
Концентрація 25(OH)D у сироватці крові >50-75 нг/мл
- Якщо режим прийому холекальциферолу або кальцифедіолу був відповідним, рекомендується зменшити поточну дозу або призупинити прийом на 1 місяць, а також розглянути можливість оцінки концентрації 25(OH)D протягом наступного 3-місячного періоду.
Концентрація 25(OH)D у сироватці крові ≥30-50 нг/мл – оптимальні значення
- Продовжити попереднє керівництво.
Субоптимальна концентрація 25(OH)D у сироватці крові >20-30 нг/мл
- Перевірте, чи був попередній режим терапії належним, і відповідно скоригуйте лікування (прийом, дозування, дотримання режиму, тип препарату).
- Якщо режим прийому був відповідним і пацієнт дотримувався правильної терапії, рекомендується збільшити дозу холекальциферолу та розглянути можливість повторної оцінки концентрації 25(OH) D у сироватці крові через 6 місяців.
- Пацієнтам, які раніше не отримували лікування, рекомендується розпочати замісну терапію вітаміном D за допомогою холекальциферолу в дозах, рекомендованих для загальної популяції.
- У разі неадекватної реакції на додаткове лікування, коли попереднє застосування холекальциферолу було неефективним і очікуваного підвищення рівня 25(OH)D у сироватці крові не було досягнуто, рекомендується застосовувати кальцифедіол у щоденному (розчин для перорального застосування), двотижневому (м’які капсули) або щомісячному дозуванні (м’які капсули).
Сироватковий 25(OH)D ≤20 нг/мл – дефіцит вітаміну D
- Перевірте, чи був попередній режим терапії належним, і відповідно скоригуйте лікування (прийом, дозування, дотримання режиму, тип препарату).
- Терапевтичну дозу холекальциферолу слід застосовувати негайно, виходячи з віку та маси тіла.
- Лікування дефіциту вітаміну D слід продовжувати протягом 1-3 місяців або до досягнення концентрації 25(OH)D у сироватці крові ≥30-50 нг/мл, після чого рекомендується послідовно застосовувати підтримувальну, тобто профілактичну дозу, рекомендовану для загальної популяції, відповідно до віку та маси тіла.
- У пацієнтів зі скелетними симптомами, метаболічними захворюваннями кісток та порушеннями мінеральної щільності кісткової тканини (деформація кісток, біль у кістках, неспецифічні м’язово-скелетні симптоми, синдром втоми, переломи в анамнезі) необхідно оцінювати та контролювати показники кальцій-фосфатного обміну (Ca, PO4, лужна фосфатаза, ПТГ, співвідношення Ca/креатинін сечі), а також мінеральну щільність кісткової тканини за допомогою DXA.
- Для деяких пацієнтів із хронічними захворюваннями (ожиріння, синдром мальабсорбції, захворювання печінки, хронічні запальні захворювання) або тих, що приймають препарати, які впливають на печінковий цитохром Р450 (наприклад, глюкокортикоїди, протисудомні, протиракові або антиретровірусні препарати), необхідне швидке відновлення вітаміну D. Для таких пацієнтів факультативне застосування кальцифедіолу в терапевтичних двотижневих або місячних дозах 266 мкг (м’які капсули) є обґрунтованим, безпечним та виправданим.
- Через 1-3 місяці терапії холекальциферолом слід проводити повторне визначення рівня 25(OH)D у сироватці крові.
- У пацієнтів, які отримують кальцифедіол у добовій дозі 10 мкг (розчин для перорального застосування) або у двотижневій та щомісячній дозі 266 мкг (м’які капсули), повторну оцінку концентрації 25(OH)D слід проводити через 6-8 днів або 6-8 тижнів відповідно.
Терапія холекальциферолом
- Від народження до 12 місяців: 2000 МО/добу (50 мкг/добу); контрольний аналіз концентрації 25(OH)D у сироватці крові не пізніше, ніж через 4-6 тижнів.
- Вік 1-10 років: 4000 МО/добу (100 мкг/добу); контрольний аналіз концентрації 25(OH)D у сироватці крові не пізніше, ніж через 6-8 тижнів.
- Вік 11-18 років: 4000 МО/добу (100 мкг/добу) або 7000 МО/тиждень (175 мкг/тиждень) або 10 000 МО/тиждень (250 мкг/тиждень) або 20 000 МО, що приймають 2 рази на тиждень (500 мкг/два тижні) або 30 000 МО двічі на тиждень (750 мкг/тиждень) або 30 000 МО на місяць (750 мкг/місяць); контрольний аналіз концентрації 25(OH)D у сироватці крові проводять через 8-12 тижнів, але не пізніше, ніж через 3 місяці, залежно від дози терапії.
Реферативний огляд статті P. Pludowski, B. Kos-Kudla, M. Walczak et al. (2023). Guidelines for Preventing and Treating Vitamin D Deficiency: A 2023 Update in Poland. Nutrients, 15 (3), 695. https://doi.org/10.3390/nu15030695
Підготувала Анна Хиць
Тематичний номер «Педіатрія» № 4 (70) 2023 р.