15 лютого, 2024
Гліобластома
Стандарт медичної допомоги
Гліобластома – агресивне злоякісне новоутворення головного мозку. Через відсутність специфічної профілактики пухлин головного мозку надзвичайно важливими є рання діагностика та своєчасний початок лікування таких хворих. Лікарі загальної практики – сімейної медицини й інших спеціальностей повинні бути обізнані з основними факторами ризику та початковими клінічними проявами злоякісних новоутворень центральної нервової системи для раннього виявлення й направлення пацієнтів до спеціалізованих закладів з метою призначення оптимального лікування та подовження тривалості їх життя. Саме цьому сприятимуть положення Стандарту медичної допомоги «Гліобластома».
Загальна частина
Діагноз: гліобластома головного мозку.
Коди стану або захворювання. НК 025:2021 «Класифікатор хвороб та споріднених проблем охорони здоров’я»: C69-C72. Злоякісні новоутворення ока, головного мозку та інших відділів центральної нервової системи.
Розділ І. Організація надання медичної допомоги пацієнтам з гліобластомою
Положення стандарту медичної допомоги. Медична допомога пацієнтам з гліобластомою надається у закладах охорони здоров’я (ЗОЗ), що забезпечують спеціалізованою медичною допомогою. Медична допомога хворим на гліобластому потребує міждисциплінарної співпраці та інтегрованого ведення мультидисциплінарною командою фахівців, які мають відповідну кваліфікацію і досвід лікування злоякісних новоутворень центральної нервової системи (ЦНС).
Усі можливі варіанти лікування слід обговорювати з пацієнтом у такий спосіб, який буде йому зрозумілим та відповідним його індивідуальному культурному й освітньому рівню. Особливо важливим є обговорення мети, яка буде поставлена при виборі схеми лікування, та ризиків, пов’язаних із тим чи іншим методом терапії.
Обґрунтування. Через відсутність специфічної профілактики пухлин головного мозку надзвичайно важливою є рання діагностика та своєчасний початок лікування, що сприяє запобіганню клінічного погіршення та передчасної смерті хворих. Факторами, що асоціюються з довшою виживаністю пацієнтів з гліобластомою, є молодший вік, кращий функціональний статус і радикальна резекція первинної пухлини. Фактором, що асоціюється із кращою відповіддю на хіміотерапію (ХТ) алкілувальними сполуками, є метильований промотор гена O[6]-метилгуанін-ДНК-метилтрансферази (MGMT) пухлини.
Обізнаність лікарів різних спеціальностей щодо основних факторів ризику і клінічних проявів нейроонкологічних захворювань, ефективна міжпрофільна комунікація сприяють ранньому виявленню пухлин головного мозку та швидкому направленню пацієнта до спеціалізованого ЗОЗ.
Мультидисциплінарний підхід на основі взаємодії багатопрофільної команди фахівців, що приймають узгоджені клінічні рішення відповідно до конкретних потреб пацієнта, – найважливіший фактор забезпечення ефективного лікування.
Критерії якості медичної допомоги
Обов’язкові
- Наявні локально узгоджені письмові документи, що координують та інтегрують медичну допомогу для забезпечення своєчасної діагностики та лікування пацієнтів із гліомами головного мозку.
- Наявний задокументований індивідуальний план лікування, узгоджений з пацієнтом і доступний мультидисциплінарній команді, що містить інформацію про діагноз пацієнта, лікування та ведення його стану.
- Хворі та (за згодою) члени сім’ї/особи, які здійснюють догляд, забезпечуються у доступній формі інформацією щодо його стану, наявних лікувальних опцій, очікуваних результатів лікування, можливих ускладнень і побічних ефектів кожного виду терапії, узгодженого плану лікування та подальшого спостереження, навчаються навичкам, необхідним для поліпшення результатів медичної допомоги; надаються контакти для отримання додаткової інформації та консультацій.
Розділ ІІ. Діагностика
Положення стандарту медичної допомоги. Наявність злоякісного новоутворення головного мозку може бути запідозрена лікарем будь-якої спеціальності на основі виявлення у хворого характерних клінічних ознак.
Підозра щодо гліобластоми ґрунтується на даних клінічного та нейровізуалізаційного обстежень.
Остаточний діагноз гліобластома встановлюють у спеціалізованому ЗОЗ на підставі гістологічного висновку за результатами морфологічного дослідження після хірургічного втручання з видалення пухлини чи біопсії новоутворення. Пацієнтам, яким встановлено діагноз гліобластома, можуть призначатись додаткові дослідження з метою вибору стратегії й тактики лікування, визначення прогнозу захворювання, насамперед – з вивчення молекулярного профілю пухлини.
Діагностичні заходи з визначення молекулярного профілю пухлини мають проводитись таким чином, щоб очікування їх результатів не завадило своєчасному початку променевої терапії (ПТ) або ХТ.
Обґрунтування. Клінічна картина при гліобластомі у більшості випадків визначається сукупністю або окремими проявами загальномозкових і вогнищевих неврологічних порушень. При зборі анамнезу у разі підозри на пухлину головного мозку вкрай важливим є розпізнавання перших симптомів захворювання та їх подальшого розвитку.
У разі клінічної підозри на пухлину головного мозку магнітно-резонансна томографія (МРТ) без та з внутрішньовенним парамагнітним контрастуванням є кращим методом вибору. До основних переваг МРТ належить висока діагностична чутливість і специфічність методу щодо вогнищевих уражень головного мозку та відсутність променевого навантаження. Променеве навантаження є істотним обмеженням мультиспіральної комп’ютерної томографії (КТ).
При призначенні лабораторних досліджень слід керуватись клінічною доцільністю, тобто призначення таких досліджень повинне обґрунтовуватись відповідними клінічними симптомами. Лабораторна діагностика має бути своєчасною та адекватною за обсягом, щоб сприяти якнайранішій корекції відповідних розладів. Необхідно уникати зайвого діагностичного тестування, що створює надмірне необґрунтоване навантаження на лабораторну службу та є чинником, який сприяє економічній токсичності лікування.
Відповідно до сучасної класифікації пухлин ЦНС Всесвітньої організації охорони здоров’я (ВООЗ), гліобластому визначають як дифузну астроцитарну гліому без мутацій генів IDH або гістону Н3, яка характеризується мікроваскулярною проліферацією, некрозом та/або специфічними молекулярними ознаками, включаючи мутацію промотора гена TERT, ампліфікацію гена EGFR, та/або характерною цитогенетичною ознакою +7/-10.
Критерії якості медичної допомоги
Обов’язкові
- Наявність злоякісного новоутворення головного мозку може бути запідозрена, якщо у хворого в анамнезі спостерігаються характерні клінічні ознаки: фокальні або генералізовані епілептичні напади, які виникли вперше; неврологічні вогнищеві симптоми, пов’язані з руховими, мовними, зоровими порушеннями; психоемоційні розлади; ознаки підвищення внутрішньочерепного тиску (головний біль, нудота, блювання, порушення свідомості).
- Діагностичні заходи для встановлення діагнозу гліобластома включають збір і ретельне документування анамнезу захворювання із визначенням перших симптомів, динаміки їх розвитку, неврологічного статусу, в тому числі наявності ознак внутрішньочерепної гіпертензії; інструментальні та лабораторні дослідження.
- Діагностична та передопераційна візуалізація здійснюється за допомогою МРТ головного мозку без та з внутрішньовенним веденням парамагнітного контрастуючого агента.
- За неможливості виконання МРТ проводять мультиспіральну КТ головного мозку без та з внутрішньовенним контрастуванням.
- Лабораторні дослідження виконують перед оперативним втручанням, перед початком ХТ, під час хіміопроменевої терапії (ХПТ), протягом курсів ад’ювантної ХТ.
- Лабораторні дослідження перед оперативним втручанням включають загальний аналіз крові, біохімічний аналіз крові, коагулограму, визначення групи крові, резус-фактора; дослідження на вірус імунодефіциту людини та сифіліс.
- За наявності асоційованої з пухлиною епілепсії та для визначення причин змін стану свідомості необхідно провести електроенцефалографію.
- Для морфологічної діагностики гліобластоми виконують аналіз зразків тканин належної якості, отриманих шляхом біопсії або під час хірургічного втручання. Проводиться світлова мікроскопія із визначенням морфологічних ознак пухлини (ступінь диференціювання, цитологічна атипія, висока мітотична активність, мікроваскулярна проліферація, зони некрозу).
- При біопсії серійні зразки тканини пухлини повинні бути взяті за траєкторією руху біопсійної голки, щоб уникнути систематичної похибки в одержанні матеріалу для дослідження; інтраопераційне взяття матеріалу (за можливості слід брати матеріал з різних ділянок пухлини) або використання заморожених зрізів пухлинної тканини гарантує адекватний відбір зразків для встановлення діагнозу.
- Якщо ризик біопсії розцінюється як занадто високий, зважаючи на можливі наслідки через наявність у пацієнта серйозних супутніх захворювань або коли при радіологічному дослідженні виявляють значне за розмірами новоутворення з типовими ознаками гліобластоми, рішення щодо лікування може прийматись без гістологічного підтвердження діагнозу.
- Оцінка функціонального стану пацієнта за шкалою Карновського та шкалою ECOG.
Бажані
- У разі виявлення сімейних спадкових пухлинних синдромів, що асоціюються з гліомагенезом (нейрофіброматоз 1 типу, туберозний склероз, синдроми Турко, Лі – Фраумені, Лінча), доцільно провести скринінг із застосуванням нейровізуалізаційних досліджень.
- При клінічному оцінюванні стану хворого застосовують стандартизований набір тестів, що включає шкали для неврологічного оцінювання у нейроонкології (NANO), для мінімального оцінювання психічного стану (MMSE) або оцінювання когнітивного статусу за монреальською шкалою.
- Передопераційна МРТ на високопольних апаратах (потужність магнітного поля 1,5 або 3 Т) з можливістю проведення мультипараметричної діагностики із включенням до діагностичного алгоритму МРТ-перфузії, МРТ-спектроскопії, магнітно-резонансної трактографії з побудовою ЗD-моделей провідних трактів головного та спинного мозку, функціональної МРТ.
- Імуногістохімічне дослідження призначається з метою підтвердження діагнозу гліобластома, виявлення наявності мутації гена IDH1 R132, діагностична роль якого полягає у диференціації IDH-wild-type гліобластоми та дифузної гліоми 4 ступеня анаплазії з мутацією гена IDH.
- Визначення молекулярного профілю пухлини: статус метилювання промотора гена MGMT, що є біомаркером чутливості до ХТ алкілувальними сполуками; визначення коделеції генів 1p/36 та 19q/13.
- Якщо імуногістохімічно IDH1 R132H не визначається, доцільно проводити секвенування для з’ясування статусу IDH1 за кодоном 132 та IDH2 за кодоном 172. Такий аналіз бажаний для усіх хворих молодших 55 років з гліобластомами з метою забезпечення інтегрального діагнозу відповідно до класифікації ВООЗ і прийняття рішення щодо тактики лікування.
- Визначення генетичних змін, асоційованих із гліобластомами: ядерна експресія ATRX; ампліфікація гена EGFR; мутація промотора гена TERT; наявність цитогенетичної аномалії +7/-10.
Розділ ІІІ. Лікування
Положення стандарту медичної допомоги. Лікування хворих на гліобластому полягає у застосуванні хірургічних, променевих, хіміотерапевтичних та інших медикаментозних протипухлинних методів у різних комбінаціях.
Рішення щодо оптимальної тактики ведення пацієнта із первинною гліобластомою приймається і документується на підставі даних, наведених на рисунку, мультидисциплінарним консиліумом лікарів, до складу якого входять такі спеціалісти: нейрохірурги, онкологи, радіологи, лікарі з променевої терапії та інші фахівці.
Вибір стратегії лікування пацієнтів з гліобластомою здійснюється відповідно до клінічної симптоматики, локалізації та поширеності пухлини, а також прогностичних факторів, насамперед віку, функціонального стану та об’єму резекції первинної пухлини.
Комплексне лікування при первинній гліобластомі включає хірургічне втручання та ад’ювантну ХПТ (ПТ з одночасною ХТ алкілувальними сполуками) з подальшою підтримувальною ХТ алкілувальними сполуками не менше 6 курсів.
При прогресуванні захворювання вибір методу лікування залежить від функціонального та неврологічного статусу пацієнта, характеру прогресування та початкової схеми лікування. Завжди слід розглядати можливість повторної хірургічної операції.
Обґрунтування. Хірургічне втручання залишається першим та основним методом лікування хворих на гліобластому. Основна мета хірургічного втручання полягає в максимально можливій і безпечній резекції пухлини для усунення або зменшення вираженості симптомів внутрішньочерепної гіпертензії, вогнищевих неврологічних порушень, зниження потреби в кортикостероїдах, отримання матеріалу для проведення патогістологічного дослідження, відтермінування прогресування пухлини та подовження тривалості життя пацієнта. Результати лікування пацієнта з гліобластомою не вважаються задовільними, якщо збільшення виживаності не супроводжується збереженням якості життя.
Серед варіантів хірургічного втручання можливі такі: стереотаксична біопсія, відкрита біопсія, часткова резекція, субтотальна резекція або «тотальна» резекція.
Лікування пацієнтів із клініко-радіологічними ознаками гліобластоми без біопсії тканини пухлини з її подальшим дослідженням можливе лише у виняткових ситуаціях, коли ризик втручання порівняно із користю від гістологічного чи цитологічного діагнозу вважається серйознішим, ніж нестача інформації через відсутність діагнозу.
Об’єм резекції є прогностичним фактором, досягнення якомога більшого об’єму резекції при гліобластомі є виправданим. «Тотальна» резекція сприяє кращим показникам загальної виживаності та виживаності без прогресування, ніж часткова, субтотальна резекція або біопсія. Запобігання розвитку нового неврологічного дефіциту є більш пріоритетним, ніж об’єм резекції як такий.
Молодший вік, радикальне видалення пухлини, кращий функціональний стан хворого (за шкалою Карновського 70 балів і більше) є основними незалежними від лікування прогностичними факторами, що асоціюються зі сприятливішими результатами лікування пацієнтів з гліомами. Молекулярно-генетичні маркери, зокрема, коделеція 1p/19q та мутаційний статус гена IDH, розглядаються як характерні для того чи іншого підтипу гліоми та не мають прогностичного значення в межах певного підтипу. Єдиним найважливішим предиктивним фактором щодо відповіді на ХТ алкілувальними сполуками є статус метилювання промотора гена MGMT.
Оскільки в разі неметильованого промотора гена MGMT переваги від використання темозоломіду стають менш імовірними, то за умови вірогідності розвитку надмірної токсичності при застосуванні комплексної терапії як допустимий варіант проводять лише ПТ.
Метою ПТ є стримування росту пухлини без індукованої нейротоксичності. Схема ПТ (дози, тривалість, цільовий об’єм опромінення) може визначатись індивідуально, відповідно до конкретних клінічних даних, з урахуванням основних прогностичних факторів, до яких належать вік і функціональний статус (за шкалою Карновського та шкалою ECOG) пацієнта.
Сумарна доза для стандартної ПТ складає 60,0 Гр і розділяється на щоденні фракції по 2,0 Гр. Об’єм, який підлягає опроміненню, включає об’єм резекованої ділянки (ложе видаленої пухлини), об’єм резидуальної пухлини, що визначається методами візуалізації на зважених за Т1 зображеннях без та з внутрішньовенним парамагнітним контрастуванням, та за Т2 зображеннями, а також за FLAIR МРТ-послідовностями. Для врахування мікроскопічної інвазії додають зону 1-2 см від краю пухлини, що в сумі дасть цільовий об’єм, який підлягає опроміненню. Включення усієї зони перифокального набряку до об’єму, що підлягає опроміненню, при його значному перитуморозному поширенні, є дискутабельним. Прецизійне опромінення за допомогою високотехнологічного сучасного обладнання з висококонформним розподілом дози для вперше діагностованих і рецидивних пухлин дозволяє з максимальною точністю опромінити цільовий об’єм, забезпечуючи мінімальне променеве навантаження на прилеглі структури головного мозку за рахунок високого градієнта дози навколо мішені опромінення.
Прецизійне опромінення із використанням висококолімованих пучків або конформних дуг створює умови для оптимального дозиметричного охоплення всього об’єму мішені та мінімізації променевого навантаження на критичні структури головного мозку. Гіпофракційна ПТ як альтернатива до стандартної ПТ є прийнятним варіантом променевого лікування певних категорій пацієнтів із гліобластомою (насамперед хворі похилого віку та/або з низьким функціональним статусом). Гіпофракційна ПТ забезпечує зіставність онкологічних результатів і прийнятний рівень променевої токсичності, знижує навантаження на персонал і технологічний парк медичних установ, мінімізує епідеміологічні ризики, збільшує комфорт пацієнта під час лікування. Переваги гіпофракційної ПТ можуть бути реалізовані за умови опромінення на високотехнологічному обладнанні з можливістю прецизійного підведення дози.
Критерії якості медичної допомоги
Обов’язкові
- Ведення пацієнтів з гліобластомою здійснюється відповідно до алгоритму (рис.) з урахуванням основних прогностичних факторів (вік, функціональний статус, об’єм хірургічної резекції) та предиктивного фактора статусу метилювання промотора гена MGMT.
- Хірургічне втручання полягає у видаленні якомога більшої маси пухлинної тканини настільки безпечно, наскільки це дозволяє мікрохірургічна техніка, щоб резидуальний об’єм пухлини був мінімальним, а ризик нових неврологічних ускладнень зведеним до мінімуму.
- Об’єм резекції має бути оцінений в інтервалі 24-48 годин після операції за допомогою МРТ (або КТ, якщо виконання МРТ неможливе) без та з внутрішньовенним введенням парамагнетика. Необхідно також одержати дифузійно-зважені зображення, які дозволять візуалізувати наявність періопераційної ішемії.
- Ад’ювантна ПТ з одночасною ХТ темозоломідом і подальшою ад’ювантною ХТ темозоломідом (не менше 6 циклів) є стандартним рекомендованим методом лікування хворих з уперше діагностованою гліобластомою молодших 70 років із задовільним функціональним станом (за шкалою Карновського 70 балів і більше).
- Ад’ювантну ПТ розпочинають через 2-4 тижні після видалення гліобластоми (за відсутності протипоказань за даними клінічного оцінювання та післяопераційного нейровізуалізаційного дослідження).
- Під час проведення ХПТ здійснюється моніторинг показників загального аналізу крові через кожні 7-14 днів терапії з метою своєчасної корекції небажаної мієлотоксичності (тромбоцитопенії, лейкопенії, анемії); для запобігання розвитку побічних явищ з боку шлунково-кишкового тракту призначають інгібітори протонної помпи та антиеметичні лікарські засоби.
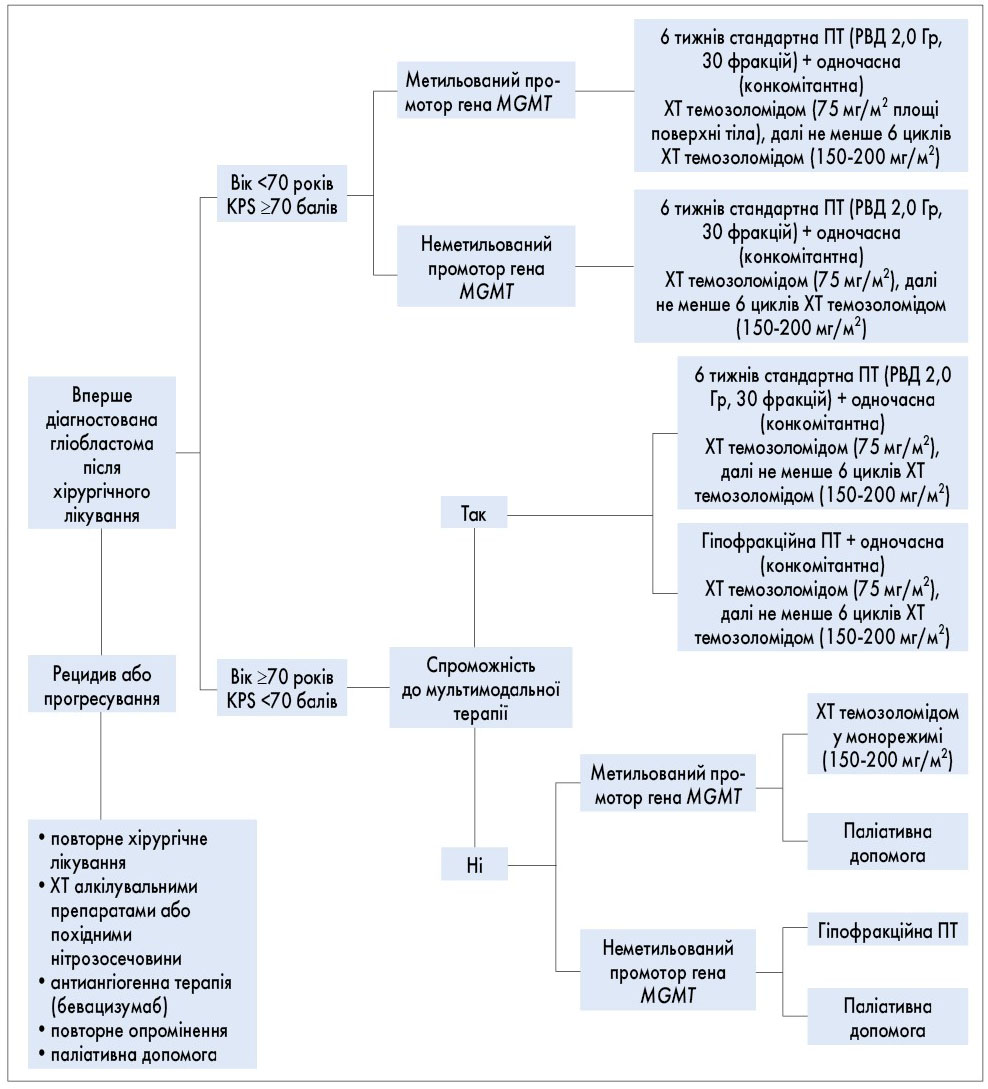 Рис. Алгоритм ведення пацієнтів з гліобластомами з немутованим геном IDH (IDH-wild-type) 4 ступеня злоякісності за класифікацією ВООЗ
Рис. Алгоритм ведення пацієнтів з гліобластомами з немутованим геном IDH (IDH-wild-type) 4 ступеня злоякісності за класифікацією ВООЗ
KPS – функціональний стан хворого за шкалою Карновського; РВД – разова вогнищева доза.
Слід враховувати можливість гепатотоксичного та нефротоксичного впливу ХТ, тому лікар, який здійснює клінічний супровід пацієнта під час ХПТ, за підозри щодо розвитку таких небажаних побічних явищ повинен призначити відповідне біохімічне дослідження показників крові (Na, K, аланін-, аспартатамінотрансфераза, фракції білірубіну, креатинін, загальний білок, сечовина, коагулограма тощо).
У хворих, які у складі супровідної терапії отримують кортикостероїди (дексаметазон), слід здійснювати контроль рівня глікемії у разі наявності клінічних ознак гіперглікемії.
У пацієнтів з гіперглікемією в анамнезі лабораторний контроль рівня глюкози крові під час ХПТ слід здійснювати настільки регулярно, наскільки це буде відповідати клінічним потребам у кожному конкретному випадку.
7. Для хворих молодших 70 років із задовільним функціональним статусом (за шкалою Карновського 70 балів і більше), незалежно від статусу метилювання промотора гена MGMT в пухлині, проводять стандартну ПТ з одночасною ХТ темозоломідом відповідно до протоколу Stupp (панель 1): 6 тижнів, 30 фракцій, РВД 2,0 Гр, сумарна вогнищева доза (СВД) 60,0 Гр + пероральний прийом темозоломіду з першого до останнього дня ПТ 7 днів на тиждень, 75 мг/м2 натще за 1 годину до сеансу опромінення. Після завершення ХПТ рекомендована ХТ темозоломідом в ад’ювантному режимі (не менше 6 циклів; 5 днів перорального прийому темозоломіду в добовій дозі 150-200 мг/м2 одноразово; загальна тривалість циклу – 28 днів).
Панель 1
Протокол Stupp для гліобластоми
Протокол Stupp став стандартом лікування гліобластоми з моменту його публікації в 2005 році та сприяв значному покращенню виживаності. Він складається з ПТ та супутньої ХТ алкілувальним агентом темозоломідом.
Згідно з оригінальним дослідженням, протокол Stupp включає:
ПТ:
- СВД 60,0 Гр;
- РВД 2,0 Гр (з понеділка по п’ятницю) протягом 6 тижнів.
Темозоломід:
- під час ПТ: 75 мг/м2 на день 7 днів на тиждень;
- післяпроменева терапія (ад’ювантна): 6 циклів, по 150-200 мг/м2 протягом 5 днів кожного 28-денного циклу.
Результати
Ця терапія сприяє істотному покращенню виживаності у групі хворих, яким застосовували комбінацію алкілувальної ХТ та ПТ, порівняно із групою хворих, котрим ад’ювантну ПТ проводили в монорежимі.
Покращення медіани загальної виживаності на 2,5 міс:
- 14,6 міс медіана загальної виживаності за протоколом Stupp;
- 12,1 міс медіана загальної виживаності лише з ПТ.
Покращення 2-річної виживаності на 16,1%:
- 26,5% 2-річна виживаність за протоколом Stupp;
- 10,4% 2-річна виживаність лише з ПТ; у незначної кількості хворих зафіксовано псевдопрогресування при контрольній візуалізації.
Джерело: Stupp R., Mason W.P., van den Bent M.J. et al. Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma. N. Engl. J. Med. 2005; 352 (10): 987-96. DOI:10.1056/NEJMoa043330.
8. Гіпофракційна ПТ з вищими дозами на одну фракцію та меншою кількістю фракцій опромінення (наприклад, СВД 34,0 Гр за 10 фракцій; СВД 40,0 Гр за 15 фракцій; СВД 52,5 Гр за 15 фракцій; СВД 25,0 Гр за 5 фракцій) є прийнятною альтернативою стандартній схемі опромінення у певних категорій хворих із несприятливим прогнозом (віком 70 років і старші, функціональний статус за шкалою Карновського <70 балів).
9. У пацієнтів з несприятливим прогнозом (віком 70 років і старші та/або з незадовільним функціональним статусом за шкалою Карновського <70 балів) слід оцінювати можливість призначення мультимодального ад’ювантного лікування відповідно до статусу метилювання промотора гена MGMT. У таких категорій пацієнтів прийнятним варіантом ПТ є гіпофракційна ПТ з можливим приєднанням ХТ темозоломідом одночасно та в ад’ювантному режимі; монохіміотерапія темозоломідом (за наявності метилювання промотора гена MGMT) або паліативне лікування з підтримувальною терапією.
10. Ведення пацієнтів з рецидивами гліобластоми є повністю індивідуалізованим та залежить насамперед від поширення й локалізації пухлини, функціонального стану пацієнта, схеми первинного лікування та може включати повторне хірургічне втручання; повторну ПТ (в тому числі гіпофракційну ПТ, стереотаксичну радіохірургію); ХТ з препаратами нітрозосечовини; повторну ХТ темозоломідом; таргетну терапію бевацизумабом.
11. Повторна резекція гліобластоми не є сприятливою при локалізації пухлини в критичних ділянках мозку та при функціональному статусі хворого за шкалою Карновського 50 балів і менше.
12. У доопераційний період для зменшення набряків, спричинених пухлиною, можна застосовувати кортикостероїди, окрім випадків підозри щодо первинних лімфом головного мозку або запальних уражень. У разі епілептичних нападів призначають протисудомні засоби.
13. Застосування кортикостероїдів розглядається як негативний прогностичний фактор загальної виживаності пацієнтів із гліобластомою, оскільки може негативно впливати на ефективність ПТ і ХТ; їх дозу слід знижувати, як тільки це видається можливим, зважаючи на несприятливі ефекти при тривалому використанні.
14. Для зменшення вираженості симптомів, спричинених променевим некрозом, вазогенним набряком, що погано піддаються терапії, або об’ємного масефекту, особливо у разі глибоко розташованих нерезектабельних пухлин, можна розглянути можливість застосування бевацизумабу, оскільки це може покращити якість життя хворих на гліобластому зі зниженням дози кортикостероїдів і поліпшенням функціонального статусу.
15. Лікування супутніх розладів, асоційованих з пухлинами мозку та наслідками лікування (венозна емболія, судоми, ендокринні порушення, психічні розлади, нейрокогнітивні дисфункції тощо), здійснюється згідно з чинними галузевими стандартами у сфері охорони здоров’я.
Бажані
- Застосування інтраопераційної МРТ, хірургії з флуоресцентною навігацією з 5-амінолевуліновою кислотою, wake-up анестезії, що потенційно дозволить виконати повнішу резекцію.
- Використання опромінення за допомогою високотехнологічного сучасного обладнання з висококонформним розподілом дози для вперше діагностованих і рецидивних пухлин дозволяє з максимальною точністю опромінити цільовий об’єм, забезпечуючи мінімальне променеве навантаження на оточуючу незмінену тканину мозку за рахунок високого градієнту дози навколо мішені опромінення. Прецизійне опромінення із використанням висококолімованих пучків або конформних дуг створює умови для оптимального дозиметричного охоплення всього об’єму мішені та мінімізації променевого навантаження на критичні структури головного мозку.
Розділ IV. Подальше спостереження
Положення стандарту медичної допомоги. Через високу небезпеку виникнення рецидиву/прогресування гліобластоми після спеціального лікування хворі мають перебувати під спостереженням з регулярними плановими оглядами у ЗОЗ, що надає спеціалізовану медичну допомогу, в якому отримували лікування або за місцем реєстрації.
Лікувальна тактика при рецидиві/прогресуванні пухлини обирається в кожному окремому випадку індивідуально, відповідно до поширення пухлини та стану пацієнта. Висновок щодо негативного прогнозу для хворого та неоперабельності пухлини надається мультидисциплінарним консиліумом лікарів. Інформація, яка має бути представлена мультидисциплінарному консиліуму лікарів для узгодження плану ведення пацієнта із гліобластомою, згрупована на панелі 2.
Панель 2
Інформація, яка має бути надана мультидисциплінарній команді лікарів для узгодження плану ведення хворого на гліобластому
- Вік хворого.
- Оцінка за шкалами Карновського та ECOG.
- Коморбідність.
- Маніфестація.
- Дані передопераційної нейровізуалізації.
- Дата проведення операції.
- Радикальність операції: тотально, субтотально, розширена біопсія, стереотаксична біопсія, ускладнення.
- Дані нейровізуалізаційних досліджень після операції.
- Результати патоморфологічного дослідження.
- Результати молекулярно-генетичних досліджень.
- Дані щодо ХТ: лікарський засіб, дозування, кількість циклів, дата проведення, побічні явища.
- ПТ: доза, дати проведення, методика опромінення, побічні явища.
- Інші види терапії: дозування, дати проведення, побічні явища.
Пацієнтам з інкурабельними пухлинами має надаватись симптоматична, паліативна та психологічна допомога із залученням фахівців з мовної та фізичної терапії, а також соціальної підтримки.
Обґрунтування. Метою програми подальшого спостереження після комплексного лікування хворих на гліобластому є виявлення потенційних рецидивів і безперервне оцінювання ранніх і пізніх наслідків, пов’язаних із комплексним лікуванням. Раннє виявлення рецидиву дозволяє розпочати своєчасне лікування. Для того щоб з’ясувати, чи виявлені на конвенційній МРТ зміни зумовлені псевдопрогресуванням, є променевим некрозом чи справжнім прогресуванням пухлини, застосовують біопсію, магнітно-резонансну спектроскопію, перфузійну МРТ або позитронно-емісійну томографію (ПЕТ).
Оцінювання результатів лікування нейроонкологічних хворих за допомогою конвенційних методів нейровізуалізації може бути непростим завданням, оскільки поширення ділянки посилення з контрастуванням, набряк та об’ємний ефект залежать від цілості гематоенцефалічного бар’єра. Фактори, що підвищують проникність гематоенцефалічного бар’єра (хірургічне втручання, опромінення, зниження дози кортикостероїдів, імунотерапія), можуть імітувати прогресування пухлини при нейровізуалізаційному дослідженні. Антиангіогенна терапія (наприклад, бевацизумабом) змінює проникність судин, що може спричиняти хибну радіографічну картину відповіді на лікування (феномен псевдовідповіді).
Оцінка результатів лікування нейроонкологічних хворих повинна проводитися з урахуванням рекомендацій RANO (панель 3).
Лікарі повинні бути обізнані з тим, які ресурси паліативної допомоги та хоспісів є у розпорядженні регіону, щоб надати необхідну інформацію пацієнтам та їхнім родинам, підкресливши, що залучення до цих служб не означає безнадійності стану, відсутності варіантів подальшого лікування або відмови від хворого. Паліативне лікування та втамування болю мають бути інтегровані до курсу лікування нейроонкологічних хворих вже на його початку.
Критерії якості медичної допомоги
Обов’язкові
- Пацієнти з гліобластомою після/без проведення спеціального лікування перебувають під спостереженням пожиттєво.
- Після завершення циклу лікування пацієнти із вперше діагностованою гліобластомою підлягають подальшому спостереженню, що включає регулярний клінічний огляд і МРТ головного мозку: на 4-8-й тиждень після ПТ; надалі – через кожні 2-4 міс впродовж 3 років та кожні 3-6 міс без обмеження терміну спостереження.
- Оцінка результатів лікування хворих на гліобластому проводиться із урахуванням рекомендацій RANO (панель 3).
- У разі підозри на прогресування захворювання призначається контрольна МРТ в інтервалі до 4 тижнів.
- Хворим та (за згодою) членам сім’ї/особам, які здійснюють догляд, надається інформація щодо доступної паліативної допомоги, яка наявна у регіоні. Необхідно підкреслити, що залучення до цих служб не означає безнадійність, відсутність або відмову від подальшого лікування пацієнта.
Бажані
- Проведення біопсії патологічного вогнища, підозрілого на рецидив гліобластоми, з морфологічним і молекулярним дослідженням тканини.
- Застосування методів мультипараметричної діагностики (МРТ-перфузія, КТ-перфузія, магнітно-резонансна спектроскопія, ПЕТ з радіофармпрепаратами класу амінокислот) за необхідності диференційної діагностики псевдопрогресування, променевого некрозу та істинного прогресування захворювання.
Панель 3
Діагностичні критерії за RANO (The Response Assessment in Neuro-Oncology) для гліом
Повна відповідь
Відповідність таким критеріям:
- повна відсутність контрастованих, вимірюваних і невимірюваних вогнищ, що спостерігається протягом щонайменше 4 тижнів;
- відсутність нових уражень; стабільні або покращені зміни на T2/FLAIR МРТ-зображеннях.
Хворі не повинні приймати кортикостероїди (або тільки фізіологічні замісні дози) і їх стан має бути стабільним або кращим за клінічними симптомами.
Слід звернути увагу, що пацієнти тільки з невимірюваними вогнищами не можуть мати повної відповіді, в таких випадках найкращою можливою відповіддю є стабілізація.
Часткова відповідь
Відповідність таким критеріям:
- необхідна наявність всього зазначеного: ≥50% зменшення порівняно з початковим рівнем суми добутків перпендикулярних діаметрів усіх вимірюваних контрастованих вогнищ, що зберігається протягом щонайменше 4 тижнів;
- відсутність прогресування невимірюваних вогнищ; відсутність нових вогнищевих уражень; стабільність або покращення неконтрастованих T2/FLAIR вогнищ на тлі застосування тієї самої або нижчої дози кортикостероїдів порівняно з початковим скануванням; доза кортикостероїдів на момент оцінки сканування не має перевищувати дозу на момент базового сканування і бути сталою або покращеною клінічно.
Слід звернути увагу, що хворі, які мають лише невимірювані вогнища, не можуть мати часткової відповіді; найкращою можливою відповіддю у таких пацієнтів є стабілізація стану.
Стабілізація
Відповідність таким критеріям:
- необхідна наявність усіх зазначених нижче ознак: не відповідає критеріям повної відповіді, часткової відповіді або прогресування;
- стабільні неконтрастовані T2/FLAIR вогнища на тлі введення тієї самої або нижчої дози кортикостероїдів порівняно з базовим скануванням; якщо доза кортикостероїдів була підвищена при появі нових симптомів та ознак без підтвердження прогресування захворювання при нейровізуалізації, а подальші спостереження показують, що це збільшення дози кортикостероїдів було необхідним через прогресування захворювання, то останнім скануванням, що свідчить про стабільний перебіг хвороби, вважається сканування, отримане, коли доза кортикостероїдів еквівалентна дозі, призначеній на початку захворювання.
Прогресування (≥12 тижнів після завершення ПТ)
Визначається за будь-яким з критеріїв:
- ≥25% збільшення суми добутків перпендикулярних діаметрів вогнищ контрастування порівняно з найменшим розміром пухлини, визначеним або на початковому етапі (якщо немає зменшення), або найкращою відповіддю на сталу або зростаючу дозу кортикостероїдів;
- значне збільшення вогнищевого ураження на Т2/FLAIR зображеннях на фоні сталих або зростаючих доз кортикостероїдів порівняно з початковим скануванням або найкращою відповіддю після початку терапії, не спричиненою таким: ПТ, демієлінізацією, ішемічним ушкодженням, інфекцією, судомами, післяопераційними змінами або іншими ефектами лікування;
- будь-яке нове вогнище; явне клінічне погіршення, не пов’язане з іншими причинами, крім пухлини (наприклад, судоми, побічна дія ліків, ускладнення терапії, цереброваскулярні порушення, інфекція тощо) або зміни дози кортикостероїдів; неявка на обстеження через смерть або погіршення стану; або явне прогресування захворювання, яке не піддається вимірюванню.
Вимірювані вогнища визначаються як двовимірні вогнища, що накопичують контрастну речовину, мають чітко окреслені межі на КТ або МРТ, та обидва перпендикулярні діаметри не менше 10 мм.
Невимірювані вогнища слід визначати як вогнища, які занадто малі для вимірювання (<1 см в обох перпендикулярних вимірах), або вогнища, що не накопичують контрастну речовину, або нечітко окреслені вогнища, які неможливо виміряти чи сегментувати з упевненістю.
Джерела: Wen P.Y. et al. Updated response assessment criteria for high-grade gliomas: response assessment in neuro-oncology working group. Journal of clinical oncology: official journal of the American Society of Clinical Oncology. 2010; 28(11): 1963-1972. https://doi.org/10.1200/JCO.2009.26.3541.
Ellingson B.M. et al. Modified Criteria for Radiographic Response Assessment in Glioblastoma Clinical Trials. Neurotherapeutics : the journal of the American Society for Experimental NeuroTherapeutics. 2017; 14(2): 307-320. https://doi.org/10.1007/s13311-016-0507-6.
Leao D.J. et al. Response Assessment in NeuroOncology Criteria for Gliomas: Practical Approach Using Conventional and Advanced Techniques. AJNR. American journal of neuroradiology. 2020; 41(1): 10-20. https://doi.org/10.3174/ajnr.A6358.
Індикатори якості медичної допомоги
- Наявність у ЗОЗ, що надає спеціалізовану медичну допомогу, клінічного маршруту пацієнта з гліобластомою.
- Частка пацієнтів, для яких отримано інформацію про медичний стан протягом звітного періоду.
- Кількість випадків гліобластоми, виявлених протягом звітного періоду, для яких діагноз підтверджено морфологічно.
- Частка випадків гліобластоми, виявлених протягом звітного періоду, для яких було визначено молекулярний профіль пухлини.
Затверджено наказом Міністерства охорони здоров’я України № 903 від 16.05.2023.
Перегляд стандарту медичної допомоги заплановано на 2028 рік.
Текст адаптовано та уніфіковано відповідно до стандартів Тематичного випуску Медичної газети «Здоров’я України».
Повний текст за посиланням: https://www.dec.gov.ua/mtd/glioblastoma.
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 6-7 (85-86) 2023 р.



